Zusammenfassung
- Definition:Infektion in den oberen Harnwegen, meistens von den unteren Harnwegen aszendierend.
- Häufigkeit:Etwa 1 von 1.000 jährlich, Frauen häufiger als Männer.
- Symptome:Typische Symptome sind Flankenschmerzen und Fieber, fakultativ Übelkeit/Erbrechen und Symptome einer Zystitis.
- Befunde:Häufig klopfschmerzhafte Nierenlager, evtl. Fieber. Die Pyelonephritis kann Abwehrspannung verursachen, andere Ursachen für die Abwehrspannung müssen aber ausgeschlossen werden.
- Diagnostik:Am wichtigsten sind Anamnese, klinische Untersuchung und Urinkultur mit Resistenztestung. Mit Ultraschall sollten komplizierende Faktoren wie Stenosen ausgeschlossen werden.
- Therapie:Antibiotische Therapie, i. d. R. mit Fluorchinolonen (Ciprofloxacin, Levofloxacin) oder Cefpodoxim über 5–10 Tage.
Allgemeine Informationen
Definition
- Die Pyelonephritis ist eine Infektion der oberen Harnwege, d. h. von Nierenparenchym und Nierenbecken.1
- Kann akut, rezidivierend oder chronisch verlaufen.
- Unkompliziert
- Eine Harnwegsinfektion wird als unkomplizierte Harnwegsinfektion eingestuft, wenn im Harntrakt keine relevanten funktionellen oder anatomischen Anomalien, keine relevanten Nierenfunktionsstörungen und keine relevanten Begleiterkrankungen vorliegen, die eine Harnwegsinfektion bzw. gravierende Komplikationen begünstigen.1
- Kompliziert
- Komplizierte Nierenbeckenentzündungen kommen relativ häufig vor bei Männern, älteren Menschen, Schwangeren, bei zugrunde liegenden anatomischen oder physiologischen Dispositionen, immunsupprimierten Personen, Obstruktion und Katheterisierung.2
Häufigkeit
- Die Inzidenz für akute Nierenbeckenentzündung in Deutschland wird mit 1 von 1.000 Personen jährlich angegeben, Grundlage sind Versicherungsdaten.1
- Die Erkrankung tritt am häufigsten bei Frauen auf.3
- Die akute Nierenbeckenentzündung tritt bei 1–2 % der Schwangeren auf.
- Möglicherweise erhöht sie das Risiko für eine Frühgeburt und weitere Schwangerschaftskomplikationen.1,4
Ätiologie und Pathogenese
- Ätiologisches Agens
- E. coli wird in ca. 60–80 % der Pyelonephritis-Fälle nachgewiesen und ist damit der häufigste Erreger, der in der Hausarztpraxis vorkommt2,5, bei älteren Patient*innen etwas seltener (40–60 %).
- Es folgen Proteus mirabilis und Klebsiella pneumoniae, seltener werden andere Enterobakterien oder Staphylokokken im Urin nachgewiesen.5-6
- Klebsiella sp., Proteus mirabilis und Enterobacter sp. machen zusammen ca. 10–15 % der Pyelonephritis-Fälle in der hausärztlichen Versorgung aus.
- Häufigster Erreger bei Kindern ist ebenfalls E. coli, seltener Proteus mirabilis.5
- Pathogenese
- Es handelt sich in der Regel um eine von den unteren Harnwegen aufsteigende Infektion.
- Die hämatogene Ausbreitung ins Nierenbecken/in die Nieren kommt selten vor und meistens bei immunsupprimierten und chronisch kranken Patient*innen.
- Komplizierte Fälle
- Sind oft bei älteren Menschen, bei Patient*innen mit Diabetes mellitus und immunsupprimierten Personen zu beobachten.2
Multiresistente Erreger
- Folgende Patientengruppen tragen ein erhöhtes Risiko einer Infektion mit multiresistenten Erregern. Für sie gelten gesonderte Therapieempfehlungen:1
- stattgehabte Kontakte mit dem Gesundheitssystem innerhalb der letzten 90 Tage
- häufige Antibiotikatherapie in der Vergangenheit
- Therapieversagen.
Disponierende Faktoren
- Für eine Infektion disponieren:2,7
- Obstruktion (Strikturen, Steine, Tumoren, Prostatahypertrophie)
- Bei Männern liegt oft eine Obstruktion wegen vergrößerter Prostata mit unvollständiger Blasenentleerung oder altersbedingter Reduktion antibakterieller Aktivität im Prostatasekret vor.8
- neurogene Blase
- vesikoureteraler Reflux
- Instrumentation oder Blasenkatheter
- Immunsuppression
- Harnwegsinfekte in der Anamnese
- Diabetes mellitus
- Nierentransplantation
- häufige Sexualkontakte (bei Frauen)9
- Gebrauch von Spermiziden (bei Frauen)9
- Urininkontinenz (bei Frauen).9
- Obstruktion (Strikturen, Steine, Tumoren, Prostatahypertrophie)
ICPC-2
- U70 Pyelonephritis/Pyelitis
ICD-10
- N12 Tubulointerstitielle Nephritis, nicht als akut oder chronisch bezeichnet
Diagnostik
Diagnostische Kriterien
- Klinik: Voraussetzung für eine Diagnose. Laut Definition gibt es keine asymptomatische Harnwegsinfektion.1
- Auch die Differenzierung zwischen unterer und oberer Harnwegsinfektion erfolgt ausschließlich über die Klinik.1
- Urindiagnostik: Bei Verdacht auf Pyelonephritis sollte eine Urindiagnostik mit Teststreifen und Anlage einer Urinkultur zur Erregerbestimmung und Resistenztestung erfolgen.1
- Sonografie: Sollte zum Ausschluss komplizierender Faktoren erfolgen.1
Differenzialdiagnosen
- Appendizitis: Druck- und Loslassschmerz in der rechten Fossa iliaca, rektale Empfindlichkeit
- Akute Beckeninfektion (Adnexitis oder Endometritis): Schmerzen im unteren Teil des Abdomens, Fluor, Portioschiebeschmerz/druckempfindlicher Uterus
- Extrauterine Schwangerschaft: Schmerzen im unteren Teil des Abdomens, evtl. vaginale Blutung
- Cholezystitis: Schmerzen auf der rechten Seite mit Druckempfindlichkeit über der Gallenblase
- Pankreatitis
- Divertikulitis: Schmerzen im unteren linken Teil des Abdomens, veränderter Stuhl
- Pneumonie im Unterlappen: Husten, Atemnot
- Akute Prostatitis: Schmerzen im Perineum, sehr empfindliche Prostata
- Lumbago, vertebragene Schmerzen
Anamnese
- Die klinische Präsentation bei akuter Nierenbeckenentzündung kann von leichter Erkrankung bis zur Sepsis variieren.10
- Eine Harnwegsinfektion ist wahrscheinlich beim Vorhandensein folgender Zeichen:1
- Schmerzen beim Wasserlassen (Algurie)
- häufige Miktionen (Pollakisurie)
- imperativer Harndrang
- Hämaturie
- Eine Harnwegsinfektion wird als Ursache vermutet.
- Für eine Pyelonephritis sprechen das (ggf. zusätzliche) Auftreten von:1
- Flankenschmerz
- Fieber.
- Frauen sollten nach vaginalen Beschwerden gefragt werden. Beim Vorhandensein sollten andere Differenzialdiagnosen in Erwägung gezogen werden und ggf. eine gynäkologische Untersuchung erfolgen.1
- Kinder und ältere Menschen
- Können asymptomatisch sein oder lediglich einen reduzierten Allgemeinzustand haben.
- atypische Symptome
- Verschlechterung des Allgemeinzustandes
- Durchfall, Erbrechen
- respiratorische Symptome
- Veränderungen des mentalen Status
- Fehlen von Fieber
Körperliche Untersuchung
- Sollte bei allen Patient*innen mit Verdacht auf Pyelonephritis durchgeführt werden.7
- Klopfschmerzhaftes Nierenlager?
- Fieber?
- Es kann eine abdominale Abwehrspannung vorliegen.
- Urosepsis kann einen Schock hervorrufen.
- bei geschwächtem Allgemeinzustand: Kontrolle von Puls, Blutdruck und peripherer Zirkulation.
Ergänzende Untersuchungen in der Hausarztpraxis
Urin
- Urinstreifentest: Für einen Harnwegsinfekt sprechen der Nachweis von:1
- Blut
- Leukozyten
- Nitrit
- Bei Verdacht auf Pyelonephritis ist ein Urinstix nicht ausreichend zum Ausschluss der Erkrankung.
- Mögliche Störfaktoren beachten.
- Siehe Tabelle Urinstreifentest, Störfaktoren.
- Urinkultur
Sonografie
- Zum Ausschluss von komplizierenden Faktoren wie Obstruktion, Harntransportstörung oder Steine1
Labor
- Blutuntersuchungen können bei Verdacht auf Pyelonephritis hilfreich sein.1
- BSG, Leukozyten, CRP und Procalcitonin können erhöht sein.
- Eine Cochrane-Metaanalyse fand, dass bei Kindern BSG, CRP und Procalcitonin nicht zur Unterscheidung zwischen oberer und unterer Harnwegsinfektion empfohlen werden können. Es scheint jedoch eine Korrelation des Procalcitonins mit einer Pyelonephritis zu geben. Bei niedrigem CRP (< 20 mg/l [ < 190 nmol/l]) ist die Wahrscheinlichkeit einer Pyelonephritis gering (< 20 %).12
- Blutkulturen sind bei 12 % der hospitalisierten Patient*innen mit Pyelonephritis positiv. Eine Abnahme von Blutkulturen wird nur bei drohender Urosepsis empfohlen, da sie sonst keine prognostische oder therapeutische Konsequenz haben.1
Diagnostik bei Spezialist*innen
- Bei atypischem Verlauf oder Verdacht auf komplizierende Faktoren sollte eine urologische Untersuchung erfolgen.
- CT
- Ist normalerweise nicht notwendig, aber bei fehlender Besserung oder bei rezidivierenden Schmerzen ist die Untersuchung indiziert.13
Indikationen zur Krankenhauseinweisung
- Schwerer Krankheitsverlauf, Verdacht auf Urosepsis
- Übelkeit, Erbrechen
- Kreislaufinstabilität1
- Faktoren, die das Auftreten von Komplikationen wahrscheinlich machen, z. B.:
- Schwangerschaft
- Diabetes mellitus mit instabiler Stoffwechselsituation
- Immunsuppression
- Kinder, insbesondere in den ersten Lebensmonaten.
- Bei fehlender klinischen Besserung 72 Stunden nach Behandlungsbeginn
Therapie
Therapieziele
- Infekt sanieren.
- Dauer und Schweregrad der Infektion reduzieren.
- Mögliche Komplikationen verhindern bzw. begrenzen.
Allgemeines zur Therapie
- Bei unkomplizierter Pyelonephritis, Kreislaufstabilität, Fehlen von Erbrechen und sichergestellter Versorgung ist eine ambulante Behandlung möglich.10
- Vor Beginn der Behandlung sollten immer eine bakteriologische Untersuchung und Resistenzbestimmung des Urins durchgeführt werden.
- Bedingt durch die Häufigkeit der Erkrankung richten sich die Therapieempfehlungen für die unkomplizierte Zystitis auch danach, einer Resistenzentwicklung vorzubeugen. Dies rückt bei der komplizierten Harnwegsinfektion in den Hintergrund, da diese seltener ist und potenzielle Komplikationen schwerwiegender.
- Eine rechtzeitig eingeleitete wirksame Therapie kann möglicherweise einen Nierenparenchymschaden vermeiden.5
- Behandlungsdauer
- bei unkomplizierten Infektionen 5–10 Tage1
- bei komplizierenden Faktoren längere Therapie
- bei protrahiertem Verlauf antibiotische Therapie über 2–3 Wochen1
- Bei urogenitalen Fehlbildungen/Abflusshindernissen sind wahrscheinlich Therapien > 7 Tage vorzuziehen.14
- Bei immunsupprimierten Personen sind 14–21 Tage angezeigt.
- Kinder
- Bei kindlicher Pyelonephritis können frühzeitig permanente Nierenschäden auftreten. Eine schnelle antibiotische Behandlung von Harnwegsinfekten ist bei kleinen Kindern wichtig, um Nierenparenchymschäden zu vermeiden.5,15
- Bei schwerem Verlauf und im frühen Säuglingsalter ist initial eine parenterale Therapie indiziert. Nach Ansprechen der Therapie und Vorliegen des Resistogramms kann auf eine gezielte orale Behandlung umgestellt werden.5,15
- Bei Pyelonephritis jenseits des Säuglingsalters kann die antibakterielle Behandlung mit einem Oralcephalosporin der Gruppe 3 ambulant erfolgen. Voraussetzungen sind eine gute Compliance und die engmaschige ärztliche Betreuung.15
- Die Behandlung an das Ergebnis von Kultur und Resistenzbestimmung anpassen.
Medikamentöse Therapie
- Für Fluorchinolone wurden von der Europäischen Arzneimittel-Agentur Anwendungsbeschränkungen empfohlen: Besondere Vorsicht bei Älteren und bei Patient*innen mit Nierenfunktionseinschränkung. Keine Kombination mit Kortikosteroiden. Nicht empfohlen als Mittel der 1. Wahl zur Behandlung leichter und mittelschwerer Infektionen.16
- Laut Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) besteht bei Pyelonephritis keine Änderung des Anwendungsgebietes für Chinolone.
Leitlinie: Empirische Antibiotikatherapie bei unkomplizierter Pyelonephritis1
Leichte bis mittelschwere Pyelonephritis bei gesunden Erwachsenen (keine Risikofaktoren, keine Schwangerschaft)
- Orale Therapie
- Ciprofloxacin 500–750 mg 2 x tgl. über 7–10 Tage
- Levofloxacin 750 mg 1 x tgl. über 5 Tage
- Cefpodoxim-Proxetil 200 mg 2 x tgl. über 10 Tage
- Cefpodoxim wird in der DEGAM-Leitlinie als gleichwertige Therapieoption genannt.7
- Bei klinischer Besserung nach 72 Stunden Fortsetzung der Behandlung; bei fehlender Besserung Umstellung auf parenterale Therapie mit anderen Antibiotika, möglichst nach Resistogramm (s. u.)
- Urinkultur am 4. Therapietag und ca. 10 Tage nach Therapieende
Schwere Pyelonephritis bei gesunden Erwachsenen (keine Risikofaktoren, keine Schwangerschaft)
- Stationäre Behandlung
- Initial parenterale Gabe, bei Besserung nach 72 Stunden Umstellung auf orale Therapie nach Antibiogramm
- Mittel der 1. Wahl zur Initialtherapie
- Cefotaxim 2 g 3 x tgl. i. v.
- Ceftriaxon (1–)2 g 1 x tgl. i. v.
- Ciprofloxacin 400 mg (2–)3 x tgl. i. v.
- Levofloxacin 750 mg 1 x tgl. i. v.
- Mittel der 2. Wahl zur Initialtherapie
- Amoxicillin/Clavulansäure 2,2 g 3 x tgl. i. v.
- Amikacin 15 mg/kg 1 x tgl. i. v.
- Gentamicin 5 mg/kg 1 x tgl. i. v.
- Cefepim (1–)2 g 2 x tgl. i. v.
- Ceftazidim (1–)2 g 3 x tgl. i. v.
- Ceftazidim/Avibactam 2,5 g 3 x tgl. i. v.
- Ceftolozan/Tazobactam 1,5 g 3 x tgl. i. v.
- Piperacillin/Tazobactam 4,5 g 3 x tgl. i. v.
- Ertapenem 1 g 1 x tgl. i. v.
- Imipenem/Cilastatin 1 g/1 g 3 x tgl. i. v.
- Meropenem 1 g 3 x tgl. i. v.
- Bei Patient*innen mit einem erhöhten Risiko für eine Infektion mit multiresistenten Erregern kann eine initiale Behandlung mit Antibiotika der 2. Wahl gerechtfertigt sein.
- Urinkultur am 4. Therapietag und ca. 10 Tage nach Therapieende
Harnwegsinfektionen bei Kindern15
- Mittel der 1. Wahl der unkomplizierten Pyelonephritis bei Säuglingen > 3 Monate und Kindern:
- Cephalosporine der Gruppe 3 (Cefixim, Ceftibuten, Cefetamet, Cefpodoxim)
- Aminopenicillin + Betalaktamaseinhibitor
- Dauer der Antibiotikatherapie: (7–)10 Tage
- Säuglinge < 3 Monate und Kinder mit schwerer Verlaufsform
- stationäre Therapie und parenterale Antibiose mit Aminoglykosid + Ampicillin oder Cephalosporin der Gruppe 3 + Ampicillin
Verlauf, Komplikationen und Prognose
Verlauf
- Schneller Symptombeginn
- Der weitere Verlauf ist abhängig von den zugrunde liegenden Ursachen, dem Erreger und der Behandlung.
Komplikationen
Prognose
- Bei früher Diagnose und adäquater Behandlung gut
- Obstruktion in den Harnwegen disponiert für schwere Infektionen und Übergang zu chronischer Erkrankung.8
Verlaufskontrolle
In der akuten Phase
- Die meisten Patient*innen mit Pyelonephritis können ambulant behandelt werden.
- Nach 24–48 Stunden sollte eine Verlaufskontrolle erfolgen.1
- bei fehlender Besserung 72 Stunden nach Therapiebeginn Umstellung der antibiotischen Therapie oder stationäre Einweisung
- Kontrolle des Resistogramms, sobald vorliegend
- ggf. Anpassung der antibiotischen Therapie1
- Erneute Urinkultur am 4. Therapietag1
Im weiteren Verlauf
- Erneute Urinkultur etwa 10 Tage nach Therapieende1
- Bildgebende Untersuchungen bei rezidivierenden Infektionen1
- Evtl. Kontrolle des Serumkreatinins im Verlauf
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Über die Art der Erkrankung
- Über die Notwendigkeit einer antibiotischen Behandlung
- Über den in der Regel gutartigen Verlauf bei adäquater Behandlung
- Über notwendige Verlaufsuntersuchungen
- Darüber, dass sie sich zeitnah erneut vorstellen sollten, sofern sich der Zustand weiter verschlechtert oder nach 2–3 Tagen keine deutliche Besserung eingetreten ist.
- Über Möglichkeiten, Harnwegsinfektionen vorzubeugen.
Patienteninformationen in Deximed
Illustrationen
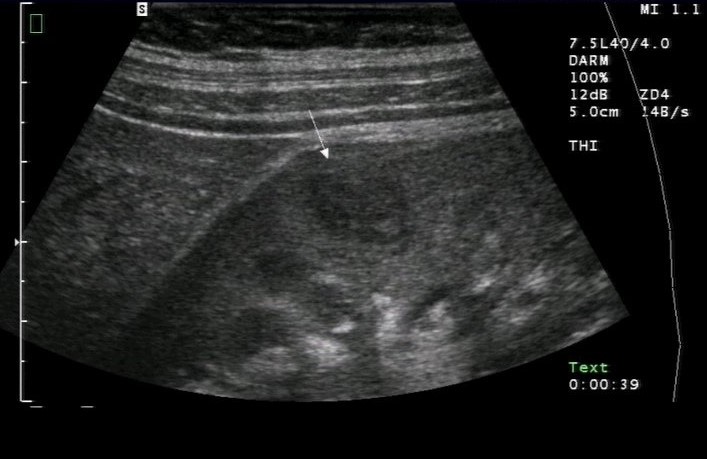
Sonografie: Akute Pyelonephritis mit Inhomogenität im Nierenparenchym infolge Abszessbildung; Pfeil: Abszess (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
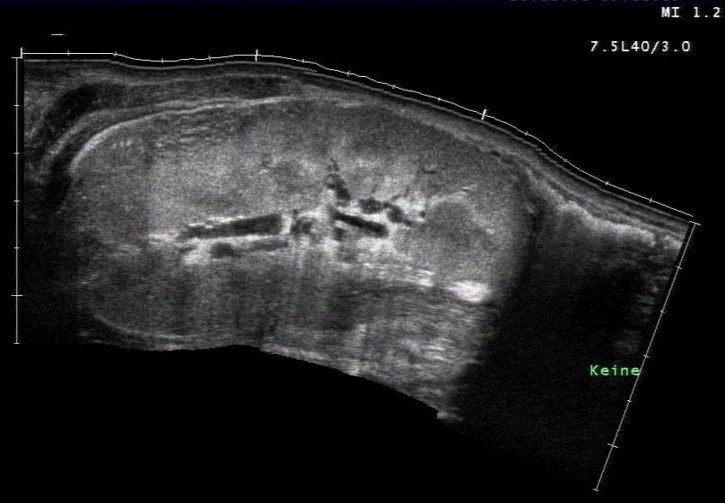
Sonografie: Pyelonephritis mit Inhomogenität im Nierenparenchym (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg.
Quellen
Leitlinien
- Deutsche Gesellschaft für Urologie e. V. (DGU). Epidemiologie, Diagnostik, Therapie, Prävention und Management unkomplizierter, bakterieller, ambulant erworbener Harnwegsinfektionen bei erwachsenen Patienten. AWMF-Leitlinie Nr. 043-044. S3, Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Brennen beim Wasserlassen. AWMF-Leitlinie Nr. 053-001. S3, Stand 2018. www.awmf.org
- Paul-Ehrlich-Gesellschaft für Infektionstherapie e.V. (PEG). Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen – Update 2018. AWMF-Leitlinie Nr. 082-006, S2k, Stand 2017. www.awmf.org
- Gesellschaft für Pädiatrische Nephrologie e. V. (GPN). Harnwegsinfektionen im Kindesalter – Diagnostik, Therapie und Prophylaxe. AWMF Leitlinie Nr. 166-004. S2k, Stand 2021. www.awmf.org
Literatur
- Deutsche Gesellschaft für Urologie e. V. (DGU). Epidemiologie, Diagnostik, Therapie, Prävention und Management unkomplizierter, bakterieller, ambulant erworbener Harnwegsinfektionen bei erwachsenen Patienten. AWMF-Leitlinie Nr. 043-044, Stand 2017 www.awmf.org
- Lewington A. Acute Pyelonephritis. BMJ Best Practice, last updated Jul 20, 2022. bestpractice.bmj.com
- Colgan R, Williams M, Johnson JR. Diagnosis and treatment of acute pyelonephritis in women. Am Fam Physician 2011; 84: 519-26. www.ncbi.nlm.nih.gov
- Kalinderi K, Delkos D, Kalinderis M, Athanasiadis A, Kalogiannidis I. Urinary tract infection during pregnancy: current concepts on a common multifaceted problem. J Obstet Gynaecol. 2018 May;38(4):448-453. pubmed.ncbi.nlm.nih.gov
- KBV. Rationale Antibiotikatherapie bei Harnwegsinfektionen. Wirkstoff Aktuell 3/2017. www.kbv.de
- Paul-Ehrlich-Gesellschaft für Infektionstherapie e. V. (PEG). Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen - Update 2018. AWMF-Leitlinie Nr. 082 - 006, S2k, Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Brennen beim Wasserlassen. S3-Leitlinie und Anwenderversion der S3-Leitlinie Harnwegsinfektionen. AWMF-Leitlinie Nr. 053-001, Stand 2018. www.awmf.org
- Ramakrishnan K, Scheid DC. Diagnosis and management of acute pyelonephritis in adults. Am Fam Physician 2005; 71: 933-42. pubmed.ncbi.nlm.nih.gov
- Scholes D, Hooton TM, Roberts PL, Gupta K, Stapleton AE, Stamm WE. Risk factors associated with acute pyelonephritis in healthy women. Ann Intern Med 2005; 142(1): 20-7. pmid:15630106 PubMed
- Castaigne J, Georges B, Jouret F. Acute pyelonephritis. Rev Med Liege. 2022 Sep;77(9):544-547. pubmed.ncbi.nlm.nih.gov
- Gupta K, Hooton TM, Naber KG, et al. International clinical practice guidelines for the treatment of acute uncomplicated cystitis and pyelonephritis in women: a 2010 update by the Infectious Diseases Society of America and the European Society for Microbiology and Infectious Diseases. Clin Infect Dis 2011; 52: e103-e120. pubmed.ncbi.nlm.nih.gov
- Shaikh N, Borrell JL, Evron J, Leeflang MMG. Procalcitonin, C-reactive protein, and erythrocyte sedimentation rate for the diagnosis of acute pyelonephritis in children. Cochrane Database of Systematic Reviews 2015, Issue 1. Art. No.: CD009185 Cochrane (DOI)
- van Nieuwkoop C, Hoppe BP, Bonten TN, et al. Predicting the need for radiologic imaging in adults with febrile urinary tract infection. Clin Infect Dis 2010; 51: 1266-72. PubMed
- Eliakim-Raz N1, Yahav D, Paul M, Leibovici L. Duration of antibiotic treatment for acute pyelonephritis and septic urinary tract infection-- 7 days or less versus longer treatment: systematic review and meta-analysis of randomized controlled trials. J Antimicrob Chemother 2013. doi:10.1093/jac/dkt177 DOI
- Gesellschaft für Pädiatrische Nephrologie e. V. (GPN). Harnwegsinfektionen im Kindesalter – Diagnostik, Therapie und Prophylaxe. AWMF Leitlininennr. 166 - 004, S2k, Stand: 23.08.2021. www.awmf.org
- BfArM: Fluorchinolone: Einschränkungen in der Anwendung aufgrund von möglicherweise dauerhaften und die Lebensqualität beeinträchtigenden Nebenwirkungen 16.11.18. www.bfarm.de
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Dietrich August, Arzt, Freiburg im Breisgau
- Klaus Gebhardt, Arzt für Allgemeinmedizin, Bremen (Review)
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).