Zusammenfassung
- Definition:Autosomal-rezessiv vererbte Störung des Bilirubinstoffwechsels, bei dem die Bildung des konjugierten Bilirubins reduziert und dadurch der Anteil des unkonjugierten Bilirubins erhöht ist.
- Häufigkeit:Betrifft 3–13 % der Bevölkerung, herkunftsabhängig, in Europa am häufigsten.
- Symptome:Meistens asymptomatisch. Beim Fasten oder bei Infektionen z. T. leichter Ikterus, manchmal parallel leichte Abdominalbeschwerden, Übelkeit, Müdigkeit, Antriebslosigkeit.
- Befunde:Geringer Ikterus, ansonsten unauffällig.
- Diagnostik:Bilirubin, konjugiert und unkonjugiert, im Serum. Die Leberwerte sind im Normbereich. Kein Bilirubin im Urin (unkonjugiertes Bilirubin ist nicht wasserlöslich). Cave: Beim parallelen Vorliegen einer Lebererkrankung aus anderer Ursache, können die erhöhten Bilirubinwerte missinterpretiert werden!
- Therapie:Eine Therapieindikation liegt nicht vor. Betroffene Patient*innen sollten über die Harmlosigkeit der Stoffwechselstörung aufgeklärt werden. Hinweis auf mögliche Medikamentenunverträglichkeit.
Allgemeine Informationen
Definition
- Das Gilbert-Meulengracht-Syndrom ist eine autosomal-rezessiv vererbte Störung des Bilirubin-Stoffwechsels.1
- Es resultiert eine Hyperbilirubinämie mit unkonjugiertem Bilirubin
- ohne gesteigerte Hämolyse oder zugrunde liegende Leberkrankheit
- Synonyme2
- Morbus Gilbert-Meulengracht
- Morbus Meulengracht
- Icterus intermittens juvenilis
- Cholämie, familiäre
- Hyperbilirubinämie Typ 1
- Gilbert-Syndrom
- Das Gilbert-Meulengracht-Syndrom gehört zu den familiären Hyperbilirubinämie-Syndromen, weitere sind:3
- Crigler-Najjar-Syndrom
- Dubin-Johnson-Syndrom
- Rotor-Syndrom
- Summerskill-Walshe-Tygstrup-Syndrom (benigne rekurrente Cholestase).
Häufigkeit
- Betrifft 3–13 % der Bevölkerung.3
- Unterschiedliche Häufigkeit bei verschiedenen ethnischen Gruppen
- am häufigsten in der europäischen Bevölkerung
- Unterschiedliche Häufigkeit bei verschiedenen ethnischen Gruppen
- Diagnose meist im Teenager- oder jungen Erwachsenenalter.1
- Männer sind 2- bis 7-mal häufiger betroffen als Frauen.1
Ätiologie und Pathogenese
- Erblich bedingte Störung des Bilirubinstoffwechsels
- Autosomal rezessiver Erbgang, zur Symptomatik kommt es bei homozygoten oder compound-heterozygoten (zwei unterschiedliche, heterozygote Mutationen des gleichen Gens) Patient*innen.3
- Mittlerweile wurden mehr als 100 verschiedene Mutationen im Zusammenhang mit dem Meulengracht-Syndrom gefunden.3
- Der häufigste Genotyp bei Menschen europäischer Herkunft ist ein Polymorphismus der TATAA-Box-Sequenz des UGT1A1-Gens (Bilirubin-UDP-Glucunoryltransferase-Gen).
- Führt zu einer reduzierten Genexpression.
- bei Heterozygotie ca. 30 % Restaktivität der UDP-Glucunoryltransferase, und damit in der Regel asymptomatisch
- Verschiedene weitere Mutationen, die in anderen Populationen häufiger auftreten.
- Der häufigste Genotyp bei Menschen europäischer Herkunft ist ein Polymorphismus der TATAA-Box-Sequenz des UGT1A1-Gens (Bilirubin-UDP-Glucunoryltransferase-Gen).
- Bilirubin entsteht beim Abbau von Hämoglobin.
- Unkonjugiertes (indirektes, nicht wasserlösliches) Bilirubin wird zur Leberzelle transportiert und dort konjugiert, d. h. an Glucuronsäure gekoppelt.
- Konjugiertes (direktes) Bilirubin ist wasserlöslich und wird über die Galle ausgeschieden.
-
- Die Glukuronidierung des unkonjugierten Bilirubins in der Leberzelle ist beim Gilbert-Meulengracht-Syndrom vermindert.
- Erhöhung des indirekten (unkonjugierten) Bilirubins im Blut
Prädisponierende Faktoren
- Genetische Disposition
- positive Familienanamnese
- Prädisponierende Faktoren für eine Episode mit Hyperbilirubinämie/Ikterus:1,4
ICPC-2
- D13 Gelbsucht
- T99 Endo./metab./ernäh. Erkrank., andere
ICD-10
- E80 Störungen des Porphyrin- und Bilirubinstoffwechsels
- E80.4 Gilbert-Meulengracht-Syndrom
Diagnostik
Diagnostische Kriterien
- Kriterien für die Diagnosestellung1
- Episoden von Hyperbilirubinämie mit unkonjugiertem Bilirubin
- ggf. Ikterus
- sonstige Leberwerte, LDH und Blutbild unauffällig
- keine Zeichen einer chronischen Lebererkrankung
- keine Hepatosplenomegalie
- Das wiederholte Auftreten einer Hyperbilirubinämie mit unkonjugiertem Bilirubin (über Monate und Jahre) ohne Anzeichen einer anderen Erkrankung der Leber bekräftigt die Diagnose.
- Eine genetische Untersuchung ist möglich (Gen UGT1A), jedoch in der Regel nicht notwendig.1
Differenzialdiagnosen
- Vermehrte Produktion von unkonjugiertem Bilirubin
- Familiäre Hyperbilirubinämie-Syndrome
- Crigler-Najjar-Syndrom
- Dubin-Johnson-Syndrom
- Rotor-Syndrom
- Summerskill-Walshe-Tygstrup-Syndrom
- Chronische Lebererkrankung/Zirrhose
- Galleabflussstörungen
- Medikamenteninduzierte Hyperbilirubinämien, z. B.:
- Rifampicin
- Paracetamol in toxischer Dosierung
- Sulfasalazin
- Methyldopa
- Erythromycin
- Östrogene.5
Anamnese
- Häufig asymptomatisch
- Häufig Zufallslaborbefund einer intermittierenden unkonjugierten Hyperbilirubinämie
- Intermittierend auftretender Ikterus (ca. 50 % der Betroffenen)4
- Eine Erhöhung des Bilirubinwerts infolge von Fasten, Dehydratation, physischer Erschöpfung, Infektionen, Operationen oder Stress kann Episoden von Gelbsucht auslösen.
- Dauer der Episode ca. 20 Tage4
- Weitere Symptome im Zusammenhang mit einem erhöhten Bilirubinspiegel:4,6-7
- Bauchschmerzen
- Übelkeit, Appetitverlust
- starke Müdigkeit
- Abgeschlagenheit, Antriebslosigkeit
- Konzentrationsstörungen
- depressive Verstimmungen.
- Die typischen Zeichen einer Cholestase wie dunkler Urin oder heller Stuhl treten bei einer verminderten Konjugation nicht auf.
- Medikamentenanamnese zum Ausschluss einer medikamenteninduzierten Hyperbilirubinämie
Klinische Untersuchung
- Abgesehen von einem i. d. R. leichten, intermittierenden Ikterus ist das klinische Bild unauffällig.
- Fehlen von Anzeichen einer Anämie
- Fehlen von Anzeichen einer chronischen Lebererkrankung (Spider Nävi, Palmarerythem, Enzephalopathie, Gynäkomastie)3
Ergänzende Untersuchungen in der Hausarztpraxis
- Bilirubin
- Hyperbilirubinämie, fast immer geringgradig (< 4,7 mg/dl bzw. 80 µmol/l), mit überwiegend unkonjugiertem Bilirubin
- Normwerte Erwachsene: < 1,1 mg/dl (< 18,8 µmol/l)
- AP, Gamma-GT, GPT (ALAT), GOT (ASAT), Albumin zur Abklärung von Cholestase und Schädigung/Erkrankung der Leber
- Die übrigen Leberwerte sind unauffällig.
- Differenzialblutbild, Haptoglobin und LDH
- zum Ausschluss einer Hämolyse/hämolytischen Anämie.
- Kein Bilirubin im Urin (unkonjugiertes Bilirubin ist nicht wasserlöslich)
Diagnostik bei Spezialist*innen
- Die Leberbiopsie ergibt einen unauffälligen Befund und ist somit nicht indiziert.3
- Eine Genanalyse ist möglich, aber ebenfalls in der Regel nicht erforderlich.1
- Provokationstests wie der Fastentest, der beim Meulengracht-Syndrom zu einem Anstieg des Bilirubins führen, sind ebenso in der Regel nicht notwendig.1
Indikationen zur Überweisung
- Bei Verdacht auf eine anderweitige Ursache der Hyperbilirubinämie (Hepatologie, Gastroenterologie, Humangenetik)
Therapie
Therapieziele
- Die Erkrankung erfordert keine Therapie.8
- Es kommt zu keiner Schädigung des Leberparenchyms, sodass in der Regel keine Einschränkungen in der Synthese- und Stoffwechselfunktion der Leber zu erwarten sind.
- Zu beachten ist, dass dennoch einige wenige über die Leber verstoffwechselte Medikamente mit Vorsicht einzunehmen sind.6
- Eine Literaturrecherche (12/2019) der AKdÄ gibt insbesondere für Paracetamol Entwarnung8
- Therapeutische Dosen von Paracetamol und Ibuprofen sind auch beim M. Meulengracht ohne Bedenken zu verabreichen.
- Auch wenn in der Fachinformation von Paracetamol ein entsprechender Warnhinweis angegeben wird.10
- Erhöhte Vorsicht ist nur bei Irinotecan oder Atazanavir empfohlen.
- Therapeutische Dosen von Paracetamol und Ibuprofen sind auch beim M. Meulengracht ohne Bedenken zu verabreichen.
- Weitere Einschränkungen bei der Medikamentenwahl sind nicht bekannt.
- Bei Verdachtsfällen immer Meldung an die Arzneimittelkommission der deutschen Ärzteschaft! (Meldung AKdÄ)
Verlauf, Komplikationen und Prognose
Verlauf
- Auf Episoden mit Ikterus können lange Phasen mit unauffälligem Bilirubinspiegel folgen.
- Interkurrente Erkrankungen sowie Fieber und Fasten lassen den Bilirubinspiegel ansteigen.
Komplikationen
- Nicht beschrieben
- Eine Missinterpretation von Laborergebnissen bei einer parallel vorliegenden Erkrankung von Leber oder Gallenwegen, die eine andere Ursache hat, ist jedoch möglich.
Prognose
- Das Gilbert-Meulengracht-Syndrom geht mit einer exzellenten Prognose einher.
Verlaufskontrolle
- Kontrolluntersuchungen sind nicht erforderlich.
Patienteninformationen
Worüber sollten Sie Patient*innen informieren?
- Es handelt sich um eine ungefährliche Störung des Stoffwechsels, und die auffälligen Blutwerte sind ohne Krankheitswert.
- Die Patient*innen sollten über ihre Veranlagung Bescheid wissen und ärztliches Personal vor etwaigen Blutuntersuchungen informieren.
- Die Betroffenen sollten über mögliche auslösende Faktoren informiert werden, um diese möglichst zu vermeiden.1
Patienteninformationen in Deximed
Illustrationen
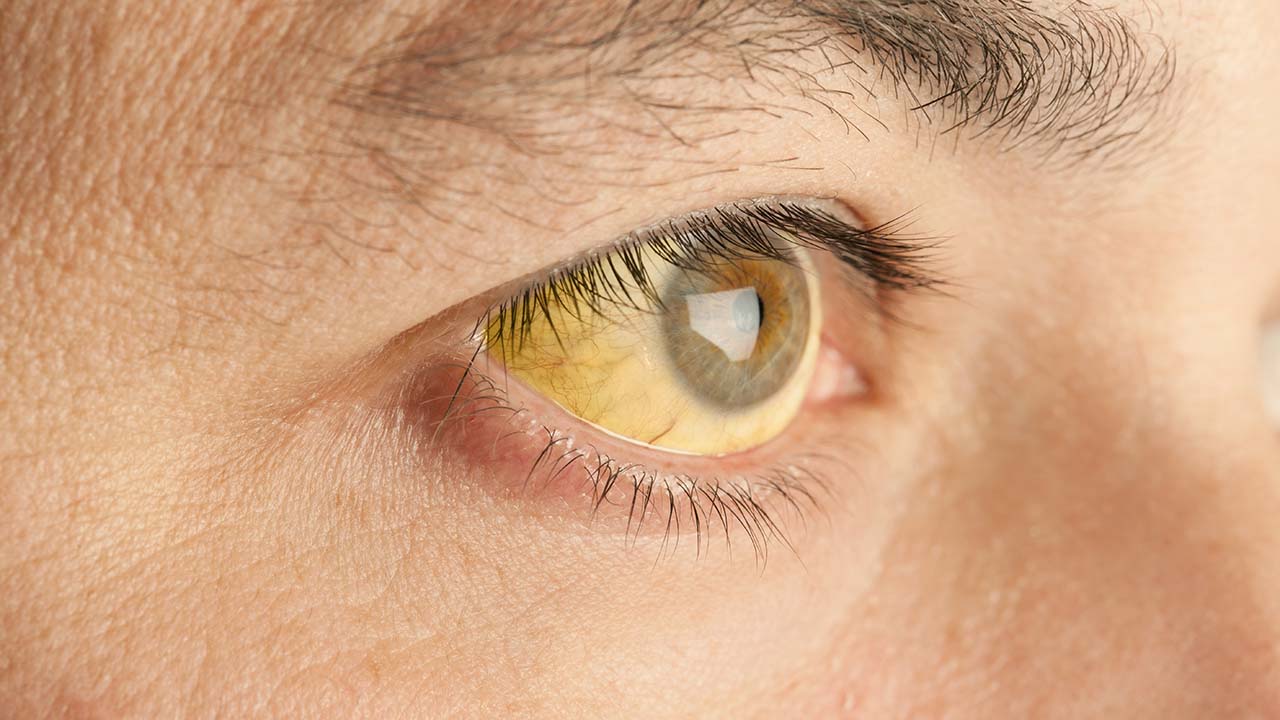
Sklerenikterus
Quellen
Literatur
- Khoury N, Olivera-Martinez MA. Gilbert Syndrome. BMJ Best Practice, last updated 06 Sep 2022, Zugriff 25.01.2023. bestpractice.bmj.com
- Orphanet. NICHT SELTENE KRANKHEIT IN EUROPA: Gilbert-Syndrom. Paris, Orphanet, 2019 www.orpha.net
- Memon N, Weinberger BI, Hegyi T, Aleksunes LM. Inherited disorders of bilirubin clearance. Pediatr Res. 2016 Mar;79(3):378-86. pubmed.ncbi.nlm.nih.gov
- Kamal S, Abdelhakam S, Ghoraba D, Massoud Y, Aziz KA, Hassan H, Hafez T, Abdel Sallam A. The frequency, clinical course, and health related quality of life in adults with Gilbert's syndrome: a longitudinal study. BMC Gastroenterol. 2019 Feb 4;19(1):22. www.ncbi.nlm.nih.gov
- King D, Armstrong MJ. Overview of Gilbert's syndrome. Drug Ther Bull. 2019 Feb;57(2):27-31. pubmed.ncbi.nlm.nih.gov
- Deutsche Leberhilfe. Morbus Meulengracht.12/2022 www.leberhilfe.org
- Maisel P, Baum E, Donner-Banzhoff N: Fatigue as the chief complaint—epidemiology, causes, diagnosis, and treatment. Dtsch Arztebl Int 2021; 118: 566–76. www.aerzteblatt.de
- Arzneimittelkommission der deutschen Ärzteschaft (AKdÄ). Paracetamol beim Morbus Meulengracht. 12/2019 www.akdae.de
- Nazer H. Unconjugated Hyperbilirubinemia. emedicine.medscape, last updated Sept. 2020. emedicine.medscape.com
- Gelbe Liste. PharmIndex. Paracetamol Kontraindikationen. www.gelbe-liste.de
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).