Zusammenfassung
- Definition:Eine spontan auftretende Erkrankung, bei der Luft in die Pleurahöhle gelangt und die Lunge (teilweise) kollabiert. Unterschieden werden ein primärer und ein sekundärer Spontanpneumothorax (PSP bzw. SSP), wobei Letzterer auf einer zugrunde liegenden Lungenerkrankung basiert. Als seltene Komplikation kann bei beiden Formen ein Spannungspneumothorax auftreten.
- Häufigkeit:Mehr als 10.000 Ereignisse pro Jahr in Deutschland. Männer sind häufiger betroffen. Der PSP tritt vor allem bei jungen Männern um das 25. LJ auf, der SSP vor allem bei Patient*innen, die älter als 60 Jahre sind.
- Symptome:Plötzlich auftretende Brustschmerzen an der entsprechenden Seite und Dyspnoe, ein kleiner PSP kann jedoch auch recht blande verlaufen.
- Befunde:Bei ausgeprägten Befunden fehlendes oder abgeschwächtes Atemgeräusch auf der betroffenen Seite, hypersonorer Klopfschall.
- Diagnostik:Röntgen-Thorax, evtl. Thorax-CT und bei geübten Untersucher*innen Ultraschall.
- Therapie:Abhängig von der Schwere des Pneumothorax, den Beschwerden und evtl. zugrunde liegenden Erkrankungen. Abwarten der spontanen Reexpansion der Lunge, Abpunktieren der Luft, Anlage einer Thorax(saug)drainage oder Operation. Ein Spannungspneumothorax muss sofort mittels einer Entlastungspunktion und Thoraxdrainage versorgt werden.
Prüfungsrelevant für die Facharztprüfung Allgemeinmedizin1
- Notfallversorgung (siehe Artikel Spannungspneumothorax Abschnitt Pleuradekompression)
Allgemeine Informationen
Definition
- Der Abschnitt basiert auf diesen Referenzen.2-3
- Ein unvermittelt auftretender Pneumothorax ohne vorausgehende Thoraxintervention oder -verletzung
- Bei einem Pneumothorax sammelt sich Luft in der Pleurahöhle zwischen der Pleura visceralis und Pleura parietalis an.
- Die Atemexkursionen der Lunge werden dadurch behindert.
- Man unterscheidet zwischen:
- primärem Spontanpneumothorax (PSP, 85 %, keine zugrunde liegende Lungenerkrankung eruierbar, Alter < 45 Jahre) und
- sekundärem Spontanpneumothorax (SSP, 15 %, zugrunde liegende Lungenerkrankung feststellbar)
- eher im höheren Lebensalter
- am häufigsten bei chronisch obstruktiver Lungenerkrankung (COPD).
- Weiterhin unterschieden, in diesem Artikel jedoch nicht näher dargestellt, werden der
- postinterventionelle Pneumothorax
- Pneumothorax bei Kindern
- postoperative Pneumothorax
- traumatische Pneumothorax
- Pneumothorax unter Beatmung.
Leitlinie: Diagnostik und Therapie des Spontanpneumothorax2
Definition
- Primärer Spontanpneumothorax (PSP)
- Ein unvermittelt auftretender Pneumothorax ohne vorausgehende Thoraxintervention oder -verletzung bei Patient*innen unter 45 Lebensjahren ohne vorbestehende Lungenerkrankung mit einer unauffälligen gegenseitigen Lunge in der Röntgenübersichtsaufnahme wird als primärer Spontanpneumothorax bezeichnet.
- Dennoch finden sich bei bis zu 90 % der Patient*innen pathologische Befunde bei der Thorakoskopie oder in der CT-Bildgebung in Form von subpleuralen Bläschen und Bullae.
- Sekundärer Spontanpneumothorax (SSP)
- Weisen die Patient*innen eine Lungenerkrankung in der Vorgeschichte auf, bestanden pulmonale Symptome vor Auftreten des Pneumothorax, zeigt sich eine pathologische Lungenstruktur in der Röntgenübersichtsaufnahme auf der nicht befallenden Seite oder ist die betroffene Person 45 Jahre und älter bei bestehendem Nikotinabusus, ist ein sekundärer Spontanpneumothorax anzunehmen.
- Der sekundäre Spontanpneumothorax ist mit einer höheren Morbidität und Mortalität als der primäre Spontanpneumothorax assoziiert.
Spannungspneumothorax/Ventilpneumothorax
- Ein Spontanpneumothorax kann sich selten zu einem Spannungspneumothorax entwickeln.
- Luft strömt beim Einatmen in die Pleurahöhle ein, aber sie strömt beim Ausatmen nicht heraus (Ventilmechanismus).
- Der erhöhte Druck in der entsprechenden Thoraxhälfte führt zu einer Verschiebung von Mediastinum und Trachea und stört den venösen Rückstrom zum Herzen, was innerhalb weniger Minuten bis zum Kreislaufversagen führen kann.
- Ein Spannungspneumothorax ist ein akut lebensbedrohlicher Zustand!2
Häufigkeit
- Mehr als 10.000 Ereignisse pro Jahr in Deutschland2
- Eine aktuelle Studie aus aktuellen Daten des Statistischen Bundesamtes liefert folgende Zahlen für Deutschland:2-3
- 52.738 Fälle (Erstereignis und Rezidiv) mit Hauptdiagnose Spontanpneumothorax wurden 2011–2015 stationär aufgenommen (Alter > 10 Jahre).
- d. h. etwa 10.500 Hospitalisationen pro Jahr2
- Dies entspricht einer jährlichen Häufigkeit der Hospitalisation von 14,3/100.000.
- Männer 22,2/100.000
- Frauen 6,7/100.000
- Männer waren somit häufiger betroffen als Frauen (Faktor 3,3).
- Letalität (≤ 0,08 %) und Krankenhaussterblichkeit (≤ 0,3 %) bei Spontanpneumothorax waren vom 15. bis zum 45. Lebensjahr gering.
- Die Letalität bei über 90-jährigen Patient*innen lag dagegen bei 9,4 %.
- Rezidive treten in 20–30 % der Fälle auf.3
- Alter
- Männer
- Altersgipfel bei 25 Jahren für den PSP
- Altersgipfel bei 75 Jahren für den SSP
- Männer
- Frauen: über alle Lebensdekaden etwa gleich häufig
Ätiologie und Pathogenese
Primärer Spontanpneumothorax (PSP)
- In über 90 % der Fälle finden sich subpleurale Bullae oder Bläschen, denen eine Rolle in der Entstehung des Pneumothorax zugeschrieben wird.2
Sekundärer Spontanpneumothorax (SSP)
- Ursache ist eine zugrunde liegende Erkrankung.2
- Eine chronisch obstruktive Lungenerkrankung (COPD) liegt 70 % der Fälle zugrunde.
- bullöses Emphysem
- Pneumonie
- Asthma
- zystische Fibrose (Mukoviszidose)
- Tuberkulose
- Pneumocystis jiroveci Pneumonie
- nicht-tuberkulöse Mykobakteriose
- fibrosierende Lungenerkrankungen
- zystische Lungenerkrankungen
- Langerhanszell-Granulomatose
- Lymphangioleiomyomatose (LAM)
- Birt-Hogg-Dubé-Syndrom
- Lungenkarzinom
- Sarkoidose
- sekundäre maligne Neoplasien der Lunge
- Marfan-Syndrom
- Ehlers-Danlos-Syndrom
- Eine Sonderform ist der katameniale Pneumothorax.
- Menstruationsabhängig, vermutlich aufgrund einer Endometriose, tritt selten auf.2
Pathogenese
- Luft gelangt durch eine Verbindung zwischen Alveolarraum und Pleuraspalt (z. B. rupturiertes Bläschen = Verletzung der Pleura visceralis) in den Pleuraspalt.
- Da der Druck im Pleuraspalt geringer ist als der im Alveolarraum, kommt es zum Austreten von Luft in den Pleuraspalt bis zum Ausgleich des Druckgradienten, die Lunge kollabiert.4
- Näheres zum Spannungspneumothorax siehe dort.
Disponierende Faktoren
- Rauchen
- Erhöht sowohl bei gesunden als auch bei lungenkranken Menschen die Wahrscheinlichkeit erheblich, einen Pneumothorax zu entwickeln.
- Das Lebenszeitrisiko ist bei gesunden rauchenden Männern mit 12 % gegenüber 0,1 % bei Nichtrauchern erhöht.2
- Positive Familienanamnese
- Alter < 40 Jahre
- Männer mit hochgewachsenem, schlankem Habitus4
- Vorerkrankungen, v. a.:
- COPD
- akutes Asthma
- zystische Fibrose (Mukoviszidose)
- Tuberkulose
- Pneumocystis jiroveci Pneumonie4
- Weitere siehe Ätiologie des SSP.
- Fliegen führt bei Patient*innen mit vorbestehenden Lungenerkrankungen nicht zu mehr Pneumothorax-Ereignissen als bei lungengesunden Passagier*innen.2
- Keine Korrelation mit körperlicher Belastung2
ICPC-2
- R99 Atemwegserkrankung IKA
ICD-10
- J93 Pneumothorax
- J93.0 Spontaner Spannungspneumothorax
- J93.1 Sonstiger Spontanpneumothorax
Diagnostik
Diagnostische Kriterien
- Verdachtsdiagnose durch Anamnese und klinische Untersuchung
- Röntgen-Thorax oder in Zweifelsfällen CT sichern die Diagnose ab.
- Bei geübten Untersucher*innen liefert eine Sonografie ähnlich gute Ergebnisse wie ein Röntgen-Thorax.2
Differenzialdiagnosen
- Lungenembolie
- Herzinfarkt
- Lungenentzündung
- Asthma
- COPD
- Pleuraerguss
- Ösophagusperforation4
- Aortendissektion
Anamnese
- Der Abschnitt basiert auf dieser Referenz.2
- Risikofaktoren
- Rauchen
- Habitus
- Vorerkrankungen
- Alter, männliches Geschlecht
- Typische Symptome: Thoraxschmerzen, Dyspnoe
- gerade beim PSP häufig gering ausgeprägt, eher schleichender Verlauf (Tage bis zur ärztlichen Vorstellung)
- beim SSP häufig ausgeprägtere Klinik
- Kann bei vorbestehenden Lungenerkrankungen, z. B. COPD, zu einer akuten Exazerbation führen.
- Bei schwerwiegender Atemnot, begleitet von Schocksymptomen oder Halsvenenstauung müssen ein Spannungspneumothorax oder Hämatopneumothorax in Betracht gezogen werden.
Anamnestische Hinweise zur Differenzialdiagnostik
- Ventil-/Spannungspneumothorax
- rasch progrediente Dyspnoe (innerhalb von Minuten)
- Tachypnoe
- Thoraxschmerzen
- Schmerzcharakter stechend bzw. scharf (pleuritischer Thoraxschmerz)
- Angst
- Tachykardie
- Die Erkrankung erfordert eine sofortige Behandlung!
- Primärer Spontanpneumothorax
- abruptes spontanes Auftreten von einseitigen Thoraxschmerzen und Atemnot
- oft allerdings nur mild ausgeprägt
- Der Schweregrad der Luftnot korreliert nicht mit dem Ausmaß des Pneumothorax.
- abruptes spontanes Auftreten von einseitigen Thoraxschmerzen und Atemnot
- Sekundärer Spontanpneumothorax
- Atemnot und einseitige Brustschmerzen
- Die Symptome sind in der Regel schwerwiegender als bei einem primären Spontanpneumothorax.
Klinische Untersuchung
- Der Abschnitt basiert auf dieser Referenz.2
- Auskultatorisch abgeschwächtes/fehlendes Atemgeräusch auf der betroffenen Seite
- Bei geringer Ausprägung ist ein Pneumothorax auskultatorisch häufig nur unzureichend nachweisbar.
- Hypersonorer Klopfschall auf der betroffenen Seite
- Pulssynchrones Klicken bei der Auskultation
- Selten Weichteilemphysem
- Basale Dämpfung in der Perkussion bei Hämatopneumothorax (selten)
- Tachykardie, Tachypnoe und Hypotonie bei Hämatopneumothorax oder Spannungspneumothorax
- beim Spannungspneumothorax auch obere Halsvenenstauung
- Beim sekundären Spontanpneumothorax (SSP) zusätzlich Auskultationsbefunde der zugrunde liegenden Lungenerkrankung
Ergänzende Untersuchungen in der Hausarztpraxis
- Pulsoxymetrie, Vitalparameter
- Sonografie des Thorax
- Bei entsprechender Erfahrung kann der Pneumothorax sonografisch nachgewiesen werden.2
- diagnostische Kriterien
- Fehlen der Atemverschieblichkeit der Lunge bei der dynamischen Untersuchung
- ein nicht detektierbarer Pleuraspalt
- fehlender Nachweis eines sog. „Kometenschweif“-Artefaktes
- Auftreten von Wiederholungsechos
- Darstellung eines sog. „Lung Point“ (Übergang zwischen Pneumothorax und lufthaltiger Lunge mit Kontakt zur Brustwand)
Diagnostik im Krankenhaus
- Der gesamte Abschnitt basiert, sofern nicht anders gekennzeichnet, auf dieser Referenz.2
Leitlinie: Diagnostik und Therapie des Spontanpneumothorax2
Bildgebung des Pneumothorax
- Röntgen-Thorax
- Wir empfehlen eine p. a. Röntgenaufnahme des Thorax im Stehen in Inspiration für die initiale Diagnosestellung des Pneumothorax (A).
- Die seitliche Aufnahmetechnik (Röntgen-Thorax seitlich) ist beim SSP und anderen Fragestellungen indiziert.
- Ultraschalluntersuchung
- Wir schlagen vor, zum Ausschluss eines Pneumothorax alternativ zum Röntgen-Thorax bei ausreichender Qualifikation der Untersucher*innen eine Ultraschalluntersuchung durchzuführen, insbesondere postinterventionell (B).
- CT-Thorax
- Wir schlagen vor, nur bei unklaren Befunden, komplizierenden Konstellationen oder Verdacht auf sekundären Spontanpneumothorax eine CT-Untersuchung durchzuführen (B).
- Ein Einsatz des Computertomogramms des Thorax zur weiterführenden Diagnostik beim Pneumothorax ab dem 45. Lebensjahr ist sinnvoll, da es den Nachweis oder Ausschluss einer begleitenden Lungenerkrankung ermöglicht.
Röntgenthorax a. p. in Inspiration
- Verlagerung der Pleuralinie (Lungenbegrenzung durch die Pleura visceralis) mit fehlendem Nachweis einer Lungengefäßzeichnung
- Evtl. Weichteilemphysem
- Das Vorhandensein von bullösen oder zystischen Lungenveränderungen kann zur fälschlichen Diagnose eines Pneumothorax führen.
- Das Ausmaß des Pneumothorax lässt sich anhand von Ausmessung der lateralen und apikalen Größe abschätzen.
- Spannungspneumothorax
- große Luftmengen auf der betroffenen Thoraxseite
- kontralaterale Verschiebung der mediastinalen Strukturen
Sonografie
- Die Sensitivität ist höher als im Röntgen-Thorax, die Spezifität vergleichbar mit einem Röntgen-Thorax bei entsprechender Expertise der untersuchenden Person.
CT des Thorax
- Die Computertomografie ist der Standard für die Darstellung und Beurteilung des Lungenparenchyms.
- bei Unsicherheit bezüglich der Diagnose, z. B. bei großen Bullae (können röntgenologisch einen Pneumothorax vortäuschen)
- Erkennbarkeit von kleinen Pneumothoraces
- Beurteilung der genauen Ausdehnung
- Der größte Vorteil dieser Untersuchung ist die Identifikation der zugrunde liegenden Bullae, von Parenchymerkrankungen sowie von Fehllagen der Thoraxdrainagen.
- Indikationen
- unklare Befunde
- komplizierende Konstellationen (wie z. B. initiales Weichteilemphysem)
- initialer Hämatopneumothorax
- schwere Begleiterkrankung
- thorakale Voroperationen
- Pneumothoraxrezidiv
- zur Parenchymbeurteilung bei Verdacht auf einen sekundären Spontanpneumothorax
- Eine Kontrastmittelgabe für die Beurteilung des Lungenparenchyms ist nicht erforderlich.
- Aufgrund der Strahlenbelastung keine Empfehlung zum primären Einsatz
Indikationen zur Überweisung/Klinikeinweisung
- Bei Verdacht auf die Diagnose zur Bildgebung ambulant bei geringen Symptomen
- Einweisung bei auffälligen Symptomen zur Abklärung und Therapie
- Notfalleinweisung bei Verdacht auf Spannungspneumothorax, nachdem der Spannungspneumothorax entlastet wurde.
- Einzelheiten zur Durchführung siehe dort.
Therapie
- Der gesamte Abschnitt basiert, soweit nicht anders gekennzeichnet, auf dieser Referenz.2
Therapieziele
- Reexpansion der Lunge und Verschluss der Leckage
- Besserung der Symptomatik
- Abklärung von Ursachen eines SSP und ggf. Beseitigung der Ursachen
- Rezidivprophylaxe
Allgemeines zur Therapie
- Die Behandlung hängt von der Ausprägung des Pneumothorax, von den Beschwerden der Patient*innen, vom Alter der Betroffenen und von zugrunde liegenden Erkrankungen ab.
- Indikationen für eine interventionelle oder operative Therapie sind Atemnot und ein großer Pneumothorax.
- Die Behandlung des PSP unterscheidet sich grundsätzlich von der Behandlung des SSP.
- Eine Spontanheilung tritt in leichten Fällen spontan ohne Intervention auf.
- Der bilaterale Pneumothorax und der Spannungspneumothorax sind klinische Notfälle und bedürfen einer sofortigen Behandlung.
- Beim Spannungspneumothorax ist ein unmittelbares sofortiges Anlegen einer Drainage erforderlich, notfalls mit einer großlumingen Kanüle im 2. ICR medioklavikulär, gefolgt von einer Thoraxdrainage.
- Siehe auch Artikel Spannungspneumothorax.
- Beim Spannungspneumothorax ist ein unmittelbares sofortiges Anlegen einer Drainage erforderlich, notfalls mit einer großlumingen Kanüle im 2. ICR medioklavikulär, gefolgt von einer Thoraxdrainage.
- Interdisziplinäre (Mit-)Behandlung durch Pneumologie oder Thoraxchirurgie bei Patient*innen mit PSP und komplizierender Konstellation (z. B. initiales Weichteilemphysem, initialer Hämatopneumothorax, schwere Begleiterkrankung, antikoagulative Medikation, thorakale Voroperationen oder Pneumothoraxrezidiv)
- Je nach Symptomatik, Ätiologie, Größe des Pneumothorax und Patientenwunsch besteht neben dem konservativen Vorgehen die Möglichkeit der Aspiration, der Drainageanlage und des operativen Vorgehens.
Primärer Spontanpneumothorax
Beobachtung
- Bei kleinem Pneumothorax und fehlender Luftnot, Erstereignis
- Gemeinsame Therapieentscheidung mit Patient*innen nach deren ausführlicher Beratung zu den unterschiedlichen Therapiemöglichkeiten.
- Auch eine ambulante Beobachtung ist möglich.
- Patient*innen sollten sich bei Zunahme der Symptomatik umgehend wiedervorstellen.
- elektive Wiedervorstellung am Folgetag und dann in definierten Abständen (wöchentlich)
- Analgesie bei Bedarf mit z. B. Ibuprofen 600 mg 3 x tgl. unter Beachtung der Kontraindikationen
- Die spontane Resorption eines Pneumothorax kann 6 Wochen oder länger dauern.
Aspiration und Drainagebehandlung
- Primär kann eine Aspiration der Luft versucht werden.
- weniger schmerzhaft als eine Thoraxdrainage, aber geringere Erfolgsrate
- Anlage einer Drainage bei erfolgloser Aspiration, Entwicklung eines Spannungspneumothorax oder bei ausgeprägteren Fällen eines Spontanpneumothorax
- Kleinlumige Drainagen (bis 14 Ch) sind zu bevorzugen, da weniger schmerzhaft aber genauso wirksam.
- Die Anlage eines Sogsystems wird nicht routinemäßig empfohlen.
- Indikation für die Anlage eines Sogsystems
- symptomatische Pneumothoraces mit einem großen Lungenkollaps
- persistierendes Luftleck (mehr als 48 Stunden bei liegender Drainage)
- Indikation für die Anlage eines Sogsystems
Chirurgie
- Indikationen
- spontaner Hämatopneumothorax
- bei persistierendem Luftleck oder unvollständiger Reexpansion unter Sogtherapie
- Rezidivpneumothorax nach Aspiration oder Drainagebehandlung
- Relative Indikation ist ein hohes Rezidivrisiko (großer Pneumothorax, Vorhandensein von Bullae).
- Vorteile des operativen Vorgehens
- geringeres Rezidivrisiko
- Gewinnung einer Histologie zur Klärung einer möglichen sekundären Genese
- kürzere Behandlungsdauer bei geringer perioperativer Morbidität
- Nachteile des operativen Vorgehens
- mögliche Übertherapie bei Chance auf konservative Ausheilung
- postoperative Nebenwirkungen wie Schmerzen
- Komplikationen der Operation sowie
- eine nur stationäre Durchführbarkeit der Operation
- OP-Verfahren
- Eine videoassistierte Thorakoskopie (VATS) ist einer Thorakotomie vorzuziehen.
- Eine partielle Pleurektomie oder Talkumpleurodese wird zur Verringerung der Rezidivgefahr empfohlen.
- ggf. atypische Resektion der Lungenspitze bei entsprechenden morphologischen Veränderungen (Bullae)
Sekundärer Spontanpneumothorax
- Patient*innen mit SSP sollten immer stationär aufgenommen und pneumologisch/thoraxchirurgisch gesehen werden.
- Es wird eine Drainagebehandlung, bei inkompletter Reexpansion der Lunge mit Sog und bei persistieremdem Luftleck Pleurodese über den Drainageschlauch empfohlen.
- Ein Spontanverschluss der Luftleckage ist unwahrscheinlich.
- Die Symptomatik ist in der Regel ausgeprägt und das entscheidende Kriterium zur Drainageanlage.
- Der weitere Verlauf ist abhängig von der Grunderkrankung, die zum Pneumothorax geführt hat.
- Bei Reexpansion der Lunge nach 48 Stunden kann die Drainage entfernt werden (ggf. zuvor Talkumpleurodese über die Drainage).
- bei persistierender Luftleckage interdisziplinäre Entscheidung zum weiteren ggf. operativen Vorgehen
-
- Auch beim SSP wird die videoassistierte Thorakoskopie (VATS) empfohlen, mit partieller Pleurektomie oder Pleurodese zur Verringerung des Rezidivrisikos.
-
- alternativ bei nicht operablen Personen Anlage einer Dauerdrainage
Sonderfälle
- Katamenialer Pneumothorax
- Bei Frauen im gebärfähigen Alter mit Spontanpneumothorax ist die Möglichkeit des Vorliegens eines katamenialen Pneumothorax und/oder einer thorakalen Endometriose gegeben.
- gynäkologische Mitbeurteilung zur weiteren Diagnostik und Therapie im Verdachtsfall
- Pneumothorax in der Schwangerschaft
- Die Behandlungsprinzipien bei Pneumothorax sollten während einer Schwangerschaft an denen des PSP unter Berücksichtigung der speziellen Situation und möglicher Risiken für Mutter und Fetus ausgerichtet werden.
Prävention
Leitlinie: Diagnostik und Therapie des Spontanpneumothorax3
Rezidivprophylaxe
- Wir empfehlen, die Patient*innen über den Zusammenhang zwischen Rauchen und der Entstehung eines Pneumothorax aufzuklären und eine Tabakentwöhnung anzubieten.
- Tauchen sollte dauerhaft vermieden werden, es sei denn, die betroffene Person hat sich einer offenen chirurgischen bilateralen Pleurektomie unterzogen und eine normale Lungenfunktion sowie eine postoperative CT-Untersuchung des Thorax.
- Begünstigender Faktor für die Pneumothoraxentstehung ist vor allem das Rauchen.2
- Anstrengung ist dagegen nicht mit der Entstehung eines Pneumothorax assoziiert.
- Fliegen führt bei Patient*innen mit vorbestehenden Lungenerkrankungen nicht zu mehr Pneumothorax-Ereignissen als bei lungengesunden Passagier*innen.2
Verlauf, Komplikationen und Prognose
Verlauf
- Akut auftretende Erkrankung
- Rezidivtendenz
- 25–30 % der Patient*innen erleiden erneut einen Pneumothorax.3
- meistens innerhalb der ersten 3 Jahre
- Normale körperliche Arbeit ist möglich, sobald alle Symptome zurückgebildet sind.
- Sport, der extreme körperliche Anstrengung und Körperkontakt erfordert, sollte zurückgestellt werden, bis zur völligen Lungenentfaltung.2
Komplikationen
- Ein Spontanpneumothorax kann sich zu einem Spannungspneumothorax entwickeln, insbesondere unter Überdruckventilation am Respirator.
- Eine sofortige Entlastung ist notwendig.
- Ein subkutanes Emphysem kann auftreten.
- Reexpansionsödem
- Kann nach Anlage einer Drainage und Reexpansion der Lunge auftreten.
- Klinik: Husten, Atemnot, Brustenge und Auswurf von flüssigem Bronchialsekret
- Radiologisch findet sich ein einseitiges Lungenödem, das sich zu einem beidseitigen Lungenödem entwickeln kann.
- Es besteht die Gefahr eines akuten respiratorischen Versagens mit Hypoxämie und Beatmungspflichtigkeit.
- Das Risiko für ein Reexpansionsödem wird bestimmt durch das Ausmaß des Lungenkollaps und die Dauer des Pneumothorax vor der Drainage.
- Die Patient*innen sollten vor Entlassung informiert werden, sich im Falle von erneuter Atemnot oder Thoraxschmerzen umgehend wieder ärztlich vorzustellen.
Prognose
- Sekundäre Pneumothoraces haben eine schlechtere Prognose als primäre.
- Ein Rezidiv nach einer Operation oder Pleurodese ist seltener.
- Ein Todesfall ist selten, aber kann durch die Entwicklung eines Spannungspneumothorax eintreten.
Verlaufskontrolle
- Primärer Spontanpneumothorax (PSP)2
- bei konservativ behandelten Patient*innen wöchentliche Röntgen-Thorax-Kontrollen bis zur vollständigen Reexpansion der Lunge
- bei Behandlung mit Drainage Kontrolle 1 Woche nach Entfernung der Thoraxdrainage
- Beim sekundären Spontanpneumothorax (SSP) sind die Verlaufskontrollen abhängig von der zugrunde liegenden Lungenerkrankung.2
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Rauchstopp ist sinnvoll.
- Tauchsport sollte vermieden werden.
- Sport, der extreme körperliche Anstrengung und Körperkontakt erfordert, sollte zurückgestellt werden, bis zur völligen Lungenentfaltung.
- Patient*innen mit einem geschlossenen Pneumothorax, der konservativ behandelt wird, sollten solange nicht fliegen, bis eine vollständige Wiederausdehnung der Lunge mittels Röntgen-Thorax gesichert wurde.
- Tauchen mit Überdruckflaschen (Scuba Diving) sollte dauerhaft vermieden werden, es sei denn, die Patient*innen haben sich einer offenen chirurgischen bilateralen Pleurektomie unterzogen und eine normale Lungenfunktion sowie eine postoperative CT-Untersuchung des Thorax.
- Die Patient*innen sollten vor Entlassung informiert werden, sich im Falle von erneuter Atemnot oder Thoraxschmerzen umgehend wieder ärztlich vorzustellen.
Patienteninformationen in Deximed
Weitere Informationen
- Spannungspneumothorax
- Eingeschränkte Fahrerlaubnis bei rezidivierendem Spontanpneumothorax – siehe Beurteilung der Fahreignung.
Illustrationen
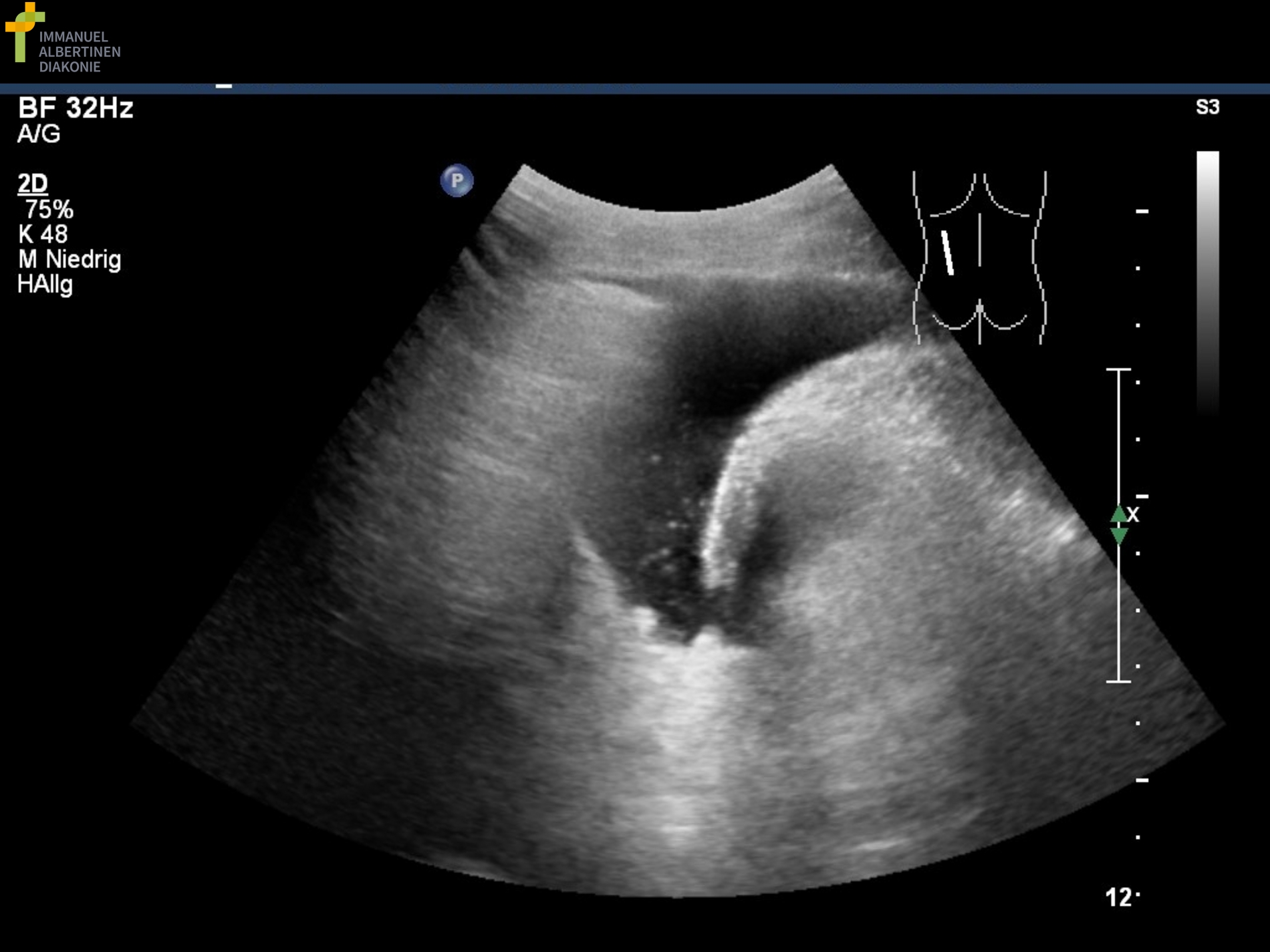
Pneumothorax (mit freundlicher Genehmigung sonographiebilder.de Albertinen Diakonie Hamburg)
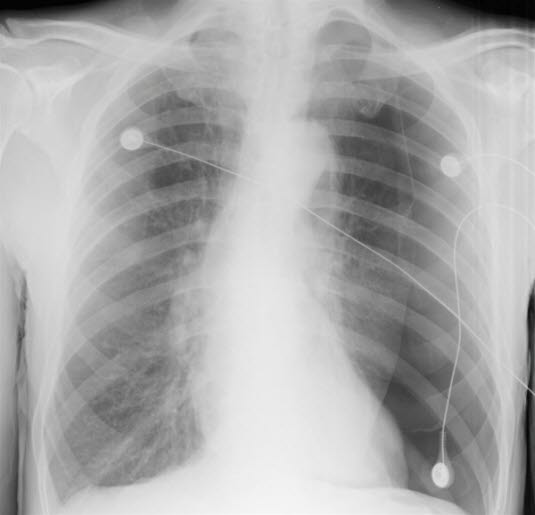
Spontanpneumothorax li mit Verlagerung von Herz und Mediastinum nach rechts
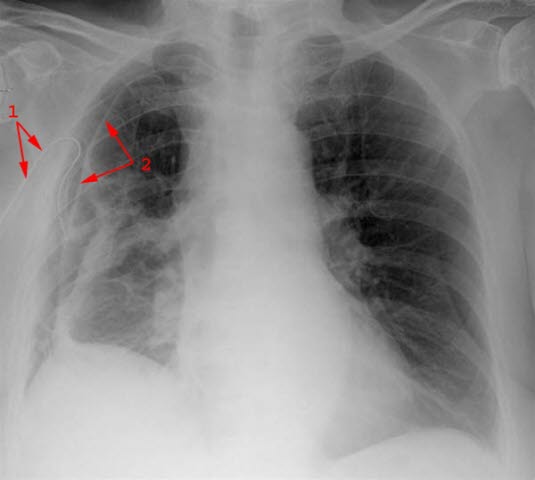
Röntgen des Pneumothorax mit eingesetzter Drainage re. Seite: (1) Drainage, (2) Pleura visceralis
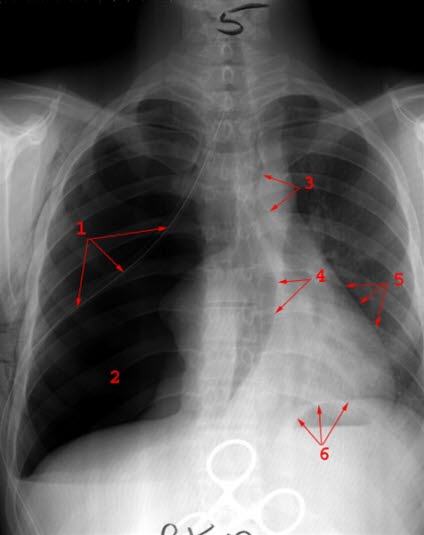
Ventil- oder Spannungspneumothorax, Rö.: (1) Drainage, (2) leerer Hemithorax bei kollabierter Lunge, (3) Verlagerung der Trachea, (4) Verlagerung des Mediastinums, (5) Verlagerung des Herzens nach li, (6) Zwerchfell
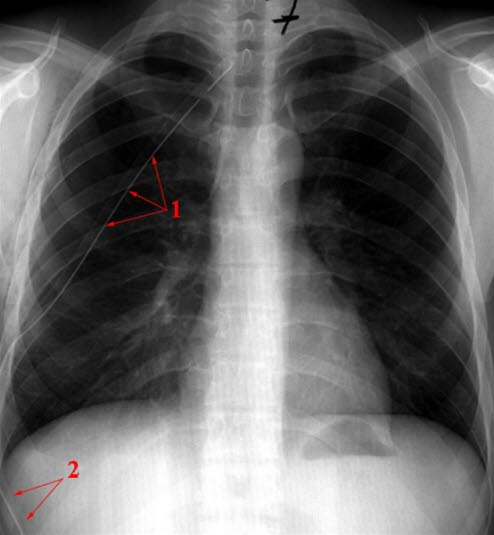
Ventilpneumothorax, nach Drainage, Rö.: (1) und (2): Thoraxdrainage
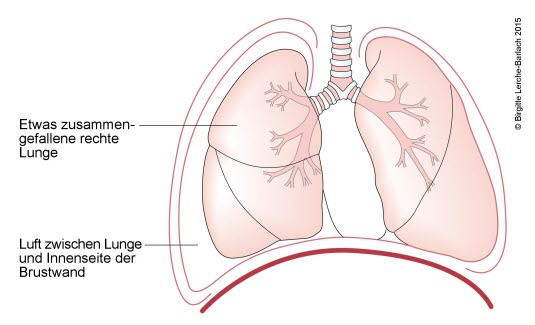
Pneumothorax, partiell
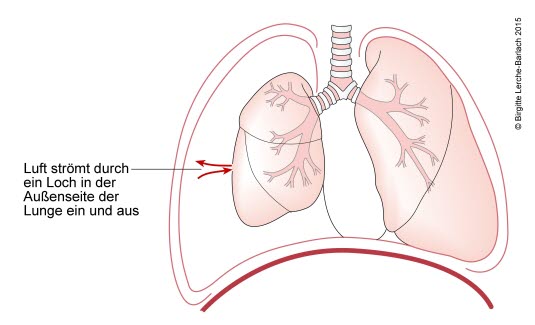
Pneumothorax, total
Quellen
Leitlinien
- Deutsche Gesellschaft für Thoraxchirurgie (DGT). Diagnostik und Therapie von Spontanpneumothorax und postinterventionellem Pneumothorax. AWMF-Leitlinie Nr. 010-007. S3, Stand 2018. www.awmf.org
Literatur
- Lohnstein M, Eras J, Hammerbacher C. Der Prüfungsguide Allgemeinmedizin - Aktualisierte und erweiterte 3. Auflage. Augsburg: Wißner-Verlag, 2018.
- Deutsche Gesellschaft für Thoraxchirurgie (DGT). Diagnostik und Therapie von Spontanpneumothorax und postinterventionellem Pneumothorax. AWMF-Leitlinie Nr. 010-007. S3. Stand 2018 www.awmf.org
- Schnell J, Koryllos A, Lopez-Pastorini A, Lefering R, Stoelben E. Spontanpneumothorax-Epidemiologie und Versorgung in Deutschland 2011–2015. Dtsch Arztebl Int 2017; 114(44): 739-44; DOI: 10.3238/arztebl.2017.0739 www.aerzteblatt.de
- Bennett J, Vella C, Umerah O. Pneumothorax. BMJ Best Practice, last updated Jan 31, 2023. bestpractice.bmj.com
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).