Zusammenfassung
- Definition:Entzündung der Schleimhaut in der Trachea und den größeren Bronchien, häufig als Folge einer Infektion der oberen Atemwege.
- Häufigkeit:Die Inzidenz liegt bei ca. 3–5 %.
- Symptome:Husten, häufig Fieber, Dauer 1–4 Wochen.
- Befunde:Bei der Auskultation manchmal Giemen und Brummen oder trockene Rasselgeräusche. Der Allgemeinzustand ist kaum beeinträchtigt.
- Diagnostik:Meist Virusinfektionen, daher Zusatzuntersuchungen bei Gesunden normalerweise nicht erforderlich.
- Therapie:Selbstlimitierende Infektion.
Allgemeine Informationen
Definition
- Die akute Bronchitis ist eine Entzündung der Schleimhaut in der Trachea und den größeren Bronchien, häufig als Folge einer Infektion der oberen Atemwege.1
- Die Erkrankung ist durch Husten, häufig mit Fieber, Halsschmerzen und Rhinitis gekennzeichnet. Manchmal sind trockene Rasselgeräusche sowie bei der obstruktiven Bronchitis Giemen und Brummen zu hören. Oft ist die Auskultation aber auch unauffällig. Die Krankheitsdauer beträgt im Schnitt ca. 1–4 Wochen.
- Die akute Bronchitis ist eine selbstlimitierende Infektion.
Häufigkeit
- Entsteht in der Regel sekundär im Anschluss an Infektionen der oberen Atemwege.
- Häufigkeitsgipfel ist im Herbst und Winter.
- Atemwegsinfektionen sind weltweit die häufigste Infektionskrankheit beim Menschen.2
- 82 % der Episoden treten im Herbst oder im Winter auf.3
- Ist ein häufiger Konsultationsgrund in der Hausarztpraxis.4-5
- Weltweit der häufigste Grund für eine ärztliche Konsultation ist Husten durch virale Infektion der oberen und/oder der unteren Atemwege.6
Ätiologie und Pathogenese
- Eine virale Infektion gilt überwiegend als primär auslösender Faktor, aber in weniger als 55 % der Fälle können pathogene Keime isoliert werden.3
- Mikrobiologie
- Hauptursache (90 %) sind Virusinfektionen6, meist das Influenza- oder RS-Virus.7
- Mycoplasma pneumoniae, Chlamydia pneumoniae und Bordetella pertussis kommen ebenfalls als Erreger infrage.
- Bei besonders langwierigem Verlauf oder bei Verdacht auf Komplikationen können Streptococcus pneumoniae, Haemophilus influenzae oder Moraxella catarrhalis beteiligt sein.
- Durchschnittliche Inkubationszeit 2–3 Tage5
Disponierende Faktoren
- Zigarettenrauch, aktiv oder passiv
- Unterschiedliche Formen von Umwelteinflüssen, z. B. Staub
ICPC-2
- R78 Akute Bronchitis/Bronchiolitis
ICD-10
- J20 Akute Bronchitis
- J20.0 Akute Bronchitis aufgrund von Mycoplasma pneumoniae
- J20.1 Akute Bronchitis aufgrund von Haemophilus influenzae
- J20.2 Akute Bronchitis aufgrund von Streptococcus
- J20.3 Akute Bronchitis aufgrund von Coxsackievirus
- J20.4 Akute Bronchitis aufgrund von Parainfluenzavirus
- J20.5 Akute Bronchitis aufgrund von respiratorischem Synzytialvirus (RSV)
- J20.6 Akute Bronchitis aufgrund von Rhinovirus
- J20.7 Akute Bronchitis aufgrund von ECHO-Virus
- J20.8 Akute Bronchitis aufgrund anderer spezifizierter Mikroorganismen
- J20.9 Akute Bronchitis, unspezifiziert
Diagnostik
Diagnostische Kriterien
- Andauernder Husten und Hustenreiz. Der Husten kann trocken oder produktiv sein.
- Teilweise Giemen und Brummen oder inspiratorisches Rasselgeräusch
- Guter Allgemeinzustand
- Eine Differenzierung zwischen viraler und bakterieller Ursache ist wegen fehlender therapeutischer Konsequenz nicht notwendig.
Differenzialdiagnosen
- Pneumonie: reduzierter Allgemeinzustand, Fieber, asymmetrischer Lungenauskultationsbefund, erhöhtes CRP, Dyspnoe, Tachypnoe, Thoraxschmerz
- Asthma: häufig Verschlechterung bei Infektionen; chronisch rezidivierender Zustand
- Chronisch obstruktive Lungenerkrankung (COPD): häufig Verschlechterung bei Infektionen
- Akute Bronchiolitis: bei Säuglingen und Kleinkindern (1. Lebensjahr); ausgeprägtes Krankheitsbild sowie Tachypnoe und Dyspnoe, Einziehungen des Brustkorbs durch verstärkte Atemanstrengung
- Pseudokrupp: bellender Husten und Stridor bei Kleinkindern; Heiserkeit bei Erwachsenen
- Koronare Herzerkrankung: Brustschmerz unabhängig von Husten bei körperlicher Anstrengung
- Linksherzinsuffizienz: Husten und Dyspnoe im Liegen und bei Belastung, Nykturie, Ödeme
- Pertussis: anfallsartiger, harter, bellender Husten, meist mit inspiratorischem Stridor
Anamnese
- Bronchitis tritt meist im Anschluss an eine Infektion der oberen Atemwege auf.
- Das Hauptsymptom ist andauernder Husten und Hustenreiz nachts und tagsüber.
- Der Husten verschlimmert sich bei Anstrengung.
- Erbrechen, Inkontinenz und Kopfschmerzen sind als Komplikation von Husten möglich.
- Häufig moderate Kurzatmigkeit und Schmerzen in der Brust, die beim Husten zunehmen.
- Eitriger Auswurf ist nach ca. 1 Woche Krankheit normal.
- Der Husten hält typischerweise 3–4 Wochen, in Einzelfälle bis zu 8 Wochen an.
- Normalerweise tritt kein anhaltendes oder hohes Fieber oder Kurzatmigkeit in Ruhe auf.8
Klinische Untersuchung
- In der Regel unauffälliger Auskultationsbefund5
- Manchmal kann bei Bronchitis eine Obstruktion auftreten.5
- Die Atemfrequenz ist normal oder nur leicht erhöht.
- In der Regel ist der Allgemeinzustand gut.
- Eitriger Auswurf kommt häufig vor, hilft aber nicht bei der Unterscheidung zwischen viraler und bakterieller Infektion.9
Ergänzende Untersuchungen in der Hausarztpraxis
- Bei typischen Symptomen, unauffälligem Auskultationsbefund und gutem Allgemeinzustand sind keine zusätzlichen Untersuchungen erforderlich.
- Die DEGAM empfiehlt bei eindeutiger Anamnese und klinischem Befund für akute Bronchitis keine Laboruntersuchungen.5
- CRP erwägen, soweit Verdacht auf eine Pneumonie besteht.
- Alternativ ist die Bestimmung von Procalcitonin möglich. Die Datenlage ist aber weniger gut als die für die CRP-Bestimmung. Außerdem ist dieser Test um ein Vielfaches teurer als eine CRP-Messung.
- Bei kleinen Kindern kann eine PCR auf RS-Virus hilfreich sein.
- Serologische Virusdiagnostik oder PCR auf Influenzavirus
- Ist meist nur von geringem klinischem Wert.1
- Spirometrie oder Peak-Flow-Messung evtl. Reversibilitätstest
Diagnostik bei Spezialist*innen
- Röntgenthorax bei Verdacht auf Pneumonie; ist vor allem bei älteren Patient*innen notwendig.1
- Auch bei unsicherer Diagnose oder bei überdurchschnittlich lang andauernden Beschwerden
Indikationen zur Überweisung
- Selten erforderlich
DEGAM-Leitlinie: Diagnostik bei akuter Bronchitis5
- Bei klinischer Diagnose einer Erkältungskrankheit oder einer akuten Bronchitis soll bei erwachsenen Patient*innen ohne Red Flags auf Blutuntersuchungen, Sputumdiagnostik und Röntgenthorax-Aufnahmen verzichtet werden.
Therapie
Therapieziele
- Symptome kontrollieren.
- Komplikationen verhindern.
Allgemeines zur Therapie
- Auch wenn C. pneumoniae oder M. pneumoniae nachgewiesen wurden, bringt der Einsatz von Antibiotika keinen Vorteil.
- Eine Cochrane-Metaanalyse zeigt, dass der Einsatz von Antibiotika keinen klinischen Vorteil bringt. Es gab allerdings bei Patient*innen unter Antibiotikatherapie im Vergleich zur Placebo-Gruppe tendenziell weniger Hustenanfälle (1a).10
- Obwohl der Antibiotikaeinsatz keine Vorteile bringt, wird es in mehr als der Hälfte der Fälle verschrieben.1
- Eine multinationale Beobachtungstudie bei Patient*innen mit akutem Husten zeigt große nationale Unterschiede im Hinblick auf die Höhe der Antibiotika-Verordnungen.11
- In Durchschnitt wurden in ca. 50 % der Fälle Antibiotika verschrieben.
- In Norwegen lag die Odds Ratio (OR) bei 0,18, in der Slowakei bei 11,2 für Antibiotika-Verordnungen (d. h. bei 20 bzw. 90 % der Patient*innen).
- Es konnte nicht nachgewiesen werden, dass Antibiotika den Verlauf beeinflussen.
- Eine randomisierte Studie zeigt, dass weder Antibiotika (Amoxicillin/Clavulansäure) noch NSAR (Ibuprofen) einen besseren Effekt als Placebo hatten.12
- Im Durchschnitt hatten alle 3 Gruppen über den Zeitraum von 9 Tagen starken Husten.
- Auch die Initiative Klug Entscheiden der Deutschen Gesellschaft für Innere Medizin (DGIM) rät von einer Antibiotikagabe bei akuter Bronchitis ab.
Empfehlungen für Patient*innen
- Ruhe und Arbeitsunfähigkeit in Abhängigkeit der Symptomatik
- Rauchkarenz (aktiv und passiv), ausreichende Trinkmenge, symptomatisch Wasserdampfinhalation
- Paracetamol oder Ibuprofen
Medikamentöse Therapie
Antibiotikum?
- Die Studie zeigt, dass Antibiotika nicht zu einer schnelleren Heilung beitragen, aber im Vergleich zu Placebo kommt es tendenziell zu einer leichten Verbesserung des Hustens (1a).
- Antibiotika können bei schwachen, älteren Patient*innen mit Multimorbidität, die nicht in der Studie eingeschlossen waren, eine minimale Wirkung haben.
- Der mögliche Nutzen der Therapie muss gegenüber dem Risiko von Nebenwirkungen, dem erhöhten Risiko von Resistenzentwicklungen und den Kosten abgewogen werden.
- Ist nur bei Verdacht auf oder bei diagnostizierter Pneumonie angebracht.2,12-13
- Patienteninformationen, die die Indikation für eine Antibiotikatherapie erklären, reduzieren die Nachfrage danach.14
- CRP (oder alternativ Procalcitonin, aber weniger Evidenz und um ein Vielfaches teurer) kann in Situationen bestimmt werden, in denen Antibiotikaverordnungen erwogen werden. Eine Entscheidung entsprechend dem Ergebnis reduziert die Verordnung von Antibiotika ohne schlechtere Patientenoutcomes.5
Symptomatische Behandlung
- Beta-2-Sympathomimetika
- Keine Effekte
- Es fehlen eindeutige Nachweise über den therapeutischen Effekt von Ephedrin-Mixturen, hustendämpfenden Medikamenten oder schleimlösenden Präparaten bei akuter Bronchitis.17
Prävention
- Rauchstopp
- Achtung: Passivrauchen bei Kindern!
- Allergie? Evtl. Desensibilisierung
DEGAM-Leitlinie: Therapie der akuten Bronchitis5
- Die Erkältungskrankheit und die akute Bronchitis von erwachsenen Patient*innen ohne Red Flags sollen nicht mit Antibiotika behandelt werden.
Verlauf, Komplikationen und Prognose
Verlauf
- Eine Bronchitis erhöht die Schleimproduktion und kann zu einem gewissen Grad zur Obstruktion führen.
- Mehrheitlich selbstlimitierender Verlauf5
- Verbesserung des Allgemeinzustands innerhalb von 2–5 Tagen5
- Viele Patient*innen leiden über mehrere Wochen an Reizhusten, die durchschnittliche Dauer liegt bei ca. 3 Wochen.1,9
Komplikationen
- Wiederholte Episoden einer akuten Bronchitis können ein Hinweis auf Asthma oder COPD sein.
- Pneumonie
Prognose
- Die akute Bronchitis ist eine milde selbstlimitierende Erkrankung.
- Eine Studie aus der allgemeinmedizinischen Praxis zeigte, dass es aufgrund der länger andauernden Hustensymptomatik zu wiederholten Konsultationen kommt.3
- Eine andere Studie zeigte, dass gerade die Patient*innen, die unter einer prolongierten Symptomatik leiden, häufig an einer chronischen Bronchitis oder Asthma erkrankt sind.
Verlaufskontrolle
- Bei Patient*innen mit Zeichen einer Obstruktion oder bei Patient*innen, die mehrmals an akuter Bronchitis erkrankt sind, sollte abgeklärt werden, ob Asthma oder COPD als Grunderkrankung zugrunde liegen.
- Es sollten weitere Differenzialdiagnosen bei protrahierten Verläufen beachtet werden (z. B. Upper Airway Cough Syndrome).
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Meist virale Ursache, selbstlimitiert, unspezifische Antibiotikagaben haben keinen Einfluss auf den Krankheitsverlauf.6
- Unabhängig von der Behandlung hält der Husten bei den meisten Patient*innen ca. 3 Wochen an und bei jeder 4. betroffenen Person 1 Monat (1b).9
- Eine ausführliche Erläuterung ggf. mit Weitergabe eines Infozepts erhöht die Patientenzufriedenheit.
- Legen Sie den Patient*innen nahe, mit dem Rauchen aufzuhören, besonders bei rezidivierenden Bronchitiden.
- Bei Kindern Allergien identifizieren und Rauchen im häuslichen Umfeld vermeiden.
Patienteninformationen in Deximed
- Akute Bronchitis
- Rauchen schadet Ihrer Gesundheit
- Warum sollten Sie das Rauchen aufgeben, und wie gelingt es?
Illustrationen
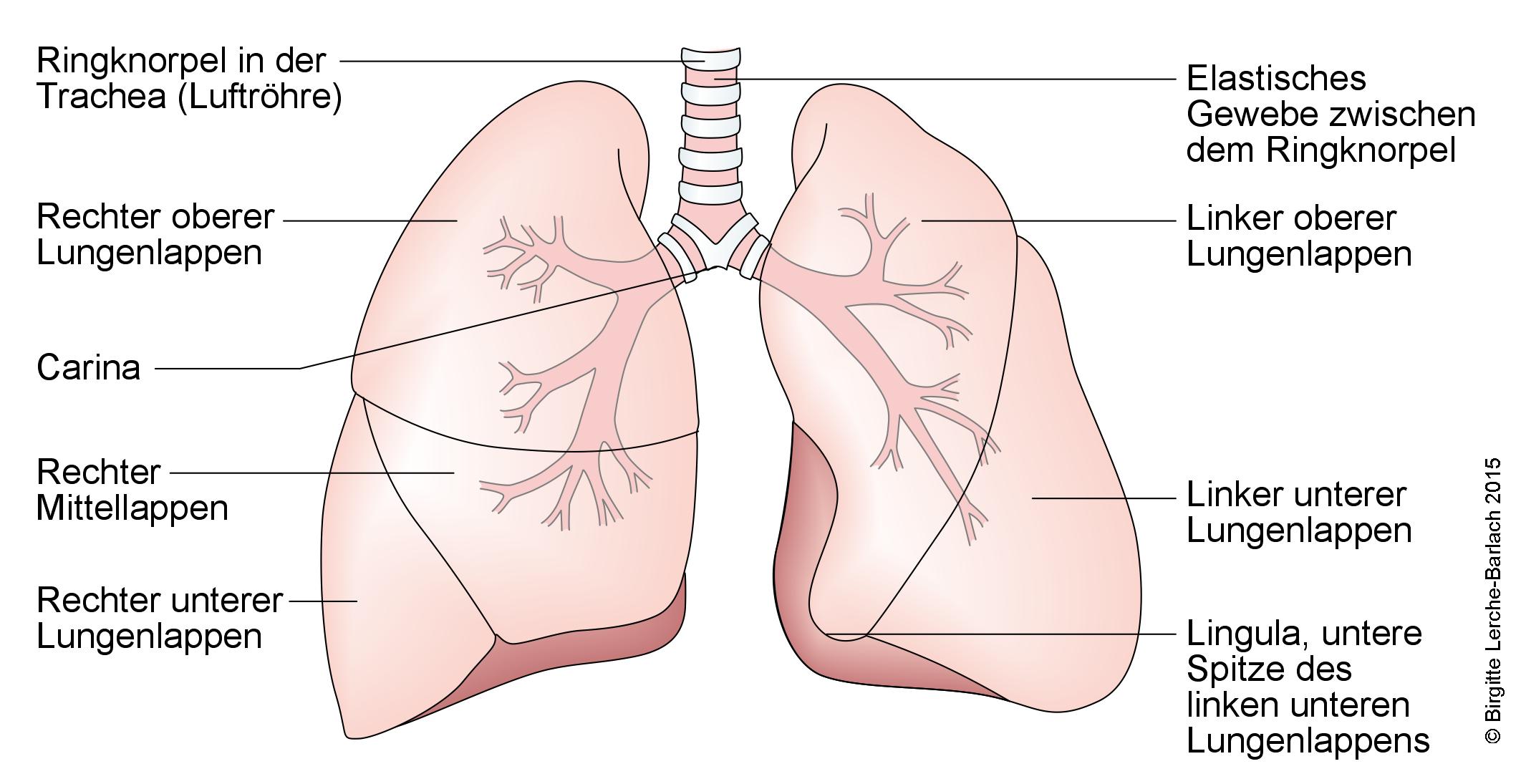
Lungen und Bronchien
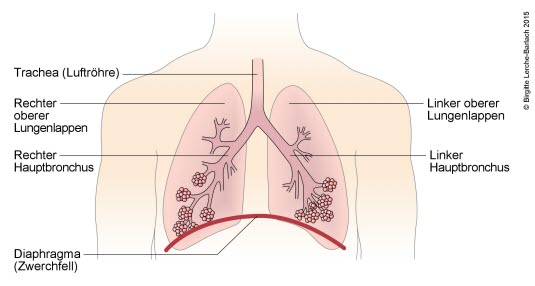
Bronchialbaum
Quellen
Leitlinien
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Akuter und chronischer Husten. DEGAM-Leitlinie Nr. 11, AWMF-Leitlinie Nr. 053-013. S3, Stand 2021. www.awmf.org
- Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin. Diagnostik und Therapie von erwachsenen Patienten mit Husten. AWMF-Leitlinie Nr. 020-003. S2k, Stand 2019. www.awmf.org
Literatur
- Albert RH. Diagnosis and treatment of acute bronchitis. Am Fam Physician 2010; 82: 1345-50. www.ncbi.nlm.nih.gov
- AKDAE: Arzneiverordnung in der Praxis, Band 40: Atemwegsinfektionen, Stand 2013 www.akdae.de
- Macfarlane J, Holmes W, Gard P, et al. Prospective study of the incidence, aetiology and outcome of adult lower respiratory tract illness in the community. Thorax 2001;56:109-114. PubMed
- Meza RA. The management of acute bronchitis in general practice results from the Australian morbidity and treatment survey. Aust Fam Physician 1994;23:1550-1553. PubMed
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Akuter und chronischer Husten. DEGAM-Leitlinie Nr. 11, AWMF-Leitlinie 053-013, S3. Stand 2021. www.awmf.org
- P. Kardos, Q. T. Dinh, K.-H. Fuchs, Leitlinie der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizinzur Diagnostik und Therapie von erwachsenenPatienten mit Husten,Pneumologie 2019; 73: 143–180 pneumologie.de
- Gonzales R, Bartlett JG, Besser RE, et al.; American Academy of Family Physicians, American College of Physicians-American Society of Internal Medicine, Centers for Disease Control, Infectious Diseases Society of America. Principles of appropriate antibiotic use for treatment of uncomplicated acute bronchitis: background. Ann Intern Med 2001; 134: 521-9. pubmed.ncbi.nlm.nih.gov
- Metlay JP, Kapoor WN, Fine MJ. Does this patient have community-acquired pneumonia? Diagnosing pneumonia by history and physical examination. JAMA 1997; 278: 1440-5. pubmed.ncbi.nlm.nih.gov
- Little P, Rumsby K, Kelly J, et al. Information leaflet and antibiotic prescribing strategies for acute lower respiratory tract infection. A randomized controlled trial. JAMA 2005; 293: 3029-35. pubmed.ncbi.nlm.nih.gov
- Smith SM, Fahey T, Smucny J, et al. Antibiotics for acute bronchitis. Cochrane Database Syst Rev. 2014 Mar 1;3:CD000245. pubmed.ncbi.nlm.nih.gov
- Butler CC; Hood K, Verheij T, Little P, Melbye H, et al. Variation in antibiotica prescribing and its impact on recovery in patients with acute cough in primary care: prospective study in 13 countries. BMJ 2009; 338: b2242. BMJ (DOI)
- Llor C, Moragas A, Bayona C, et al. Efficacy of anti-inflammatory or antibiotic treatment in patients with non-complicated acute bronchitis and discoloured sputum: randomized placebo controlled trial. BMJ 2013; 347: f5762 BMJ (DOI)
- DGP: Akuter und chronischer Husten, Diagnostik und Therapie von erwachsenen Patienten, AWMF-Leitlinie 020 – 003, Stand 2010 www.awmf.org
- Macfarlane J, Holmes W, Gard P, et al. Reducing antibiotic use for acute bronchitis in primary care: blinded, randomised controlled trial of patient information leaflet. BMJ 2002; 324: 1-6. PubMed
- Melbye H, Straume B, Aasebø U. Symptomatic effect of fenoterol in acute bronchitis. A placebo-controlled double-blind study. Family Practice 1991; 8:216-22. PubMed
- Becker LA, Hom J, Villasis-Keever M, van der Wouden JC . Beta2-agonists for acute bronchitis. Cochrane Database of Systematic Reviews 2011; 7: CD001726. doi:10.1002/14651858.CD001726.pub4 pubmed.ncbi.nlm.nih.gov
- Smith SM, Schroeder K, Fahey T. Over-the-counter (OTC) medications for acute cough in children and adults in community settings. Cochrane Database of Systematic Reviews 2014, Issue 11. Art. No.: CD001831. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Heidrun Bahle, Dr. med., Fachärztin für Allgemeinmedizin, München
- Sabine Gehrke-Beck, Dr. med., Fachärztin für Allgemeinmedizin, Universitätsmedizin Berlin (Review)
- Christoph Heintze, Prof. Dr. med., M. A., MPH, Institut für Allgemeinmedizin, Universitätsmedizin Berlin (Review)
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).