Zusammenfassung
- Definition:Bissverletzungen durch Tiere oder Menschen.
- Häufigkeit:In Deutschland jährlich 30.000–50.000 Bissverletzungen, vor allem durch Hunde und Katzen.
- Symptome:Verletzung von Haut und Gewebe, teilweise auch Sehnen und Knochen.
- Befunde:Mögliche Infektionszeichen: Rötung, Schwellung, Überwärmung und Schmerzen.
- Diagnostik:Anamnese (u. a. Tierart und Impfstatus des Tieres), körperliche Untersuchung. Bei schweren Verletzungen oder Infektionen ggf. Labor, Mikrobiologie und/oder Bildgebung.
- Therapie:Wundversorgung und ggf. Infektionsprophylaxe (Antibiotika und/oder Impfung).
Allgemeine Informationen
Definition
- Dieser Artikel behandelt Bissverletzungen durch Menschen sowie durch Tiere, die in Deutschland vorkommen.
Häufigkeit
- Die Angaben in diesem Abschnitt beziehen sich auf nachfolgende Referenz.1
- Bissverletzungen insgesamt
- in Deutschland jährlich 30.000–50.000 Bissverletzungen
- Im Mittelpunkt stehen Hunde- und Katzen-, seltener Menschenbisse.
- Tierbisse
- Etwa 60–80 % der Bissverletzungen durch Hunde
- in 90 % der Fälle der eigene Hund
- 20–30 % durch Katzen
- Bissverletzungen durch andere Tiere (Kaninchen, Meerschweinchen, Hamster, Ratten, Mäuse) sind deutlich seltener.
- Etwa 60–80 % der Bissverletzungen durch Hunde
- Bissverletzungen durch Menschen
- in Städten bis zu 20 % der Bissverletzungen
- Bei Faustschlägen gegen die Zähne kann es zu sog. indirekten Bissverletzungen kommen.2
- Alter
- Kinder sind überproportional oft betroffen.
- 25 % aller Bisse erleiden Kinder < 6 Jahre und 34 % Kinder im Alter von 6–17 Jahren.
- Lokalisation
- vor allem Hände und Handgelenke
- Bei Kindern ist auch häufig der Kopf betroffen.
Ätiologie und Pathogenese
- Die unmittelbare Schädigung durch Säugetierbisse erfolgt zunächst mechanisch, durch Eindringen der Zähne in das Körpergewebe.3
- Insbesondere bei Hundebissen darf nicht von harmlosen äußeren Aspekten der Bissverletzung auf geringen Gewebeschaden in der Tiefe geschlossen werden.
- Ein Hundebiss hinterlässt spezifische Verletzung, die als „hole and tear pattern of wounding“ bezeichnet wird.
- Oberflächlich oft eher kleine Läsionen, in der Tiefe sind aber ausgedehnte Gewebszerreißungen und Quetschungen möglich.
- Zudem infektiöse Schädigung durch starke Keimbesiedelung der Zähne und des Speichels, seltener auch durch Übertragung spezifischer Krankheitserreger (u. a. Tetanus, Tollwut, Tularämie und Leptospirosen).3
- Bei Menschenbissen an Übertragung von Hepatitis B und C sowie HIV denken.
- Durch Biss von Nagetieren können seltene Zoonosen übertragen werden.2
- z. B. Rattenbissfieber
- Giftübertragung in Deutschland ist nur durch wenige Schlangen (Kreuzotter, Aspisviper) und von Privatpersonen gehaltene Tieren (z. B. Spinnen, Skorpione) möglich.
Prädisponierende Faktoren
- (Klein)Kinder
- gestörte Interaktion mit Tieren (ärgern, beim Fressen stören)1
- Hohes bzw. erhöhtes Risiko für Infektionen bei:6
- mittel- bis schwergradigen Verletzungen, insbesondere an Händen, Füßen, Genitalien oder im Gesicht
- präexistenten oder sich entwickelnden Ödemen im betroffenen Bereich
- Gelenkbeteiligung
- immunsupprimierten Patient*innen
- entfernter Milz
- fortgeschrittenen Lebererkrankungen
- Missbrauch von Rauschmitteln oder geschwächtem Allgemeinzustand aus anderen Ursachen.7
ICPC-2
- Tier-/Menschenbiss
ICD-10
- T14.1 Tierbiss
Diagnostik
Diagnostische Kriterien
- Anamnese und klinische Befunde
- Bei Anzeichen für Infektion Labor und mikrobielle Untersuchungen1
- Bei schweren Bissverletzungen ggf. Bildgebung1
Allgemeines zur Diagnostik
- Nachfolgende Empfehlungen zur Anamnese, körperlichen Untersuchung und weiteren Diagnostik beziehen sich auf diese Referenz.1
Anamnese
Setting
- Zeitpunkt
- Ort
- Ursache für den Biss
Tier
- Art und Besitzer*in
- Gesundheitszustand bzw. auffälliges Verhalten (Tollwut?)
- Impfstatus
Patient*in
- Grunderkrankungen
- Implantate (z. B. Herzklappe)
- Immunsuppression
- Splenektomie
- Allergien
- Impfstatus
- Klinische Symptome (Schmerz, Druck, Fieber)
Klinische Untersuchung
- Schocksymptome?
- Infektionszeichen
- Rötung, Schwellung, Erwärmung und Schmerzempfindlichkeit an der Bisswunde
- Lymphangitis, d. h. roter Streifen in der Haut an der Bisswunde; Gefahr der Ausweitung in den Blutkreislauf
- Red Flags für systemische Infektion: Fieber, Schüttelfrost, beeinträchtigter Allgemeinzustand
- Dokumentation
- Fotos der Verletzung (wenn möglich)
- Lokalisation, Art und Ausmaß der Wunde
- Einteilung in Schweregrade von Bissverletzungen4
- Grad I: oberflächliche Hautläsion, Risswunde, Kratzwunde, Bisskanal, Quetschwunde
- Grad II: Hautwunde, bis zur Faszie/Muskulatur/Knorpel reichend
- Grad III: Wunde mit Gewebsnekrose oder Substanzdefekt
- Einteilung für offene Hundebissverletzungen im Gesichtsbereich4
- Stadium I: oberflächliche Verletzung ohne Beteiligung der Muskulatur
- Stadium II: tiefe Verletzung mit Beteiligung der Muskulatur
- Stadium III: tiefe Verletzung mit Beteiligung der Muskulatur und Substanzdefekt
- Stadium IVA: Stadium III und Gefäß- und Nervenverletzung
- Stadium IVB: Stadium III und Knochenbeteiligung
- Einteilung in Schweregrade von Bissverletzungen4
- Überprüfung pDMS (periphere Durchblutung, Motorik und Sensibilität)
Diagnostik bei Spezialist*innen
- Abstrich bzw. Wundsekret von infizierten Wunden
- Ggf. Abstriche vom Tier (Speichel, Stuhl)
- CRP, Blutbild, bei systemischen Infektionszeichen Blutkulturen
- Bildgebung
- Röntgen: bei V. a. Fraktur oder Fremdkörper in Wunde
- CT/MRT: bei tiefen Verletzungen zur Beurteilung der beteiligten Strukturen
Indikationen zur Überweisung/Klinikeinweisung
- Überweisung an Spezialist*in
- infizierte Wunden
- in die Tiefe gehende Wunden im Gesicht, an den Genitalien und an den Händen
- bei Beteiligung von Knochen oder Sehnen
- Unverzügliche Einweisung ins Krankenhaus
- bei Verdacht auf systemische Infektion (Sepsis)
Therapie
Therapieziele
- Infektionen vermeiden.
- Gute Abheilung der Wunden
Allgemeines zur Therapie
- Die Therapie setzt sich zusammen aus Allgemeinmaßnahmen zur Lokalbehandlung der Wunde sowie der Infektionsprophylaxe.1
Empfehlungen für Patient*innen
- Wunde mit Wasser spülen.
- Wunde verbinden und möglichst ruhig halten bis zum Arztbesuch.
Allgemeinmaßnahmen zur Lokalbehandlung
- Sämtliche Angaben beziehen sich auf nachfolgende Referenz.1
- Säuberung (z. B. 1 % Organojodlösung)
- Spülung mit nur geringem Druck (z. B. mit Knopflochkanüle und NaCl 0,9 %)
- Débridement von avitalem Gewebe
- Primärer Wundverschluss wird nicht empfohlen, eine mögliche Ausnahme stellen Bisswunden im Gesicht dar.4
- Ruhigstellung und Hochlagerung betroffener Extremitäten
Infektionsprophylaxe
- Empfehlungen gemäß der Leitlinie vom PEI zur Behandlung bakterieller Erkrankungen4
Prophylaktische antibiotische Therapie
- Indikationen
- mäßige bis schwere und tiefe Bisswunden
- Bisswunden der Hand und im Gesicht
- Bisswunden, die möglicherweise bis Periost oder Gelenkkapsel reichen.
- Immunsuppression/Immundefizienz
- Leberinsuffizienz
- Z. n. Milzexstirpation
- Ödeme im betroffenen Gebiet
- Präparat
- Aminopenicillin + Beta-Laktamase-Inhibitor für 3–5 Tage
- bei Menschenbiss alternativ auch Ertapenem 1 x 1 g/d für 3–5 Tage möglich
- Beispiel (Anmerkung der Redaktion, nicht aus Leitlinie): Amoxicillin/Clavulansäure 875/125 mg 1–1–1 für 3–5 Tage
- Aminopenicillin + Beta-Laktamase-Inhibitor für 3–5 Tage
Antibiotische Therapie bei infizierten Wunden
- Kalkulierte Therapie
- Präparat
- Aminopenicillin + Beta-Laktamase-Inhibitor für 5–10 Tage
- bei infiziertem Menschenbiss alternativ auch Ertapenem 1 x 1 g/d für 5–10 Tage möglich
- Beispiel (Anmerkung der Redaktion, nicht aus Leitlinie): Amoxicillin/Clavulansäure 875/125 mg 1–1–1 für 5–10 Tage
- Aminopenicillin + Beta-Laktamase-Inhibitor für 5–10 Tage
- Bei schweren Infektionen oder immunsupprimierten Patient*innen
- Piperacillin/Tazobactam i. v. 4,5 g 1–1–1 für 5–10 Tage
Impfungen
- Bei unzureichendem Tetanusschutz Auffrischungsimpfung
- Siehe Artikel Tetanus.
- Bei Biss von tollwutverdächtigem Tier Postexpositionsprophylaxe
- Siehe Artikel Tollwut.
Sonderfall Schlangen- und Gifttierbisse
- In Deutschland gibt es nur wenige Giftschlangen (Kreuzotter, Aspisviper), aber bei als Haustiere gehaltenen Exoten kann es bei Bissverletzungen zur Einbringung von Giften kommen.
- Identifizierung des Tieres besonders wichtig, da nur so das notwendige Antiserum gespritzt werden kann. Diese Antiseren stehen in Deutschland nur in einigen wenigen Standorten zur Verfügung.
- Empfohlene Maßnahmen bei Bissunfall durch Giftschlange:8
- Ruhe bewahren.
- Tiere bzw. Terrarien sichern.
- Notruf 112 verständigen.
- Beengende Gegenstände entfernen (z. B. Ring).
- Auf einem Blatt Papier folgende Angaben festhalten:
- Bissverursacher: unbedingt lateinischer Artname
- Bisszeitpunkt und -stelle
- Notrufnummer aus Deutschland bei Gifttierbissen: 0700 112 0 7323
- Papier mit diesen Angaben Notärzt*in aushändigen.
Sonderfall Spinnenbisse
- Spinnenbisse sind für den Menschen nur sehr selten wirklich gefährlich, können aber eine sich bis zu 24 Stunden hinziehende schwer zu kontrollierende Schmerzsituation auslösen.9
- Analgetische symptomatische Therapie, z. B. mit Ibuprofen 600 mg 1–0–1 und Novalgin 500 mg 1–1–1–1
Meldepflicht bei Tollwut
- Nach § 6 IfSG besteht eine namentliche Meldepflicht bei Krankheitsverdacht, Erkrankung und Tod an Tollwut, für die Verletzung eines Menschen durch ein tollwutkrankes, -verdächtiges oder -ansteckungsverdächtiges Tier sowie die Berührung eines solchen Tieres oder Tierkörpers.1
Verlauf, Komplikationen und Prognose
Verlauf
- Im Allgemeinen kommt es bei 10–20 % der Bissverletzungen zu Infektionen.
- bei Katzen in 30–50 %
- bei Hunden in 5–25 %
- bei Menschenbissen in 20–25 % der Fälle1
- Unter adäquater chirurgischer Versorgung und antibiotischer Therapie heilt die große Mehrheit der Bissverletzungen folgenlos aus.
Komplikationen
- Wundinfektionen und Sepsis
- Andauernde Deformitäten oder Amputationen
- Tetanus
- Tollwut
- Evtl. entstellende Narben
Prognose
- Infektionsrisiko wird zum einen von Art und Lokalisation der Wunde, zum anderen vom individuellen Patientenprofil und Verursacher*in geprägt.1
- In Deutschland sterben jährlich 1–6 Personen an den Folgen eines Hundebisses.1
Verlaufskontrolle
- Regelmäßige Wundkontrollen
- Ggf. Laborkontrollen
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Beobachtung der Wunde auf Infektionszeichen
- Vorbeugende Maßnahmen zur Vermeidung erneuter Bisse
Patienteninformationen in Deximed
Weitere Informationen
- Deutsche Gesetzliche Unfallversicherung: Bissverletzungen durch Säugetiere
Illustrationen
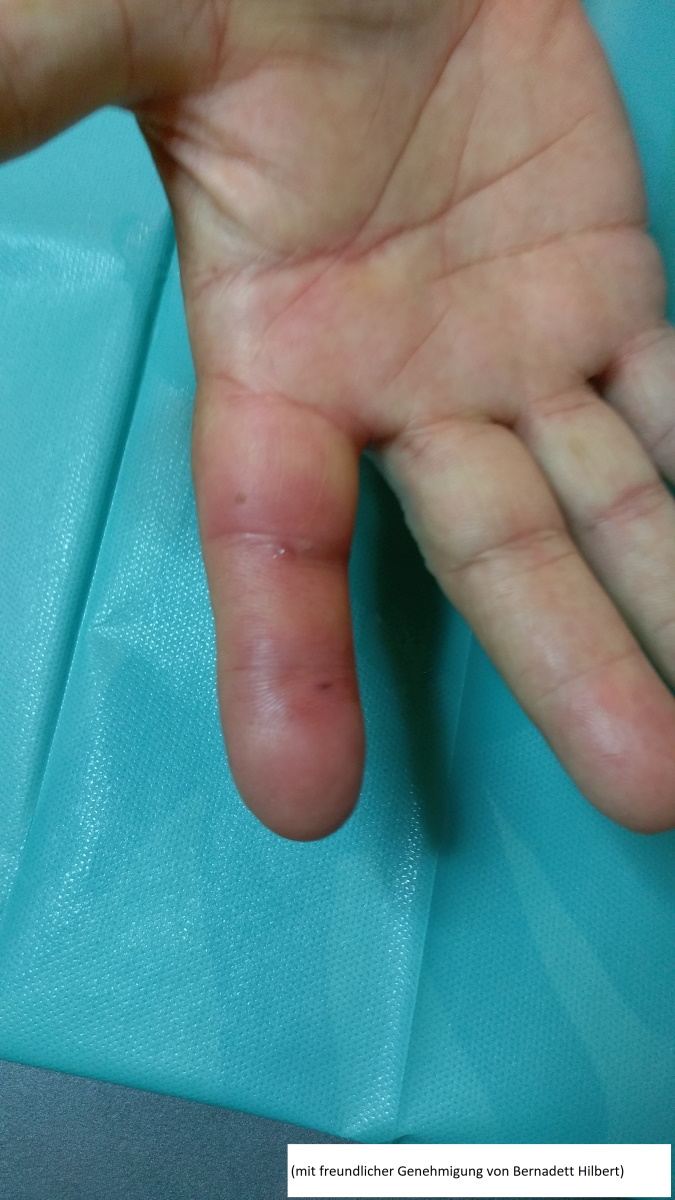
Katzenbiss (mit freundlicher Genehmigung von Bernadett Hilbert)
Quellen
Leitlinien
- Paul-Ehrlich-Gesellschaft für Chemotherapie. Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen - Update 2018. AWMF-Leitlinie Nr. 082-006. S2k, Stand 2017. www.awmf.de
Literatur
- Rothe K, Tsokos M, Handrick W. Animal and human bite wounds. Dtsch Arztebl Int 2015; 112: 433–43. www.aerzteblatt.de
- Towfigh H, Hierner R, et al. (Hrsg.). Handchirurgie, S. 1233ff. Berlin: Springer, 2011.
- DGUV - Fachbereich Erste Hilfe. Bissverletzungen durch Säugetiere. Stand 02/2016. Letzter Zugriff 24.08.2022. www.dguv.de
- Paul-Ehrlich-Gesellschaft für Chemotherapie. Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen - Update 2018. S.175ff. AWMF-Leitlinie 082-006. Stand 2017. www.awmf.org
- Yaqub S, Bjørnholt JV, Hellum KB, Steinbakk M, Enger AE. Infeksjoner ved bitt. Tidsskr Nor Lægeforen 2004; 124: 3194-6. PubMed
- Stevens DL, Bisno AL, Chambers HF, Dellinger EP, Goldstein EJ, Gorbach SL, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America. Clin Infect Dis. 2014 Jul 15. 59(2):147-59. www.ncbi.nlm.nih.gov
- Morgan M, Palmer J. Dog bites. BMJ 2007; 334: 413-7. PubMed
- Serum-Depot Berlin. Generelles Notfallablaufschema. Zugriff 24.08.2022. www.serumdepot.de
- Rieke B, Küper T, et al. Moderne Reisemedizin: Handbuch für Ärzte, Apotheker und Reisende S.362ff. Stuttgart: Gentner, 2010.
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Frankfurt a. M.
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).