Zusammenfassung
- Definition:Schenkelblöcke sind Störungen der kardialen Erregungsleitung unterhalb des Hisbündels im Bereich der Tawaraschenkel. Hierdurch kommt es zur verzögerten Erregungsausbreitung über die Ventrikel mit typischen Veränderungen im Oberflächen-EKG. Blockierungen sind in verschiedenen Bereichen möglich: rechter Tawaraschenkel (Rechtsschenkelblock = RSB), proximaler Abschnitt des linken Tawaraschenkels vor Aufteilung (Linksschenkelblock = LSB), anteriores oder posteriores Faszikel des linken Schenkels nach Aufteilung (linksanteriorer Hemiblock=LAH, linksposteriorer Hemiblock = LPH). Die verschiedenen Blockbilder können auch in Kombination vorkommen: bifaszikulärer Block (meistens RSB +LAH, seltener RSB + LPH), trifaszikulärer Block.
- Häufigkeit:In der Allgemeinbevölkerung LSB 0,1–0,8 %, RSB um 1 %. Die Prävalenz nimmt mit dem Alter zu. Bei Patient*innen mit struktureller Herzerkrankung deutlich höhere Prävalenzen, z. B. LSB bei bis zu 25 % der Personen mit chronischer Herzinsuffizienz.
- Ursache:Dem Linksschenkelblock liegt überwiegend eine strukturelle Herzerkrankung zugrunde. Rechtsschenkelblock kann physiologisch auftreten oder bei struktureller Herzerkrankung.
- Symptome:Ggf. Symptome der zugrunde liegenden Herzerkrankung. Im Einzelfall Synkope (bifaszikuläre/trifaszikuläre Blockierungen, Kombination mit AV-Block).
- Befunde:Ggf. Befunde der zugrunde liegenden Herzerkrankung.
- Diagnostik:Diagnosestellung im 12-Kanal-EKG. Typisch für den kompletten LSB sind breite, plumpe Komplexe (≥ 0,12 s) in den nach links deutenden Ableitungen (Abl. I, aVL, V5–V6). Typisch für den kompletten RSB ist eine verbreiterte (≥ 0,12 s) rsR'-Konfiguration („M-Konfiguration“) in den nach rechts deutenden Ableitungen (Abl. V1, III).
- Therapie:Bei Patient*innen mit symptomatischer Herzinsuffizienz (EF ≤ 35 %), Sinusrhythmus und LSB evtl. Implantation eines CRT-Schrittmachers (CRT = kardiale Resynchronisationstherapie). Bei Patient*innen mit Synkope und Schenkelblock Schrittmacherimplantation, sofern bradykarde Rhythmusstörung nachgewiesene oder wahrscheinliche Ursache für die Synkope ist.
Allgemeine Informationen
Definition
- Schenkelblöcke sind Störungen der kardialen Erregungsleitung unterhalb des Hisbündels im Bereich der Tawaraschenkel.
- Verzögerte Erregungsausbreitung über die Ventrikel mit typischen Veränderungen im Oberflächen-EKG
- Blockierungen der Überleitung sind in verschiedenen Bereichen möglich:
- rechter Tawaraschenkel (Rechtsschenkelblock = RSB)
- proximaler Abschnitt des linken Tawaraschenkels vor Aufteilung in zwei Faszikel (Linksschenkelblock = LSB)
- anteriores oder posteriores Faszikel des linken Tawaraschenkels nach Aufteilung
- linksanteriorer Hemiblock = LAH
- linksposteriorer Hemiblock = LPH
- Kombination der verschiedenen Blockbilder
- bifaszikulärer Block (RSB + LAH; RSB + LPH; LAH + LPH)
- trifaszikulärer Block (RSB + LAH +LPH)
Häufigkeit
Linksschenkelblock
- Prävalenz des Linksschenkelblocks: 0,1–0,8 % in der Allgemeinbevölkerung1
- Zunahme mit dem Alter2
- Deutlich höhere Prävalenzen bei zugrunde liegender Herzerkrankung
- bis zu 25 % bei Patient*innen mit chronischer Herzinsuffizienz3
Rechtsschenkelblock
- Rechtsschenkelblock etwas häufiger als Linksschenkelblock4
- Zunahme mit dem Alter2,5
- 2- bis 3-mal häufiger bei Männern als bei Frauen6
- Daten der Copenhagen City Heart Study6
- kompletter RSB 1,4 % Männer vs. 0,5 % Frauen
- inkompletter RSB 4,7 % Männer vs. 2,3 % Frauen
- Daten der Copenhagen City Heart Study6
- Inkompletter Rechtsschenkelblock bei 35–50 % der Ausdauersportler*innen7
- Kompletter Rechtsschenkelblock mit höheren Prävalenzen bei Patient*innen mit struktureller Herzerkrankung, z. B. bei Personen mit Lungenembolie3
Ätiologie und Pathogenese
Ätiologie Linksschenkelblock
- Koronare Herzkrankheit
- Akutes Koronarsyndrom
- Kardiomyopathien
- Herzinsuffizienz
- Hypertensive Herzerkrankung
- Myokarditis
- Nach Herzklappenoperation, perkutaner Intervention (z. B. TAVI)
- Selten angeboren
Ätiologie Rechtsschenkelblock
- Koronare Herzkrankheit
- Akutes Koronarsyndrom
- Akute Rechtsherzbelastung (Lungenembolie)
- Chronische Rechtsherzbelastung, Cor pulmonale
- CTEPH (chronische thrombembolische pulmonale Hypertonie)
- Vitien
- COPD
- Myokarditis
Funktionelle Auswirkungen
- Insbesondere der LSB führt zu einer mechanischen Dyssynchronie des linken Ventrikels.8
- Seltener kann auch ein RSB zu einer mechanischen Dyssynchronie des linken Ventrikels führen.10
ICPC-2
- K84 Kardiomyopathie
ICD-10
- I44 Atrioventrikulärer Block und Linksschenkelblock
- I44.0 Atrioventrikulärer Block 1. Grades
- I44.1 Atrioventrikulärer Block 2. Grades
- I44.2 Atrioventrikulärer Block 3. Grades
- I44.3 Sonstiger und nicht näher bezeichneter atrioventrikulärer Block
- I44.4 Linksanteriorer Faszikelblock
- I44.5 Linksposteriorer Faszikelblock
- I44.6 Sonstiger und nicht näher bezeichneter Faszikelblock
- I44.7 Linksschenkelblock, nicht näher bezeichnet
- I45 Sonstige kardiale Erregungsleitungsstörungen
- I45.0 Rechtsfaszikulärer Block
- I45.1 Sonstiger und nicht näher bezeichneter Rechtsschenkelblock
- I45.2 Bifaszikulärer Block
- I45.3 Trifaszikulärer Block
- I45.4 Unspezifischer intraventrikulärer Block
- I45.5 Sonstiger näher bezeichneter Herzblock
- (I45.6 Präexzitations-Syndrom)
- I45.8 Sonstige näher bezeichnete kardiale Erregungsleitungsstörungen
- I45.9 Kardiale Erregungsleitungsstörung, nicht näher bezeichnet
- I49 Sonstige kardiale Arrhythmien
- I49.5 Sick-Sinus-Syndrom
Diagnostik
Diagnostische Kriterien
- Die Diagnose wird anhand des spezifischen EKG-Befundes gestellt.
Normale QRS-Dauer
- Die American Heart Association hat 2009 Empfehlungen zur Standardisierung und Interpretation von EKG-Befunden herausgegeben.11
- Auch bei Gesunden variable QRS-Dauer, abhängig u. a. von Alter, Geschlecht und Messmethode
- QRS-Dauer nimmt mit der Herzgröße zu.
- QRS-Komplex in präkordialen Ableitungen etwas breiter als in Extremitätenableitungen
- altersabhängige Dauer des QRS-Komplexes
- Kinder < 4 Jahre: QRS < 90 ms
- Kinder und Jugendliche 4–16 Jahre: QRS < 100 ms
- Jugendliche > 16 Jahre, Erwachsene: QRS ≤ 110 ms
QRS-Dauer beim Schenkelblock
- Derzeitige Definition der QRS-Verbreiterung beim Schenkelblock für Jugendliche > 16 Jahre und Erwachsene: QRS > 110 ms11
- künftig durch zunehmende Erfassung weltweiter Daten möglicherweise Revision der Werte
Kompletter Block, inkompletter Block, Verspätung: Nomenklatur in Abhängigkeit von der QRS-Dauer
- Kompletter Schenkelblock: QRS ≥ 120 ms
- Inkompletter Schenkelblock: QRS > 110 ms
- Verspätung: Konfiguration wie bei Schenkelblock, aber QRS ≤ 110 ms
Herzachse11
- Elektrische Herzachse u. a. abhängig von Alter und Habitus
- Normale Herzachse beim Erwachsenen zwischen –30° und 90°
- Moderate Linksachsenabweichung zwischen –30° und –45°
- Starke Linksachsenabweichung zwischen –45° und –90°
- häufig bei linksanteriorem Hemiblock (LAH)
- Moderate Rechtsachsenabweichung zwischen 90° und 120°
- Starke Rechtsachsenabweichung zwischen 120° und 180°
- häufig bei linksposteriorem Hemiblock (LPH)
Septumerregung
- Für das Verständnis der normalen Ausbildung des QRS-Komplexes und der Veränderungen vor allem beim LSB ist die Kenntnis der Septumerregung wichtig.
- Das Septum ist der erste Bereich der Kammern, der erregt wird.
- Die Erregung des Septums erfolgt normalerweise über den linken Tawaraschenkel.
- Daher von links nach rechts gerichteter Vektor während der Septumerregung
- Im EKG entsprechend Q-Zacken in den nach links deutenden Ableitungen
- Beim LSB abweichend Septumerregung über den rechten Tawaraschenkel von rechts nach links, daher keine Q-Zacken in den nach links deutenden Ableitungen
Rechtsschenkelblock
- Phasen der Erregungsleitung bei Rechtsschenkelblock4
- normale Septumerregung von links nach rechts (linker Tawaraschenkel intakt)
- normale Erregung der linken Kammer über den linken Tawaraschenkel
- verzögerte Erregung der rechten Kammer, dadurch Drehung des Vektors nach rechts
- Erregungsende, Rückgang der Kurve auf die isoelektrische Linie
- Kompletter Rechtsschenkelblock – Charakteristika im EKG11
- QRS ≥ 120 ms
- R`-Zacke in Abl. V1 und III („M-Konfiguration“) als Ausdruck der terminalen Drehung des Vektors nach rechts
- S-Zacke länger als R-Zacke oder > 40 ms in Abl. I, V6
- Inkompletter Rechtsschenkelblock – Charakteristika im EKG11
- QRS > 110 ms und < 120 ms
- ansonsten wie kompletter RSB
Linksschenkelblock
- Phasen der Erregungsleitung bei Linksschenkelblock4
- atypische Erregung des Septums von rechts nach links, daher Fehlen des normalen septalen Q in den nach links deutenden Ableitungen
- Ausbreitung der Erregung über rechten und Teile des linken Ventrikels, wegen der größeren Muskelmasse Vektor nach links
- Erregung der bislang durch die Blockierung noch unerregten Anteile des linken Ventrikels, Vektor weiterhin nach links
- Erregungsende, Rückgang der Kurve auf die isoelektrische Linie
- Kompletter Linksschenkelblock – Charakteristika im EKG11
- QRS ≥ 120 ms
- verbreiterter, plumper, evtl. gekerbter Komplex in den nach links deutenden Ableitungen (I, aVL, V5, V6)
- keine septale Q-Zacke in Ableitung I, V5, V6 (in Abl. aVL kann ein kleines Q vorhanden sein)
- ST-T üblicherweise in entgegengesetzter Richtung (diskordant) zum QRS-Komplex
- Inkompletter Linksschenkelblock – Charakteristika im EKG
- QRS >110 ms und <120 ms
- ansonsten wie kompletter LSB
Linksanteriorer Hemiblock (LAH)
- Häufig (Prävalenz 0,9–6,2% in der Allgemeinbevölkerung)8
- Charakteristika des LAH im EKG4
- Herzachse zwischen –45° und –90°
- langsame R-Progression in den Brustwandableitungen
- R/S-Umschlag in den Brustwandableitungen nach links verschoben
- tiefe S-Zacken bis Abl. V6
- keine wesentliche QRS-Verbreiterung (< 120 ms)
- Vorkommen des LAH4
- nicht selten auch bei Herzgesunden
- KHK
- chronische Linksherzbelastung
- Ostium-Primum-Defekt (Vorhofseptumdefekt)
Linksposteriorer Hemiblock (LPH)
- Selten (Prävalenz ca. 0,1 %)8
- Charakteristika des LPH im EKG
- Vor Diagnose eines LPH Abgrenzung gegenüber Rechtsherzbelastung und lateralem Infarkt
- Vorkommen des LPH
- meist bei inferiorem Infarkt4
Bifaszikulärer Block: RSB + LAH
- Wesentlich häufiger als Kombination RSB + LPH
- Charakteristika von RSB+LAH im EKG4
- QRS ≥ 120 ms
- typisches Rechtsschenkelblockbild in V1 (R'-Zacke)
- Elektrische Herzachse bestimmbar, überdrehter Linkstyp!
- dadurch keine R'-Zacke in Ableitung III (im Gegensatz zum reinen RSB)
- Ursachen von RSB + LAH
- koronare Herzerkrankung
- Kardiomyopathien
- Falls RSB + LAH kombiniert mit verlängerter PQ-Zeit – kann bedingt sein durch:
- bifaszikulären Block + AV-Block I°
- partiellen trifaszikulären Block.
- Klinische Bedeutung
- Hinweise auf symptomatische Bradykardien/Synkopen?
- ggf. Schrittmachertherapie
Bifaszikulärer Block: RSB + LPH
- Sehr selten
- Charakteristika von RSB + LPH im EKG4
- QRS ≥ 120 ms
- plumper, positiver Komplex in Abl. V1
- ansonsten Veränderungen in den Brustwandableitungen wie beim RSB
- Elektrische Herzachse bestimmbar, überdrehter Rechtstyp!
- Ursachen von RSB + LPH
- meist schwere Herzerkrankung mit schlechter Prognose4
- Falls RSB + LPH kombiniert mit verlängerter PQ-Zeit – kann bedingt sein durch:
- bifaszikulären Block + AV-Block I°
- partiellen trifaszikulären Block.
- Klinische Bedeutung
- Hinweise auf symptomatische Bradykardien/Synkopen?
- ggf. Schrittmachertherapie
Trifaszikulärer Block
- Bei kompletter proximaler Blockade der Tawaraschenkel im EKG gleiches Bild wie bei AV-Block III°
- komplette Dissoziation von P-Wellen und Kammerkomplexen (Kammerersatzrhythmus)
- Klinische Bedeutung
- Indikation zur Schrittmachertherapie
Alternierender Block
- Selten
- Charakteristika im EKG
- Wechsel zwischen Rechts- und Linksschenkelblock
- Ursachen
- KHK oder degenerative Prozesse im Reizleitungssystem12
- Klinische Bedeutung
- bei alternierendem Schenkelblock hohe Wahrscheinlichkeit für Entwicklung eines totalen AV-Block, Indikation zur Schrittmachertherapie12
Anamnese
- Kardiale (oder pulmonale) Grunderkrankung
- Bekannt?
- Entsprechende Symptome?
- Kardiovaskuläre Risikofaktoren?
- pos. Familienanamnese
- Rauchen
- Diabetes mellitus
- Fettstoffwechselstörung
- arterielle Hypertonie
- Schwindel, Synkopen (vor allem bei Vorliegen bifaszikulärer oder partieller trifaszikulärer Schenkelblöcke oder zusätzlicher AV-Blockierungen)
- Medikamente?
Ergänzende Untersuchungen in der Hausarztpraxis
- Abklärung kardiovaskulärer Risikofaktoren
- Elektrolyte (v. a. bei Hinweisen für bradykarde Herzrhythmusstörungen)
- BNP bzw. NT-proBNP bei V. a. Herzinsuffizienz
- Rö-Thorax bei V. a. Herzinsuffizienz oder pulmonale Erkrankung
- Belastungs-EKG (bei V. a. KHK)
- LZ-EKG (bei V. a. bradykarde Herzrhythmusstörung, Synkope)
Schenkelblock und Belastungs-EKG
- Unterschiedliches Vorgehen bei Abklärung KHK für Patient*innen mit Rechts- und Linksschenkelblock13
- Klasse-I-Indikation (d. h. empfohlen): erwachsene Patient*innen mit mäßigem Risiko für eine KHK auch bei komplettem RSB mit ST-Strecken-Senkung < 1 mm
- Klasse III-Indikation (d. h. nicht empfohlen): Patient*innen mit komplettem LSB
- ST-Streckensenkungen bei Patient*innen mit RSB unter Belastung können Ausdruck einer kardialen Ischämie sein.13
- ST-Streckensenkungen bei Patient*innen mit LSB unter Belastung sind nicht als Ischämiezeichen zu werten.13
- Auftreten von RSB oder LSB während der Belastungsuntersuchung sind keine absoluten Abbruchkriterien, sollten aber zu erhöhter Aufmerksamkeit führen.13
- Schenkelblock unter Belastung relativ selten (0,2–1,1 %), meistens LSB14
- Belastungsinduzierter RSB häufig assoziiert mit KHK14
- Belastungsinduzierter LSB sowohl bei struktureller Herzerkrankung (KHK, Kardiomyopathie, hypertensive Herzerkrankung) als auch ohne zugrunde liegende kardiale Erkrankung möglich14
- daher ggf. weitere Diagnostik zum Ausschluss oder Nachweis einer Herzerkrankung notwendig (Echokardiografie, MRT, Koronarangiografie)
Diagnostik bei Spezialist*innen
- Bildgebung, Belastungstests
- Echokardiografie, Stressechokardiografie
- MRT
- Nuklearmedizin
- EKG-Monitoring bei V. a. bradykarde Herzrhythmusstörung (LZ-EKG, Loop Recorder)
- Lungenfunktionstest
Indikationen zur Überweisung
- Überweisung zu Spezialist*innen bei V. a. zugrunde liegende strukturelle Herzerkrankung oder pulmonale Erkrankung
Prognostische Bedeutung
Linksschenkelblock
- Assoziation zwischen LSB und Vorliegen einer kardialen Grunderkrankung3
- Schlechtere Prognose bei Patient*innen mit kardialer Erkrankung (KHK, Herzinsuffizienz) und LSB3
- Bedeutung des LSB bei fehlender Grunderkrankung nicht eindeutig definiert15
- Prognose bei jüngeren Individuen wahrscheinlich relativ günstig8
Rechtsschenkelblock
- Früher wurde ein RSB bei ansonsten Gesunden überwiegend als prognostisch nicht bedeutsames Begleitphänomen betrachtet.5
- Neuere Daten sprechen für eine möglicherweise schlechtere Prognose bei asymptomatischen Individuen mit komplettem RSB.6,16-17
- erhöhte Mortalität
- erhöhtes kardiovaskuläres Risiko
- Risiko für Myokardinfarkt erhöht
- Risiko für Schrittmacherimplantation erhöht
- RSB Marker für schlechtere Prognose bei Patient*innen mit Herzinsuffizienz, chronischer KHK und St. n. akutem Herzinfarkt3,5
Therapie
- Zurzeit sind keine Leitlinien zum klinischen Management von Patient*innen mit Schenkelblock verfügbar, sofern nicht eine Herzinsuffizienz oder bradykarde Rhythmusstörung vorliegt.9
- Die folgenden Angaben beziehen sich auf die ESC-Leitlinien zu Schrittmachertherapie/Resynchronisation18 bzw. zum Management von Synkopen.19
Leitlinie: Schrittmachertherapie bei Schenkelblock18-19
- Bei Patient*innen mit unerklärter Synkope und bifaszikulärem Block ist bei Risikoparametern in der elektrophysiologischen Untersuchung ein Schrittmacher indiziert (I/B).
- Ein Schrittmacher ist indiziert bei alternierendem Schenkelblock mit oder ohne Symptome (I/C).
- Ein Schrittmacher kann ohne elektrophysiologische Untersuchung erwogen werden bei ausgewählten Patient*innen mit unerklärter Synkope und bifaszikulärem Block (hohes Alter, Gebrechlichkeit, wiederholte Synkopen) (IIb/B).
- Ein Schrittmacher nicht empfohlen bei asymptomatischem Schenkelblock oder bifaszikulärem Block (III/B).
Leitlinie: Kardiale Resynchronisationstherapie (CRT) bei Schenkelblock und Herzinsuffizienz18
LSB-Morphologie
- CRT empfohlen bei symptomatischen Patient*innen mit LVEF ≤ 35 %, QRS-Dauer ≥ 150 ms und LSB-Morphologie trotz optimaler medikamentöser Therapie (I/A)
- CRT sollte erwogen werden bei symptomatischen Patient*innen mit LVEF ≤ 35 %, QRS-Dauer 130–149 ms und LSB-Morphologie trotz optimaler medikamentöser Therapie (IIa/B).
Nicht-LSB-Morphologie
- CRT sollte erwogen werden bei symptomatischen Patient*innen mit LVEF ≤ 35 %, QRS-Dauer ≥ 150 ms und Nicht-LSB-Morphologie trotz optimaler medikamentöser Therapie (IIa/B)
Illustrationen
- Siehe EKG Bradyarrhythmie LSB.
- Siehe EKG Bradyarrhythmie RSB + LAH.
- Siehe EKG Linksschenkelblock.
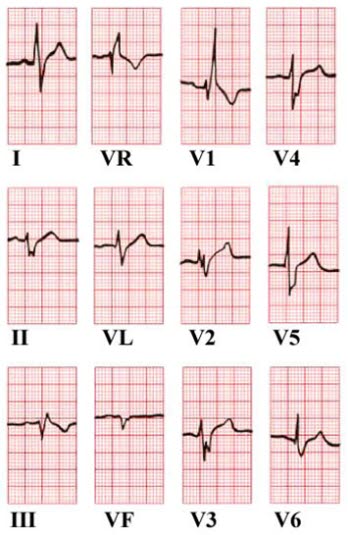
Rechtsschenkelblock
Quellen
Leitlinien
- AHA/ACCF/HRS: Recommendations for the Standardization and Interpretation of the Electrocardiogram Part III: Intraventricular Conduction Disturbances. Stand 2009. www.circahajournals.org
- European Society of Cardiology: Guidelines on cardiac pacing and cardiac resynchronization therapy. Stand 2021. www.escardio.org
- European Society of Cardiology. Guidelines for the diagnosis and management of syncope. Stand 2018. www.escardio.org
- Deutsche Gesellschaft für Kardiologie. Leitlinien zur Ergometrie. Stand 2000. www.dgk.org
Literatur
- Francia P, Balla C, Panneni F, et al. Left Bundle-Branch Block—Pathophysiology, Prognosis, and Clinical Management. Clin Cardiol 2007; 30: 110-115. doi:10.1002/clc.20034 DOI
- Eriksson P, Hansson P, Eriksson H. Bundle-Branch Block in a General Male Population. The Study of Men Born 1913. Circulation 1998; 98: 2494-2500. doi:10.1161/01.CIR.98.22.2494 DOI
- Durães A, Passos L, Falcon H. Bundle Branch Block: Right and Left - Prognosis Implications. Interv Cardiol J 2015; 2: 1. doi:10.21767/2471-8157.100016 DOI
- Klinge R. Das Elektrokardiogramm. Stuttgart - New York: Georg Thieme Verlag, 2015.
- Fernandez-Lozano I, Brugada J. Right bundle branch block: are we looking in the right direction? Eur Heart J 2013; 34: 86-88. doi:10.1093/eurheartj/ehs359 DOI
- Bussink B, Holst A, Jespersen L, et al. Right bundle branch block: prevalence, risk factors, and outcome in the general population: results from the Copenhagen City Heart Study. Eur Heart J 2013; 34: 138-146. doi:10.1093/eurheartj/ehs291 DOI
- Scharhag J, Löllgen H, Kindermann W. Herz und Leistungssport: Nutzen oder Schaden?. Dtsch Arztebl Int 2013; 110: 14-24. doi:10.3238/arztebl.2013.0014 DOI
- Tan N, Witt C, Oh J, et al. Left bundle branch block. Circ Arrhythm Electrophysiol 2020; 13: e008239. doi:10.1161/CIRCEP.119.008239 DOI
- Surkova E, Badano L, Bellu R, et al. Left bundle branch block: from cardiac mechanics to clinical and diagnostic challenges. Europace 2017; 19: 1251-1271. doi:10.1093/europace/eux061 DOI
- Sillanmäki S, Aapro S, Lipponen J, et al. Electrical and mechanical dyssynchrony in patients with right bundle branch block. J Nucl Cardiol 2020; 27: 621-630. doi:10.1007/s12350-018-1418-1 DOI
- Surawicz B, Childers R, Deal B, et al. AHA/ACCF/HRS Recommendations for the Standardization and Interpretation of the Electrocardiogram Part III: Intraventricular Conduction Disturbances. Circulation 2009; 119: e235-e240. doi:10.1161/CIRCULATIONAHA.108.191095 DOI
- Pölz C, Suter-Magpantay L, Reinhard I, et al. Rezidivierende Stürze und Lichtblitze bei alternierendem Schenkelblock. Swiss Med Forum 2022. medicalforum.ch
- Trappe H, Löllgen H. Leitlinien zur Ergometrie der Deutschen Gesellschaft für Kardiologie. Z Kardiol 2000; 89: 821-837. leitlinien.dgk.org
- Rakic J, Vurma M. Schmerzhafter Linksschenkelblock bei normalen Koronarien. Forum Med Suisse 2012; 12: 675-676. medicalforum.ch
- Francia P, Balla C, Paneni F. Left Bundle-Branch Block—Pathophysiology, Prognosis, and Clinical Management. Clin Cardiol 2007; 30: 110-115. doi:10.1002/clc.20034 DOI
- Birnbaum Y, Nikus K. What Should Be Done With the Asymptomatic Patient With Right Bundle Branch Block?. J Am Heart Assoc 2020; 9: e018987. doi:10.1161/JAHA.120.018987 DOI
- Gaba P, Pedrotty D, DeSimone C, et al. Mortality in Patients With Right Bundle‐Branch Block in the Absence of Cardiovascular Disease. J Am Heart Assoc 2020; 9: e017430. doi:10.1161/JAHA.120.017430 DOI
- European Society of Cardiology: Guidelines on cardiac pacing and cardiac resynchronization therapy. Stand 2021. www.escardio.org
- European Society of Cardiology. Guidelines for the diagnosis and management of syncope. Stand 2018. www.escardio.org
Autor
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.