Was ist Lichen ruber planus?
Lichen ruber planus, auch Lichen ruber, Lichen planus oder Knötchenflechte genannt, ist eine häufig auftretende, langwierige und oftmals stark juckende Hauterkrankung, die sich im frühen Verlauf durch eckige, flache Hautveränderungen äußert. Häufig sind auch die Schleimhäute betroffen. Dies zeigt sich am häufigsten an der Innenseite der Wangen, wo weiße Flecken und Streifen zu sehen sind (siehe Lichen planus in der Mundhöhle). Typische Stellen für Hautveränderungen sind die Handflächenseite der Unterarme, Unterschenkel und die Umgebung um das Steißbein/Gesäß. Lichen ruber planus ist eine chronische, entzündliche Autoimmunerkrankung der Haut und der Schleimhäute.
Die Erkrankung kommt bei 0,2–1 % der Bevölkerung vor und betrifft Frauen mittleren Alters häufiger als Männer. Lichen ruber planus auf der Haut ist die häufigste Form. Die Schleimhaut ist bei 30–40 % befallen.
Symptome und Befunde
Merkmale des Hautausschlags
- Starker Juckreiz
- Bis zu 1 cm große, eckige, flache Hautveränderungen
- Oft kleine Gruppen mit Hautausschlag
- Grau-rote Farbe mit violetten Kanten und glatt-glänzender Oberfläche
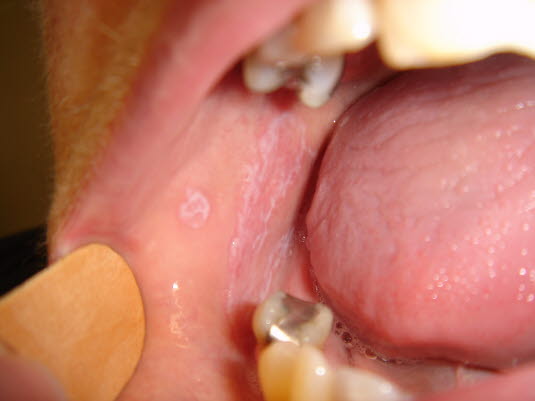
Merkmale der Schleimhautveränderungen im Mund
Der orale Lichen planus zeigt sich meist als weiße Flecken und netzartige Streifen, die die Wangenschleimhaut oder die Zunge befallen können. Auch rote Flecken und wunde Stellen können auftreten.
Schleimhautveränderungen können das einzige Zeichen der Erkrankung sein. Die Flecken können keine Beschwerden verursachen oder brennend und schmerzhaft sein.
Weitere Lokalisationen
Bei Frauen kann auch die Scheide (vulvovaginaler Lichen planus) und bei Männern die Eichel angegriffen werden.
Außerdem treten bei 10 % der Patienten Nagelveränderungen (Längslinien) auf. Bei Befall der Kopfhaut kann Haarausfall auftreten.
Ursachen
Die Ursache ist in der Regel unbekannt. Die Krankheit steht aber wahrscheinlich mit einer anomalen Immunreaktion in Verbindung, die u. a. durch eine Virusinfektion ausgelöst werden kann. Es gibt ein erhöhtes Vorkommen bei Patienten mit Hepatitis C und Diabetes.
Außerdem kann eine Reihe von Arzneimitteln Veränderungen verursachen, die Lichen ruber planus ähneln, dazu gehören Gold, Medikamente gegen Malaria, bestimmte Antibiotika, Medikamente gegen Bluthochdruck und bestimmte Schmerzmittel (NSAR).
Diagnostik
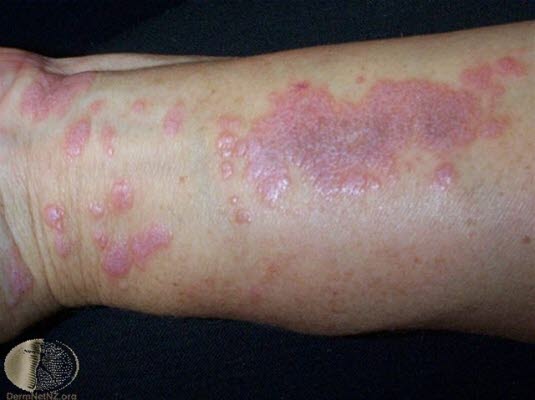
Die Krankheit beginnt in der Regel akut innerhalb einer Woche und wird von starkem Juckreiz begleitet. Der Ausschlag tritt insbesondere an Beugeseiten, z. B. den Handflächenseiten der Handgelenke und Unterarme, sowie am Knöchel auf.
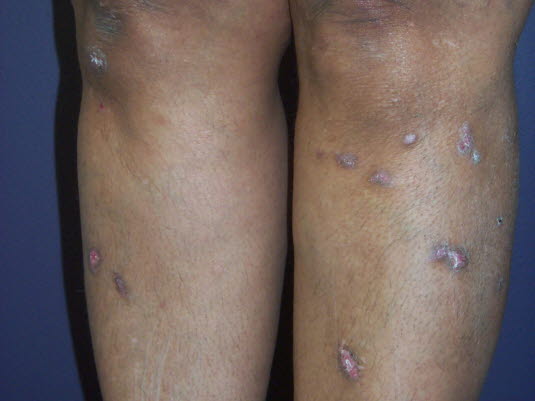
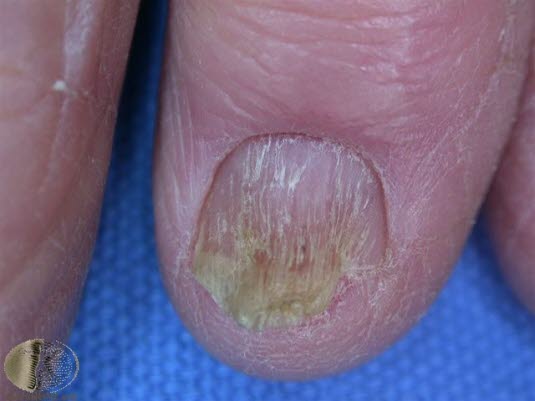
Auch wenn Lichen ruber überwiegend auf der Haut vorkommt, kann die Krankheit auch die Mundschleimhaut, die Schleimhäute der Genitalien und/oder die Nägel betreffen.
Die Diagnose wird auf der Grundlage der typischen Veränderungen der Haut und der Schleimhäute gestellt. Bei einer Erkrankung in der Mundhöhle kann es notwendig sein, eine Gewebeprobe zu nehmen. Typische Befunde bei Gewebeproben und Immunfluoreszenzuntersuchungen sind wichtig, um Lichen ruber von anderen Erkrankungen der Haut und der Schleimhäute zu unterscheiden.
Behandlung
Die Erkrankung geht in der Regel von selbst innerhalb von 8–12 Monaten zurück. Wenn Medikamente die Hautveränderungen verursacht haben, sollten diese abgesetzt werden. Achten Sie auf eine gute Mundhygiene und verzichten Sie auf Alkohol und Tabak!
Starker Juckreiz kann mit antiallergischen Medikamenten (Antihistaminika) und Kortisonsalben oder -tabletten behandelt werden.
Wenn Schleimhäute betroffen sind, können auch sogenannte Calcineurininhibitoren, die das Immunsystem hemmen, angewendet werden.
Wenn andere Behandlungen nur schlecht wirken, können alternativ Vitamin A-ähnliche Mittel oder Medikamente zur Unterdrückung des Immunsystems eingesetzt werden. Weitere Therapieformen können ebenfalls geeignet sein, u. a. eine spezielle Bestrahlungstherapie der Haut (PUVA-Therapie).
Prognose
Die Prognose ist bei einer spontanen Rückbildung der Symptome innerhalb von 1–2 Jahren meistens gut. Manchmal wird die Erkrankung chronisch und kann dann über Jahrzehnte bestehen. Rückfälle sind bei dieser Erkrankung häufig. Ein Befall der Schleimhäute ist oft hartnäckiger.
Die Weltgesundheitsorganisation hat Lichen planus in der Mundhöhle als Vorstufe von Hautkrebs (präkanzerös) gekennzeichnet, obwohl darüber unter Wissenschaftlern Uneinigkeit besteht. Allerdings entwickelt sich nur bei 1 % der Patienten Krebs der Mundschleimhaut. Da diese Möglichkeit besteht, sind regelmäßige Kontrollen sinnvoll. Wenn Sie im Mund Veränderungen feststellen, sollten Sie ärztlichen Rat suchen.
Weitere Informationen
- Lichen planus in der Mundhöhle
- Kortisonsalben und -cremes
- Warum sollten Sie das Rauchen aufgeben, und wie gelingt es?
- Lichen ruber planus – Informationen für ärztliches Personal
Autoren
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Lichen ruber planus. References are shown below.
- Altmeyer P. Lichen Planus. Enzyklopädie Dermatologie. Springer 2016. www.enzyklopaedie-dermatologie.de
- Cooper S, Munidasa D. Lichen planus. BMJ Best Practice. Last reviewed: 8 Jan 2023; last updated: 08 Apr 2020. bestpractice.bmj.com
- Schilling L, Vogt T. Lichen ruber planus: Besser verstehen, besser behandeln! Hautarzt 2018; 69:100-8. PMID: 29330580 PubMed
- Deutsches Institut für Medizinische Dokumentation und Information (DIMDI): ICD-10-GM Version 2023, Stand 16.09.2022. www.dimdi.de
- Bornstein MM, Navarini AA, Schriber M, Baumhoer D. Therapie des symptomatischen oralen Lichen planus mittels intraläsionaler Kortikosteroidinjektionen. Swiss Dent J 2022; 132: 706-7. PMID: 36200758 PubMed
- Deutsche Dermatologische Gesellschaft. UV-Phototherapie und Photochemotherapie. AWMF-Leitlinie Nr. 013-029. S1, Stand 2015 (abgelaufen). www.awmf.org
- Agha-Hosseini F, Sheykhbahaei N, SadrZadeh-Afshar MS. Evaluation of Potential Risk Factors that contribute to Malignant Transformation of Oral Lichen Planus: A Literature Review. J Contemp Dent Pract 2016; 17: 692-701. PMID: 27659090 PubMed