Zusammenfassung
- Definition:Die Milz kann durch stumpfe oder penetrierende Gewalteinwirkung gegen den Bauch und die unteren linken Rippen sowie durch diagnostische perkutane Punktionen und Laparotomien verletzt werden.
- Häufigkeit:Die Milz ist das am häufigsten geschädigte Organ beim stumpfen Bauchtrauma.
- Symptome:Bei einer leichten Milzblutung treten im linken Oberbauch mäßige Schmerzen auf, die evtl. in die linke Schulter ausstrahlen können. Bei schweren Blutungen kann es zu einem hypovolämischen Schock kommen.
- Klinik:Druckschmerzhaftigkeit und ggf. Abwehrspannung. Bei schweren Blutungen kann ein Schock auftreten.
- Diagnostik:Wiederholte Messungen des Hb-Werts, Vitalparameter, Ultraschall und CT.
- Therapie:Richtet sich nach der Schwere der Verletzung und der hämodynamischen Stabilität.
Allgemeine Informationen
Definition
- Die Milz kann durch stumpfe oder penetrierende Gewalteinwirkung gegen den Bauch und die unteren linken Rippen sowie durch diagnostische perkutane Punktionen und Laparotomien verletzt werden.1
- Zerreißung der Milz mit Kapsel- oder Parenchymriss, Gefäßverletzung, Organzertrümmerung bis hin zum Abriss des Gefäßstiels2
- einzeitig: akute Blutung in die Bauchhöhle durch Verletzung der Kapsel und evtl. des Parenchyms
- zweizeitig: initiale Parenchymverletzung bei vorerst intakter Kapsel sowie Entwicklung eines zentralen oder subkapsulären Hämatoms; klinisch symptomfreies Intervall bis zur Kapselruptur
Häufigkeit
- Die Milz ist das Organ, das bei stumpfen Abdominaltraumata mit bis zu 45 % am häufigsten verletzt wird.2
- Als Hauptursache gelten in den Industrieländern sowohl bei Erwachsenen als auch bei Kindern Verkehrsunfälle. Bei Kindern stellt der Sicherheitsgurt eine Ursache für besonders starke Gewalteinwirkung dar.2
- Stürze aus großer Höhe gelten als häufigste Ursache bei 6- bis 10-Jährigen, Fahrradstürze (Lenker) bei den 11- bis 15-Jährigen und Motorradunfälle bei den 16- bis 18-Jährigen.2
Pathophysiologie
- Da die Milz von sehr vielen Blutgefäßen durchzogen ist, führt jede Verletzung des Parenchyms zu Blutungen.
- Bei Kindern ist das Abdomen durch die noch weicheren Rippen und schwächeren Bauchmuskeln weniger geschützt, deswegen sind intraabdominelle Organe besonders gefährdet.2
- Direkte Gewalteinwirkung im Epigastrium, Organverletzungen durch eine gebrochene Rippe oder Einstauchungen des Organs gegen die Wirbelsäule können u. a. die Ursache sein.2
- Kapsel intakt
- Wenn die gesamte Milzkapsel intakt ist, verbleibt das Blut intrakapsulär.
- Ein Hämatom kann die Milzkapsel erheblich ausweiten und größer als die Milz selbst werden.
- In den meisten Fällen bleibt die Kapsel dennoch intakt; das Hämatom wird mit der Zeit resorbiert, und es bildet sich ein Serom oder eine Pseudozyste.
- Sekundäre Kapselruptur
- Vereinzelt (in 5 % der Fälle) kommt es jedoch zu einer Ruptur der Kapsel: Hierbei fließt meist einige Wochen nach der Verletzung weiteres Blut aus der Milz in den Peritonealraum, wodurch eine Hypovolämie ausgelöst wird.
- Wenn die Kapsel früh reißt und die Blutung eher leicht ist, kann sich das Blut rund um die Milz ansammeln und evtl. als Resistenz tastbar sein.
Prädisponierende Faktoren
- Splenomegalie (z. B. bei Sphärozytose, Mononukleose oder anderen hämatologischen Erkrankungen)
- Kann schon bei leichteren Traumen zur Milzruptur führen.2
ICPC-2
- B76 Milzruptur, traumatische1
ICD-10
- S36.- Verletzung von intraabdominalen Organen
- S36.0- Verletzung der Milz
- S36.00 Verletzung der Milz, nicht näher bezeichnet
- S36.01 Hämatom der Milz
- S36.08 Sonstige Verletzungen der Milz
- S36.0- Verletzung der Milz
Diagnostik
Diagnostische Kriterien
- Bei einem Trauma im Bereich des linken Oberbauchs besteht grundsätzlich der Verdacht auf eine Verletzung der Milz.
- Eine Fraktur der unteren linken Rippen ist ein starker Hinweis auf eine mögliche Milzverletzung.
Leitlinie: Traumatische Milzruptur – Leitsymptome2
- Äußere Verletzungszeichen, Schmerzen, akutes Abdomen
- Dyspnoe, Rippenfrakturen, Kehr-Zeichen (linksseitiger
Schulterschmerz) - Hypovolämische Schocksymptomatik (Tachykardie, schlechte
Mikrozirkulation etc.) - Cave: lange Kompensation insbesondere bei Kleinkindern mit dann plötzlicher Dekompensation!
- Cave: bei zweizeitiger Ruptur verzögerte oder abgeschwächte Symptomatik!
- Unterscheidung zwischen isolierter Milzruptur und Polytrauma; Begleitverletzungen bei bis zu 62 % aller Kinder mit Milzverletzungen: Frakturen, Thoraxtrauma, SHT, weitere abdominelle Organverletzungen
- Kindesmisshandlung evaluieren (Anamnese; adäquates Trauma?).
Differenzialdiagnosen
- Verletzungen anderer Organe des Bauchraums
Anamnese
- Unfallhergang erfragen.3
- Schmerzen im linken Oberbauch, die manchmal in die linke Schulter ausstrahlen und auf die Reizung des Zwerchfells durch das darunter befindliche Blut zurückgehen (Kehr-Zeichen).
- Dyspnoe bei Rippenverletzung
- Der Blutverlust kann so groß sein, dass es zu einem hypovolämischen Schock kommt.
Klinische Untersuchung
- Der Abschnitt basiert auf dieser Referenz.2
- Körperliche Untersuchung von geringer Sensitivität und Spezifität3
- Prellmarke, Gurtmarke
- Abwehrspannung
- Spontanschmerz
- Druckschmerz
- Bauchumfangsmessung mit fraglicher klinischer Konsequenz
- Vitalparameter
- Blutdruck (bei Kleinkindern: RR systolisch normal 90 mmHg + 2 x Lebensalter; RR niedrig: < 70 mmHg + 2 x Lebensalter; bei Schulkindern RR systolisch niedrig: < 90 mmHg)
- Herzfrequenz
- Labor
- Hb und Hämatokrit: Bilden kurz nach der Verletzung den Blutverlust unzuverlässig ab.3
Ergänzende Untersuchungen in der Klinik
- Abdomen-Sonografie3
- freie Flüssigkeit/intraabdominelle Blutung: linker und rechter oberer Quadrant und kleines Becken (Sensitivität von 78 % und Spezifität 99 %)
- Die Milz selbst ist oft nur eingeschränkt beurteilbar.
- CT mit Kontrastmittel3
- größte Sensitivität für den Nachweis von Milzverletzungen
- direkte Konsequenz für die Therapie auf der Basis der Schwere der Verletzung
- Diagnostische Peritoneallavage
- Nur, wenn andere Bildgebung nicht verfügbar ist.3
Leitlinie: Traumatische Milzruptur bei Kindern – Diagnostik und Einteilung2
- Vitalparameter (RR, Puls)
- Labor
- Bildgebung
- Sonografie: initial ggf. stündliche Verlaufskontrollen
- Freie Flüssigkeit im Douglas und den Oberbauchrezessus?
- Parenchymverletzung kann wegen der gleichen Dichte von Hämatom und Parenchym initial weniger gut differenziert werden.
- CT-Abdomen: Goldstandard
- bei isolierter Milzverletzung und Kreislaufstabilität ggf. entbehrlich
- bei hämdodynamischer Instabilität CT-Untersuchung ohne Kontrastmittel
- CEUS (Contrast-enhanced Ultrasound): Kann als Verlaufskontrolle hilfreich sein, graduiert sehr genau.
- MRT: Alternative zum CT bei hämodynamisch stabilen Kindern
- Röntgen-Thorax: bei V. a. knöcherne Thoraxverletzungen
- Sonografie: initial ggf. stündliche Verlaufskontrollen
CT-basierte AAST-Klassifikation von Milzverletzungen bei Kindern und Erwachsenen (entspricht dem Organ Injury Scaling nach Moore)4
- Grad I
- Hämatom: subkapsulär, nicht zunehmend, < 10 % der Oberfläche
- Lazeration: Kapseleinriss, nicht blutend, < 1 cm der Parenchymtiefe
- Grad II
- Hämatom: subkapsulär, nicht zunehmend, 10–50 % der Oberfläche
- Lazeration: Kapseleinriss, aktiv blutend, 1–3 cm der Parenchymtiefe, aber keine Trabekelgefäße beinhaltend
- Grad III
- Hämatom: subkapsulär, > 50 % der Oberfläche oder expandierend, rupturiertes subkapsuläres – oder –parenchymales Hämatom – oder –
- intraparenchymales Hämatom > 5 cm oder expandierend Lazeration: > 3 cm tiefer Parenchymeinriss oder Beteiligung der Trabekelgefäße
- Grad IV
- Lazeration unter Beteiligung segmentaler Hilusgefäße, die eine Devaskularisation von über 25 % der Milz verursacht.
- Grad V
- komplette Ruptur oder Devaskularisation der Milz
Indikationen zur Klinikeinweisung
- Bei Verdacht auf die Diagnose
Therapie
Therapieziele
- Der Abschnitt basiert auf dieser Referenz.2
- Evtl. Blutung stoppen und hypovolämischen Schock verhindern.
- Funktion der Milz erhalten.
Allgemeines zur Therapie
- Die Wahl der therapeutischen Maßnahmen richtet sich nach der Schwere der Verletzung und dem Zustand der Patient*innen.
- Aufgrund der immunologischen Funktion der Milz, sollte versucht werden, die Milz zu erhalten und das Organ nicht zu entfernen.1
- Bei Kindern können traumatische Milzrupturen über 90 % der Fälle konservativ behandelt werden.2
- Intensivüberwachung für mind. 24 Stunden obligat ab AAST-Stadium III2
Konservative Therapie
- Intensivüberwachung für mindestens 24 Stunden obligat ab AAST-Stadium III, ansonsten je nach Verletzungsgrad und Klinik (venöser Zugang, evtl. Magensonde, Blasenkatheter etc.)2
- Transfusionsgrenze: Hb < 8 g/dl, z. T. < 7g/dl; Verminderung des Hämatokrits unter 21 %2
- Angiografische Embolisation
- Bei der Embolisation werden als „Coils“ bezeichnete Metallspiralen eingeführt, die das geschädigte Gefäß verschließen und die Blutung zum Stillstand bringen.
- bei Erwachsenen häufiger angewendet (bei Kindern nur in Einzelfällen)2
- sicher und effektiv
- Bei hämodynamisch instabilen Patient*innen ist meist eine operative Therapie notwendig und bei hämodynamisch stabilen Patient*innen meist spontaner Heilungsverlauf, deswegen zurückhaltende Indikation.2
Vorgehen in den ersten Tagen nach dänischen Empfehlungen5
- Intensivmedizinische Überwachung mit engmaschiger Vitalzeichenkontrolle
- Bettruhe, Toilettengang erlaubt
- Regelmäßige Messung des Hb- und Hk-Werts
- Häufige Durchführung einer objektiven klinischen Beurteilung
- Bei Zunahme der Symptome Ultraschall oder CT
- Nach 3 Tagen Anpassung der weiteren Beobachtung an den Zustand der Patient*innen
- Nach 1 Woche (vor Entlassung) und ggf. nochmals nach 1 Monat Kontrollsonografie zur Abklärung auf Pseudoaneurysmen oder Zystenbildung. Bei einem Pseudoaneurysma kommt eine selektive Embolisation infrage.
- Der Krankenhausaufenthalt beträgt in der Regel etwa 1 Woche. Die meisten Blutungen, die eine Operation erforderlich machen, treten innerhalb der ersten 3 Tage auf; manche dieser Blutungen werden allerdings erst nach Ablauf 1 Woche festgestellt.
- CT-Verlaufskontrolle
- Bei Kindern sollten aufgrund der Strahlenbelastung keine CT-Verlaufskontrollen erfolgen.2
Operative Therapie
Leitlinie: Traumatische Milzruptur bei Kindern – Operationsindikation2
- Hämodynamische Instabilität (unter konservativen intensivmedizinischen Maßnahmen) mit erhöhtem Transfusionsbedarf
- Ziel: milzerhaltende Operation
- Parenchymerhaltende Therapien
- Splenorrhaphie: direkte Rekonstruktion der Milz durch U-Naht, Fibrinkleber, Kollagenvlies, resorbierbares „Vicrylnetz“
- Milzteilresektion: Resektion segmentaler Milzanteile
- Packing: Tamponade der Milz
- Methoden, die erwogen werden können:
- subtotale Splenektomie (80–90 % Resektion): häufig Nachwachsen des Milzgewebes
- Near Total Splenektomie (bis zu 98 % Resektion): Kleinste Milzanteile können ausreichende Restfunktion erhalten.
- Autotransplantation: Theoretische Möglichkeit, wird nicht mehr empfohlen.
- Splenektomie
Beobachtung
- Blutdruck, Puls, Hb, Hk
- Kontinuierliche Beurteilung des Bluttransfusionsbedarfs
- Evtl. wiederholte Ultraschall- oder CT-Untersuchungen, um die Schwere der Blutung zu beurteilen.
Verlauf, Komplikationen und Prognose
Verlauf
- Hängt von der Schwere der Blutung ab.
Komplikationen
- Persistierende Bauchschmerzen über 4 Wochen2
- Thrombose2
- Postsplenektomie-Sepsis (OPSI-Syndrom, Overwhelming Postsplenectomy Infection Syndrome)2
- Notfallausweis ausstellen!
- Säuglinge, Kleinkinder und immunsupprimierte Patient*innen sind gehäuft betroffen.
- Infektionsrisiko besonders innerhalb der ersten 2–3 Jahre erhöht (70 % aller Postsplenektomie-Infektionen)
- Kann auch noch 40 Jahre nach einer Splenektomie auftreten.
- Pseudozysten2
- sonografische Verlaufskontrolle
- Abszesse2
- Pseudoaneurysmen der Milzarterie2
- gute Spontanheilung
- Zweizeitige Ruptur (selten)2
Nachsorge und Prävention von Komplikationen
Leitlinie: Traumatische Milzruptur – Langzeittherapie bei Kindern2
- Antibiotikaprophylaxe
- nach Splenektomie in den ersten 3–5 Jahren mit Penicillin V
- < 5 Jahre: 2 x 200.00 IE/d
- > 5 Jahre: 2 x 400.00 IE/d
- bei schlechter Compliance auch Depotpenicillin (Tardocillin 1200 alle 4 Wochen)
- bei Penicillin-Unverträglichkeit auch Makrolide oder Oralcephalosporine
- nach subtotaler Splenektomie je nach Größe der erhaltenen Milz angepasste Penicillin-Prophylaxe
- Stand-by-Antibiotikatherapie bei unklarem Fieber Amoxicillin 50 mg/kg KG/d in 3 Dosen, bei Tierbiss Amoxicillin/Clavulansäure für 5 d
- nach Splenektomie in den ersten 3–5 Jahren mit Penicillin V
- Sportkarenz für mind. 3–6 Wochen, v. a. bei Kontaktsportarten individuelle Empfehlung erforderlich
Impfempfehlungen nach Splenektomie
- Der folgende Abschnitt basiert auf diesen Referenzen.6-7
- Impfungen gegen Pneumokokken, Hämophilus influenzae Typ B und Meningokokken
- Jährliche Grippeimpfung
- Bei Asplenie sollen grundsätzlich alle von der STIKO empfohlenen Impfungen durchgeführt werden (auch Lebendimpfungen).
- Impfungen sind möglich, sobald ein stabiler Allgemeinzustand erreicht ist.
- Pneumokokken
- Kinder ab 2 Jahren, Jugendliche oder Erwachsene, die noch nicht oder bislang nur mit PCV7 gegen Pneumokokken geimpft wurden.
- Sequenzielle Impfung mit dem 13-valenten Konjugatimpfstoff (PCV13), gefolgt von PPSV23 nach 6–12 Monaten, wobei PPSV23 erst ab dem Alter ≥ 2 Jahre gegeben werden soll.
- Kinder < 24 Monate sollen, wie alle Kinder, mit PCV 13 grundimmunisiert werden (PPSV 23 nicht zugelassen).
- Alter < 12 Monate: 3 Impfstoffdosen
- Alter 12 bis < 24 Monate: 2 Impfstoffdosen
- Auffrischung ausschließlich mit PPSV 23 alle 6 Jahre
- Kinder ab 2 Jahren, Jugendliche oder Erwachsene, die noch nicht oder bislang nur mit PCV7 gegen Pneumokokken geimpft wurden.
- Hämophilus influenzae Typ B
- einmalige Impfung (Einzelimpfstoffe über internationale Apotheken erhältlich)
- Über die Notwendigkeit von Wiederholungsimpfungen liegen keine Daten vor.
- ACWY und Meningokokken-B-Impfstoff bei Asplenie empfohlen
- 3 ACWY-Impfstoffe in Deutschland zugelassen:
- Nimenrix ab 6 Wochen, MenQuadfi ab 12 Monaten und Menveo ab 2 Jahren (Standard-Impfung gegen Meningokokken C entfällt dann)
- 2 MenB-Impfstoffe in Deutschland zugelassen: Beoxsero ab 2 Monaten und Trumenba ab 10 Jahren
- Asplenische Kinder sollten bereits ab dem Alter von 2 Monaten mit einem 4-valenten Meningokokken-Konjugatimpfstoff geimpft werden.
- Ist bereits eine Impfung mit monovalentem konjugiertem Meningokokken-C-Impfstoff erfolgt, ist eine weitere Impfung mit 4-valentem Konjugatimpfstoff empfohlen.
- Wegen einer geringeren Immunität bei Konjugatimpfstoff entweder serologische Kontrolle nach ACWY oder zweite ACWY-Gabe nach frühestens 2 Monaten erwägen.
- in Deutschland keine Empfehlung zur Auffrischimpfung
- 3 ACWY-Impfstoffe in Deutschland zugelassen:
- Siehe auch TrainAMed Impfen (Uni Freiburg).
Prognose
- Grundsätzlich haben Verletzungen der Milz sowohl bei konservativer als auch bei operativer Therapie eine günstige Prognose.
- Die Gesamtprognose hängt von der Schwere anderer Verletzungen ab.
Verlaufskontrolle
Leitlinie: Traumatische Milzruptur – Kontrollen2
- Individuell je nach Ausmaß der Verletzung und durchgeführter Therapie
- Doppler-/Sonografie
- Blutbild (Hb und Thrombozyten)
- ggf. hämatologische Nachuntersuchung (Milzfunktion)
- Keine Routine-CT-Kontrollen
- Aufklärung der Eltern und Kinder über Anzeichen einer Sepsis
- bei Anzeichen einer Sepsis sofortige i. v. Antibiose
Video
- TrainAMed Impfen (Universität Freiburg)
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
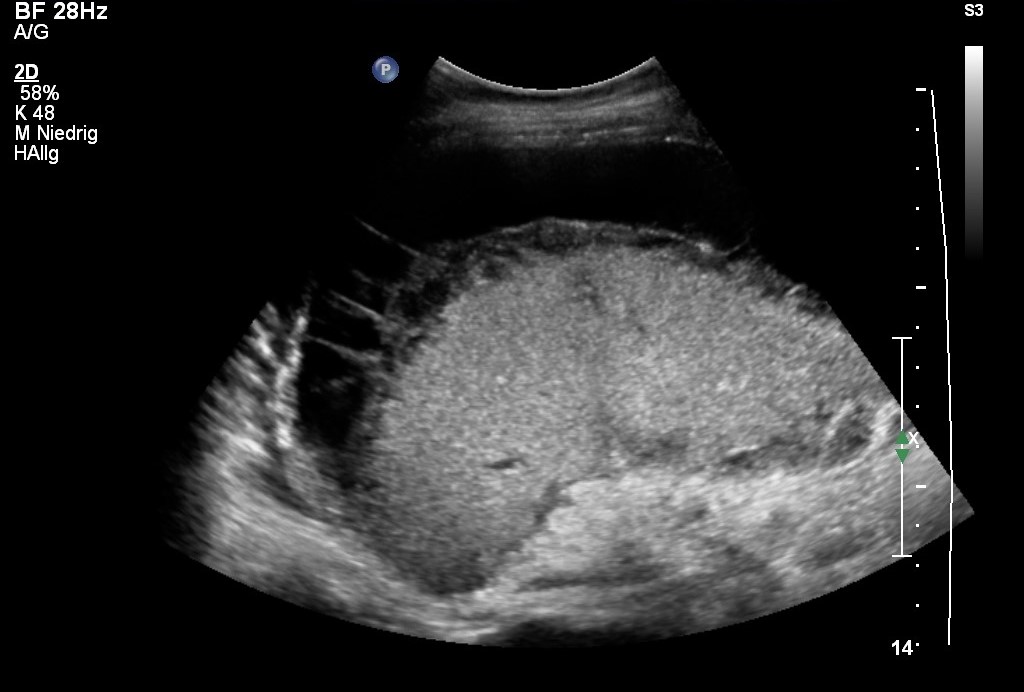
Lazeration der Milz nach Motorradunfall in der Sonografie (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
Quellen
Leitlinien
- Deutsche Gesellschaft für Kinderchirurgie e. V. (DGKCH). Traumatische Milzruptur im Kindesalter. AWMF-Leitlinie Nr. 006-112. S1, Stand 2020. www.awmf.org
Empfehlungen des RKI
- Robert Koch-Institut: Impfungen bei Asplenie (Stand 14.08.2019, letzter Zugriff am 19.01.2021)
Literatur
- Bjerke HS. Splenic rupture. Medscape, last updated Apr.03, 2017. emedicine.medscape.com
- Deutsche Gesellschaft für Kinderchirurgie. Milzruptur, traumatisch im Kindesalter. AWMF-Leitlinie Nr. 006-112, Stand 2020. www.awmf.org
- BMJ Best Practice. Assessment of abdominal trauma (letzter Zugriff am 19.01.2021). bestpractice.bmj.com
- Moore EE, Cogbill TH, Jurkovich MD et al. Organ injury scaling: Spleen and liver (1994 revision). J Trauma 1995; 38: 323-4. PubMed
- Idorn L, Rosenberg J. Nonoperativ behandling af stumpe milttraumer. Ugeskr Læger 2005; 167: 2493-8. PubMed
- Robert Koch-Institut. Impfungen bei Asplenie, Stand 14.08.2019. letzter Zugriff am 19.01.2021. www.rki.de
- Ständige Impfkommission: Empfehlungen der Ständigen Impfkommission (STIKO) beim Robert Koch-Institut 2022 Epid Bull 2022;4:3-66. www.rki.de
Autor*innen
- Marlies Karsch-Völk, Dr. med., Fachärztin für Allgemeinmedizin, München
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).