Allgemeine Informationen
Definition
- Unter monoklonaler Gammopathie versteht man eine vermehrte Produktion bestimmter Immunglobuline oder deren Teile (Leicht- oder Schwerketten) durch monoklonale Proliferation immunkompetenter B-Lymphozyten (Plasmazellen).
- Zu den Proteinen, die im Rahmen einer monoklonalen Gammopathie vermehrt auftreten, zählen:1
- vollständige Immunglobulinmoleküle einer Klasse (IgG, IgA oder IgM) und eines Typs (z. B. Kappa-IgG )
- freie Leichtketten des Typs Kappa oder Lambda (Bence-Jones-Proteine)
- eine Kombination von Immunglobulinmolekülen und freien Leichtketten
- freie Schwerketten (z. B. Gamma-, Alpha-, My-Kette)
- unterschiedliche Immunglobulinmoleküle, z. B. di-tri-multiklonale Gammopathie.
- M-Protein und M-Komponente beschreiben den Befund des monoklonalen Paraproteins (M steht für monoklonal).
- MGUS ist die Abkürzung für monoklonale Gammopathie unklarer Signifikanz.
- definiert durch den laborchemischen Nachweis kompletter oder inkompletter, monoklonaler Immunglobuline im Serum von Personen ohne klinische Symptomatik und per se ohne Krankheitswert2
- Zustand mit erhöhtem Risiko für die Entstehung eines multiplen Myeloms oder anderer lymphoproliferativer Malignome (Morbus Waldenström, Non-Hodgkin-Lymphom) oder einer Amyloidose3
Häufigkeit
- Der gesamte Abschnitt basiert auf diesen Referenzen.2,4-6
- Prävalenz steigt mit dem Alter:
- > 25 Jahre: 1 %
- > 50 Jahre: 1–3 %
- > 70 Jahre: 3–5 %
- >75 Jahre: 7–8 %.
- Ein häufiger pathologischer Zufallsbefund beim Routinelabor älterer Menschen
- Männer sind etwas häufiger betroffen als Frauen.
- Das MGUS-Risiko ist erhöht bei Menschen mit MGUS-betroffenen Verwandten 1. Grades.
Diagnostische Überlegungen
- M-Komponenten im Plasma findet man bei unterschiedlichen Erkrankungen.
- Die häufigste davon ist die monoklonale Gammopathie unklarer Signifikanz MGUS (50 %).
- Andere Ursachen sind Myelomatose, solitäre Myelome, Amyloidose, Waldenström-Makroglobulinämie (lgM) und lymphoproliferative Erkrankungen wie Lymphome.
- Auch nach jahrelanger stabiler asymptomatischer Situation kann die MGUS in eine Myelomatose übergehen.7
- Für die Heilung ist die frühe Diagnose solitärer Myelome und Lymphome wichtig.
Mögliche Fehldiagnosen
- Lymphome
- Solitäre Myelome
ICPC-2
- B29 Beschw. Lymph-/lmmunsyst., andere
ICD-10
- R77.1 Veränderungen der Globuline8
- R77.8 Sonstige näher bezeichnete Veränderungen der Plasmaproteine8
Differenzialdiagnosen
Monoklonale Gammopathie unklarer Signifikanz (MGUS)
- Jährlich kommt es bei ca. 1 % der Fälle zum Auftreten von Lymphomen, AL(Leichtketten-)Amyloidose oder Myelomatose, wobei das Risiko bei IgM MGUS und Non-IGM MGUS erhöht ist.6
- Diagnostische Kriterien nach International Myeloma Working Group9
- im Knochenmarksausstrich < 10 % klonale Plasmazellen
- und Nachweis von monoklonalem Immunglobulin durch Immunelektrophorese
- monoklonales Protein im Serum: < 30 g/l
- monoklonales Protein im 24-Stunden-Sammelurin: < 500 mg
- und keine nachweisbaren Endorganschäden wie Skelettdestruktion, Anämie, Hyperkalzämie oder Niereninsuffizienz
- und bei Leichtkettentyp: anomaler freier Leichtkettenquotient
- Risiko der Progression2
- Für MGUS mit Schwerketten-Immunglobulinen beträgt das Risiko für den Übergang in ein multiples Myelom oder ein anderes malignes Lymphom ca. 1–1,5 % pro Jahr.
- Wichtigster Risikofaktor ist die Höhe des M-Proteins (> 25 g/l: Progressionsrisiko ca. 50 % nach 20 Jahren, ca. 15 % bei M-Protein < 5 g /l).
Myelomatose, multiple Myelome
- Siehe Artikel Multiples Myelom und Plasmozytom.
- Eine progressive, maligne Erkrankung mit Proliferation der Plasmazellen im Knochenmark
- Knochenschmerzen, oft im unteren Bereich des Rückens
- Klinische Manifestationen sind osteolytische Läsionen, Hyperkalzämie, Anämie, Nierenversagen und erhöhte Infektanfälligkeit.
- Im Urin finden sich monoklonale Leichtketten, sog. Bence-Jones-Proteine, die in seltenen Fällen fehlen können.
Diagnostische Kriterien nach International Myeloma Working Group9
- Schwelendes Myelom (Smoldering Myeloma)
- im Knochenmarksausstrich ≥ 10–60 % klonale Plasmazellen
- und/oder monoklonales Protein im Serum: ≥ 30 g/l
- und/oder monoklonales Protein im 24-Stunden-Sammelurin: ≥ 500 mg
- und keine nachweisbaren Endorganschäden wie Skelettdestruktion, Anämie, Hyperkalzämie oder Niereninsuffizienz
- Symptomatisches multiples Myelom
- im Knochenmarksausstrich ≥ 10 % klonale Plasmazellen
- und/oder monoklonales Protein im Serum und/oder Urin nachweisbar
- und nachweisbare Endorganschäden
- oder im Knochenmarksausstrich ≥ 60 % klonale Plasmazellen
- oder anomaler freier Leichtketten-Quotient > 100 und betroffene Leichtkette ≥ 100 mg/l
- oder > 1 Herdbefund im MRT
- im Knochenmarksausstrich ≥ 10 % klonale Plasmazellen
- Plasmazellleukämie
- klonale Plasmazellen im peripheren Blut ≥ 2 x 109/l
- und/oder 20 % Plasmazellen im Differenzialblutbild
Solitäre Plasmazytome
- Siehe Artikel Multiples Myelom und Plasmozytom.
- Sind in der Regel im Schädel oder im Achsenskelett lokalisiert.
- Diagnostische Kriterien nach International Myeloma Working Group9
- im Knochenmarksausstrich < 10 % klonale Plasmazellen
- monoklonales Protein im Serum oder Urin nicht obligat nachweisbar
- keine nachweisbaren Endorganschäden wie Skelettdestruktion, Anämie, Hyperkalzämie oder Niereninsuffizienz
- singuläre Knochenmanifestation in MRT oder CT
- und klonale Plasmazellen bioptisch gesichert
Amyloidose, primäre
- Siehe Artikel Amyloidose.
- Ist gekennzeichnet durch extrazelluläre Ablagerungen von Amyloiden, also abbauresistenter Proteine.
- Dadurch wird das betroffene Organ in seiner Funktion eingeschränkt.
- Als Differenzialdiagnose bei monoklonaler Gammopathie kommt die AL(Leichtketten)-Amyloidose infrage. Das Fibrillenprotein besteht dabei aus leichten Ketten monoklonaler Immunglobuline.
- Klinische Anzeichen sind u. a. Karpaltunnelsyndrom, periphere Neuropathie, nephrotisches Syndrom, Purpura, Kardiomyopathie, Makroglossie.
- Die Diagnose erfolgt anhand der Protein-Elektrophorese und Biopsie des betroffenen Gewebes (Rektum oder Gingiva mit 80 % Sensitivität).
Waldenströms Makroglobulinämie
- Siehe Artikel Morbus Waldenström.
- Eine Dyskrasie der Plasmazellen führt zu einer erhöhten Produktion des monoklonalen lgM-Proteins.
- Symptome einer Hyperviskosität: Abgeschlagenheit, Sehstörungen, Blutungen, Kopfschmerz
- Kälteempfindlichkeit oder Raynaud-Syndrom: monoklonales IgM verhält sich wie ein Kryoglobulin oder Kälte-Agglutinin (autoimmunhämolytische Anämie).
- Die Diagnose wird mittels Immunelektrophorese gestellt.
Non-Hodgkin-Lymphom
- Siehe Artikel Non-Hodgkin-Lymphom.
- Tritt selten vor dem 40. Lebensjahr auf.
- Ist eine heterogene Erkrankungsgruppe mit neoplastischer Proliferation von lymphoiden Zellen, die gewöhnlich im gesamten Körper verbreitet sind.
- Typische Allgemeinsymptome sind Nachtschweiß, Juckreiz, Gewichtsabnahme, Antriebslosigkeit und Fieber.
- Der häufigste Befund sind geschwollene Lymphknoten.
- Die Diagnose wird anhand einer Biopsie gestellt.
Hodgkin-Lymphom
- Siehe Artikel Hodgkin-Lymphom.
- Ist eine chronische Erkrankung mit lymphoretikulärer Proliferation, die lokalisiert oder gestreut auftreten kann.
- Bimodale Altersverteilung, am häufigsten in den Altersgruppen 20–40 Jahren und über 50 Jahre
- Typische Allgemeinsymptome sind Nachtschweiß, Juckreiz, Gewichtsabnahme, Antriebslosigkeit und Fieber.
- Das häufigste Symptom ist ein vergrößerter, schmerzfreier Lymphknoten, der oft in der Halsregion oder Achsel auftritt.
- Die Diagnose wird anhand einer Biopsie gestellt.
Chronische lymphatische Leukämie (CLL)
- Siehe Artikel Chronische lymphatische Leukämie (CLL).
- Erkrankung des höheren Alters
- Nahezu 60 % der Patient*innen sind bei Diagnosestellung asymptomatisch.
- Die Symptome können asymptomatische Lymphknotenschwellungen, Abgeschlagenheit, Gewichtsabnahme und ein durch eine Splenomegalie bedingtes vorzeitiges Sättigungsgefühl sein.
- Bei anhaltender Krankheit entwickeln die Patient*innen Anzeichen einer Knochenmarkinsuffizienz.
- Anämie mit Müdigkeit, Blässe und Dyspnoe
- häufige Infektionen als Folge von Hypogammaglobulinämie und Leukopenie
- durch eine Thrombozytopenie bedingte Blutungsneigung
- Isolierte Lymphozytose (> 10 x 109), 75–98 % der zirkulierenden Leukozyten sind Lymphozyten.
Schwerkettenkrankheit (Franklin-Syndrom)
- Der gesamte Abschnitt basiert auf dieser Referenz.10
- Seltene maligne lymphoproliferative Erkrankung
- Dyskrasie der Plasmazellen mit Überproduktion von monoklonalen, schweren Alpha- oder Gammaketten
- Das klinische Bild ähnelt eher dem Lymphom als der Myelomatose.
- Anhand der monoklonalen Gammopathie allein nicht von einer MGUS zu unterscheiden
Anamnese
Besonders zu beachten
Allgemeinsymptome?
- Kann auf eine maligne Erkrankung hinweisen.
- Bei Lymphomen sind typische Symptome Nachtschweiß, Juckreiz, Fieber, ungewollte Gewichtsabnahme und Abgeschlagenheit.
Häufige Infektionen?
- Kommen bei Myelomatose und Leukämie vor.
Schmerzen?
- Knochenschmerzen als Folge osteolytischer Läsionen, häufig bei einer Myelomatose.
Klinische Untersuchung
Allgemeines
- Immer komplette körperliche Untersuchung2
- Lymphknotenschwellung: Charakteristisch für Lymphom, kann aber auch bei Leukämie auftreten.
- Knochenmarksuppression? Mögliche Anzeichen: Blutungsneigung, Infektanfälligkeit, Anämie.
- Vergrößerte Milz?
Spezielle Faktoren
- Splenomegalie ist eine häufiger Befund bei chronisch lymphatischer Leukämie.
Ergänzende Untersuchungen
In der Hausarztpraxis
Blutuntersuchungen
- Bei Verdacht auf MGUS2
- Blutbild einschließlich Differenzialblutbild
- Elektrolyte (Na, Ka, Ca)
- Kreatinin, GFR, Harnstoff
- Gesamteiweiß und Albumin im Serum
- Beta-2-Mikroglobulin
- Serumeiweißelektrophorese
- Quantifizierung von Immunglobulinen
- IgG < 30 g/l oder IgM und IgA < 20 g/l bei gleichzeitig normalen polyklonalen Immunglobulinen deuten auf MGUS hin.
- Je höher die M-Komponente zum Diagnosezeitpunkt ist, desto größer ist das Risiko einer Myelomatose-Entwicklung.7
- Immunfixation im Serum
- freie Kappa- und Lambda-Leichtketten im Serum quantitativ einschließlich Berechnung des Quotienten
- qualitativer Test auf Eiweiß im Urin
- Albumin im Urin
- proBNP im Serum
- Ggf. weitere Parameter, z. B. CRP und AP
Oberbauchsonografie4
- Hinweise auf Lymphome oder Amyloidablagerungen?
- Lymphknoten?
- Milz?
Diagnostik bei Spezialist*innen
- Knochenmarkspunktion (in der Regel aus dem Beckenkamm)
- Ggf. Biopsie, z. B. bei Verdacht auf Amyloidose
- Bei Knochenschmerzen: Skelettröntgen
- Liegen lytische Knochenläsionen vor?
Maßnahmen und Empfehlungen
Indikationen zur Überweisung
- Monoklonales Protein im Urin
- Bei MGUS sollte ebenfalls zur Spezialist*in überwiesen werden.
- zur Abgrenzung des Zustandes von anderen Erkrankungen
- Bis zu 25 % der Patient*innen werden innerhalb von 15–20 Jahren zudem eine Myelomatose, Makroglobulinämie oder Lymphome entwickeln, sodass ein Nachbeobachtungsbedarf besteht.
- IgG > 30 g/l oder IgM und IgA > 20 g/l
- Bei Patient*innen mit anfangs hoher oder schnell steigender M-Komponente ist eine strikte Therapieadhärenz besonders wichtig.
Indikationen zur Krankenhauseinweisung
Indikationen für Sofortmaßnahmen
- Erhebliche Allgemeinsymptome
- Starke Schmerzen
- Hyperkalzämie
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
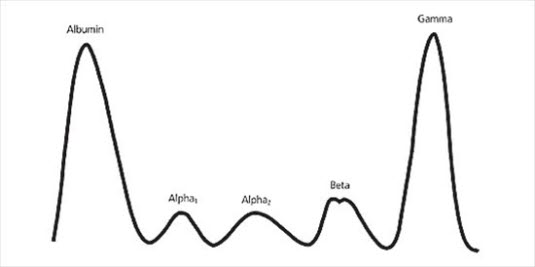
Serumproteinelektrophorese, Myelom
Quellen
Literatur
- Linnemann M. Diagnostik der monoklonalen Gammopathie. Bioscientia Bericht 68, Stand 2002 www.shg-lymphome-leukaemien-hannover.de
- Deutsche Gesellschaft für Hämatologie und medizinische Onkologie (DGHO) (Hrsg.): Leitlinie Monoklonale Gammopathie unklarer Signifikanz (MGUS). Berlin 2019. www.onkopedia.com
- Landgren O. Monoclonal gammopathy of undetermined significance. BMJ Best Practice, last updated Mar 2019. bestpractice.bmj.com
- Hensel M, Dreger P, HO AD. IgM-Gammopathie. Differenzialdiagnose, Klinik und Therapie. Dtsch Arztebl 2007; 104(26) www.aerzteblatt.de
- Kyle RA, Therneau TM, Rajkumar SV, et al.: Prevalence of monoclonal gammopathy of undetermined significance. N Engl J Med 354:1362-1369, 2006. PMID:16571879 PubMed
- Kyle RA, Larson DR, Therneau TM, et al. Long-term follow-up of monoclonal gammopathy of undertemined significance. N Engl J Med 2018 Jan 18; 378(3): 241-249. pmid:29342381 PubMed
- Kyle RA, Therneau TM, Rajkumar V, Offord JR, Larson DR, Plevak MF. A long-term study of prognosis in monoclonal gammopathy of undetermined significance. N Engl J Med 2002; 346: 564-9. PubMed
- Deutsches Institut für Medizinische Dokumentation und Information (DIMDI): ICD-10-GM Version 2019. Stand 21.09.2018; letzter Zugriff 18.08.2019. www.dimdi.de
- Rajkumar SV, Dimopoulos MA, Palumbo A, et al. International Myeloma Working Group updated criteria for the diagnosis of multiple myeloma. The Lancet Oncology. 15:e538-e548, 2014. DOI:10.1016/S1470-2045(14)70442-5 DOI
- Berenson JR. Schwerkettenkrankheiten. MSD Manual. 2019; letzter Zugriff 18.08.2019. www.msdmanuals.com
Autor*innen
- Thomas M. Heim, Dr. med., Wissenschaftsjournalist, Freiburg
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).