Allgemeine Informationen
- Sofern nicht anders gekennzeichnet, basiert der gesamte Artikel auf diesen Referenzen.1-4
- Siehe auch den Artikel Anämie bei Kindern.
Definition
WHO-Definition der Anämie
- Hb unter 13,0 g/dl (8,1 mmol/l) bei erwachsenen Männern und männlichen Jugendlichen > 15 Jahre
- Hb unter 12,0 g/dl (7,5 mmol/l) bei 12- bis 14-Jährigen, bei erwachsenen Frauen und weiblichen Jugendlichen > 15 Jahre
- Hb unter 11,0 g/dl (6,8 mmol/l) bei Schwangeren
Normalwerte
- Frauen im reproduktionsfähigen Alter: Hb 11,7–15,3 g/dl (7,3–9,5 mmol/l)
- Männer und postmenopausale Frauen: Hb 13,4–17,0 g/dl (8,3–10,6 mmol/l)
Grad der Anämie
- Hochgradige Anämie: Hb < 8 g/dl (< 5 mmol/l)
- Mittelgradige Anämie: Hb 8–10 g/dl (5–6,2 mmol/l)
- Geringgradige Anämie: Hb zwischen 10 g/dl (6,2 mmol/l) und dem unteren Wert des Normalbereichs
Klassifizierung nach Ätiologie
- Mögliche Pathomechanismen
- Blutverlust
- verstärkter Abbau von Erythrozyten (Hämolyse)
- gestörte Erythropoese
- Häufig liegt eine Kombination verschiedener Pathomechanismen vor, besonders bei zugrunde liegenden Systemerkrankungen.
Anämie als Folge von Blutverlust
- Akute posthämorrhagische Anämie
- normozytär
- Eine Retikulozytose kann innerhalb von 6 Stunden nach Blutungsbeginn auftreten.
- häufige Ursachen:
- Trauma
- akute Gastrointestinalblutung
- Aneurysmaruptur
- postoperative Blutung.
- Chronischer, langsamer Blutverlust
- Führt zu einer Eisenmangelanämie (mikrozytär).
- häufige Ursachen:
- starke Menstruationsblutung
- chronische Gastrointestinalblutung (z. B. Ulkus, Ösophagusvarizen, Tumor)
- Hämorrhoiden
- gerinnungshemmende Medikamente (z. B. Acetylsalicylsäure, andere Thrombozytenfunktionshemmer, Antikoagulanzien)
- Hiatushernie
- Divertikulose
- onkologische Erkrankungen
- chronisch entzündliche Darmerkrankung.
Chronische systemische Erkrankung
- Mangel an Substraten für die Erythropoese
- Eisenmangelanämie
- Vitamin-B12-Mangel
- Folsäuremangel
- Mangelernährung oder Malabsorption: Anämie als Folge eines Proteinmangels, oft auch begleitender B12- und/oder Folsäuremangel
- Anämie bei chronischen Erkrankungen (ACD)
- meist milde hyperproliferative normozytische Anämie, bei gleichzeitigem Eisenmangel auch mikrozytisch
- Entsteht durch chronische Entzündung (Zytokinkaskade und Hochregulation von Hepcidin).
- häufige Ursachen:
- Infektion
- onkologische Erkrankung
- Autoimmunreaktion
- Zerstörung von Gewebe, z. B. durch Trauma oder große OP.
- Anämie durch Nierenversagen
- normo- oder mikrozytisch
- Anämie durch chronische Lebererkrankung
- leichte bis mittelschwere makrozytische Anämie ohne Megaloblasten
- Anämie durch Hypothyreose
- milde normozytische Anämie
- Anämie bei Herzinsuffizienz
- bei etwa 1/3 aller Herzinsuffizienzkranken
- mögliche Ursachen:
- ACD
- Eisenmangelanämie
- Hämodilution
- Medikamente.
- Anämie bei chronisch entzündlicher Darmerkrankung
- meist Kombination von ACD und Eisenmangelanämie
- Anämie bei primärem Hypogonadismus
- Bei älteren Männern führt der Testosteronmangel zu einer Herunterregulation der Hämatopoese und der Bioverfügbarkeit von Eisen.
- Tumorerkrankung
Knochenmarkerkrankungen
- Myelodysplastisches Syndrom
- Leukämien
- Infiltration durch einen soliden Tumor oder dessen Metastasen
- Aplastische Anämie und isoliert aplastische Anämie (Pure Red Cell Aplasia)
Toxin- oder Strahlenexposition
- Medikamente
- hämolytisch, z. B.:
- Penicillin
- Methyldopa
- Levodopa
- Chinidine
- Cephalosporine
- Diclofenac.
- Interferenz mit DNA-Synthese:
- Purinanaloga, z. B. 6-Mercaptopurin, Aciclovir
- Pyrimidinanaloga, z. B. 5-FU, Zidovudin
- (andere) Zytostatika.
- Interferenz mit DNA-Synthese-Kofaktoren, z. B.:
- Methotrexat
- Trimethoprim
- Phenytoin
- Phenobarbital oder Primidon
- Metformin
- Colchicin
- Neomycin (interferiert mit B12-Metabolismus).
- toxischer Effekt auf hämatopoetische Progenitorzellen, z. B.:
- manche Antiepileptika, z. B. Phenytoin, Carbamazepin, Valproat
- Azathioprin
- Chloramphenicol
- Sulfonamide.
- Isoniazid
- Procainamid
- Hemmung der Erythrozytenstimulation und Erythropoetinbildung, z. B.:
- ACE-Hemmer
- Angiotensin-II-Antagonisten.
- hämolytisch, z. B.:
- Ionisierende Strahlung
- Kann zu einer Panzytopenie führen.
- Blei
- Alkoholkonsumstörung
- Chronischer Alkoholabusus kann über eine direkte Knochenmarksuppression – auch ohne dass ein Leberschaden oder Vitaminmangel vorliegt – zu einer Anämie führen.
- Remission der Anämie erst nach Monaten der Abstinenz
Immunreaktion
- Autoimmune hämolytische Anämie (gegen Erythrozyten gerichtete Autoantikörper)
- meist im Rahmen anderer Autoimmunerkrankungen, z. B.:
- häufig auch bei lymphoproliferativer Erkrankung, z. B.:
- Alloimmune hämolytische Anämie
- z. B. als Transfusionsreaktion bei AB0-Inkompatibilität
Infektionen
- Hämolytische Anämie, z. B. durch:
- Isoliert aplastische Anämie (Pure Red Cell Aplasia), z. B. durch:
- Anämie gemischter Ätiologie, z. B. bei:
- Leishmaniose (Kombination von Hämolyse, Knochenmarksuppression und Blutverlust).
Hereditäre Erkrankungen
- Thalassämie
- Sichelzellkrankheit
- Hereditäre Sphärozytose (Kugelzellanämie)
- Glukose-6-Phosphatdehydrogenase-Mangel (G6PD-Mangel)
- Kongenitales Knochenmarkversagen (z. B. Fanconi-Anämie)
Vaskuläre Ursachen
- Hämolytisch-urämisches Syndrom (HUS)
- Disseminierte intravasale Gerinnung (DIG)
- Thrombotisch-thrombozytopenische Purpura (TTP)
- Hämangiome
- Maligne Hypertonie
- Herzklappenprothese
Disponierende Faktoren
- Fehlernährung und Malabsorption oft in Kombination (meist Eisenmangel)
- Hohes Lebensalter
- Weibliches Geschlecht
- Laktation und Schwangerschaft
Häufigkeit
- Etwa 2 % der in hausärztlichen Praxen Behandelten haben eine Anämie.
- Somit ist die Anämie die häufigste hausärztlich behandelte hämatologische Störung.
- Eisenmangelanämie ist die häufigste Form der Anämie (bis zu 80 % aller Anämiefälle).
- Die Anämie bei chronischen Erkrankungen (ACD) ist die zweithäufigste Anämie. Bei älteren Menschen ist der Anteil der ACD besonders hoch.
- Die Prävalenz der Anämie erhöht sich mit dem Alter.
- 65–69 Jahre: ca. 6 %
- > 85 Jahre: 13–14 %
- Chronisch Kranke
- rund 50 % aller stationär behandelten chronisch Kranken
Diagnostische Überlegungen
Aktive oder akute Blutung?
- Ggf. sofort hämodynamische Stabilisierung!
- Zeichen der Hypovolämie
- Hypotonus
- Blässe
- kaltschweißige Haut
- schwacher Puls
- Tachykardie
- Dyspnoe
- Bewusstseinsstörungen
- Zeichen der Hypovolämie
Langsamer Progress?
- Anämien entwickeln sich in der Regel bei Älteren langsam und manifestieren sich oft als Kurzatmigkeit, Abgeschlagenheit und Verwirrtheit; möglicherweise zusammen mit einer fortschreitenden Herzerkrankung.
Kann eine Anämie auf anderen Erkrankungen beruhen?
- Siehe Abschnitt Klassifizierung nach Ätiologie.
Konsultationsgrund
- Anämiekranke werden aufgrund der folgenden Beschwerden vorstellig:
- Müdigkeit (38 %)
- Schwindelgefühl (14 %)
- Dyspnoe (3 %)
- unspezifische Symptome (37 %).
ICPC-2
- B04 Blutsymptomatik/Beschwerden
ICD-10
- Nach ICD-10-GM Version 20225
- D50-D53 Alimentäre Anämien
- D55-D59 Hämolytische Anämien
- D60-D64 Aplastische und sonstige Anämien
Differenzialdiagnosen
Anämieursachen
- Siehe Abschnitt Klassifizierung nach Ätiologie.
Differenzialdiagnostik nach Morphologie
Mikrozytäre Anämie (MCV < 80 fl)
- Niedriges Eisen und Ferritin bei hoher Eisenbindungskapazität (löslicher Transferrinrezeptor [sTfR] erhöht): Eisenmangelanämie
- Mentzer-Index (MCV/Erythrozytenzahl) < 13: Thalassämie
- Eisen und Ferritin niedrig oder normal hoch bei niedriger Eisenbindungskapazität (sTfR niedrig):
- Weist auf Anämie als Folge einer chronischen Erkrankung mit Eisenmangelanämie hin.
Makrozytäre Anämie (MCV > 100 fl)
- Megaloblastär (Megalozyten und segmentierte Neutrophile im Blutausstrich)
- Vitamin-B12-Mangel?
- Folsäuremangel?
- Toxinexposition?
- Nicht-megaloblastär
- Alkoholkonsumstörung?
- Myelodysplastisches Syndrom?
- Lebererkrankung?
- Kongenitales Knochenmarkversagen?
Normozytäre Anämie (MCV 80–100 fl)
- Hypoproliferativ (Retikulozyten < 2 %)
- Leukämie?
- Aplastische Anämie?
- Isoliert aplastische Anämie (Pure Red Cell Aplasia)?
- Knochenmarkversagen anderer Ursache?
- Hyperproliferativ (Retikulozyten > 2 %):
- Blutung?
- Hämolytische Anämie?
Anamnese
Typische Symptome
- Müdigkeit, Schwindel, verminderte körperlich Leistungsfähigkeit, Palpitationen, Dyspnoe, Thoraxschmerzen bei Anstrengung
- In seltenen Fällen Schluckbeschwerden, Plummer-Vinson-Syndrom (mit Mundwinkelrhagaden, Zungenbrennen)
- Bei B12-Mangel evtl. neurologische oder psychische Auffälligkeiten
Akuter oder chronischer Blutverlust
- Akuter Blutverlust? Teerstuhl, Blutbeimengungen im Stuhl, Blut im Urin oder andere bekannte Blutungen?
- Starke Menstruationsblutungen? IUP (Spirale)? Blutspenden?
Lebensstilfaktoren
- Alkohol?
- Ernährung?
Iatrogen?
- Siehe Abschnitt Toxin- oder Strahlenexposition.
- Operationen, z. B. Magen- oder Darmresektion, perioperativer Blutverlust?
Klinische Untersuchung
Allgemeines
- Anämiesymptome wie Blässe, Müdigkeit, Tachykardie, Tachypnoe
- Nur bei schwerem Eisenmangel: glatte Zunge, spröde Nägel, Cheilitis (Lippenentzündung)
- Kleinwuchs bei chronischer Anämie
- Petechien und Hämatome bei Gerinnungsstörung
- Bei thrombotisch-thrombozytopenischer Purpura (TTP) evtl. neurologische Symptomatik, Fieber, Nierenversagen und Thrombozytopenie
- Bei gleichzeitig bestehendem Folsäuremangel evtl. ungleichmäßige Hautpigmentierung und gastrointestinale Beschwerden
Hämolysezeichen?
- Bei schwerer, akut verlaufender Hämolyse:
- Fieber
- Schüttelfrost
- Kopfschmerzen
- Rücken- und Bauchschmerzen
- Hämoglobinurie
- Weitere Hämolysezeichen
- Ikterus, evtl. Gallensteine
- Splenomegalie
Magen-Darm
- Palpation und ggf. Sonografie des Abdomens
- evtl. Tumoren
- Ulkuskrankheit oder Gastritis können zu Blutverlust führen.
- Evtl. rektal-digitale Untersuchung
Teleangiektasien
- Evtl. Hinweis auf Morbus Osler oder Alkoholkonsumstörung
- blutende Ösophagusvarizen bei chronischer Lebererkrankung, z. B. infolge einer Alkoholkonsumstörung
Ergänzende Untersuchungen
Blutuntersuchungen
- Kleines Blutbild (Hb, Hkt, MCV, MCH)
- Ggf. Blutausstrich
- Ferritin, ggf. Eisen
- Akute Erkrankungen und Entzündungen können zu einer Erhöhung des Ferritins (50–100 µg/l [105–211 pmol/l]) führen, sodass ein zu niedriger Wert maskiert wird.
- Löslicher Transferrinrezeptor (sTfR)
- Ggf. BSG, CRP, Differenzialblutbild, Quick, PTT
- Ggf. Untersuchung auf Blut im Stuhl
Maßnahmen und Empfehlungen
Indikationen zur Überweisung
- Unklare Anämieursache
- Verdacht auf eine maligne Erkrankung
Checkliste zur Überweisung
Anämie
- Zweck der Überweisung
- Bestätigende Diagnostik? Therapie? Sonstiges?
- Anamnese
- Evtl. Auftritt der ersten Symptome? Entwicklung der Erkrankung? Bekannte Grunderkrankung?
- Akuter oder chronischer Blutverlust: Blut im Stuhl? Vaginale Blutung? Blut im Urin? Blutiger Auswurf? Gastrointestinale Symptome? Neurologische Symptome? Besondere Ernährung? Alkoholmissbrauch?
- Familiäres Vorkommen von Bluterkrankungen oder Anämie?
- Sonstige relevante Krankheiten?
- Regelmäßige Medikation?
- Alkoholkonsum?
- Klinische Untersuchung
- Allgemeinzustand? Anzeichen für Anämie: Puls, Blutdruck, blasse Haut und Schleimhäute? Hautblutungen? Glossitis, mögliche Rhagaden in den Mundwinkeln?
- Generelle Lymphknotenschwellung, Hepato- oder Splenomegalie? Raumforderungen im Abdomen?
- Hämorrhoiden? Rektale Exploration? Palpable Schwellung? Blut auf Handschuh?
- Evtl. neurologische Befunde?
- Ergänzende Untersuchungen
- Hb, MCV, Ferritin, Eisen, löslicher Transferrinrezeptor (sTfR), BSG, CRP, Thrombozyten, Blutausstrich/Differenzialblutbild, alkalische Phosphatase, GGT, GPT, Quick, PTT
- okkultes Blut im Stuhl
Indikationen zur Bluttransfusion
- Siehe Tabelle Eisenmangelanämie, Empfehlungen zur Erythrozytentransfusion.6
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
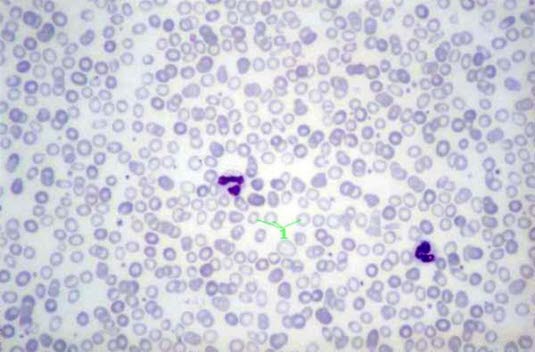
Eisenmangelanämie: mikrozytäre, hypochrome Erythrozyten im Blutausstrich
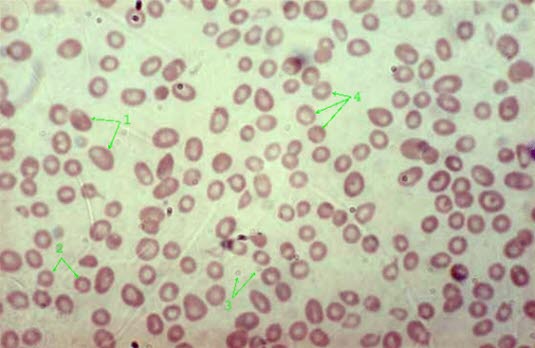
Makrozytäre Anämie, Blutausstrich
Krankheitszeichen auf dunkler Haut
- Mind the Gap: besonders das Bild Conjuctival pallor
Quellen
Leitlinien
- Gesellschaft für Pädiatrische Onkologie und Hämatologie (GPOH). Eisenmangelanämie. AWMF-Leitlinie Nr. 025-021. S1, Stand 2021. www.awmf.org
Literatur
- Goddard AF, James MW, McIntyre AS, et al. Guidelines for the management of iron deficiency anaemia. Gut 2011;60:1309-1316. www.ncbi.nlm.nih.gov
- Gesellschaft für Pädiatrische Onkologie und Hämatologie (GPOH). Eisenmangelanämie. AWMF-Leitlinie Nr. 025-021, Stand 2021. www.awmf.org
- Zaiden R. Assessment of anaemia. BMJ Best Practice. Last reviewed: 9 Dec 2021; last updated: 02 Nov 2021 bestpractice.bmj.com
- Matti A, von Haehling S, Jelkmann W et al. SUPPLEMENT: Perspektiven der Onkologie. Anämie- und Blutmanagement: Neubewertung in verschiedenen Indikationen. Dtsch Arztebl 2017; 114(48): 29; DOI: 10.3238/PersOnko/2017.12.01.07 DOI
- Deutsches Institut für Medizinische Dokumentation und Information (DIMDI): ICD-10-GM Version 2022. Stand 17.09.2021; letzter Zugriff 10.01.2022. www.dimdi.de
- Bundesärztekammer (BÄK). Querschnitts-Leitlinien zur Therapie mit Blutkomponenten und Plasmaderivaten. Gesamtnovelle 2020 in der vom Vorstand der Bundesärztekammer auf Empfehlung des Wissenschaftlichen Beirats am 21.08.2020 beschlossenen Fassung. www.bundesaerztekammer.de
Autor*innen
- Thomas M. Heim, Dr. med., Wissenschaftsjournalist, Freiburg
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).