Allgemeine Informationen
Definition
- Unter einem Epiduralhämatom versteht man eine Blutansammlung zwischen Dura mater und Schädelknochen.
- Epiduralhämatome treten meist im Rahmen von Kopfverletzungen (Schädel-Hirn-Traumata) auf.
- Sie können akut (60 %), subakut (30 %) oder chronisch (10 %) auftreten.
- Absolut dringliche Op-Indikation1-2
Häufigkeit
- Bei ca. 2 % der traumatischen Kopfverletzungen kommt es zu Epiduralhämatomen3, die Häufigkeit steigt mit der Schwere der Verletzungen.
- Epiduralhämatome kommen bei jüngeren Menschen häufiger vor, da die Dura mit zunehmendem Alter dichter am Schädel befestigt ist. Bei Menschen im Alter über 50–60 Jahren ist die Erkrankung selten.
- Sie tritt häufiger bei Männern als bei Frauen auf, im Verhältnis 4:1.
Ätiologie und Pathogenese
- Bei Erwachsenen
- Bei Erwachsenen gibt es in 85–90 % der Fälle traumatische Ursachen, bei denen durch eine Schädelfraktur die Arteria meningea media geschädigt wird.3
- In 75–95 % der Fälle liegt eine Schädelfraktur vor.
- Bei Kindern
- Bei Kindern treten Epiduralhämatome in der Regel nach schweren Traumata in der Längsachse des Schädels auf, bei denen die periostale Dura vom Schädel getrennt und Blutgefäße abgerissen werden.
- Cave: Kindesmisshandlung!1
- Venöse Epiduralhämatome, z. B. bei der Läsion eines Hirnsinus, sind seltener und ergeben ein chronisches Krankheitsbild.
- Lokalisation arterieller Blutungen
- Die Ausbreitung des Hämatoms wird in der Regel durch Nahtlinien begrenzt, an denen die Dura fest am Schädel befestigt ist.4
- Meistens sind der temporoparietale Bereich und die Arteria meningea media beteiligt (66 %).
- Etwa 5 % der Fälle sind auf Blutungen in der Fossa posterior zurückzuführen.
Prädisponierende Faktoren
- Schädel-Hirn-Trauma (SHT)
- Antikoagulations-/Thrombosetherapie
- Koagulopathie, Blutungsstörungen
- Vaskuläre Malformation
- Hypertonie
- Alkoholismus
- Kindesmisshandlung
ICPC-2
- N80 Kopfverletzung, andere
ICD-10
- I62.1 Nichttraumatische epidurale Blutung
- S06.4 Epidurale Blutung
Diagnostik
Diagnostische Kriterien
- Die klassische Anamnese liefert Hinweise auf die Erkrankung, und eine CT-Untersuchung bestätigt die Diagnose.
Differenzialdiagnosen
- Kopftraumata, Schädel-Hirn-Trauma
- Schlaganfall und TIA
- Epilepsie
- Subduralhämatom
- Subarachnoidalblutung
- Anisokorie, die auf eine andere Ursache zurückzuführen ist.
- Alkoholische Neuropathie
Anamnese
- Die klassische Anamnese ist ein Schädel-Hirn-Trauma mit vorübergehender Bewusstlosigkeit. Bei schweren Blutungen bleiben die Patienten allerdings bewusstlos.
- Bei der Hälfte der Patienten treten nach Minuten bis Stunden („symptomfreies Intervall“) zunehmende Symptome aufgrund des erhöhten intrakraniellen Drucks auf.3
- Kopfschmerzen
- Übelkeit und Erbrechen
- Krämpfe
- zunehmende Bewusstseinseintrübung
- schließlich fokale Ausfallsymptomatik und Bewusstlosigkeit/Koma
- durch Mittellinienverlagerung und ggf. oberer/unterer Einklemmung (Herniation)
Klinische Untersuchung
- Anzeichen für einen erhöhten intrakraniellen Druck
- fokale neurologische Symptome, Hemiparese1-2
- Bewusstseinstörungen oder Koma1-2
- Anisokorie1-2 mit ipsilateraler Lichtstarre, eine dilatierte Pupille ist ein ernstes Zeichen und indiziert die Notwendigkeit einer schnellen Operation.5
- Bei Herniation lässt sich häufig der Cushing-Reflex beobachten (steigender Blutdruck, Bradykardie und geschwächte Atmung).
Ergänzende Untersuchungen
- Beurteilung des Bewusstseinsstatus: Glasgow Coma Scale2-3
- Evtl. PT-INR (Prothrombinzeit-INR)
Diagnostik beim Spezialisten
- Im Krankenhaus ist eine CT die erste Wahl.1-2
- Epiduralhämatome erscheinen hyperdens, bikonvex (Linsenförmig) und liegen in der Regel temporal oder parietal.
- Häufig gibt es eine Schädelfraktur in der gleichen Region, evtl. andere Hirnschäden.
- MRT des Gehirns
- Beim Nachweis von Hirnblutungen ist die MRT empfindlicher als die CT.
- Blutuntersuchungen
- zur Beurteilung zugrunde liegender Ursachen
- Hb, Thrombozyten, Leukozyten, CRP, INR, GPT, AP, GGT, Elektrolyte, Kreatinin, Glukose
Indikationen zur Krankenhauseinweisung
- Sofortige Einweisung in ein Krankenhaus, vorzugsweise mit neurochirurgischer Kompetenz1-2
- In notärztlicher Begleitung1-2
Therapie
Therapieziel
- Ziel ist es, das Überleben der Patienten zu sichern und neurologische Spätfolgen zu verhindern.
Allgemeines zur Therapie
- Sichern Sie Atemwege und den Kreislauf (Vorgehen wie bei Schädel-Hirn-Trauma).
- Eine akute Operation dient dazu, das Hämatom auszuräumen, die Blutung zu stoppen, den Hirndruck zu verringern und irreversible Hirnschäden und den Tod zu verhindern.1-2
- In einzelnen Fällen, in denen die Patienten gut auf initiale, stabilisierende und Hirndruck senkende Maßnahmen reagieren, kann die konservative Therapie ausreichend sein (solange keine raumfordernden Blutungen und keine Mittellinienverlagerung bestehen).1-2
- Wenn der Patient sich schon im Krankenhaus befindet, aber ohne eine neurochirurgische Abteilung:
- Wenn es der Zustand der Patienten erlaubt: Überführung zum nächsten Krankenhaus mit neurochirurgischer Kompetenz.6
- Wenn die Transportzeit zur neurochirurgischen Station lang ist und sich der Zustand des Patienten schnell verschlechtert, kann ausgehend von der Lokalisation des Hämatoms in der CT ein Bohrloch (Trepanation) angelegt werden (unter telefonischer Anleitung durch einen Neurochirurgen!).
Operation
- Kraniotomie und Ausräumung des Hämatoms
- Die Indikation beruht auf dem Bewusstseinsstatus der Patienten (GCS), dem neurologischen Status, Pupillenzeichen und den Ergebnissen der Bilddiagnostik.1-3
- Trepanation
- Kann in manchen Fällen durchgeführt werden und kann lebensrettend sein, wenn man keinen Zugang zu neurochirurgischer Expertise hat.7
Weitere Therapien
- Bewusstlose Patienten sollten intubiert werden, wenn der GCS < 9 ist, auch vor dem Transport.1-2
- Patienten mit erhöhtem intrakraniellen Druck sollten vorübergehend mit folgenden Maßnahmen zur Reduktion des intrakraniellen Drucks behandelt werden:
- Antiepileptika bei Krampfanfällen
Verlauf, Komplikationen und Prognose
Verlauf
- Große Epiduralhämatome können aufgrund der großen Gefahr einer lateralen transtentoriellen Herniation (obere Einklemmung) sowie Einklemmung der Medulla oblongata im Foramen magnum (untere Einklemmung) lebensbedrohend sein.
- Besonders gravierend sind Blutungen in die Fossa posterior. Die Progression geschieht langsam, aber der Zeitraum zwischen Bewusstseinsverlust und Tod kann sehr kurz sein.8
Komplikationen
- Neurologische Folgeerkrankungen/Spätfolgen oder Tod
- Während der Erholungsphase leiden viele Patienten unter Kopfschmerzen, Schwindel, Unruhe, emotionaler Labilität, Konzentrationsproblemen und Müdigkeit.
Prognose
- Die Letalität liegt zwischen 5 % und 50 %, abhängig vom Bewusstseinszustand.
- Im Allgemeinen ist die Prognose bei schneller und adäquater Behandlung gut (Letalität: 10 % bei Erwachsenen und 5 % bei Kindern).
- Bei jüngeren Patienten ist die Prognose am besten.
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Die Patienten und die Angehörigen sollten darüber informiert werden, dass es sich um eine ernsthafte Erkrankung handelt, die eine schnelle Behandlung erfordert und bei der die Mitarbeit der Patienten sehr wichtig ist.
Patienteninformationen in Deximed
Illustrationen
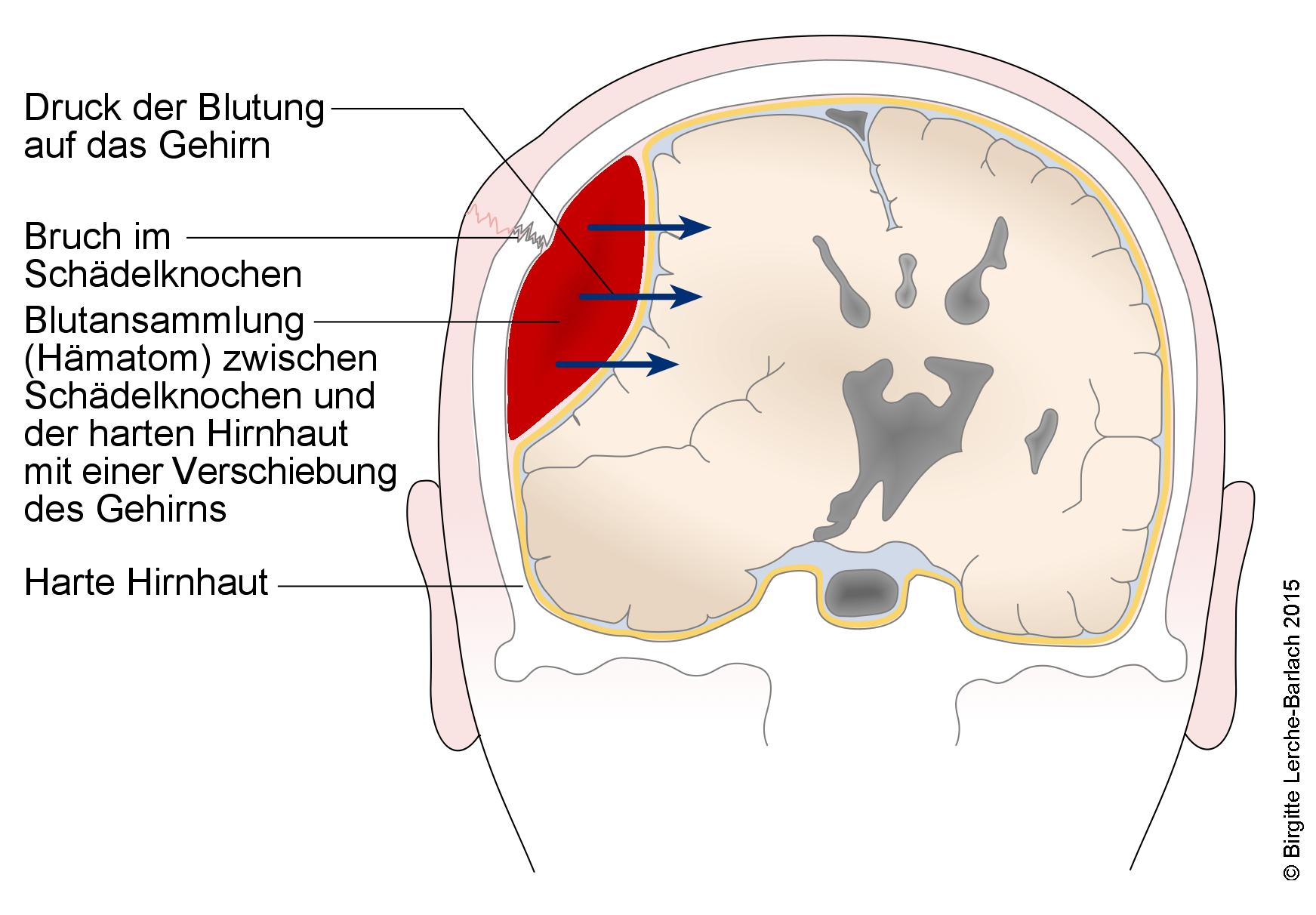
Epidurales Hämatom
Quellen
Leitlinien
- Gesellschaft für Neonatologie und pädiatrische Intensivmedizin. Das Schädel-Hirn-Trauma im Kindesalter. AWMF-Leitlinie Nr. 024-018, Stand 2011.www.awmf.org
- Deutsche Gesellschaft für Neurochirurgie. Schädel-Hirn-Trauma im Erwachsenenalter. AWMF-Leitlinie Nr. 008-001, Stand 2015.www.awmf.org
Literatur
- Gesellschaft für Neonatologie und pädiatrische Intensivmedizin. Das Schädel-Hirn-Trauma im Kindesalter. AWMF-Leitlinie Nr. 024-018, Stand 2011. www.awmf.org
- Deutsche Gesellschaft für Neurochirurgie. Schädel-Hirn-Trauma im Erwachsenenalter. AWMF-Leitlinie Nr. 008-001, Stand 2015. www.awmf.org
- Bullock MR, Chesnut R, Ghajar J, et al. Surgical management of acute epidural hematomas. Neurosurgery 2006; 58:S7. www.ncbi.nlm.nih.gov
- Huisman TA, Tschirch FT. Epidural hematoma in children: Do cranial sutures act as a barrier?. J Neuroradiol 2008; 36: 93-7. PubMed
- Cohen JE, Montero A, Israel ZH: Prognosis and clinical relevance of anisocoria-craniotomy latency for epidural hematoma in comatose patients. J Trauma 1996 Jul; 41(1): 120-2 PubMed
- Wester K: Decompressive surgery for "pure" epidural hematomas: does neurosurgical expertise improve the outcome? Neurosurgery 1999 Mar; 44(3): 495-500; discussion 500-2. www.ncbi.nlm.nih.gov
- Nelson JA. Local skull trephination before transfer is associated with favorable outcomes in cerebral herniation from epidural hematoma. Acad Emerg Med 2011; 18:78. PubMed
- Bejjani GK, Donahue DJ, Rusin J, Broemeling LD: Radiological and clinical criteria for the management of epidural hematomas in children. Pediatr Neurosurg 1996 Dec; 25(6): 302-8 PubMed
Autoren
- Johannes Kühn, Arzt, Doktorand der Inneren Medizin, Freiburg
- Terje Johannessen, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim
- Magnus Olivecrona, överläkare, Neurokirurgiska kliniken, Norrlands universitetssjukhus, Umeå (Medibas)
- Espen Dietrichs, professor og avdelingsoverlege, Universitetet i Oslo og Nevrologisk avdeling, Rikshospitalet, Oslo