Allgemeine Informationen
- Sofern nicht anders gekennzeichnet, beruht dieser Artikel auf diesen Referenzen.1-2
Definition
- Ein Subduralhämatom kann auftreten:
- akut: innerhalb von 72 Stunden (oft nach Schä
delhirntraumadel-Hirn-Trauma) - subakut: 3–7 Tage nach der Verletzung
- Chronisch: Entwickelt sich über mehrere Wochen (oft bei älteren
PatientenPatient*innen durch Bagatelltraumata, z. B. unter Antikoagulation).
- akut: innerhalb von 72 Stunden (oft nach Schä
- Akutes Subduralhämatom
Oftoft in Verbindungmirmit einemschwerwiegendenschweren HirntraumaHhäufigste Form eines traumatischen intrakraniellen Hämatomsund wird- Wird bei 1 von 4
PatientenPatient*innen nachgewiesen, die komatös wegen einer Kopfverletzung eingewiesen werden.
- Chronisches Subduralhämatom
TrittBlutansammlunginim Bereich derRegel über den lateralen und superioren Strukturen der HemisphSchären auf, und besteht aus einer chronische Blutansammlungdelkonvexität zwischen der Dura Mater und der Arachnoideainfolge eines Traumas.- Entwickelt sich nach einem Trauma oft erst allmählich über Wochen mit einer langsam zunehmenden Symptomatik.
- Führt häufig zu lateralisierten Symptomen, kann aber – insbesondere bei
äÄlterenPatienten– auch diffuse zerebrale Symptome hervorrufen.
- Das subdurale Hämatom stellt die häufigste Art von traumatischen intrakraniellen Blutungen dar.
- Traumatische intrakranielle Blutungen wie das Subduralhämatom stellen bei begleitenden neurologischen Defiziten eine
absolutdringliche Operationsindikation dar.1-2
Häufigkeit
- Zumeist bei älteren und bei alkoholkranken Menschen
- Die Inzidenz liegt schätzungsweise bei 5,3 pro 100.000 Personen und Jahr.
- In der Altersgruppe von 70–79 Jahren ist die Inzidenz 5-mal so hoch.
- Die Wahrscheinlichkeit, eine posttraumatische intrakranielle Blutung zu entwickeln, ist bei Kindern geringer als bei Erwachsenen.
- Eine Besonderheit im Kindesalter sind SHT im Rahmen von Kindesmisshandlungen (z. B. nichtakzidentelles Schädel-Hirn-Trauma), von denen vor allem Kinder in den ersten 3 Lebensjahren betroffen sind und die oft aus mehrzeitigen, schweren, kombinierten intrakraniellen Verletzungen bestehen und häufig mit massiven diffusen Hirngewebsverletzungen einhergehen.
2 - Bei Subduralblutungen im Kindesalter immer auch an Kindesmisshandlung denken!
2
- Eine Besonderheit im Kindesalter sind SHT im Rahmen von Kindesmisshandlungen (z. B. nichtakzidentelles Schädel-Hirn-Trauma), von denen vor allem Kinder in den ersten 3 Lebensjahren betroffen sind und die oft aus mehrzeitigen, schweren, kombinierten intrakraniellen Verletzungen bestehen und häufig mit massiven diffusen Hirngewebsverletzungen einhergehen.
Ätiologie und Pathogenese
- Subdurale Blutungen und Hämatome entstehen nicht nur bei schweren Traumata gegen den Schädel, sondern auch durch kleinere Kopfverletzungen oder Stü
rzenrze (Bagatelltraumata), vor allem bei älteren Menschen sowie Personen, die Antikoagulanzienverwendeneinnehmen.3 - Pathogenese
- Subdurale Blutungen entstehen in der Regel durch rupturierte Brückenvenen infolge des heftigen Bewegungsimpulses bei einem Trauma
.3 Hierdurch entwickeln sich subdurale Hämatome entlang der Konvexität, bei denen die venöse Blutung die Arachnoidea von der Dura mater trennt.- Eine Schädigung des Gehirns tritt als Folge unmittelbaren Drucks ein: entweder durch insgesamt erhöhten intrakraniellen Druck oder durch einen intraparenchymalen Insult.
- Subdurale Blutungen entstehen in der Regel durch rupturierte Brückenvenen infolge des heftigen Bewegungsimpulses bei einem Trauma
- Rezidivblutungen
In der subakuten Phase wird das koagulierte Blut flüssiger.Im Rahmen von Wechselwirkungen zwischen immunologischen Faktoren, Gefäßneubildungen und mechanischen Verschiebungen in der Hämatomhöhlung kommt es zu mehr oder weniger starken Rezidivblutungen.DiesDiese führthren zum Wachstum des Hämatoms und allmählich zu einer symptomatischen Kompression der Hemisphären.- In der Hämatomflüssigkeit gibt es eine markant erhöhte fibrinolytische Aktivität, was das Risiko erneuter Blutungen erhöht.
4
- Akutes Subduralhämatom
- Ist häufig mit erheblichen Schädigungen des Gehirns verbunden
. Ist die häufigste Art von traumatischen intrakraniellen Hämatomen und liegt bei 1 von 4 komatös stationär aufgenommenen Patienten vor.
- Ist häufig mit erheblichen Schädigungen des Gehirns verbunden
- Herniation
- Subdurale Hämatome können lebensbedrohlich werden, da sie den Hirndruck steigern und zu einer Verdrängung von Hirngewebe mit anschließender zerebraler Ischämie
führen(obere/untere Einklemmung) führen können.
- Subdurale Hämatome können lebensbedrohlich werden, da sie den Hirndruck steigern und zu einer Verdrängung von Hirngewebe mit anschließender zerebraler Ischämie
- Chronisches Subduralhämatom
- Kleine Subduralhämatome werden meist spontan resorbiert.
- Ältere Menschen sind für den chronischen Verlauf anfälliger, wenn eine Hirnatrophie (z. B. bei
Alkoholismus, DemenzAlkoholkonsumstörung oderbei physiologischer Hirnatrophie im AlterDemenz) vorliegt, die zu einem erhöhten Zug auf die Brückenvenen führt, und damit zu dem Risiko, dass selbst kleinere Traumata in einer Brückenvenen-Rupturckenvenenruptur resultieren. Ein bestehendes Hämatom kann sich aus verschiedenen Gründen ausweiten: aufgrund anhaltender Blutungen, Verflüssigung aufgrund osmotischer Prozesse oder wegen einer erhöhten fibrinolytischen Aktivität.
Prädisponierende Faktoren
- Zerebrale Atrophie
Chronischer AlkoholismusAlkoholkonsumstörung- Hohes Alter
- Erhöhtes Sturzrisiko
- Antikoagulation
- Laut internationalen Daten OR 3,68 für
WafarinWarfarin, OR 1,73 für NOAK53 - Allerdings ist die Vergleichbarkeit bisheriger Studien mit der Situation in Deutschland stark eingeschränkt, u. a. wegen des hier bevorzugt als VKA eingesetzten Phenprocoumon und der im Vergleich zu den USA sehr viel konsequenter durchgeführten INR-Überwachung.
- Laut internationalen Daten OR 3,68 für
- Thrombozytenaggregationshemmer
- Epilepsie
- Langzeithämodialyse
ICPC-2
- N80 Kopfverletzung, andere
ICD-10
- Nach ICD-10-GM Version 20224
- S06 Intrakranielle Verletzung
- S06.5 Traumatische subdurale Blutung
- I62 Sonstige nichttraumatische intrakranielle Blutung
- I62.0 Subdurale Blutung (akut) (nichttraumatisch)
- I62.00 akut
- I62.01 subakut
- I62.02 chronisch
- I62.09 nicht näher bezeichnet
- I62.9 Intrakranielle Blutung (nichttraumatisch), nicht näher bezeichnet
- I62.0 Subdurale Blutung (akut) (nichttraumatisch)
- S06 Intrakranielle Verletzung
Diagnostik
Diagnostische Kriterien
- Die Anamnese gibt erste Hinweise auf das Vorliegen eines subduralen Hämatoms, wobei in der Akutphase nicht zwischen epiduralem und subduralem Hämatom
unteschiedenunterschieden werden kann. - Bestätigt wird die Diagnose
mittelsineinerderzerebralenkraniellen CT.1-2
Differenzialdiagnosen
- Hirntumor
- Demenz
- Zerebraler Insult
- Epiduralhämatom
- Subarachnoidalblutung
- Schädel-Hirn-Trauma (ohne Blutung)
- Polymyalgia rheumatica und Arteriitis temporalis
- Medikamentöse Intoxikation
- Depression
Anamnese
Verwendet der Patient AntikoagulanzienGerinnungshemmer?
NSARsNSAR, Plättchenhemmer? Antikoagulanzien?- Ggf. ist diese Therapie umgehend zu beenden.
Akutes Subduralhämatom
- Wird oft durch einen Sturz, die Einwirkung von Gewalt oder durch einen Verkehrsunfall verursacht.
Oft sind die Patienten entweder bereits komatös oder gleiten allmählich in einen komatösen Zustand ab.Ältere Menschen haben ein höheres Risiko, ein akutes subdurales Hämatom auszubilden, als jüngere.
Subakutes Subduralhämatom
LiegtSymptomemeisttretenin den Fällen vor, bei denen Patiententypischerweise zwischen dem 4. und dem 7. Tag nach demUnfallTraumasymptomatisch werdenauf.
Chronisches Subduralhämatom
DieHäufigPatientenasymptomatischwerdenodermeistmit nur milden, oft fluktuierenden Symptomen, die erstmehrereWochenWochenbis Monate nachihrerdemKopfverletzungTraumavorstellig/symptomatisch,auftreten.- 30–50
wobei jedoch bis zur Hälfte% derPatientenBetroffenen erinnern sich ankeinenkeinVorfall erinnern kannTrauma (dameistBagatelltraumataBagatelltrauma). Ein typisches Merkmal der Erkrankung sind Schwankungen im Symptombild.Kopfschmerzen?Kopfschmerzen sind oft ein prominentes Symptom.Daneben klagen die Patienten überOft diffuse Symptome,wiez. B.:- Müdigkeit, vermehrtes Schlafbedürfnis
- Schwindel,
VerwirrungÜbelkeit, Erbrechen - Verwirrtheit
- Gedä
chtnisschwäche, sensorische Veränderungenchtnisstörungen undeineandereFalltendenzkognitive Defizite. Fokale neurologische Ausfälle wie eine Hemiparese, Gangstörungen oder Aphasie treten zuweilen hinzu.
Oft variiert das Befinden der Patienten, und es gibt bessere und schlechtere Tage.Häufig (30–50 %) können die Patienten sich nicht an ein vorhergegangenes Kopftrauma erinnern.3,6
Klinische Untersuchung
Bewusstsein? Orientierung?
Es kBewusstseinstönnen mentale Veränderungen wie Desorientierung und reduziertes Bewusstsein vorliegen.1-2rungEbenso motorische Ausfälle mit einer Hemiparese und Reflexanomalien.1-2Möglich ist auch eine Pupillendilatation. Die Pupillen können eine unterschiedliche Größe aufweisen(Anisokorie), und die Pupillenreaktion ist evtl. verlangsamt (Hirndruckzeichen).1-2In fortgeschrittenen Fällen lassen sich ophthalmoskopisch Stauungspapillen erkennen.DieGlasgow Coma Scaleist)?anzuwendenFremdanamnese!- Hinweise auf epileptischen Anfall (Bewusstseinsverlust über Sekunden bis wenige Minuten? Tonisch-klonische Krämpfe? Zungenbiss?)
- Räumliche und zeitliche Orientierung im Verlauf?
Fokale neurologische Ausfälle?
- Pupillenreaktion? Licht, Konvergenz? Anisokorie und verlangsamte Reaktion können auf Hirndruck hinweisen.
1 - Augenmuskelparesen? Doppelbilder? Nystagmus?
- Paresen? Muskeltonus? Reflexe?
- Sensibilitätsstörungen?
- Gangstörung, neu aufgetretene oder verstärkte Sturzneigung?
- Sprachstörung, z. B. Aphasie?
- Sprech-
2oder Schluckstörungen?
Ergänzende Untersuchungen in der Hausarztpraxis
Es stehen keine weiteren Tests zur VerfügungLabor- Gerinnung,
dieggf. INR beivonAntikoagulation - zum
NutzenAusschlusssindmöglicher Differenzialdiagnosen:- Blutzucker
- Elektrolyte
- CRP
- Blutbild.
- bei Anhalt für Riesenzellarteriitis: p-ANCA, c-ANCA; bei positivem Titer weitere Differenzierung, z. B. Anti-Doppelstrang-DNA-AK bei Verdacht auf SLE
- Gerinnung,
Diagnostik beimbei SpezialistenSpezialist*innen
INR bei Antikoagulation- Bestätigt wird die Diagnose mittels einer
zerebralenkraniellen CT.1-2- Mit der Zeit verändert das chronische Subduralhämatom sein Erscheinungsbild in der CT von hyperdens (frisches Blut und Blutgerinnsel) zu isodens und anschließend zu hypodens (flüssig ohne Gerinnselbildung). Insgesamt vollzieht sich dieser Prozess über 2–4 Wochen.
75 - Ein Rezidivblutung innerhalb des bestehenden Hämatoms erscheint in der CT in Form von abwechselnd hypodensen und hyperdensen Bereichen.
86
- Mit der Zeit verändert das chronische Subduralhämatom sein Erscheinungsbild in der CT von hyperdens (frisches Blut und Blutgerinnsel) zu isodens und anschließend zu hypodens (flüssig ohne Gerinnselbildung). Insgesamt vollzieht sich dieser Prozess über 2–4 Wochen.
- Eine MRT empfiehlt sich evtl. im späteren Verlauf zur Beurteilung der Prognose oder zur Beurteilung bei bestehenden neurologischen Störungen ohne pathologischen CT
Indikationen zur Krankenhauseinweisung
PatientenPatient*innen sollten stets in die Neurologie/Neurochirurgie eingewiesen werden, umabklabzuklärenzu lassen, ob eine Indikation für eine operative Behandlung vorliegt.
Therapie
TherapiezielTherapieziele
- Neurologische Spätschäden vermeiden und lebensbedrohliche Verläufe durch eine obere/untere Einklemmung abwenden.
Allgemeines zur Therapie
- Die Primärtherapie ist der operative Eingriff (bei stark raumfordernden Blutungen, ausgeprägter Mittellinienverlagerung, Hirndruckzeichen oder instabilem neurologischem Status).1
Viele Patienten mit Kopfverletzungen haben eineGgf. Gerinnungsstörung, die es zunormalisierengilt, um eine Progressiondes Erkrankungszustandeszu verhindern.9- Das betrifft vor allem die akute Phase.
- Die Therapie mit Thrombozytenaggregationshemmern oder
PhenprocoumonAntikoagulanzien sollte umgehend beendet oder ggf. sogar antagonisiert werden. Es sind wiederholte MessungenÜberwachung von PTT,INRThrombozyten,ThrombozytenFibrinogen undFibrinogen vorzunehmenggf. INR
- Eine konservative Therapie kommt
in Einzelfällenbei kleinen und asymptomatischen Hämatomen infrage (nicht oder nur wenig raumfordernde Blutung, stabiler neurologischer Befund).1
Konservative Therapie
- Abwartender Therapieansatz, vorzugsweise bei kleinen und asymptomatischen Hämatomen
1,10, der durch- begleitende neurologische Kontrolluntersuchungen und ggf. CT-Kontrollen
zu überwachen ist. Eine randomisierte Studie zum Nutzen der konservativen Therapie musste abgebrochen werden, da die meisten Patienten starke Symptome entwickelten und operiert werden mussten.11
- begleitende neurologische Kontrolluntersuchungen und ggf. CT-Kontrollen
Operation
- Die operative Therapie besteht in der Ausräumung des Hämatoms entweder durch ein Bohrloch (Trepanation) oder über eine Kraniotomie (selten).
1 - Verringert den intrakraniellen Druck.
- Reduziert sowohl das Risiko von Rezidiven als auch die Mortalität, ohne
indesdas Risiko für Komplikationen zu erhöhen.12 - Ein therapiebedürftiges Rezidiv entsteht in etwa 10 % der Fälle.
- Eine erste Interimsanalyse einer randomisiert kontrollierten Studie weist auf einen möglichen protektiven Effekt von adjuvanten Dexamethasongaben hin.7
Kraniotomie
KamNurfrüherinhEinzelfäufiger zur Anwendung.Wird heute nur sehr selten genutzt, kann aberllen bei multilokulären Hämatomendurchaus gerechtfertigt sein.
Bohrlochtrepanation
Ist heute die am weitesten verbreitete Operationstechnik.Der Eingriff kannKann in Lokalanästhesie erfolgen.- Die Bohrlochtrepanation kann in Verbindung mit unterschiedlichen Techniken eingesetzt werden:
- mit oder ohne Anwendung intraoperativer Spülung
13-14 - mit oder ohne
AnwendungDrainageanlage- Die
einersubperiostalepostoperativenDrainage ist der subduralenDrainagevorzuziehen.15-178
- Die
- mit Anlage mehrerer Bohrlöcher in Kombination mit Spülung und Drainage
18 - mit Anlage mehrerer Bohrlöcher und kontinuierlicher postoperativer Spülung des Hohlraums.
19
- mit oder ohne Anwendung intraoperativer Spülung
- Nutzen
Verlauf, Komplikationen und Prognose
Verlauf
Wochen bis Monate nach einer oftmals unbedeutenden KopfverletzungAkut,insubakutderenoderZusammenhang es zu einer Subduralblutung gekommen ist, können folgende Symptome auftreten:Kopfschmerzenneurologisches Defizitchronisch (z.sieheB.AbschnittParesenDefinition)teils Hirndruckzeichen: zeitweilige Bewusstseinsstörungen, Verwirrtheit, vermehrtes Schlafbedürfnis, kognitive Dysfunktion, Übelkeit/Erbrechen, Anisokorie.
Komplikationen
- Dauerhafte zentralnervöse Schädigungen und
lebensberohlichelebensbedrohliche Zustände durch einen erhöhten Hirndruck, ggf. mit einhergehender oberer/unterer Einklemmung
Prognose
Chronisches Subduralhämatom
- Kleinere Hämatome können spontan wieder resorbiert werden.
- Erfolgt eine therapeutische Intervention, bevor das Hämatom zu erhöhtem Hirndruck und Mittellinienverlagerung führt, ist die Wahrscheinlichkeit einer vollständigen Restitution groß.
- Große Hämatome können bleibende Schäden verursachen. Das Risiko ist bei
äÄlterenPatientenam größten. - Unbehandelt kann ein großes Hämatom zum Tode führen.
- Therapie
- Erbringt in 80–90 % der Fälle gute Ergebnisse.
- Ca. 10 % rezidivieren.
- Eine Infektion mit einem subduralen Empyem tritt in weniger als 1 % der Fälle auf.
Akutes Subduralhämatom
- Die Mortalität liegt unterschiedlichen Angaben zufolge zwischen 35 % und 80 %.
- Viele
derjenigen Patienten, die überleben,Überlebende bleiben in ihren Hirnfunktionen eingeschränkt. - Jüngere
PatientenPatient*innen haben eine deutlich bessere Prognose als ältere.
Verlaufskontrolle
- Nach dem therapeutischen Eingriff ist eine engmaschige neurologische Überwachung mit häufigen CT-Untersuchungen dringend empfohlen.
- Dabei ist insbesondere auf Krampfanfälle zu achten. Diese erhöhen das Risiko für anhaltende funktionelle Defizite.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
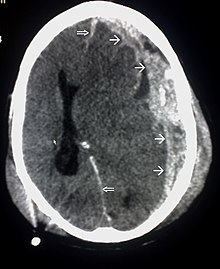
Subdurales Hämatom nach Trauma (Quelle: Wikipedia)
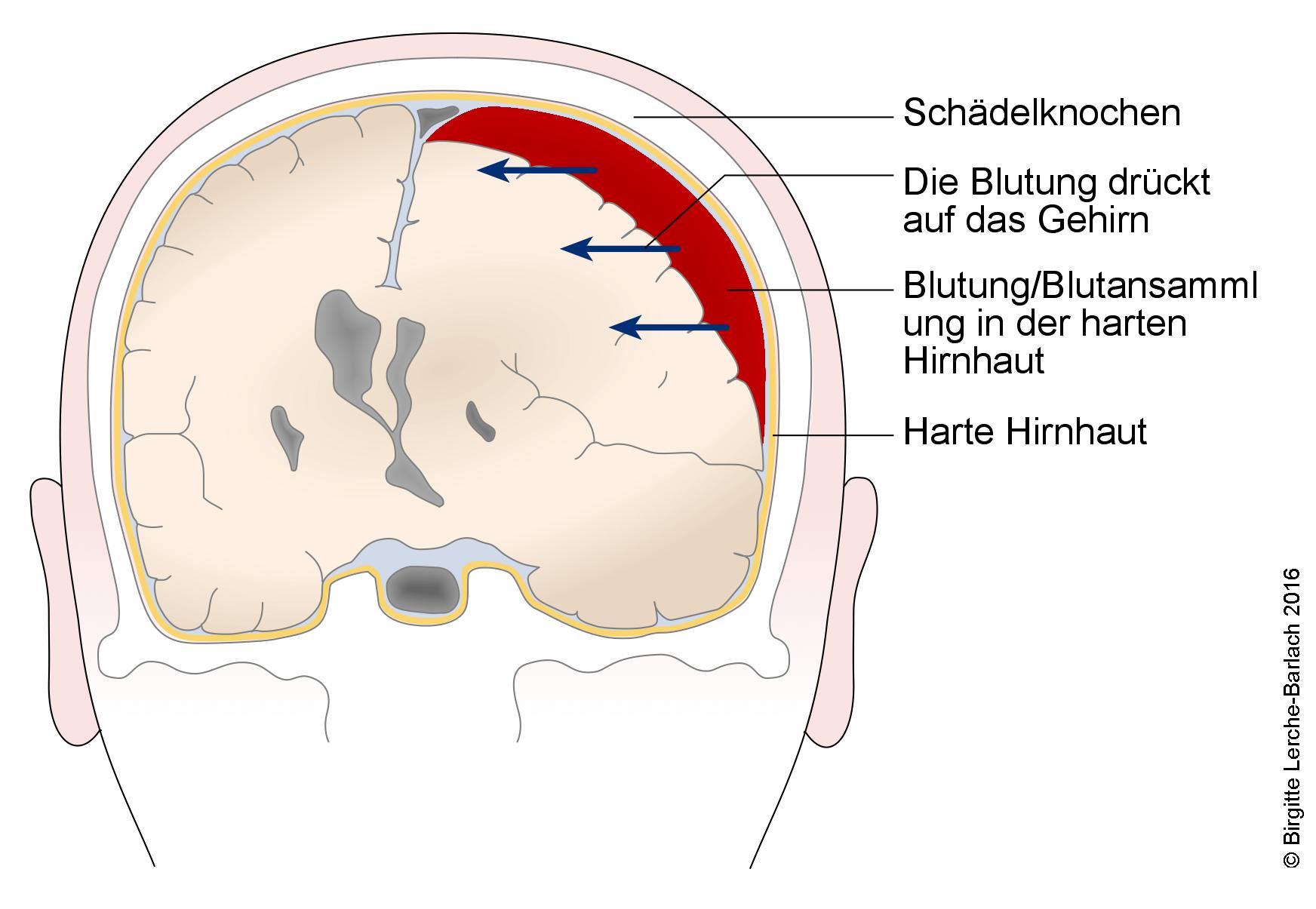
Subdurales Hämatom
Quellen
Leitlinien
Deutsche Gesellschaft für Neurochirurgie. Schädel-Hirn-Trauma im Erwachsenenalter. AWMF-Leitlinie Nr. 008-001, Stand 2015.www.awmf.org- Gesellschaft für Neonatologie und pädiatrische Intensivmedizin.
DasSchädel-Hirn-Trauma imKindesalterKindes- und Jugendalter. AWMF-Leitlinie Nr. 024-018. S2k, Stand20112022. www.awmf.org
Literatur
- Deutsche Gesellschaft für Neurochirurgie. Schädel-Hirn-Trauma im Erwachsenenalter. AWMF-Leitlinie Nr. 008-001. S2e, Stand 2015 (abgelaufen). www.awmf.org
- Gesellschaft für Neonatologie und pädiatrische Intensivmedizin.
DasSchädel-Hirn-Trauma imKindesalterKindes- und Jugendalter. AWMF-Leitlinie Nr. 024-018. S2k, Stand20112022. www.awmf.org Meagher RJ. Subdural hematoma. Medscape, last updated Jan 08, 2015.emedicine.medscape.comKatano H, Kamiya K, Mase M, Tanikawa M, Yamada K. Tissue plasminogen activator in chronic subdural hematomas as a predictor of recurrence. J Neurosurg. 2006 Jan. 104(1):79-84.www.ncbi.nlm.nih.gov- Gaist D, Rodríguez LAG, Hellfritzsch M, et al. Association of antithrombotic drug use with subdural hematoma risk. JAMA 2017; 317: 836-46. doi:10.1001/jama.2017.0639 DOI
MauriceDeutsches Institut für Medizinische Dokumentation und Information (DIMDI): ICD-Williams10-GMRSVersion 2022.ChronicStandsubdural haematoma: an everyday problem for the neurosurgeon17.Br J Neurosurg 199909.2021;13:letzter547-9Zugriff 07.07.2022PubMedwww.dimdi.de- Scotti G, Terbrugge K, Melancon D et al. Evaluation of the age of subdural hematomas by computerized tomography. J Neurosurg 1977; 47: 311-5. PubMed
- Kostanian V, Choi JC, Liker MA et al. Computed tomographic characteristics of chronic subdural hematomas. Neurosurg Clin N Am 2000; 11: 479-89. PubMed
HarhangiMebbersonBSK,KompanjeColditzEJM,LeebeekMarshmanFWLAG,etThomasal. Coagulation disorders after traumatic brain injury. Acta Neurochir (Wien) 2008;150:165-175.www.ncbi.nlm.nih.govNaganuma HPAW,FukamachiMitchellAPS,Kawakami M et al. Spontaneous resolution of chronic subdural hematomas. Neurosurgery 1986; 19: 794-8.PubMedGjerris F, SchmidtRobertson K.ChronicProspectivesubduralrandomizedhematoma. Surgery or mannitol treatment. J Neurosurg 1974; 40: 639placebo-42.PubMedSantarius T, Kirkpatrick PJ, Ganesan D, et al. Use of drains versus no drains after burr-hole evacuation of chronic subdural haematoma: a randomisedcontrolledtrial.double-blindLancet 2009;374:1067-1073.PubMedIwabuchi T, Sekiya T, Suzuki S. Neurosurgical aspects of the parietal boss in patients with chronic subdural hematomas. Neurosurgery 1981; 9: 531-4.PubMedBenzel EC, Bridges RM Jr, Hadden TA et al. The single burr hole technique for the evacuation of non-acute subdural hematomas. J Trauma 1994; 36: 190-4.PubMedNakaguchi H, Tanishima T, Yoshimasu N. Relationship between drainage catheter location and postoperative recurrence of chronic subdural hematoma after burr-hole irrigation and closed-system drainage. J Neurosurg 2000; 93: 791-5.PubMedKotwica Z. Treatment of chronic subdural hematoma by burr holes and closed-system drainage. Neurosurg Clin N Am 2000; 11: 503-5.PubMedOkada Y, Akai T, Okamoto K et al. A comparativeclinical study oftheadjuvanttreatmentdexamethasoneofwithchronicsurgerysubdural hematoma--burr hole drainage versus burr hole irrigation. Surg Neurol 2002; 57: 405-9.PubMedWeisse A, Berney J. Chronic subdural haematomas. Results of a closed drainage method in adults. Acta Neurochir (Wien) 1994; 127: 37-40.www.ncbi.nlm.nih.govHennig R, Kloster R. Burr hole evacuation of chronic subdural haematomas followed by continuous inflow and outflow irrigation. Acta Neurochir (Wien) 1999; 141: 171-6.www.ncbi.nlm.nih.govKrupp WF, Jans PJ. Treatment offor chronic subdural haematoma withburrpost-holeoperativecraniostomy and closedsubdural drainage: Interim analysis.BrJNeurosurgClin1995Neurosci 2020;71:153-7.9PMID:619-27.31492485 PubMedMellergardSolemanPJ,WistenLutzOK, Schaedelin S, et al.OperationsSubperiostealandvsreSubdural Drain After Burr-operationsHoleforDrainagechronicofsubduralChronichaematomasSubduralduringHematoma:aA25Randomized Clinical Trial (cSDH-year period in a well defined populationDrain-Trial).ActaNeurosurgery.Neurochir (Wien) 19962019;13885:708E825-13E834. PMID: 31194877link.springer.comPubMed
AutorenAutor*innen
- Thomas M. Heim, Dr. med., Wissenschaftsjournalist, Freiburg
- Johannes Kühn, Arzt, Doktorand der Inneren Medizin, Freiburg
TerjeDieJohannessen,ursprünglicheprofessorVersionidiesesallmennmedisin,ArtikelsInstituttbasiertforaufsamfunnsmedisinskeeinemfag,entsprechendenNorgesArtikeltekniskim norwegischen hausärztlichen Online-naturvitenskapeligeHandbuchuniversitet,NorskTrondheimMagnusElektroniskOlivecrona, överläkare, Neurokirurgiska kliniken, Norrlands universitetssjukhus, UmeLegehåndbok (MedibasNEL, https://legehandboka.no/)Espen Dietrichs, professor og avdelingsoverlege, Universitetet i Oslo og Nevrologisk avdeling, Rikshospitalet, Oslo.