Allgemeine Informationen
Definition
- Degenerative Veränderungen des Hüftgelenks
- Synonyme: Hüftarthrose, Coxarthrose, Koxarthrose, Hip Osteoarthritis
- Arthrose ist ein Sammelbegriff für primär nicht entzündliche, progrediente Gelenkerkrankungen. Verschleißbedingt kommt es zu Knorpelschädigungen, in deren Folge es auch zu Umbauprozessen im angrenzenden Gewebe und Knochen kommt.1
- Die Folge sind Hüftschmerzen und Funktionseinschränkungen bis zu einem vollständigen Versagen des Gelenkes.2
- Es wird zwischen primärer (ideopathischer) und sekundärer Arthrose des Hüftgelenks unterschieden.
Häufigkeit
- 12-Monats-Prävalenz der Arthrose liegt in Deutschland ab 65 Jahren bei 48,1 % für Frauen und 31,2 % für Männer.3
- Neben dem Knie ist die Hüfte am häufigsten von Arthrose betroffen.
- Von Koxarthrose betroffen sind ca. 15–20 % der über 60-Jährigen in den westlichen Industrieländern.1
Ätiologie und Pathogenese
- Arthrotische Veränderungen entstehen durch langfristige Abnutzung der Knorpelschicht an den Gelenkflächen.
- Im frühen Stadium durch Chondrozyten induzierte erhöhte Synthese extrazellulärer Matrix und Hyperproliferation von Chondrozyten
- Später Produktion katabolischer Faktoren, die zur weiteren Schädigung des Knorpels führen.
- Im fortgeschrittenen Stadium dann Apoptose der Knorpelzellen, Verlust des Knorpels und infolgedessen schmerzhaftes Reiben der artikulierenden Knochen aufeinander sowie Funktionsverlust des Gelenks.4
- Langjähriges Heben und Tragen schwerer Lasten bzw. schwere körperliche Arbeit bei Männern kann zu einer Hüftgelenksarthrose führen.5
Prädisponierende Faktoren
- Genetische Disposition
- Alter
- Übergewicht6
- Fehlstellung der Gelenkflächen in Folge einer Fraktur, Morbus Perthes oder Epiphysiolyse
- Rheumatische Erkrankung: rheumatoide Arthritis, Psoriatisarthritis, Morbus Bechterew
- Septische (bakterielle) Arthritis
- Avaskuläre Nekrose (Hüftkopfnekrose)
- Fehlstellungen im Kindes- und Jugendalter: Hüftgelenksdysplasie, Coxa vara
- Stoffwechselerkrankungen: Chondrokalzionose
- Hämophilie mit Blutungen in Gelenken
- Langes Stehen, schweres Heben oder Tragen5
- Belastende Sportarten (Laufen auf Spitzensportlerniveau)7
ICPC-2
- L89 Arthrose der Hüfte
ICD-10
- M16 Koxarthrose [Arthrose des Hüftgelenkes]
- M16.0 Primäre Koxarthrose, beidseitig
- M16.1 Sonstige primäre Koxarthrose
- M16.2 Koxarthrose als Folge einer Dysplasie, beidseitig
- M16.3 Sonstige dysplastische Koxarthrose
- M16.4 Posttraumatische Koxarthrose, beidseitig
- M16.5 Sonstige posttraumatische Koxarthrose
- M16.6 Sonstige sekundäre Koxarthrose, beidseitig
- M16.7 Sonstige sekundäre Koxarthrose
- M16.9 Koxarthrose, nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Die Diagnose Koxarthrose wird klinisch anhand einer spezifischen Anamnese (Hüftschmerzen, Morgensteifigkeit < 60 min) und einer spezifischen klinischen Untersuchung (schmerzhafte Innenrotation und eingeschränkte Flexion) gestellt.8-9
- Röntgen zur Sicherung der Diagnose
- Der Schweregrad der Koxarthrose stimmen klinisch und im Röntgenbild nicht notwendigerweise überein.
- Diagnosekriterien des American College of Rheumatology (ACR) für die Osteoarthrose der Hüfte:1
- Schmerz in der Hüfte und Innenrotation < 15 Grad und Blutkörperchensenkung (BKS) ≤ 45 mm/h oder Flexion ≤ 115 Grad – oder –
- Schmerz in der Hüfte und Innenrotation < 15 Grad und Morgensteifigkeit der Hüfte ≤ 60 min und Alter > 50 J. und schmerzhafte Innenrotation – oder –
- Schmerzen und 2 von den 3 folgend genannten Punkten:
- BKS ≤ 20 mm/h
- femorale und/oder azetabuläre Osteophyten
- Gelenkspaltverschmälerung.1
Leitlinie: Diagnostik1
- Die Diagnose einer Koxarthrose kann in den meisten Fällen mit hinreichender Wahrscheinlichkeit anhand von Anamnese sowie klinischem und radiologischem Befund gestellt werden.
- Für die Diagnose einer Koxarthrose sollen die Kriterien des American College of Rheumatology (ACR) erfüllt sein.
Differenzialdiagnosen
- Vertebragene Ursachen/Ischialgie
- Piriformis-Syndrom
- Primärtumoren
- Ossäre Metastasen
- Infektionen (bakteriell, viral)
- Chondromatose
- Schenkelhals-, Azetabulum-Frakturen, proximale Femurfrakturen
- Hüftdysplasie
- Labrumeinrisse
- Hüftkopfnekrosen
- Entzündlich-rheumatische Gelenkerkrankungen
- Femoroazetabuläres Impingement
- Intraabdominelle Erkrankungen
- Leisten-, Obturatorius-, Schenkelhernien
- Bursitiden
- Affektionen des Iliosakralgelenke
- Neurogene Inguinalsyndrome
- Osteomyelitiden
- Syndrom der schnappenden Hüfte
- Gelenknahe Insertionstendinopathien
- Pelvine, inguinale, retroperitoneale Angiopathien
- Hamstring-Syndrom
Anamnese
- Schmerzcharakteristik
- allmählich zunehmende Schmerzen in der Leistengegend oder im lateralen Oberschenkel, häufig bis ins Knie ausstrahlend
- Anlaufschmerz, der nach einigen Schritten oder mehreren Gehminuten nachlässt, jedoch nach einer Zeit der Belastung wieder auftritt.
- bei fortgeschrittener Erkrankung Schmerzen auch in Ruhe und in der Nacht
- Beeinträchtigung im Alltag
- Morgensteifigkeit für 30–60 min
- Bewegungseinschränkungen im Hüftgelenk, v. a. bei Innenrotation und Flexion, bis zur Beugekontraktur
- Im fortgeschrittenen Stadium Schonhinken, verringerte Gehstrecke ohne Schmerzen, Gehhilfe ist erforderlich (Verwendung auf der entgegengesetzten Seite).
- Berufsanamnese, körperliche Belastung, Sport
- Vorbestehende Gelenkerkrankungen, Hüftdysplasie
- Beurteilung des Leidensdruckes der Patient*innen durch Erhebung folgender koxarthrosebedingter Symptome:
- Schmerzen
- Einschränkungen der Funktion und der Aktivitäten des täglichen Lebens
- Einschränkungen der gesundheitsbezogenen Lebensqualität.8
Leitlinie: Anamnese1
- Allgemeine Anamnese bei Angabe von Hüftbeschwerden
- Sozial-, Berufs- und Familienanamnese
- Stoffwechselstörungen
- vorangegangene Hüftgelenkserkrankungen
- andere Gelenkerkrankungen
- frühere Verletzungen
- frühere Krankenhausaufenthalte und Operationen
- Nikotin- und Alkoholabusus
- körperliche Belastung (sportlich, beruflich)
- Medikamentenanamnese
- Spezielle Anamnese bei Angabe von Hüftbeschwerden
- Schmerzen in der Hüfte
- Ruhe-/Nachtschmerzen
- länger als 30 min und kürzer als 60 min andauernde Morgensteifigkeit in der Hüfte
- schmerzhafte Innenrotation
- Bewegungseinschränkung
- maximale Gehstrecke
- Schmerzhaftigkeit anderer Gelenke inkl. Rückenschmerzen
- vorausgegangene Behandlung des betroffenen Gelenks
Klinische Untersuchung
- Immer Untersuchung beider Hüftgelenke
- Beurteilung von Beckenstand, Beinlänge, Gangbild
- Ggf. Atrophie der Hüft- und Oberschenkelmuskulatur
- Ausschluss von Schwellung, Rötung und Überwärmung
- Beeinträchtigte Beweglichkeit bereits in früheren Stadien
- positives Drehmannzeichen
- 90-Grad-Beugung im Hüftgelenk ist nur in Abduktion und Außenrotation möglich.
- schmerzhafte und eingeschränkte Innenrotation
- Bestimmung des Bewegungsausmaßes der benachbarten Gelenke
- Überprüfung von Durchblutung, Motorik und Sensibilität der unteren Extremität
Leitlinie: Klinische Untersuchung1
- Die allgemeine klinische Untersuchung bei Vorliegen von Hüftbeschwerden sollte folgende Punkte umfassen:
- Inspektion (Schwellung, Rötung, Überwärmung)
- Beurteilung der Durchblutung
- orientierende neurologische Untersuchung (Motorik, Sensibilität) der unteren Extremitäten.
- Die spezielle klinische Untersuchung bei Vorliegen von Hüftbeschwerden sollte folgende Punkte umfassen:
- Gangbild
- Beckenstand und Beinlänge
- Beinachse
- Trophik und Funktion der Bein- und Glutealmuskulatur
- Leistendruck-, Trochanterklopf- und -druckschmerz
- Bewegungsausmaß der betroffenen Hüfte
- Bewegungsausmaß der kontralateralen Hüfte
- Bewegungsausmaß der benachbarten Gelenke.
Ergänzende Untersuchungen in der Hausarztpraxis
- Blutuntersuchungen
- BSG, CRP und Leukozyten, ggf. Harnsäure und Rheumafaktoren, um andere Erkrankungen auszuschließen.
- Harris Hip Score (HHS)10
- Fragebogen zur Erfassung von Beschwerden und Problemen bei alltäglichen Aktivitäten, die durch das Hüftgelenk verursacht werden.
Diagnostik bei Spezialist*innen
Röntgen
- Sollte bei anhaltenden Hüftgelenksbeschwerden zur Diagnosesicherung und Beurteilung des Ausmaßes der degenerativen Veränderungen erfolgen.
- Die radiologischen Veränderungen müssen nicht mit dem Ausmaß der Hüftbeschwerden und dem klinischen Befund korrelieren.
- Radiologische Stadieneinteilung der Koxarthrose nach Kellgren und Lawrence in 4 Schweregrade:
- Grad I: Gelenkspaltverschmälerung möglich, Osteophyten möglich
- Grad II: Gelenkspaltverschmälerung sicher, Osteophyten möglich, minimale Sklerose
- Grad III: deutliche Gelenkspaltverschmälerung, geringe Osteophyten, geringe Sklerose
- Grad IV: erhebliche Gelenkspaltverschmälerung, große Osteophyten, Sklerose, Zysten, ausgeprägte Deformierung.1
MRT und CT
- Nur bei Diskrepanz zwischen klinischem und röntgenologischem Befund indiziert1,8-9
- Im MRT können Weichteilgewebe sowie knorpelige Anteile (z. B. das Labrum) beurteilt werden.
- Mit der CT können knöcherne Strukturen genauer beurteilt werden.1
Szintigrafie
- Bei Verdacht auf Entzündung oder Tumor1
Sonografie
- Mit der Sonografie können ein intraartikulärer Erguss erkannt und die periartikulären Weichteile beurteilt werden.1
- Bei Diskrepanz zwischen Klinik und Röntgenbild bzw. nicht eindeutiger Diagnose nach Anamnese und klinischer sowie radiologischer Untersuchung1
Injektion von Lokalanästhetika
- Vor Empfehlung zur endoprothetischen Versorgung kann bildgestützt eine intraartikuläre Infiltration mit einem Lokalanästhetikum erfolgen, um zu bekräftigen, dass eine intraartikuläre Schmerzursache vorliegt.1,8
Checkliste zur Überweisung
Hüftgelenksarthrose
- Zweck der Überweisung
- Diagnostik? Implantat einer Hüftprothese? Andere Operation?
- Anamnese
- Dauer und Beginn? Trauma? Verlauf und Entwicklung? Anhaltende Beschwerden?
- Grad der Schmerzen? Ruheschmerz? Nachtschmerz? Grad der Funktionseinschränkung?
- Erfahrung mit konservativer Behandlung?
- Sonstige relevante Erkrankungen? Regelmäßige Medikamente?
- Trainingsfähigkeit?
- Folgen: Funktionsverlust, der sich auf die Lebensqualität auswirkt?
- Klinische Untersuchung
- Schmerzen? Eingeschränkte Beweglichkeit (Innenrotation, Flexion, Adduktion usw.)? Kontraktur?
- Harris Hip Score?
- Ergänzende Untersuchungen
- Röntgen?
Therapie
Therapieziele
- Schmerzlinderung und Verhinderung des Funktionsverlustes des Gelenkes
- Verbesserung der Lebensqualität
Allgemeines zur Therapie
- Die Arthrose selbst ist nicht heilbar, der Schmerz entsteht durch Entzündung, Muskelschwäche und Instabilität; hier kann die Therapie ansetzen.
- Multimodale Behandlung
- medikamentös
- zur Symptomlinderung
- kein Einfluss auf den Krankheitsverlauf
- Muskelaufbau und körperliche Aktivität, Bewegungstherapie
- Gewichtsreduktion bei Übergewicht
- Information, Aufklärung und Beratung zur Erkrankung1,8
- medikamentös
- Bei einigen präarthrotischen Deformitäten besteht evtl. die Möglichkeit, im Vorfeld durch eine Operation (Osteotomie, Arthroskopie) den Verlauf der Arthrose günstig zu beeinflussen und den Ersatz des Hüftgelenkes herauszuzögern.
- Indikationsstellung zur Hüft-TEP
-
- Wenn die Patient*innen ein hohen subjektiven Leidensdruck trotz leitliniengerechter konservativer Therapiemaßnahmen über mindestens 3 Monate aufweisen.8
- Partizipative Entscheidungsfindung mit Vereinbarung individueller Therapieziele 1,811
Konservative Therapie
- Gelenküberlastungen vermeiden.
- Bewegungs- und Übungstherapie zur Schmerzlinderung und Kräftigung der Muskulatur, Beseitigung von Muskeldefiziten durch Physiotherapie und Anleitung zu Übungen.1,12
- Physikalische Therapie: zur Verbesserung der Gelenkfunktion und Schmerzlinderung
- Elektrotherapie/Ultraschalltherapie, Massage, Wärme- und Kälteapplikation, Balneotherapie können zu einer Symptomlinderung beitragen.1
- Physiotherapie
- Bewegungstherapie
- Übungen zur Kräftigung als auch zur generellen Steigerung der körperlichen Belastungsfähigkeit
- manuelle Therapie als Ergänzung
- Nutzung von Gehhilfen zur Entlastung des betroffenen Gelenks unter physiotherapeutischer Anleitung
- Akupunktur: zusätzlich zur Standardtherapie1
Medikamentöse Therapie
- Topische NSAR, z. B. Diclofenac 1 % Gel
- Findet in der aktuellen AWMF-Leitlinie Koxarthrose keine Erwähnung.1
- Während das American College of Rheumatology/Arthritis die topische NSAR-Anwendung bei Hüftgelenksarthrose empfiehlt, wird es in den Osteoarthritis Research Society International (OARSI) Guidelines nur für die Kniegelenksarthrose empfohlen.13-14
- Systemische Schmerzmedikation kann in Zeiträumen mit starken Schmerzen notwendig sein.
- z. B. Paracetamol 500 mg bis zu 3 x tgl.15
- Die Langzeitbehandlung mit höheren Dosen birgt die Gefahr von Leberschädigungen.
- z. B. Ibuprofen in Tablettenform 600 mg 1 Tablette bis zu 3-mal tgl. in begrenzten Zeiträumen
- Niedrigdosiertes ASS und Ibuprofen sollten zu verschiedenen Zeitpunkten genommen werden (2 Stunden Abstand), um Medikamenteninteraktionen zu vermeiden.16
- z. B. Naproxen in Tablettenform 250 mg: 1–2 Tabletten morgens und abends während eines bestimmten Zeitraums
- Naproxen hat von allen NSAR die geringste kardiovaskuläre Nebenwirkungsrate, allerdings häufiger gastrointestinale Nebenwirkungen.
- z. B. Diclofenac 2 x 50–75 mg/d
- vermehrt kardiovaskuläre Ereignisse
- COX-2-Hemmer
- Haben eine Wirkung, die herkömmlichen NSAR vergleichbar ist. Sie führen nachweislich seltener zu gastrointestinalen Nebenwirkungen.
- z. B. Paracetamol 500 mg bis zu 3 x tgl.15
- Unter COX-2-Hemmern sowie unter Diclofenac, aber auch Ibuprofen, kommt es vermehrt zu kardiovaskulären Ereignissen, sodass diese Substanzen nicht für eine Dauertherapie älterer Patient*innen, insbesondere mit kardiovaskulären Vorerkrankungen, geeignet sind.16
- Vorsicht ist auch bei Niereninsuffizienz geboten.
- Patient*innen, die zu Magengeschwüren neigen und eine Langzeitbehandlung mit NSAR benötigen:
- COX-2-Hemmer oder
- Kombination von NSAR mit Protonenpumpenhemmer.17
- Opiate
- kurzfristiger Einsatz von schwachen Opioiden in der niedrigst wirksamen Dosis, wenn Medikamente der Stufe 1 nach WHO unwirksam oder aus anderen Gründen kontraindiziert sind.1
- Novaminsulfon
- Wenn NSAR nicht vertragen werden oder aufgrund von Vorerkrankungen kontraindiziert sind.
- Kann auch bei Patient*innen mit Niereninsuffizienz verwendet werden, Dosierung bis zu 4 x 1.000 mg/d
- Nebenwirkungen
- anaphylaktischer Schock
- Agranulozytose.
- Glukosamin und Chondroitinsulfat
- Metaanalyse von 10 Studien mit insgesamt 3.803 Patient*innen: Weder Glukosamin noch Chondroitin oder eine Kombination dieser Wirkstoffe verglichen mit Placebo hatten eine Wirkung auf die Gelenkschmerzen oder die Größe des Gelenkspalts (Ia).18
- Laut Leitlinie kann Glucosamin bei Patient*innen mit NSAR-Unverträglichkeit in Erwägung gezogen werden.1
Leitlinie: Medikamentöse Therapie1
- Bei Koxarthrose können NSAR und Coxibe eingesetzt werden bei inadäquater Schmerzlinderung durch andere Therapiemaßnahmen.
- NSAR und Coxibe sollten bei Koxarthrose in der niedrigsten effektiven Dosis und so kurz wie möglich eingesetzt werden.
- Alle oralen NSAR und Coxibe haben ähnliche analgetische und antientzündliche Wirkungen, aber variieren in ihren potenziellen gastrointestinalen, kardiovaskulären und renalen Nebenwirkungen.
- Metamizol kann kurzzeitig als Analgetikum bei Gegenanzeigen oder einer Unverträglichkeit von NSAR und Coxiben eingesetzt werden.
- Der kurzfristige Einsatz von schwachen Opioiden kann bei nicht operablen Patient*innen oder bei Personen, die für kurze Zeit bis zu einer Operation begleitet werden, in Erwägung gezogen werden. Opioide der Stufe 2 WHO, wie z. B. Tramadol, sollten primär dann eingesetzt werden, wenn eine Stufe-1-Medikation unwirksam oder aus anderen Gründen kontraindiziert ist.
- Die klinischen Daten aus publizierten Studien und Metaanalysen zur symptomlindernden (analgetischen, funktionsverbessernden) Wirkung von Glucosamin und Chondroitinsulfat zeigen eine widersprüchliche Datenlage.
- Die Gabe von Glucosamin kann bei Patient*innen mit NSAR-Unverträglichkeit in Erwägung gezogen werden.
Weitere Therapien
- Hyaluronsäureinjektionen
- Intraartikuläre Injektion von Kortikosteroiden
- Für das Hüftgelenk keine ausreichende Evidenz1
Operative Therapie
Gelenkerhaltende Operationen am Hüftgelenk
- Arthroskopisch oder offen
- Gelenkerhaltende Operationen dienen der Korrektur von Fehlstellungen, um die mechanische Beanspruchung im Hüftgelenk zu verbessern.
- Hiermit kann das Fortschreiten der Arthrose ggf. verzögert und der Schmerz reduziert werden.
- Infrage kommen:
- Beckenosteotomien
- Osteotomien des koxalen Femurs oder die Kombinationen aus beiden
- Arthroskopie bei femoroazetabuläres Impingement mit Labrumrefixation oder Labrumresektion
- knorpelreparative Therapie, z. B. bei osteochondralen Defekten des Hüftkopfs
- osteochondraler Transfer
- nach knöcherner Defektauffüllung, z. B. mittels impaktierter Spongiosa oder Knochenstanzzylindern aus dem vorderen Beckenkamm, zellbasierte Knorpeltherapie
- KI: fortgeschrittene Koxarthrose.1
Prothesenimplantat
- Nur bei radiologisch nachgewiesener fortgeschrittener Koxarthrose (Kellgren & Lawrence Grad 3 oder 4).8
- Nur bei Beschwerdepersistenz trotz mindestens 3-monatiger konservativer Therapie
- Indikationsstellung gemeinsam mit den Patient*innen unter Berücksichtigung folgender Faktoren:
- Leidensdruck
- Verlust an Lebensqualität
- starker Schmerz oder Dauerschmerz
- schwere Bewegungseinschränkung
- Beugekontraktur
- erhebliche Einschränkung der Gehstrecke
- Einschränkung der Alltagsaktivitäten
- Komplikation nach medikamentöser Behandlung
- Therapieversagen konservativer Maßnahmen
- gesundheitsbezogene Lebensqualität.
- Abwägung der Vor- und Nachteile einer frühen bzw. späten Indikationsstellung zur Hüft-TEP mit den Patient*innen gemeinsam
- frühe Indikationsstellung: ggf. im Laufe des Lebens Notwendigkeit eines Implantatwechsels
- späte Indikationsstellung: u. U. hoher Verlust an Lebensqualität bei Beschwerdepersistenz unter konservativer Behandlung
- Präoperativ: modifizierbare Risikofaktoren
- Empfehlung Rauchstopp mindestens 1 Monat vor OP
- Optimierung der Blutzuckereinstellung bei Patient*innen mit Diabetes mellitus: HbA1c-Ziel unter 8 %
- bei einem BMI ≥ 30 kg/m2 Empfehlung zur Gewichtsreduktion vor der OP
- bei V. a. psychische Erkrankung vorherige fachspezifische Abklärung empfohlen
- Bei bestehender Anämie sollte diese vor OP abgeklärt und ggf. behandelt werden.
- Eine Infektion sollte ausgeschlossen sein.8
- Kontraindikationen
Leitlinie: Indikationsstellung zur Hüft-TEP8
- Bei akuten oder chronischen Begleiterkrankungen, die mit einem erhöhten Sterblichkeitsrisiko verbunden sind, soll durch Operateur*innen die Empfehlung zur Durchführung bzw. dem Zeitpunkt der Hüft-TEP-Operation nach anästhesiologischer und ggf. fachinternistischer Risikoeinschätzung getroffen werden und kann durch eine orthopädisch-unfallchirurgische Zusatzkonsultation bestätigt werden.
- Bei einem BMI ≥ 40 kg/m2 soll aufgrund der deutlich erhöhten Komplikationsgefahr eine besonders kritische Abwägung von Nutzen und Risiken der Hüft-TEP-Operation erfolgen.
Rehabilitation
- Nach der Operation sollte über mehrere Monate ein Rehabilitationsprogramm (Gangschulung, Muskelaufbautraining) stattfinden – die Dauer hängt vom individuellen Bedarf ab.
- Eine Beinlängendifferenz sollte ausgeglichen werden.
- Die Rehabilitation sorgt für eine verbesserte Funktion bei den Patient*innen.
Prävention
- Präoperativ
- Gewichtsabnahme und Muskelaufbau wirken sich günstig auf das Ergebnis auf.
- Mit dem Rauchen aufzuhören, reduziert die Häufigkeit von Komplikationen.
Verlauf, Komplikationen und Prognose
Verlauf
- In der Regel kommt es zu einer allmählichen Progression der Erkrankung, in vielen Fällen sind konservative Maßnahmen aber über lange Zeiträume wirkungsvoll.
Komplikationen
- Beugekontraktur der Hüfte
- Muskelatrophie
- Immobilität
- Postoperativ
- Wundheilungsstörungen
- Thrombose
- Lungenembolie
- Nachblutungen
- Nervenschäden
- periprothetischer Knochenschwund
- Beinlängendifferenz
- Ossifikationen
- Lockerung der Prothese
- Infektion
- Luxation
Prognose
- In vielen Fällen wird durch konservative Maßnahmen eine zufriedenstellende Wirkung erreicht.
- Durch die Operation wird bei den meisten Patient*innen eine erhebliche Besserung erreicht.
- Ein systematischer Review, der internationale Daten von mehr als 228.000 Patient*innen mit Totalendoprothesen einschließt, zeigt, dass mit einer Haltbarkeit einer Hüftprothese von 25 Jahren bei ca. 58 % der Betroffenen zu rechnen ist.19
Verlaufskontrolle
- Kontrolluntersuchungen nach Bedarf
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Ausführliche Aufklärung über die Erkrankung
- Langes Arbeiten im Stehen, schweres Heben und Tragen vermeiden.
- Die Bauch- oder Seitenlage mit Kissen zwischen den Beinen zur Vermeidung von Kontrakturen ist vorteilhaft.
- Gehhilfe (Krücke/Gehstock) kontralateral zur erkrankten Hüfte verwenden.
- Körperliche Aktivität
- Radfahren und Schwimmen gelten als günstig.
- Eine Metaanalyse hat eine schmerzlindernde Wirkung von Krafttraining, ggf. kombiniert mit Bewegungstraining im Wasser, ergeben.20
Patienteninformationen in Deximed
Illustrationen
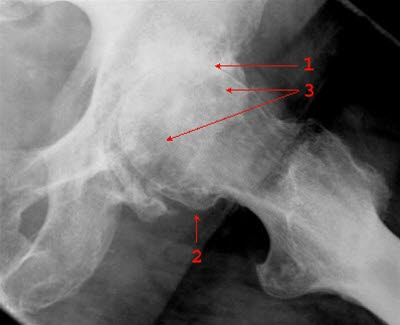
Koxarthrose: 1. verschmälerter Gelenkspalt, 2. Osteophyt, 3. Geröllzysten
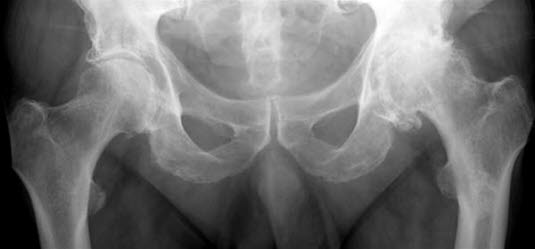
Bilaterale Koxartrose, mittelgradig und schwerwiegend
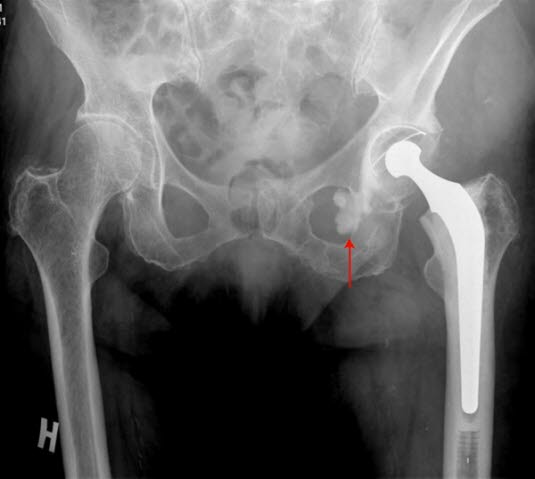
Totale Hüftendoprothese, Röntgen: ausgetretener Knochenzement
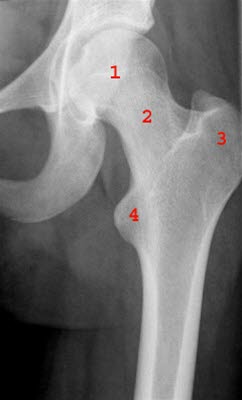
Normale Hüfte, Röntgen: 1. Femurkopf, 2. Femurhals, 3. Trochanter maior, 4. Trochanter minor
Quellen
Leitlinien
- Deutschen Gesellschaft für Orthopädie und Unfallchirurgie e. V. (DGOU). Evidenz- und konsensbasierte Indikationskriterien zur Hüfttotalendoprothese bei Coxarthrose (EKIT-Hüfte). AWMF-Leitline Nr. 187-001. S3, Stand 2021. www.awmf.org
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). Koxarthrose. AWMF-
Leitliniennummer:Leitlinie Nr. 033-001. S2k, Stand 2019. www.awmf.org - Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten. Helicobacter pylori und gastroduodenale Ulkuskrankheit. AWMF-Leitlinie Nr. 021-001. S2k, Stand 2015. www.awmf.org
Literatur
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). Koxarthrose. AWMF-
Leitliniennummer:Leitlinie Nr. 033-001. S2k, Stand 2019. www.awmf.org - Dieppe PA, Lohmander LS. Pathogenesis and management of pain in osteoarthritis. Lancet 2005; 365: 965-73. PubMed
- Fuchs J, Kuhnert R
., Scheidt-Nave C. 12-Monats-Prävalenz von Arthrose in Deutschland. Journal of Health Monitoring. 2017;2(3):55-60. www.rki.de - Xia B, Di Chen, Zhang J, Hu S, Jin H, Tong P. Osteoarthritis pathogenesis: a review of molecular mechanisms. Calcif Tissue Int. 2014 Dec;95(6):495-505. pubmed.ncbi.nlm.nih.gov
- Bergmann A, Bolm-Audorff U, Krone D, Seidler A, Liebers F, Haerting J, Freiberg A, Unverzagt S: Occupational strain as a risk for hip osteoarthritis—a systematic review of risk assessment. Dtsch Arztebl Int 2017; 114: 581–8. www.aerzteblatt.de
- Gandhi
,R., et al.,BMI independently predicts younger age at hip and knee replacement. Obesity (Silver Spring), 2010. 18(12): p. 2362-6. pubmed.ncbi.nlm.nih.gov - Lievense AM, Bierma-Zeinstra SA, Verhagen AP, Bernsen RM, Verhaar JAS, Koes BW. Influence of sporting activities on the development of osteoarthritis of the hip: a systematic review. Arthritis Rheum 2003; 49: 228-36. onlinelibrary.wiley.com
- Deutschen Gesellschaft für Orthopädie und Unfallchirurgie e.V. (DGOU). Evidenz- und konsensbasierte Indikationskriterien zur Hüfttotalendoprothese bei Coxarthrose (EKIT-Hüfte). AWMF-Leitline Nr. 187-001 Stand 2021. www.awmf.org
- Sakellariou G, Conaghan PG, Zhang W, et al. EULAR recommendations for the use of imaging in the clinical management of peripheral joint osteoarthritis. Ann Rheum Dis. 2017;76(9):1484-94. pubmed.ncbi.nlm.nih.gov
- FOMT - Fortbildungen für Orthopädische Medizin und Manuelle Therapie. Harris Hip Score - deutsche Version. Stuttgart o. D. vdcpt.ch
- Hunter DJ, Bierma-Zeinstra S. Osteoarthritis. Lancet. 2019 Apr 27;393(10182):1745-1759. pubmed.ncbi.nlm.nih.gov
- Fransen
,M., et al.,Exercise for osteoarthritis of the hip. Cochrane Database Syst Rev, 2014 Apr 22;(4): CD007912. pubmed.ncbi.nlm.nih.gov - Kolasinski SL, Neogi T, Hochberg MC, Oatis C, Guyatt G, Block J, Callahan L, Copenhaver C, Dodge C, Felson D, Gellar K, Harvey WF, Hawker G, Herzig E, Kwoh CK, Nelson AE, Samuels J, Scanzello C, White D, Wise B, Altman RD, DiRenzo D, Fontanarosa J, Giradi G, Ishimori M, Misra D, Shah AA, Shmagel AK, Thoma LM, Turgunbaev M, Turner AS, Reston j; 2019 American College of Rheumatology/Arthritis Foundation Guideline for the Management of Osteoarthritis of the Hand, Hip, and Knee; Arthritis Care Res (Hoboken). 2020 Feb;72(2):149-162. pubmed.ncbi.nlm.nih.gov
- Bannuru RR, Osani MC, Vaysbrot EE, Arden NK, Bennell K, Bierma-Zeinstra SMA, Kraus VB, Lohmander LS, Abbott JH, Bhandari M, Blanco FJ, Espinosa R, Haugen IK, Lin J, Mandl LA, Moilanen E, Nakamura N, Snyder-Mackler L, Trojian T, Underwood M, McAlindon TE; OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis; Osteoarthritis Cartilage. 2019 Nov;27(11):1578-1589. pubmed.ncbi.nlm.nih.gov
- Machado GC, Maher CG, Ferreira PH, et al. Efficacy and safety of paracetamol for spinal pain and osteoarthritis: systematic review and meta-analysis of randomised placebo controlled trials. BMJ 2015; 350: h1225. doi:10.1136/bmj.h1225 DOI
- Bertrand J. Arthrose. Harrisons Innere Medizin. 19. Auflage 2016. Thieme-Verlag. S.2737
- Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten. Helicobacter pylori und gastroduodenale Ulkuskrankheit. AWMF-Leitlinie Nr. 021-001, Stand 2015. www.awmf.org
- Wandel S, Jüni P, Tendal B, et al. Effects of glucosamine, chondroitin, or placebo in patients with osteoarthritis of hip or knee: network meta-analysis. BMJ 2010; 341: c4675. BMJ (DOI)
- Evans JT, Evans JP, Walker RW, et al. How long does a hip replacement last? A systematic review and meta-analysis of case series and national registry reports with more than 15 years of follow-up. Lancet 2019; 393: 647-654. pubmed.ncbi.nlm.nih.gov
- Uthman OA, van der Windt DA, Jordan JL, et al. Exercise for lower limb osteoarthritis: systematic review incorporating trial sequential and network meta-analysis. BMJ 2013; 347: f5555. BMJ (DOI)
Autor*innen
- Franziska Jorda, Dr. med., Fachärztlin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).