Allgemeine Informationen
- Sofern nicht anders gekennzeichnet, basiert der gesamte Abschnitt auf folgenden Referenzen:1-5
Definition
- Ösophagusvarizen
sind:- Varizen der submukösen Venen des Ösophagus, die sich
beiinfolgePatienteneinermit portalerportalen Hypertension entwickeln und zu lebensbedrohlichen oberen gastrointestinalen Blutungen führen können. - Lokalisation: häufig an den distalen 2–5 cm des Ösophagus
- Varizen der submukösen Venen des Ösophagus, die sich
- Fundusvarizen:
- Auch im Magenfundus können Varizen entstehen.
- Auch im Magenfundus können Varizen entstehen.
- Das Blutungsrisiko steht im Zusammenhang mit der Größe und Erscheinungsart der Varizen sowie dem Grad der hepatischen Dysfunktion.
16
Häufigkeit
IhreDie Häufigkeit undihrGrößeUmfangvon Ösophagusvarizen hängen von der Ursache, der Dauer und dem Schweregrad der Leberzirrhosebzw.und der daraus resultierenden portalen Hypertension ab.- Die
Ca. 50 %Inzidenz derPatientenLeberzirrhoseentwickelnliegtVarizenin Europa und den USA bei ca. 250/100.000/Jahr. EinFast die Hälfte aller Zirrhosebetroffenen haben zum Zeitpunkt der Diagnosestellung Ösophagusvarizen.- Bei rund einem Drittel der
Patienten mitvon ÖsophagusvarizenerleidetBetroffenen tritt im Verlauf der Erkrankung eine akute Varizenblutung auf.6 - Mehr als 80 % der Zirrhosebetroffenen mit oberer gastrointestinalen Blutung bluten aus Ösohagusvarizen.1
- Bei
mehr als 80 % der Patienten mit Leberzirrhose sind Ösohagusvarizen die Ursache einer oberen gastrointestinalen Blutung.2 Beica. 10–15 % allerFälle eineroberen gastrointestinalen Blutungen sind Ösophagusvarizen die Ursache.Bei einer fortgeschrittenen Leberzirrhose liegt dieDie Mortalitätder VarizenblutungbeibiseinerzuÖsophagusvarizen-Blutung beträgt 15–20 %.16Ohne Rezidivprophylaxe erleiden bis zu 70 % der Patienten innerhalb eines Jahres eine Rezidivblutung, häufig in den ersten 6 Wochen nach der Erstblutung.
Ätiologie und Pathogenese
UrsachePortale Hypertension
- Ösophagusvarizen entstehen durch erhöhten Druck im Pfortadersystem, einer portalen Hypertension.
- Bildung von Kollateralen
- Normalerweise beträgt der Druckgradient zwischen der Vena portae und der Vena cava inferior 2–6 mmHg. Wenn dieser Gradient den Wert von 10 mmHg übersteigt, liegt eine deutliche portale Hypertension vor und die Bildung von Kollateralkreisläufen vom portalen zum kavalen Venensystem (Varizen) ist wahrscheinlich.
Ösophagusvarizen bilden sich häufig an den distalen 2–5 cm des Ösophagus. Auch im Magenfundus können Varizen entstehen.
Ursache für eine portale Hypertension istUrsachen:- in ca. 80 %
eineder Fälle Leberzirrhose. Die häufigsten Ursachen einer Leberzirrhose in Deutschland sind die alkoholische FettlebererkrankungPfortaderthrombose,außerdem-okklusiondieodernichtalkoholische Fettlebererkrankung sowie die viralen Hepatitiden B und C.3-kompressionAuch eine Pfortaderthrombose,Milz- oder Lebervenenthrombose,- Lebermetastasen
, - toxische Schäden der Leber,
oderz.eineB. Alkoholhepatitis (s. den Artikel alkoholische Lebererkrankung) - andere Erkrankungen mit Beeinträchtigung des intrahepatischen Blutflusses, z. B.
- Sarkoidose
- Schistosomiasis
- kongenitale Leberfibrose
- primär biliäre Cholangitis
- idiopathische portale Hypertension
- Budd-Chiari-Syndrom
- Posthepatisch:
- schwere Herzinsuffizienz,
könnenz.(deutlichB.seltener) zuinfolge einerportalenkonstriktivenHypertensionPerikarditis,führeneiner restriktiven Kardiomyopathie, eines Vitiums - Läsion der V. cava inferior
- schwere Herzinsuffizienz,
- in ca. 80 %
Prädisponierende Faktoren
ICPC-2
- K99 Herz-/Gefäßerkrankung, andere
ICD-10
- Nach ICD-10-GM Version 20237
- I85 Ösophagusvarizen
- I85.0 Ösophagusvarizen mit Blutung
- I85.9 Ösophagusvarizen ohne Blutung
- I85 Ösophagusvarizen
Diagnostik
Diagnostische Kriterien
Ösophagus- oder Fundusvarizen
- Die Diagnose wird mithilfe einer Endoskopie (flexibles Endoskop) des oberen Gastrointestinaltrakts gestellt.6,8
Obere Gastrointestinalblutung
- Hämatemesis
- Erbrechen hellroten oder kaffeesatzartigen Blutes
- Meläna (Teerstuhl)
- Zeitverzögert zur Hämatemesis. Ösophagusvarizen äußern sich selten ausschließlich als Meläna, noch seltener und nur bei starker Blutung als Hämatochezie (Blutauflagerungen auf dem Stuhl)
Hinweise auf Ösophagus- oder Fundusvarizen als Blutungsursache
- Zeichen einer dekompensierten Leberzirrhose
- Zeichen einer portalen Hypertension
- Zeichen einer chronischen Lebererkrankung
Differenzialdiagnosen
- Weitere Ursachen, die zu Blutungen im oberen Gastrointestinaltrakt führen können
, z. B. Ulcus ventriculi oder duodeni, Mallory-Weiss-Syndrom(siehe auch Hämatemesis)
Anamnese
Die Anamnese sollte vor allem darauf abzielen,einez.chronische Lebererkrankung zu erkennenB.AllgemeinsymptomeFundusvarizen- Ulcus
sind:ventriculiAbgeschlagenheitoder duodeni - Gastroösophagealer Reflux z. B. bei Hiatushernie
- Mallory-Weiss-Syndrom
- selbstlimitierende Episoden von Hämatemesis und/oder
Leistungsminderung,MelänaOberbauchdruck,nachMeteorismus,heftigemevtl. Gewichtsabnahme.Erbrechen
- selbstlimitierende Episoden von Hämatemesis und/oder
DieGastraleVarizenantralealleinvaskuläreverursachenEktasien(GAVE)-Syndromkeine Symptome.Blutende Varizen führen meist akut zuHämatemesis.(Wassermelonenmagen)
DerradiärPatientverlaufendeerbrichtGefäßerweiterungenspontanderhellrotesSchleimhautBlut,imdas Blut kann auch durch den Kontakt zu Magensäure kaffeesatzartig sein.MagenantrumDemoftErbrechenmitkanngeringgradigerMelchronischer Blutung (Eisenmangel? Anänamie?)- unklare
folgenÄtiologie - häufige Assoziation mit portaler Hypertension, Niereninsuffizienz und rheumatischen Erkrankungen, z.
ÖsophagusvarizenB.äußern sich selten ausschließlich als Meläna.Sklerodermie
KlinischeAnamnese und klinische Untersuchung
VarizenblutungenBlutendesind oft schwerwiegend und können schnell zu einem hypovolämischen Schock führen.Klinische Anzeichen für eine chronische Lebererkrankung sind z. B.Varizen:Ikterus,oft schwere Blutung mitSpidernhypovolävimischem Schock,- evtl.
Palmarerythem,positiververstärkte Venenzeichnung auf dem Bauch, Dupuytren-Kontraktur,Gynäkomastie, Hodenatrophie,Aszites, Anzeichen einer Enzephalopathie („Flapping Tremor“ – langsamer Handtremor, der sichSchockindex beieinerTachykardieExtensionundimHypotonie:HandgelenkHerzfrequenz/systolischerverstärkt). SieheBlutdruckauch>den ArtikelLeberzirrhose.1
- evtl.
Ergänzende- Nicht
Untersuchungenblutendein der HausarztpraxisVarizen:Insindder Hausarztpraxis liegt der Schwerpunktasymptomatisch- Hinweise auf
demeineManagementLeberzirrhosederoderPrimärerkrankung,anderez. Bchronische Lebererkrankung? (s.einerAbschnittalkoholbedingtendiagnostischeLebererkrankung.Kriterien) BlutuntersuchungenAlkoholkonsumstörung?- Intravenöser
helfen bei der Einschätzung der Syntheseleistung der Leber: Anstieg vonINR, Erniedrigung von Antithrombin (AT), Erniedrigung vonAlbumin, Anstieg vonBilirubin, Erniedrigung derCholinesterase (CHE).Drogenkonsum?
Diagnostik beim Spezialisten
InNotfalleinweisungderbeiNotfallsituationVerdacht(auf akute Blutung) muss umgehend eine Behandlung im Krankenhaus veranlasst werden.Bei Vorliegen von anamnestischen und klinischen Hinweisen für eine chronische Lebererkrankung, werden ergänzend bildgebende Verfahren, wie z. B. Sonografie der Leber und Gastroskopie, durchgeführt.
Leitlinie: Endoskopisches Varizenscreening1
Ein endoskopisches Varizenscreening soll bei jedem Patienten mit einer neu diagnostiziertenLeberzirrhoseerfolgen.Eine Wiederholungsendoskopie soll im Falle einer kompensierten Leberzirrhose im Child Pugh Stadium A nach 2 Jahren, im Falle einer fortgeschrittenen Zirrhose (Child Pugh Stadium B und C) nach 1 Jahr durchgeführt werden.
Ultraschall/Doppler-Sonografie
Kann pathologische Veränderungen der Leber, möglicherweise thrombosierte Venen (Milzvenen- oder Portalvenenthrombose), die Richtung des Blutstroms, eine Splenomegalie oder das Vorliegen einesAszitesaufzeigen.
Endoskopie des oberen Gastrointestinaltrakts
- 6,8
- Im Fall einer Blutung soll eine komplette Gastroduodenoskopie
auszu diagnostischen (Diagnosesicherung, Ausschluss anderer Ursachen) und therapeutischen Zwecken so schnell wie möglich erfolgen, wennderdiePatientbetroffene Person hämodynamisch stabil ist.Varizen mit Blutungsneigung sind normalerweise im distalen Teil des Ösophagus und/oder im Fundus ventriculi lokalisiert.
Wenn die Blutung zum Zeitpunkt der Endoskopie aufgehört hat, soll die Diagnose anhand des Befundes blutungsgefährdeter Varizen oder des Fehlens anderer Blutungsursachen gestellt werden.Auch im Rahmen der Primärprävention (Verhinderung einer Blutung bei Vorliegen von Varizen) kommen endoskopische Maßnahmen, wie z. B. die Ligatur, zum Einsatz.
Indikationen zur Krankenhauseinweisung
- In der Regel Notfallversorgung und sofortige Einweisung
im Zusammenhang mitbei einer Blutung - Zur Diagnosesicherung und ggf. Durchführen einer Primärprävention bei Vorliegen einer chronischen Lebererkrankung
Therapie
- Sofern nicht anders gekennzeichnet, basiert der gesamte Abschnitt auf folgenden Referenzen:1-5
Therapieziele
Man unterscheidet 3 verschiedene Therapiekonzepte:- Verhinderung
dereinerersten BlutungsepisodeBlutung – primäre präventive Therapie - Lebensrettende Therapie
dereiner akuten Blutung– Leben des Patienten retten. - Prävention einer Rezidivblutung
nach der ersten Episode– sekundäre präventive Therapie.
- Verhinderung
Allgemeines zur Therapie
- Die akute Blutung erfordert eine umgehende stationäre Behandlung.
- Für primäre und sekundäre präventive Therapie siehe Abschnitt Prävention.
AkutbehandlungAkutversorgung bis zum Eintreffen des Rettungsdienstes
- Varizenblutungen sind lebensbedrohlich. Daher ist eine rasche Beurteilung und Behandlung mit Gabe von Flüssigkeit und Blutprodukten zur Kreislaufstabilisierung entscheidend.
- 1. Priorität: Vitalfunktionen
- Ggf. Kardiopulmonale Reanimation
- Atmung
- Atemwege freihalten
- ggf. Intubation
- ggf. Sauerstoffgabe über Nasensonde oder Maske (4–6 l/min)
- Kreislaufstabilisierung
- intravenöse Volumensubstitution über möglichst großvolumigen Zugang
- Lagerung
- Seitenlage mit erhöhtem Oberkörper
Akutversorgung im Krankenhaus
- Standard ist eine kombinierte Behandlung (endoskopische Ligatur, Gabe von vasoaktiven Substanzen, Gabe von Antibiotika).
42
Medikamentöse Therapie
Medikamentöse Akutbehandlung beiBei Varizenblutung
- Eine frühe
gleichzeitigeBehandlung mit vasoaktiven Substanzen sowie einezusätzlichegleichzeitige antibiotische Therapie sind Standard.42 - Vasoaktive Substanzen
Angewendet werden Medikamentezur Senkung des portalenDruckes, wie z. B. Terlipressin i. v.Drucks
Alternativen sind Ocreotid i. v., Somatostatin i. v.Die frühe medikamentöse Behandlung mit vasoaktiven Substanzen sollsollen die Blutung idealerweise schon vor der Endoskopie stoppen. Wird die Diagnose bestätigt, werden die Medikamente für 3–5 Tage weiter gegeben.1DieNurGabenachvonAbsprache mit einer Person, die mit dem Einsatz dieser Substanzen zur Behandlung oberer Gastrointestinalblutungen vertraut ist.- Terlipressin i.v.
- senkt die Mortalität bei Ösophagusvarizenblutung um ca. 34 %.
5 TerlipressinKannalleinbeiwirdhepatorenalemangewendetSyndrom Typ 1 (HRS-1) eine lebensbedrohliche Ateminsuffizienz auslösen und das Risiko für Sepsis und septischen Schock erhöhen. Sorgfältige Risikoabwägung bei fortgeschrittener Niereninsuffizienz,wenndaskeineheißtendoskopischeeinemBehandlungKreatininmöglich≥5,0istmg/dl (442 μmol/l) oder bei Acute-on-Chronic Liver Failure (ACLF) Grad 3 oder einem MELD (Model for End-stage Liver Disease)-Score ≥ 399
- senkt die Mortalität bei Ösophagusvarizenblutung um ca. 34 %.
- Somatostatinanaloga (z. B. Octreotid)
- Die Wirkung von Somatostatin oder Somatostatinanaloga auf den Transfusionsbedarf und Mortalität scheint marginal zu sein
, was den Ergebnissen einer systematischen Übersichtsarbeit mit einer halben eingesparten Einheit Erythrozytenkonzentrat pro Patient entspricht, und außerdem scheint Somatostatin die Mortalität nicht zu senken (Ia).6
Für Fluorchinolone wurden von der Europäischen Arzneimittel-Agentur Anwendungsbeschränkungen empfohlen:Besondere Vorsicht bei Älteren und bei Patienten mit Nierenfunktionseinschränkung. Keine Kombination mit Kortikosteroiden. Nicht empfohlen als Mittel der 1. Wahl zur Behandlung leichter und mittelschwerer Infektionen.7- Die frühe Gabe von Antibiotika soll Infektionen verhindern, die die Prognose deutlich verschlechtern.
Antibiotika8-9BeiwerdenVerdachtimmeraufundÖsophagusvarizenblutungsofortsofortigealsGabe zur Prophylaxe gegen Septikämiegegeben.- Z.
Therapie der Wahl ist Cefotaxim 2 x 1–2 g, alternativ Ciprofloxacin 2 x 500 mgB.DieCeftriaxonInfektionshäufigkeit1gwirdi.v.dadurchallevon24über 50 % auf 15 % reduziert, die Mortalität wird um 25 % reduziert und auch das Risiko für eine Rezidivblutung scheint sich zu reduzieren.10h
- Zur Prophylaxe
eineseinerLeberkomashepatischen Enzephalopathie nach Varizenblutung. - einschleichende
erfolgtDosierung,hbeginnend mit 3- bis 4-mal tgl. 5–10 g Laktulose, steigend auf 3- bis 4-mal tgl. 20–30 g Laktulose, bis zum Erreichen 2–3 weicher StuhlgäufigngedieproGabe von LaktuloseTag.
Weitere Therapien
Akutbehandlung der Varizenblutung
- Endoskopische
AkutbehandlungTherapie- Endoskopische Blutstillung durch Ligatur ist die Methode der 1. Wahl.11
- Die Sklerotherapie (sog. „Verödung“) kommt seltener zum Einsatz, da die Rate an Rezidivblutungen und Komplikationen bei diesem Verfahren deutlich höher ist.
Es gibt auch keine überzeugende Dokumentation für die Anwendung einer akuten Sklerotherapie als erste und einzige Behandlung im Vergleich zur Anwendung vasoaktiver Medikamente, da es bei der Sklerotherapie häufiger zu Nebenwirkungen kommt.12
Leitlinie: Endoskopische
Ösophagusvarizen- Kann bei massiver Varizenblutung als Überbrückung bis zur endoskopischen Therapie lebensrettend sein, wenn die medikamentöse Therapie nicht unmittelbar zur Blutstillung führt.
endoskopischeNurVarizenligatur/Injektionuntervonintensivmedizinischenn-Butyl-2-Cyanoacrylat, Interimslösung Blutungsstent, Reserve: TIPSBedingungen
Injektionwennvondien-Butyl-2-Cyanoacrylat,LigaturReserve:nichtTIPSzur Blutstillung führt- Näheres s. den Artikel Leberzirrhose
Gummibandligatur
An der Spitze des Endoskops wird eine transparente Kunststoffhülle befestigt. In der Hülle sind 5–8 Gummiringe aufgespannt.Die Varize wird in die Hülle eingesaugt, bis sie den Hohlraum füllt. Anschließend wird über ein Rad am Auslöserteil ein Gummiring ausgelöst, sodass eine Strangulation der Varize an ihrer Basis erfolgt.Die Therapie beginnt distal, weitere Gummiringe werden spiralförmig aufsteigend im Ösophagus angewendet.Die Gummiringe bewirken eine Abschnürung der Varizen. Nach ein paar Tagen kommt es zu einer Wundbildung mit Entzündungsreaktion an der Stelle des Gummirings, die Varizen thrombosieren, was nach und nach zur Obliteration der Varizen führt:Die vollständige Reepithelialisierung ist normalerweise nach 2–3 Wochen erfolgt, und häufig ist dort, wo der Gummiring saß, eine Narbe zu sehen.
Die Behandlung wird mit 2–4 Wochen Abstand wiederholt, bis die Varizen entfernt sind, häufig sind 3–4 Behandlungstermine erforderlich.Gesamtkomplikationsrate 14 %, hauptsächlich vorübergehende retrosternale Schmerzen und Dysphagie. Rezidivblutungen aus Ligaturulcera treten bei bis zu 3,5 % der Patienten auf.
Sklerotherapie
MethodeInjektion einer sklerosierenden Flüssigkeit (N-butyl-2-cyanoacrylat) in die Varize. Häufig sind mehrere Behandlungstermine erforderlich.Aufgrund der höheren Komplikationsrate sollte die Sklerosierung nicht mit Etoxysklerol/Polidocanol durchgeführt werden.
WirkungStillt die Blutung bei 80–90 % der Betroffenen.Ein Cochrane-Review weist bei einer initialen Therapie mit vasoaktiven Medikamenten ebenso gute Ergebnisse nach.12
Vorteile der SklerotherapieDas Verfahren erlaubt eine definitive Kontrolle der Blutung unter endoskopischer Steuerung, sie ist relativ leicht verfügbar, einfach auszuführen und mit geringen Kosten verbunden.
KomplikationenTreten bei 20–30 % der Patienten auf.Mögliche Komplikationen sind Infektionen, sekundäre Perforation und lokale Ulzeration, Strikturen, Rezidivblutung, Embolien.Bei wiederholten Sklerosierungen besteht ein erhöhtes Risiko für die Entwicklung von Ulzerationen und Stenosen. Zu erwägen ist eine säurehemmende Therapie zur Minderung des Risikos einer weiteren Ulzeration.
Stents/Shunts
Bei mit Standardmaßnahmen nicht beherrschbarer Ösophagusvarizenblutung kann vorübergehend die Einlage selbst expandierender Stents (Ella Danis Stent) oder die Einlage einer Ballontamponade (Sengstaken-Sonde) erfolgen.1Als definitive Therapie kommt bei ausgewählten Patientengruppen bei Versagen der Standardmaßnahmen die Anlage eines transjugulären intrahepatischen Portosystemischen Shunts (TIPS) in Frage.
Empfehlungen für PatientenPatient*innen
- Bei Alkoholkonsumstörung: Alkoholabstinenz, ggf. stationäre Entgiftung und/oder qualifizierte Entzugsbehandlung
- Je nach Grunderkrankung Reduktion oder Unterlassen des Alkoholkonsums
Prävention
Primärprävention
1/3 der Patienten mit Ösophagusvarizen erleidet im Verlauf der Erkrankung eine akute Varizenblutung.Daher sollte bei neu diagnostizierter Leberzirrhose einendoskopisches Screeningauf das Vorliegen von Ösophagusvarizen durchgeführt werden.
Leitlinie: Endoskopische PrimärprophylaxeEndoskopisches Varizenscreening16,8
- Bei
VorliegenneuvondiagnostizierterÖsophagusvarizenLeberzirrhose solleineeinPrimärprophylaxeendoskopisches Varizenscreening erfolgen. - Eine
DieseWiederholungsendoskopiekannsollendoskopisch oder medikamentös erfolgen. Imim Falle einerendoskopischenkompensiertenPrimärprophylaxeLeberzirrhosesollim Child-PugheineStadiumendoskopischeAVarizenligaturnach 2 Jahren, im Falle einer fortgeschrittenen Zirrhose (EVLChild Pugh Stadium B und C)bisnachzur1VarizeneradikationJahr durchgeführt werden. Die Injektion von Gewebekleber n-Butyl-2-Cyanoacrylat kann bei Vorliegen großer oder unter Therapie der Ösophagusvarizen zunehmender gastrischer Varizen mit Blutungsbereitschaftszeichen in der Primärprophylaxe erwogen werden.
EndoskopiePrimärprävention der Varizenblutung7
DieNichtselektiverWirksamkeitBetablocker zur Senkung des Herzminutenvolumens und direkten Drosselung derendoskopischen Varizenligatur zur Risikoreduktion für ein Blutungsereignis konnte in mehreren Metaanalysen nachgewiesen werden.Die Ligaturtherapie zeigt ein günstigeres Nebenwirkungsprofil sowie bei Patienten mit fortgeschrittener Leberzirrhose eine geringere Blutungsrate im Vergleich zur Betablocker-Therapie.Eine prospektiv randomisierte Studie an 140 Patienten konnte keinen Vorteil für die KombinationstherapieSplanchnikusdurchblutung (Ligaturz. B.undPropranolol,Betablockerevtl. auch Carvedilol; beides off label)hinsichtlich Blutungsprävention und Überleben nachweisen.
Betablocker-Therapie in der PrimärprophylaxeNichtselektive Betablocker sind der Therapiestandard in der Primärprophylaxe mit einer Verringerung des Blutungsrisikos durch Ösophagusvarizen bis zu 45 % im Vergleich zu Placebo.112ProblematischEndoskopischeist,Therapiedass einige Zirrhose-Patienten die notwendigen Dosen aufgrund der Nebenwirkungen nicht tolerieren, vor allem bei fortgeschrittener Zirrhose.Erste Daten geben Hinweise, dass ein Teil der Propranolol-Nonresponder auf Carvedilol anspricht.Betablocker werden nicht mehr als Primärprophylaxe bei Patienten mit portaler Hypertension ohnevon Varizenempfohlen.13-14durchEsLigaturhandeltodersich um einen Paradigmenwechsel, denn bis vor Kurzem galt eine entsprechende Empfehlung.
Sekundäre präventive Therapie
BeiIn2/3zweidervonPatientendrei Fällen kommt es zu Rezidivblutungen. Daher sind sekundäre präventive Maßnahmen erforderlich.
Leitlinie: Endoskopische Sekundärprophylaxe1
ÖsophagusvarizenDie Kombinationstherapie von endoskopischer Bandligatur und Betablocker soll der Standard in der Sekundärprophylaxe sein, im Falle einer Betablocker-Unverträglichkeit die alleinige endoskopische Ligaturtherapie.
Gastrische VarizenDie Injektion von n-Butyl-2-Cyanoacrylat kann bei Z. n. Blutung aus gastrischen Varizen in der Sekundärprophylaxe bis zur Varizeneradikation erfolgen.
Eine Metaanalyse ergab eine deutliche Reduktion der Gesamtblutungsrate durch Ösophagusvarizen unter derKombination von Ligatur plus Betablocker-Therapieim(s.Vergleichoben)12zurreduziertalleinigendasAnwendungRisikodiesereinesTherapieformenBlutungsrezidivs.Eine Kombination von Sklerotherapie plus Betablocker-Therapie zur Sekundärprophylaxe der gastrischen Varizen zeigt keinen VorteilGgf.AllerdingsTIPSist(s.dieoben)- Weiteres
Betablocker-Gabes.durch das kombinierte Vorliegen von höhergradigen Ösophagusvarizen oder einer portal hypertensiven Gastropathie mit Indikation zur Betablocker-Therapie beiauch denmeistenArtikelPatienten mitLeberzirrhoseunabhängig von den gastrischen Varizen indiziert. Transjugulärer intrahepatischer portosystemischer Shunt (TIPS)bessere Ergebnisse als bei den endoskopischen VerfahrenAber höheres Komplikationsrisiko, v. a. für hepatische Enzephalopathie, kann okkludieren.Voraussetzung: ausreichende Leberfunktion (Child A oder B), Patienten mit Child C sind Kandidaten für eine Lebertransplantation.Technik: In Angiografie wird ein Verbindungstrakt zwischen PfortaderundLebervenechronischeangelegt.
Reserveverfahren: Anlage von chirurgischen portosystemischen ShuntsEs ist unklar, ob damit bessere Ergebnisse als mit den endoskopischen Techniken zu erzielen sind.Höheres Komplikationsrisiko bei Eingriff als beim TIPS und gleiches Risiko für hepatische Enzephalopathie. Nur wenige Chirurgen beherrschen diesen Eingriff.
LebertransplantationLeberinsuffizienz
Verlauf, Komplikationen und Prognose
- Sofern nicht anders gekennzeichnet, basiert der gesamte Abschnitt auf folgenden Referenzen:1-5
Verlauf
- Kleine Varizen haben eine mittlere Progressionsgeschwindigkeit hin zu großen Varizen von 12 % pro Jahr. Bei großen Varizen besteht wiederum ein jährliches Blutungsrisiko von 15 %.
15 - Das Lebenszeitrisiko für mindestens eine Blutungsepisode bei
PatientenPersonen mit Varizen und Zirrhose liegt bei 30 %, und das Risiko ist bei denPatientenPersonen mit den größten Varizen und dekompensierter Zirrhose am höchsten.16 - Zwischen 60 und 80 % aller Varizenblutungen hören spontan auf
,.ohneOhne Behandlung beginnen die Hälfte aber innerhalb einer Woche erneut zu bluten.
Komplikationen
BlutungHypovolämischer Schock- Striktur nach Sklerotherapie
- Infektion
- Es besteht ein hohes Risiko für die Entwicklung einer bakteriellen Infektion durch invasive diagnostische und therapeutische Eingriffe, wie z. B. Sklerotherapie oder Ligierung, und durch die erhöhte bakterielle Translokation aufgrund der Zirrhose.
- Die mangelnde hepatische Elimination von Bakterien aufgrund von intra- und extrahepatischen Shunts, die durch die zugrunde liegende portale Hypertension entstanden sind, in Kombination mit der häufig reduzierten Funktion des retikulohistiozytären Systems lässt bei bis zu
66 %zwei Drittel derPatienten mitvon oberen gastrointestinalen Blutungen Betroffenen eine bakterielle Infektion entstehen.17
Prognose
1/3 aller Patienten mit Varizen erleidet Blutungen.- Bei einer fortgeschrittenen Leberzirrhose liegt die Mortalität der Varizenblutung bei bis zu 20 %. Die Mortalität korreliert mit dem Stadium der
LeberzirrhoseZirrhose. - Ohne
RezidivprophylaxezusätzlicheerleidenBehandlungbistrittzubei70etwa 60 %derallerPatientenBetroffenen innerhalbeinesvonJahres1–2 Jahren eineRezidivblutungerneute Blutung auf, häufig in den ersten 6 Wochen nach der Erstblutung.
- Prädisponierende Faktoren für eine Rezidivblutung sind der Schweregrad der ersten Blutung, der Grad der Leberschädigung und das Vorliegen einer Enzephalopathie und einer eingeschränkten Nierenfunktion.
Risikofaktoren für Blutungen aus Ösophagusvarizen
- Vorausgegangene Varizenblutung
- Größe der Varizen (endoskopisch Grad 3 und 4)
- Vorliegen roter, leicht geschwollener Längsstreifen („Red Spots“, „Red Colour Sign“)
- Schweregrad der Lebererkrankung
- Thrombozytenmangel
AktiverUnbehandelteAlkoholabususBei Alkoholikern mit Leberzirrhose, die weiter trinken, besteht ein sehr hohes Blutungsrisiko.
Verlaufskontrolle
- Sofern nicht anders gekennzeichnet, basiert der gesamte Abschnitt auf folgenden Referenzen:1-6
- Bei akuter Varizenblutung wird die endoskopische Ligaturbehandlung mit 2–4 Wochen Abstand wiederholt, bis alle Varizen entfernt sind, häufig sind 3–4 Behandlungstermine erforderlich.
- Auch bei der Sklerotherapie sind in der Regel mehrere Behandlungstermine erforderlich.
- Bei Vorliegen von Varizen ohne Blutungsereignis sollte eine Wiederholungsendoskopie im Falle einer kompensierten Leberzirrhose im Child Pugh Stadium A nach 2 Jahren, im Falle einer fortgeschrittenen Zirrhose (Child Pugh Stadium B und C) nach 1 Jahr durchgeführt werden.
1
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
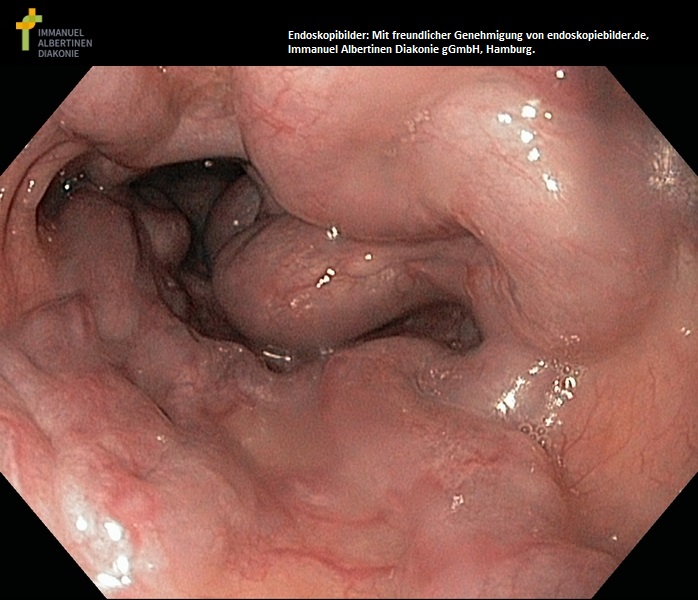
Ösophagusvarizen Grad IV (fast völlige Verlegung des Lumens und Zeichen der Blutungsgefahr, Cherry Red Spots) (mit freundlicher Genehmigung von endoskopiebilder.de, Immanuel Albertinen Diakonie gGmbH, Hamburg)
Quellen
Leitlinien
KlinikDeutscheund PoliklinikGesellschaft fürinterdisziplinäre EndoskopieHals-Nasen-Ohren-Heilkunde,UniversitätsklinikumKopf-Hamburgund Hals-EppendorfChirurgie (DGHNO-KHC).S2kS1-LeitlinieQualitätsanforderungen in der gastrointestinalen EndoskopieÖsophagoskopie. AWMF-LeitlinieNr. 021017-022060, Stand20152021. www.awmf.org
Literatur
S2kDelgado-CohenLeitlinie Qualitätsanforderungen in der gastrointestinalen EndoskopieH,Stand:Aliabadi-Oglesby2015. AWMF-Leitlinie 021-022.www.awmf.orgD'Amico GT,MaliziaSidwellGA, Mitchell A (eds). Oesophageal varices. BMJ Best Practice; last reviewed: 14 Nov 2022, last updated:Nov2214,Mar2014 .Wiegand J, Berg T. Ätiologie, Diagnose und Prävention einer Leberzirrhose. Dtsch Arztebl Int 2013. doi:10.3238/arztebl.2013.00852022wwwbestpractice.aerzteblattbmj.decom- Sauerbruch T, Appenrodt B et al. Konservative und interventionelle Therapie der Komplikationen bei Leberzirrhose. Dtsch Arztebl Int 2013. doi:10.3238/arztebl.2013.0126 www.aerzteblatt.de
KragWiegandAJ,BorupBerg T. Ätiologie, Diagnose und Prävention einer Leberzirrhose. Dtsch Arztebl Int 2013. doi:10.3238/arztebl.2013.0085 www.aerzteblatt.de- Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS). S2k-Leitlinie Gastrointestinale Blutung. AWMF-Leitlinie Nr. 021-028, Stand 2017 (abgelaufen). register.awmf.org
- World Gastroenterology Organisation (WGO). WGO Practice Guideline – Esophageal Varices. January 2014. www.worldgastroenterology.org
- Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS). S2k Leitlinie Qualitätsanforderungen in der gastrointestinalen Endoskopie, Stand: 2015 (abgelaufen). AWMF-Leitlinie 021-022. www.awmf.org
- Deutsches Institut für Medizinische Dokumentation und Information (DIMDI): ICD-10-GM Version 2023, Stand 16.09.2022. www.dimdi.de
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie (DGHNO-KHC). S1-Leitlinie Ösophagoskopie. AWMF-Leitlinie 017-060, Stand 2021. register.awmf.org
- Arzneimittelkommission der deutschen Ärzteschaft (AkdÄ). Rote-Hand-Brief zu Terlipressin: Schwere oder letale Ateminsuffizienz und Sepsis/septischer Schock bei Patienten mit hepatorenalem Syndrom Typ 1 Drug Safety Mail 2022-49; 05.12.2022. www.akdae.de
- Ben Khaled N, Allgeier J, Lutz T et al. Medikamentöse Therapie bei Patienten mit Leberzirrhose.
EfficacyGastroenterologieand2022;safety17:of terlipressin in cirrhotic patients with variceal bleeding or hepatorenal syndrome. Adv Ther. 2008335–47.wwwdoi.ncbi.nlm.nih.gov Gøtzsche PC, Hróbjartsson A. Somatostatin analogues for acute bleeding oesophageal varices. Cochrane Database of Systematic Reviews 2008, Issue 3. Art. No.: CD000193. DOI: 10.1002/14651858.CD000193.pub3.The Cochrane LibraryBfArM: Fluorchinolone: Einschränkungen in der Anwendung aufgrund von möglicherweise dauerhaften und die Lebensqualität beeinträchtigenden Nebenwirkungen 16.11.18.www.bfarm.deChavez-Tapia NC, Barrientos-Gutierrez T, Tellez-Avila FI, Soares-Weiser K, Uribe M. Antibiotic prophylaxis for cirrhotic patients with upper gastrointestinal bleeding. Cochrane Database of Systematic Reviews 2010, Issue 9. Art. No.: CD002907. DOI: 10.1002/14651858.CD002907.pub2DOISoares-Weiser K, Brezis M, Tur-Kaspa R et al. Antibiotic prophylaxis of bacterial infections in cirrhotic inpatients: a meta-analysis of randomized controlled trials. Scand J Gastroenterol 2003; 38: 193-200.PubMedHou MC, Lin HC, Liu TT et al. Antibiotic prophylaxis after endoscopic therapy prevents rebleeding in acute variceal hemorrhage: a randomized trial. Hepatology 2004; 39: 746-53.PubMedorg- Dai C, Wei-Xin L et al.. Endoscopic variceal ligation compared with endoscopic injection sclerotherapy for treatment of esophageal variceal hemorrhage: A meta-analysis. World J Gastroenterol 2015. www.ncbi.nlm.nih.gov
D'Amico G, Pagliaro L, Pietrosi G, Tarantino I. Emergency sclerotherapy versus vasoactive drugs for bleeding oesophageal varices in cirrhotic patients. Cochrane Database of Systematic Reviews 2010, Issue 3. Art. No.: CD002233. DOI: 10.1002/14651858.CD002233.pub2.The Cochrane LibraryGroszmann RJ, Garcia-Tsao G, Bosch J, et al. Beta-blockers to prevent gastroesophageal varices in patients with cirrhosis. N Engl J Med 2005; 353: 2254-61.New England Journal of Medicine- Ge PS, Runyon BA. The changing role of beta-blocker therapy in patients with cirrhosis. J Hepatol 2014; 60: 643-53. pmid:24076364 PubMed
Zoli M, Merkel C, Magalotti D, et al. Natural history of cirrhotic patients with small esophageal varices: a prospective study. Am J Gastroenterol 2000; 95: 503-8.PubMedMukherjee S, Sorrell MF. Beta-blockers to prevent esophageal varices - an unfulfilled promise. N Engl J Med 2005; 353: 2288-90.PubMedGoulis J, Patch D, Burroughs A. Bacterial infection in the pathogenesis of variceal bleeding. Lancet 1999; 353: 139-42.PubMed
Autoren
KatrinThomasMetz, Fachärztin für Allgemeinmedizin, BerlinGünter Ollenschläger, ProfM.Dr.Heim, Dr. med.,Professor für Innere MedizinWissenschaftsjournalist,Uniklinikum Köln (Deximed)Freiburg- Hans Törnblom, med dr och specialistläkare, Institutionen för medicin, Sahlgrenska Akademin, Göteborgs universitet
- Terje Johannessen, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim