Allgemeine Informationen
Definition
- Palpable Schwellung im Bereich der Beine verursacht durch eine Zunahme des interstitiellen Flüssigkeitsvolumens1
- Begriff abgeleitet aus dem Griechischen: „Oidema“ = Geschwulst oder Schwellung2
- Unspezifischer Befund mit zahlreichen möglichen lokalen oder systemischen Ursachen
Häufigkeit
- Es gibt nur wenige epidemiologische Daten zur Häufigkeit von Beinödemen als Beratungsanlass in der Hausarztpraxis.3
- Die geschätzte Häufigkeit in der hausärztlichen Praxis liegt bei 4–8 %.4
- Beratungsanlass Beinschwellung wird in den verfügbaren Statistiken nicht gesondert aufgeführt.3
- statistisch vermutlich verteilt auf die verschiedenen Grunderkrankungen
- Die häufigste Ursache für Patient*innen über 50 Jahre ist vermutlich venöse Insuffizienz.1
Pathophysiologie
- Körperwasser verteilt auf Intrazellulär- und Extrazellulärraum
- Extrazellulärraum (enthält 1/3 des Körperwassers) besteht aus:5
- intravasalem Plasmavolumen (25 %)
- interstitiellem Raum (75 %).
- Normalerweise besteht ein Gleichgewicht zwischen Filtration aus dem Intravasalraum ins Interstitium und dem Lymphtransport aus dem Interstitium zurück ins Gefäßsystem.
- Ödementstehung durch Störung des Gleichgewichts mit Zunahme des interstitiellen Flüssigkeitsvolumens
- Mechanismen, die zu einer Störung des Gleichgewichts zwischen intravasalem und interstitiellem Raum führen:6
- erhöhter hydrostatischer Kapillardruck
- erhöhtes Plasmavolumen
- verminderter onkotischer Druck im Plasma (Hypoalbuminämie)
- erhöhte Kapillarpermebealität
- verminderter Lymphtransport.
- Typische Arten von Ödemen sind:
- venöses Ödem
- niedrig-visköse, eiweißarme Flüssigkeit im Interstitium durch erhöhte Filtration
- Das normale Lymphsystem kann die erhöhte Flüssigkeitsmenge nicht mehr ausgleichen.
- Lymphödem
- eiweißreiche interstitielle Flüssigkeit durch dysfunktionales Lymphsystem
- venöses Ödem
- Das Lipödem ist trotz seiner Bezeichnung eher eine Fettverteilungsstörung als ein tatsächliches Ödem.
ICPC-2
- K07 Geschwollene Knöchel/Ödeme
ICD-10
- R60.9 Ödem, nicht näher bezeichnet
Differenzialdiagnosen
Einseitige Ödeme – akut
Tiefe Venenthrombose (TVT)
- Thrombenbildung in Becken-, Bein- oder Unterschenkelvenen
- Prädisponierende Faktoren: St. n. Thrombose, Thrombophilie, prädisponierende Erkrankungen (z. B. Malignom), längere Immobilisierung, Schwangerschaft, zurückliegende Operation
- Typische Symptome sind Ödem, Schmerz, Spannungsgefühl, Zyanose, verstärkte Venenzeichnung.7
- Die klinische Wahrscheinlichkeit für eine TVT kann systematisch durch Erhebung des Wells-Score bestimmt werden.
Erysipel
- Akut bakterielle, nicht-eitrige Infektion der Dermis unter Einbezug von Lymphgefäßen, Erreger meist beta-hämolysierende Streptokokken der Gruppe A
- Typisches klinisches Bild: scharf begrenzte Rötung, Schwellung und Schmerzen, Fieber, evtl. Schüttelfrost
- Laborchemisch Anstieg von BSG, CRP, Leukozyten
Phlegmone
- Akute pyogene Infektion der Unterhaut unterschiedlicher Tiefe
- Beginnt oft als Komplikation nach (Bagatell-)Verletzung mit Fieber und Schmerzen
- Ödematöse Schwellung, rötlich-livide Verfärbung und Überwärmung der Haut, evtl. geschwollene Lymphknoten
- Keine scharfe Abgrenzung zur gesunden Haut (im Gegensatz zum Erysipel)
Muskelfaserriss mit Hämatombildung
- Muskelfaserriss z. B. durch plötzliche Belastung der Wadenmuskulatur8
- Pralle Schwellung bei subfaszialer Hämatombildung, evtl. sichelförmiges, abgesunkenes Hämatom unter dem Knöchel nach 3–4 Tagen8
Traumatisches Ödem
- Passageres Auftreten von Schwellungszuständen nach Prellungen, Verstauchungen, Operationen etc.9
- Charakteristisch ist das sofortige Auftreten des Ödems an der Stelle des Traumas9
- Bei Bildung von großem Ödem/Hämatom Gefahr der Ausbildung eines Kompartmentsyndroms4
Begleitödem bei Arthritis/aktivierter Arthrose
- Weiches Begleitödem10
- Im Bereich des betroffenen Gelenks10
- Überwärmung, Rötung
- Druck- und Bewegungsschmerz
- Ergussbildung
Rupturierte Baker-Zyste
- Plötzlicher Schmerz in der proximalen Wade8
- Nachfolgendes Ödem des Unterschenkels mit Rötung und Überwärmung durch Entzündungsreaktion8
- Evtl. in der Vorgeschichte störende Resistenz in der Kniekehle, Kniegelenkergüsse8
Einseitige Ödeme – chronisch
Chronisch venöse Insuffizienz
- Chronisch-venöse Insuffizienz kann auch zu beidseitigen Ödemen führen, aber ist häufig asymmetrisch verteilt.
- Fortgeschrittene, funktionelle Störung des Venensystems mit:
- Ödemen
- Hautveränderungen
- Ulzerationen.
- Verursacht primär durch Varikosis oder sekundär im Rahmen eines postthrombotischen Syndroms, seltener kongenital
- Symptome: Schwere- und Müdigkeitsgefühl in den Beinen, Kribbeln, Brennen, Juckreiz, Muskelkrämpfe, Schmerzen
- Befunde: eindrückbares Ödem, Hautveränderungen (Hyperpigmentierung, Dermatitis, Lipodermatosklerose, weiße Atrophie, Ekzem, Corona phlebectatica paraplantaris), Ulzera
Venöses Kompressionssyndrom
- Kompression von Becken- oder Beinvenen durch Raumforderungen, z. B.:10
- Tumor
- Aneurysma
- retroperitonelae Fibrose.
Lymphödem
- Chronische Erkrankung des Interstitiums durch Schädigung der Lymphgefäße11
- Primäres Lypmphödem (selten)
- Sekundäres Lymphödem (Inzidenz 0,13–2 %)11
- Adipositas-assoziiertes Lymphödem
- St. n. Tumorbehandlung (Operation inkl. Lymphknotenentfernung, Radiatio)
- Stadieneinteilung
- 0: subklinisches Stadium
- I: weiche Konsistenz, Hochlagern beseitigt die Schwellung
- II: sekundäre Gewebeveränderungen, keine Reversibilität durch Hochlagern
- III: deformierende harte Schwellung
Acrodermatitis atrophicans
- Spätmanifestation der Borreliose, Auftreten meist erst Monate oder Jahre nach einem Zeckenstich14
- Initial ödematös infiltratives Stadium mit rötlicher Verfärbung der Haut, im Verlauf livid-rote bis bräunliche Verfärbung mit Hautatrophie14
- In über der Hälfte der Fälle sind Parästhesien und Allodynie beschrieben.14
Beidseitige Ödeme – akut
- Akute Exazerbation einer Grunderkrankung, z. B. Herzinsuffizienz oder Niereninsuffizienz
- V.-cava-Thrombose, beidseitige Becken- oder Beinvenenthrombose
Beidseitige Ödeme – chronisch
Chronische Herzinsuffizienz
- Klinisches Syndrom mit:15-16
- Symptomen wie Leistungsschwäche, Dyspnoe
- Befunden wie Halsvenenstauung, Lungenstauung, Beinödemen
- Ursache ist eine strukturelle oder funktionelle Veränderung des Herzens mit (in Ruhe oder unter Belastung):15
- vermindertem Herzzeitvolumen und/oder
- erhöhtem Füllungsdruck.
- Ödeme durch:
- erhöhten venösen Druck bei Rechtsherzinsuffizienz
- Natrium- und Wasserretention durch sekundären Hyperaldosteronismus.
Pulmonale Hypertonie, Cor pulmonale
- Unterdiagnostizierte Ursache für Beinödeme, v. a. bei älteren Patient*innen16
- Bei noch kompensierter pulmonaler Hypertonie ist die klinische Untersuchung oft unauffällig, im Verlauf dann Cor pulmonale mit Ödemen als Zeichen der Rechtsherzinsuffizienz.
- Zahlreiche Ätiologien, neben selteneren primären Formen vor allem Folge von Linksherzerkrankungen, Lungenerkrankungen/Hypoxie (inkl. Schlafapnoe) und Lungenembolien
Renale Ursachen
- Überwässerung bei:
- akuter Niereninsuffizienz
- chronischer Nierenkrankheit mit terminaler Niereninsuffizienz
- Im Rahmen eines nephrotischen Syndroms (z. B. bei Glomerulonephritiden, Diabetes mellitus), definiert durch:
- Proteinurie > 3,5 g/24 h
- Hypoalbuminämie < 3 g/dl
- Hyperlipidämie
- Ödeme.
Leberinsuffizienz
- Meistens Aszites als führendes Zeichen, aber auch Beinödeme sind häufig vorhanden.
- Ödeme durch:
- Hypoalbuminämie
- sekundärer Hyperaldosteronismus mit Wasser- und Salzretention.
- Außerdem evtl. Leberhautzeichen, Splenomegalie, Ikterus
Hypoalbuminämie
- Albumin ist wichtig für die Aufrechterhaltung des onkotischen Drucks.
- Ursachen für Hypoalbuminämie
- verminderter Eiweißgehalt in der Nahrung: Malnutrition
- verminderte intestinale Eiweißaufnahme: Malabsorption
- gastrointerstinaler Eiweißverlust – exsudative Enteropathie, u. a. bei:
- M. Crohn
- Colitis ulcerosa
- Zöliakie
- M. Whipple
- ischämische Kolitis
- M. Ménétrier
- Eiweißverlust über den Urin
- nephrotisches Syndrom (s. o.)
- verminderte Eiweißsynthese
- Leberinsuffizienz (s. o.)
Schilddrüsenerkrankungen
- Myxödem bei Hypothyreose
- Einlagerung von Glykosaminoglykanen
- nicht eindrückbares Ödem
- Ödeme im Rahmen einer Herzinsuffizienz bei Hyperthyreose
Hyperkortisolismus (Cushing-Syndrom)
- In ca. 60 % der Fälle begleitende Ödeme
Arzneimittelinduziertes Ödem
- Ödeme sind häufige Nebenwirkungen von Medikamenten.
- Kalziumantagonisten (Dihydropyridine)
- NSAR
- Kortikosteroide
- Östrogene
- Antidepressiva
- u. a.
Lipödem
- Beim Lipödem handelt es sich primär um eine Fettverteilungsstörung.17
- Tendenz zur Flüssigkeitseinlagerung mit Übergangsformen zum Lymphödem, daher wird es üblicherweise zur Differenzialdiagnose der Beinödeme gezählt.10
- Tritt nahezu ausschließlich bei Frauen auf.17
- Symmetrisches Verteilungsmuster, Füße sind charakteristischerweise ausgespart.17
- Schmerzen bei Palpation oder spontan, im Tagesverlauf zunehmend17
- Hämatomneigung17
Schwangerschaft
- Häufig auch bei normaler Schwangerschaft – vor allem im 2. und 3. Trimenon
- erhöhte Wasser- und Salzretention
- Kompression von V. cava/Beckenvenen in der späteren Phase der Schwangerschaft
- Ödeme bei Präeklampsie mit Trias
- Hypertonie
- Proteinurie
-
Ödeme
Prämenstruelles Ödem
- Auftreten ausschließlich in der 2. Zyklushälfte10
- Beidseitige weiche, symmetrische Ödeme10
- Begleitend Schwellung von Händen, Mammae möglich10
Idiopathisches Ödem
- Nur Frauen betroffen, abzugrenzen vom prämenstruellen Ödem.
- Typisch ist die Zunahme des Gewichts im Lauf des Tages bei niedriger Urinmenge, gefolgt von Nykturie.8
- Ödem kaum sichtbar, generalisierte Spannungsymptomatik18
- Spannungssymptomatik im Lauf des Tages unterschiedlich18
- morgens vor allem obere Körperhälfte
- nachmittags/abends vor allem untere Körperhälfte
- Ausschlussdiagnose
Diagnostik
- Bei einseitiger Beinschwellung ist eine differenzialdiagnostische Abklärung häufig noch am selben Tag erforderlich.4
- Bei beidseitiger Beinschwellung ist meist eine abgestufte Differenzialdiagnose über Tage oder wenige Wochen möglich.4
- Ausnahme z. B. akute kardiale oder renale Dekompensationen
Anamnese
Ödeme
- Dauer
- akut (< 72 h)
- langsam progredient
- chronisch
- Verteilung
- einseitig
- beidseitig
- Ausprägung
- Knöchel-, Unterschenkel-, Oberschenkelregion
- Beteiligung/Aussparung von Fußrücken, Zehen
- Lagerungsabhängigkeit
- Verbesserung beim Hochlagern z. B. bei chronisch venöser Insuffizienz, keine Verbesserung z. B. bei vermindertem onkotischem Druck (Hypalbuminämie)
- Assoziation mit dem menstruellen Zyklus
Andere Symptome
Aktuelle Anamnese
- Immobilisation, kurz zurückliegende Operation
- Trauma, Hautverletzung
- Schwangerschaft
- Änderung der Medikation
Vorgeschichte
- Frühere Ödeme mit geklärter/ungeklärter Ursache
- Thrombosen, Gerinnungsstörung
- Herzerkrankung, Herzinsuffizienz
- COPD, Schlafapnoe-Syndrom
- Chronische Nierenkrankheit, Niereninsuffizienz
- Lebererkrankung
- Darmerkrankung
- Malignom (Operation, Radiatio, Chemotherapie)
- Schilddrüsenerkrankung
- Operationen im Bauch-, Beckenbereich
Medikamente
- Zahlreiche Medikamente mit Ödemen als Nebenwirkung, v. a.:
- Kalziumantagonisten
- insbesondere Dihydropyridine, Ödeme bei bis zu 50 % der Patient*innen19
- NSAR
- Kortikosteroide
- Östrogene
- Antidepressiva
- u. a.
- Diuretikainduzierte Ödeme
- Diuretikaeinnahme (ggf. zusätzlich zu Laxanzien) aus ästhetischen Gründen, insbesondere durch junge Frauen, kann über Aktivierung vom Renin-Angiotensin-System und ADH selbst zu Ödemen führen.20-21
Klinische Untersuchung
Lokalbefund des Ödems
- Einseitig/beidseitig?
- Distal/proximal betont?
- Lokalisiert/ganzes Bein?
- Konsistenz (weich, teigig, derb, prall)?
- Eindrückbar?
- eindrückbar bei erhöhtem Kapillardruck und/oder niedrigem onkotischem Druck als Hinweis auf die Pathophysiologie des Ödems
- z. B. tiefe Venenthrombose, chronisch venöse Insuffizienz, Herzinsuffizienz1,6
- frühes Lymphödem (proteinreiche Flüssigkeit vor Beginn der Fibrosierung) häufig noch eindrückbar6
- Endrückbarkeit schließt ein Lymphödem daher nicht aus.6
- z. B. tiefe Venenthrombose, chronisch venöse Insuffizienz, Herzinsuffizienz1,6
- Myxödem, Lipödem, fortgeschrittenes Lymphödem nicht eindrückbar1
- eindrückbar bei erhöhtem Kapillardruck und/oder niedrigem onkotischem Druck als Hinweis auf die Pathophysiologie des Ödems
- Druckempfindlichkeit?
- Rötung (z. B. Dermatitis, Erysipel)?
- Überwärmung (z. B. tiefe Venenthrombose, Erysipel, Phlegmone)?
- Pigmentveränderungen (z. B. Hämosiderose, Atrophie blanche bei chronisch venöser Insuffizienz)?
- Lipodermatosklerose (chronisch venöse Insuffizienz)?
- Ulcus cruris (chronisch venöse Insuffizienz)?
- Varikosis (chronisch venöse Insuffizienz)?
- Hautverdickung (z. B. Myxödem, fortgeschrittenes Lymphödem)?
- Papillomatose (Lymphödem)?
- Einbeziehung der Füße (beim Lipödem ausgespart)?
- Stemmer-Zeichen positiv (Hinweis für Lymphödem)?
- Das Stemmer-Zeichen ist positiv, wenn im Bereich der 2. Zehe nicht oder nur schwer eine Hautfalte gebildet werden kann.13
Allgemeine Befunde
- Gewicht, Body-Mass-Index (BMI)
- Temperatur
- Pulsstatus
- Zeichen der Herzinsuffizienz
- Halsvenenstauung
- Lungenstauung
- Pleuraerguss
- Zeichen der Leberinsuffizienz
- Zeichen der chronischen Nierenkrankheit, Niereninsuffizienz
- blasses Hautkolorit
- Hinweise für Malignom
- Lymphknotenstatus
- Hinweis für Schilddrüsenerkrankung
- Eintrittstellen für Infektionen (z. B. Erysipel)
- Interdigitalmykose, kleine Wunden
- Zeichen einer Arthritis/aktivierten Arthrose
- Rötung, Überwärmung, Druckschmerz, Erguss
Ergänzende Untersuchungen in der Hausarztpraxis
EKG
- Hinweise für KHK, hypertensive Herzerkrankung, chronische Rechtsherzbelastung
- Siehe auch die Artikel:
Laboruntersuchungen
- Blut
- Kreatinin, eGFR (Niereninsuffizienz, chronische Nierenkrankheit)
- Albumin (Hypoalbuminämie)
- GOT, GPT, Bilirubin, (Leberinsuffizienz)
- INR (Leberinsuffizienz)
- TSH (Schilddrüsenerkrankungen)
- NT-pro-BNP (Herzinsuffizienz)
- D-Dimere (TVT, Lungenembolie)
- BSG, CRP (entzündliche Erkrankungen)
- Urin
- Urinteststreifen (Protein, Erythrozyten)
- Spoturin auf Proteinurie (Albumin/Kreatinin-Quotient, Protein/Kreatini-Quotient)
Sonografie Abdomen
- Strukturelle Nieren-, Lebererkrankung
Spirometrie
- Lungen-/Atemwegserkrankungen
Diagnostik bei Spezialist*innen
Duplex-Sonografie der Beine
Rö-Thorax
- Lungenstauung, Lungenerkrankung
Polysomnografie
Echokardiografie
CT/MRT
- Beckenvenenthrombose, abdominelle Prozesse bei Venenkompression
Lymphszintigrafie
Maßnahmen und Empfehlungen
Indikationen zur Überweisung/Klinikeinweisung
- Weiterführende Abklärungen durch Spezialist*innen bzw. stationäre Einweisung je nach Verdachtsdiagnose
Allgemeines zur Therapie
- Die Behandlung ist abhängig von der Ätiologie des Ödems.24
- Sofern möglich, Therapie einer Grunderkrankung
- Abhängig von der Art des Ödems können folgende Maßnahmen sinnvoll sein:
- Salzrestriktion (z. B. bei Niereninsuffizienz)
- Diuretikatherapie (z. B. bei Herzinsuffizienz)
- Kompressionstherapie (z. B. bei chronisch venöser Insuffizienz)
- komplexe physikalische Entstauungstherapie (z. B. beim Lymphödem)
- Umstellung der Medikation (z. B. Ödem als NW von Ca-Antagonisten).
- Diuretika sind nur sinnvoll bei eiweißarmen Ödemen (Herz-, Nieren-, Leberinsuffizienz, Hypoalbuminämie).
Spezielle Therapie
- Zur speziellen Therapie von Grunderkrankungen siehe folgende Artikel:
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
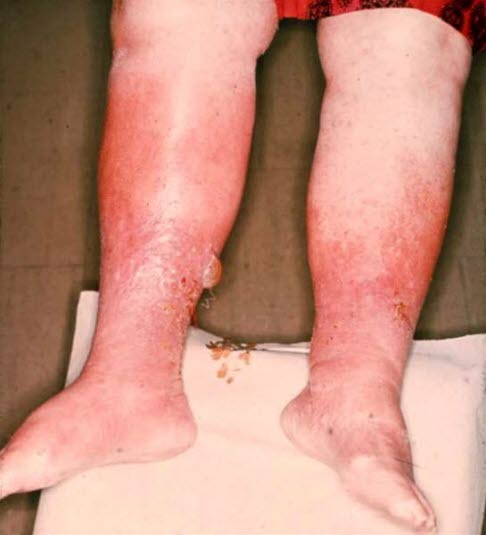
Hypostatisches nässendes Ödem
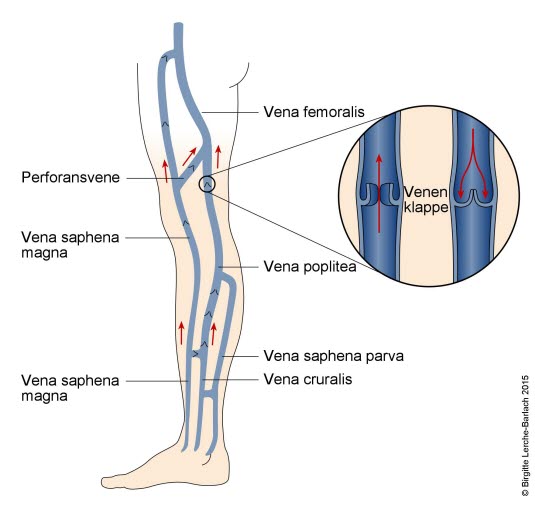
Venen in den Beinen
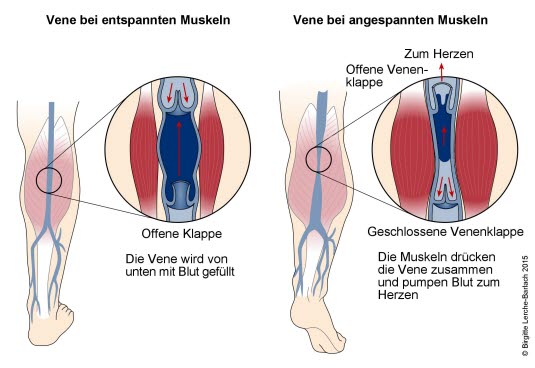
Venen, Muskelpumpe
Quellen
Leitlinien
- Deutsche Gesellschaft für Phlebologie. Lipödem. AWMF-Leitlinie Nr. 037-012. S1, Stand 2015. www.awmf.org
- Gesellschaft deutschsprachiger Lymphologen. Diagnostik und Therapie der Lymphödeme. AWMF-Leitlinie 058-001. S2k, Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Angiologie, Gesellschaft für Gefäßmedizin. Venenthrombose und Lungenembolie: Diagnostik und Therapie. AWMF-Leitlinie Nr. 065-002. S2k, Stand 2015. www.awmf.org
Literatur
- Ely JW, Osheroff JA, Chambliss ML, Ebell MH. Approach to leg edema of unclear etiology. J Am Board Fam Med. 2006;19(2):148–160. pubmed.ncbi.nlm.nih.gov
- Internisten im Netz. Ödeme - was ist das? Zugiff 21.11.21. www.internisten-im-netz.de
- Rabady S. Beratungsanlass Beinschwellung: Differenzialdiagnostik in der Allgemeinpraxis. Z Allg Med 2012; 88: 414-419. www.online-zfa.com
- Burchert D. Das geschwollene Bein und die Abklärung von beidseitigen Beinschwellungen Praktisches Vorgehen in der hausärztlichen Praxis. Internist 2020; 61: 36-43. doi:10.1007/s00108-019-00708-9 DOI
- Cho S, Atwood JE. Peripheral edema. Am J Med. 2002;113(7):580–586. pubmed.ncbi.nlm.nih.gov
- Trayes KP, Studdiford JS, Pickle S, Tully AS. Edema: diagnosis and management. Am Fam Physician 2013; 88: 102-10. American Family Physician
- Deutsche Gesellschaft für Angiologie - Gesellschaft für Gefäßmedizin. Venenthrombose und Lungenembolie: Diagnostik und Therapie. AWMF-Leitlinie 065 - 002, Stand 2015. www.awmf.org
- Stöberl C. Klinische Differentialdiagnose der Beinschwellung - Ein Leitfaden für die Praxis. Z Gefässmed 2011; 8: 11-18. www.kup.at
- Deutsche Gesellschaft für Lymphologie. Lymph-Info kompakt: Traumatisches Ödem. www.dglymph.de
- Stöberl C. Differentialdiagnose der Beinschwellung. Wien Med Wochenschr 2016; 166: 278-286. doi:10.1007/s10354-016-0482-x DOI
- Gesellschaft deutschsprachiger Lymphologen. Diagnostik und Therapie der Lymphödeme. AWMF-Leitlinie 058-001, Stand 2017. www.awmf.org
- Faerber G. Adipositasassoziiertes Lymphödem. Vasomed 2019;31:179-186. www.der-niedergelassene-arzt.de
- Deutsches Netzwerk Lymphologie. Lymphologicum: Stemmersches Zeichen. Zugriff 20.11.21. www.lymphologicum.de
- Manza S, Schneider K, Roedel K. Acrodermatitis chronica atrophicans. Swiss Med Forum 2021; 21: 138-139. doi:10.4414/smf.2021.08663 DOI
- Ponikowski P, Voors A, Anker S, et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016; 37: 2129-2200. doi:10.1093/eurheartj/ehw128 DOI
- Thaler H, Wirnsberger G, Pinaar S, et al. Bilateral leg edema in the elderly. Clinical considerations and treatment options. Eur Geriatr Med 2010; 1: 353-357. doi:10.1016/j.eurger.2010.09.004 DOI
- Deutsche Gesellschaft für Phlebologie. Lipödem. AWMF-Leitlinie 037-012, Stand 2015. www.awmf.org
- Deutsche Gesellschaft für Lymphologie. Idiopathisches Ödem. www.dglymph.de
- Gasparis A, Kim P, Dean S, et al. Diagnostic approach to lower limb edema. Phebology 2020; 35: 650-655. doi:10.1177/0268355520938283 DOI
- Heidenreich S. Der Patient mit Beinödemen. Medizinische Klinik - Intensivmedizin und Notfallmedizin 2004; 7: 383-389. doi:10.1007/s00063-004-1056-2 DOI
- Viele Medikamente machen Ödeme. Cardiovasc 2016; 6: 28. doi:10.1007/s15027-016-0991-y DOI
- Mendoza E. Duplexsonographie bei der Diagnostik der akuten Beinschwellung. Vasomed 2015; 1: 31-36. www.der-niedergelassene-arzt.de
- Rockson SG. Current concepts and future directions in the diagnosis and management of lymphatic vascular disease. Vasc Med. 2010;15(3):223–231. pubmed.ncbi.nlm.nih.gov
- O'Brien JG, Chennubhotla SA, Chennubhotla RV. Treatment of edema. Am Fam Physician 2005; 71: 2111-7. PubMed
Autor*innen
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).