Allgemeine Informationen
Definition
- Schmerzen im Schultergelenk mit eingeschränkter Beweglichkeit infolge von Adhäsionen zwischen Gelenkkapsel und Oberarmkopf
- Synonyme
:Adhadhäsive Kapsulitis- „Frozen Shoulder
"“
- Primäre Form
:Keinekeine vorbekannten Verletzungen oder Erkrankungen der Schulter
- Sekundäre Form
:- Vorausgehendes Ereignis, in dessen Anschluss die Bewegungseinschränkung begonnen hat.
Beispielsweisez. B. Trauma, Immobilisation, Schlaganfall, Malignom
- Vorausgehendes Ereignis, in dessen Anschluss die Bewegungseinschränkung begonnen hat.
- Fast immer kommt es zu einer Kontraktur der Gelenkkapsel, die jedoch reversibel ist.
Häufigkeit
- Dauer
:Inin der Regel 1–3 Jahre3Beibei manchen Patienten bis zu 10JahreJahren
- Prävalenz
: - Geschlecht und Alter
: BilateralesEin bilaterales simultanes Auftreten ist eher selten
Ätiologie und Pathogenese
GenaueDie genaue Pathogenese ist unklar.- Primäre adhäsive Kapsulitis
- Bei den meisten Patienten lässt sich keine Ursache ermitteln.
- Sekundäre adhäsive Kapsulitis
Posttraumatisch:posttraumatisch10Nachnach Sturz auf die Schulter oder größeren chirurgischen Eingriffen am Thorax, Schultergelenk oder Nacken.- Bei Patienten unter 40 Jahren tritt diese Form selten auf.
Durchdurch Inaktivität:- Nach der Immobilisationsphase ist das Risiko 5-
9fachbis 9-fach erhöht im Vergleich zu Normalbevölkerung
- Nach der Immobilisationsphase ist das Risiko 5-
- Assoziiert mit verschiedenen Erkrankungen, u. a.:
Pathologie und Pathophysiologie
- Typischerweise werden 3 Phasen durchlaufen:
- Phase I: Einfrieren (
"freezing"„Freezing“): - Phase II: Gefrorensein (
"frozen"„Frozen“): - Phase III: Auftauen (
"thawing"„Thawing“):
- Phase I: Einfrieren (
- Schmerzen treten somit vor Entwicklung der Kontraktur auf und lassen nach, bevor sich diese zurückbildet.16
Prädisponierende Faktoren
- Diabetes mellitus
- M. Parkinson
- Hyperthyreose
- Personen > 60 Jahre, bei denen das Schultergelenk, z. B. nach einer Fraktur des Oberarmknochens, immobilisiert wird
:.- Der Erkrankung lässt sich am besten vorbeugen, indem die Beweglichkeit des Schultergelenks aufrechterhalten wird.
ICPC-2
- L92 Schultersyndrom
ICD-10
- M75 Erkrankungen der Schulter
- M75.0 Adhäsive Entzündung der Schultergelenkkapsel
Diagnostik
Diagnostische Kriterien
- Schleichender Beginn, Verlauf über einen langen Zeitraum
- Zunehmende Schmerzen, auch nachts, die
indie alltäglichen Aktivitäten einschränken - Allmähliche Herausbildung des
"„Kapselmusters"“ mit typischerweise unterschiedlicher Einschränkung der Beweglichkeit in den verschiedenen EbenenStstärkste Einschränkung der Außenrotation, gefolgt von Abduktion- Die Innenrotation ist am wenigsten eingeschränkt.
Differenzialdiagnosen
- Sehnenerkrankung der Schulter
- Chronische Bursitis im Schulterbereich
- Polymyalgia rheumatica
- Folge einer vorangegangenen Fraktur
- Monarthritis (rheumatoide Arthritis, RA)
. - Zervikale Ursachen (C4/C5)
Anamnese
- Die Symptome und Zeichen von Kapsulitis und Tendopathien überschneiden sich.
Klinischer Verlauf
- Wie oben beschrieben,
Durchlaufen vonwerden 3 Phasen durchlaufen:"„Einfrieren"“ mit diffusen Schulterschmerzen"„Gefrorensein"“ mit deutlicher Funktionseinschränkung und Abnahme der Schmerzen"„Auftauen"“ mit Rückgewinn der Beweglichkeit.
Klinische Untersuchung
- Prüfung und Dokumentation der aktiven und passiven Beweglichkeit der Schulter
- Seitenvergleich
- Typischer Befund =
"„Kapselmuster":“PassiveDie passive Außenrotation ist schmerzhaft und am stärksten eingeschränkt (+++).- Die Unterschiede der Außenrotation im Seitenvergleich sind in der Regel am einfachsten zu detektieren, auch bei mildem Befund
inim Initialstadium der Erkrankung.
- Die Unterschiede der Außenrotation im Seitenvergleich sind in der Regel am einfachsten zu detektieren, auch bei mildem Befund
PassiveDie passive Abduktion ist schmerzhaft und eingeschränkt, aber weniger stark als die passive Außenrotation (++).PassiveDie passive Innenrotation ist schmerzhaft und eingeschränkt, aber weniger stark als die passive Abduktion (+).
- Untersuchung der Halswirbelsäule
- Dermatom C5 ähnliches Schmerzareal wie bei Kapsulitis
Ergänzende Untersuchungen in der Hausarztpraxis
- Bei Verdacht auf Polymyalgia rheumatica mit beidseitigen Schulterschmerzen
Kontrolle derBSG kontrollieren (Sturzsenkung?).
WeitereDiagnostik Untersuchungenbeim Spezialisten
- Bildgebung zum Ausschluss anderer Ursachen, insbesondere nach Trauma
- Röntgen
:- Ausschluss Fraktur
Keinkein spezifischer Befund für Kapsulitis, Bilder in der Regel unauffällig.
- MRT
:- Ausschluss Tendinopathien oder Bursitis
- Kann eine Verdickung der Gelenkkapsel darstellen.18
Indikationen zur Überweisung
- Bei Zweifeln in Bezug auf die Diagnose Überweisung an eine Orthopädin/einen Orthopäden.
- Bei starken Beschwerden über mehrere Monate zur Evaluation eines arthroskopischen Kapselrelease
.
Therapie
TherapiezielTherapieziele
SchmerzlinderungSchmerzen lindern.Wiedererlangung derDie Schulterfunktion wiedererlangen.
Allgemeines zur Therapie
- Eine Kapsulitis verläuft in den meisten Fällen selbstlimitierend.
- Ein Konservatives Vorgehen wird empfohlen
- > 90 % der Patienten werden im Verlauf schmerzfrei und mit
Rückgewinngewinnenderihre Beweglichkeit zurück.7
- > 90 % der Patienten werden im Verlauf schmerzfrei und mit
- Die Wahl der Behandlungsmethode hängt von folgenden Faktoren ab:
- Schweregrad der Beschwerden
- Stadium der Erkrankung
- Physiotherapie und selbstständige Mobilisierungsübungen für zu Hause werden in jedem Stadium empfohlen.4
- Zur Schmerzlinderung NSAR und
CortisonKortison oral oder intraartikulär
Empfehlungen für Patienten
- Patienten sollten den Arm innerhalb des schmerzfreien Bereichs in Bewegung halten.
Medikamentöse Therapie
Kortisoninjektionen
- Kurzfristige Schmerzlinderung, die für etwa 6 Wochen anhält, aber in Langzeit-Wirkung Placebo nicht überlegen ist
- Intraartikuläre und
subacromialesubakromiale Infiltration mit vergleichbarem Effekt- Der Infiltrationsort ist wahrscheinlich nicht entscheidend.
- Optimale Dosierung:
20mg20 mg Triamcinolon
Orale Kortisoneinnahme
- Indikation: Deutliche Funktionseinschränkung > 2 Monate, starke Schmerzen
- Cave: bei Patienten mit Diabetes mellitus strenge Nutzen-Risiko-Abwägung!
- Gute Schmerzlinderung und Verbesserung der Funktion für etwa 6 Wochen, jedoch anschließendes Nachlassen des Effekts
- Typisches Schema, abhängig von Patientenrisiko
ggfsggf. zusätzlich Protonenpumpeninhibitor7,24- Tag 1–7:
40mg40 mg Prednisolon - Tag 8–14:
30mg30 mg Prednisolon - Tag 15–18:
20mg20 mg Prednisolon - Tag 19–21:
10mg10 mg Prednisolon - Tag 22: Beenden der Prednisolon-Einnahme
- Tag 1–7:
- Während der Einnahme wird eine Pausierung der Physiotherapie empfohlen.
Weitere Medikamente
- NSAR:
Geringegeringe Schmerzlinderung25Wenigerweniger Nebenwirkungen alsCortisonKortison, daher bei milder Symptomatik zu empfehlen
Physiotherapie
- In allen Stadien empfohlen
- Leichtes Bewegungstraining, um die noch vorhandene Beweglichkeit und Muskelkraft zu erhalten.
- Über die Schmerzgrenze hinausgehende Übungen und Bewegungen können den Verlauf der Erkrankung erschweren und die Schmerzen erheblich verstärken.
- Manual- und physiotherapeutische Interventionen in Kombination mit einem Heimprogramm sind mittel- und langfristig gleich wirksam wie Narkosemobilisationen und Kapselrelease
- Gilt bezüglich Schmerzen, Beweglichkeit und Behinderung im Alltag.
Operatives Vorgehen
- Da die Erkrankung in der Regel selbstlimitierend verläuft, sollte eine Operation vermieden werden
- Eine Operation kann bei manchen Patienten zu einer Verschlechterung und zu Komplikationen führen, wie z. B. Reflexdystrophie und Wiederauftreten der Kapsulitis.
- Nur bei absolut therapierefraktären Patienten Indikation zur Operation7
- Operation der Wahl:
Arthroskopischesarthroskopisches Kapsel-ReleaseErstmalserstmals in den frühen 1990er-Jahren beschrieben.27-30- Kombination mit Skalenus-Block, um direkt postoperativ mit schmerzfreier Mobilisierung beginnen zu können.
- Narkosemobilisation
:
Verlauf, Komplikationen und Prognose
Verlauf
Durchlaufen derDie 3 Stadien werden in einem Zeitraum von 1–3 Jahren durchlaufen.- In den ersten Monaten nehmen Schmerzen und Steifigkeit zu.
- Die Schmerzen treten über einen Zeitraum von 6–12 Monaten auf, werden dann von der Steifigkeit und schließlich von einer schrittweisen Verbesserung und Normalisierung abgelöst.
Komplikationen
- Ausbildung einer sympathischen Reflexdystrophie
- Chronische Schmerzen
- Persistierende Funktionseinschränkung
- Eine durch Kortisoninjektion ausgelöste bakterielle Arthritis ist sehr selten.
Prognose
- Obwohl sich die Erkrankung über einen Zeitraum von mehreren Jahren erstrecken kann, ist die Prognose gut.
- Nach etwas mehr als 4 Jahren bleiben nur 6 % der Patienten mit einschränkenden Schmerzen oder Bewegungslimitierung
Verlaufskontrolle
- Regelmäßige Dokumentation des Bewegungsausmaßes
- Bei absolut therapierefraktären Patienten Überweisung an Orthopä
dendie zur Evaluation eines arthroskopischen Kapselrelease - Die Krankschreibung ist abhängig von der körperlichen Tätigkeit im Beruf.
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Bewegung nur innerhalb des schmerzfreien Bereichs
. - Häufig herrscht große Angst vor einer dauerhaften Versteifung des Arms
:.- Patienten sollten daher wissen, dass die meisten Betroffenen vollständig beschwerdefrei werden, die Heilung aber ihre Zeit braucht.
Patienteninformationen in Deximed
Illustrationen
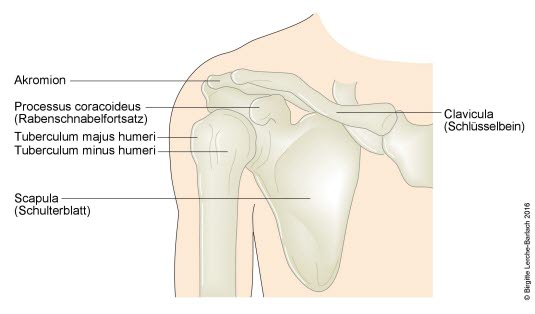
Schultergelenk, Knochen, schematische Darstellung
Quellen
Literatur
- Ewald A. Adhesive capsulitis: a review. Am Fam Physician 2011; 83: 417-22. American Family Physician
- Hand GC, Athanasou NA, Matthews T, Carr AJ. The pathology of frozen shoulder. J Bone Joint Surg Br 2007; 89: 928-32. pmid:17673588. PubMed
- Grey RG. The natural history of «idiopathic» frozen shoulder. J Bone Joint Surg Am 1978; 60: 564. PubMed
- Hsu JE, Anakwenze OA, Warrender WJ, et al. Current review of adhesive capsulitis. J Shoulder Elbow Surg 2011; 20(3): 502-14. www.ncbi.nlm.nih.gov
- Sayed-Hassan R, Alourfi Z. Shoulder adhesive capsulitis prevalence among patients with type 2 diabetes mellitus in Damascus, Syrian Arab Republic: a case-control study. East Mediterr Health J 2014; 19: Suppl 3:S19-24. pmid:24995745. www.ncbi.nlm.nih.gov
- Zreik NH, Malik RA, Charalambous CP. Adhesive capsulitis of the shoulder and diabetes: a meta-analysis of prevalence. Muscles Ligaments Tendons J 2016; 6(1): 26-34. www.ncbi.nlm.nih.gov
- Roberts JR. Adhesive Capsulitis (Frozen Shoulder). Medscape, last updated Sep 18, 2018. emedicine.medscape.com
- Dias R, Cutts S, Massoud S. Frozen shoulder. BMJ 2005; 331: 1453-6. pmid:16356983. PubMed
- Lamplot JD, Lillegraven O, Brophy RH. Outcomes From Conservative Treatment of Shoulder Idiopathic Adhesive Capsulitis and Factors Associated With Developing Contralateral Disease. Orthop J Sports Med 2018; 6(7): ePub. www.ncbi.nlm.nih.gov
- Zuckerman JD, Rokito A. Frozen shoulder: a consensus definition. J Shoulder Elbow Surg 2011; 20: 322-5. pmid:21051244. PubMed
- Bruckner FE, Nye CJ. A prospective study of adhesive capsulitis of the shoulder ("frozen shoulder') in a high risk population. Q J Med 1981; 50(198): 191-204. www.ncbi.nlm.nih.gov
- Chang YT, Chang WN, Tsai NW, et al. Clinical Features Associated with Frozen Shoulder Syndrome in Parkinson's Disease. Parkinsons Dis 2015. www.ncbi.nlm.nih.gov
- Huang SW, Lin JW, Wang WT, et al. Hyperthyroidism is a Risk Factor for Developing Adhesive Capsulitis of the Shoulder: A Nationwide Longitudinal Population-Based Study. Sci Rep 2014; 4: 4183. www.ncbi.nlm.nih.gov
- Reeves B. The natural history of the frozen shoulder syndrome. Scand J Rheumatol 1975; 4: 193-96. www.ncbi.nlm.nih.gov
- Signer R, Gafner V, Ernst MJ. Adhäsive Kapsulitis der Schulter. Manuelle Medizin 2016; 54: 95-100. link.springer.com
- Pearsall AW. Adhesive capsulitis (frozen shoulder). Medscape, last updated Sep 02, 2015. emedicine.medscape.com
- Neviaser AS, Hannafin JA. Adhesive capsulitis: a review of current treatment. Am J Sports Med 2010; 38(11): 2346-56. www.ncbi.nlm.nih.gov
- Carillon Y, Noel E, Fantino O, et al. Magnetic resonance imaging findings in idiopathic adhesive capsulitis of the shoulder. Rev Rhum Engl Ed 1999; 66: 201. PubMed
- Page MJ, Green S, Kramer S, Johnston RV, McBain B, Chau M,Buchbinder R. Manual therapy and exercise for adhesive capsulitis (frozen shoulder). Cochrane Database Syst Rev. 2014 Aug 26;8:CD011275. doi: 10.1002/14651858.CD011275. The Cochrane Library
- Song A, Higgins LD, Newman J, et al. Glenohumeral corticosteroid injections in adhesive capsulitis: a systematic search and review. PM R. 2014 Dec;6(12):1143-56. PubMed
- Lorbach O, Anagnostakos K, Scherf C, Seil R, Kohn D, Pape D. Nonoperative management of adhesive capsulitis of the shoulder: oral cortisone application versus intra-articular cortisone injections. J Shoulder Elbow Surg 2010; 19: 172-9. PubMed
- Goyal T, Singh A, Negi P, et al. Comparative functional outcomes of patients with adhesive capsulitis receiving intra-articular versus sub-acromial steroid injections: case-control study. Musculoskelet Surg 2019; 103(1): 31-35. www.ncbi.nlm.nih.gov
- Sharma SP, Bærheim A, Moe-Nilssen R, et al. Adhesive capsulitis of the shoulder, treatment with corticosteroid, corticosteroid with distension or treatment-as-usual; a randomised controlled trial in primary care. BMC Musculoskelet Disord 2016; 17: 232-9. www.ncbi.nlm.nih.gov
- Buchbinder R, Green S, Youd JM, et al. Oral steroids for adhesive capsulitis. Cochrane Database Syst Rev 2006. www.ncbi.nlm.nih.gov
- Green S, Buchbinder R, Glazier R, Forbes A.. Interventions for shoulder pain.. PubMed 2007. pmid:17636656 PubMed
- Chen J1, Chen S, Li Y. Is the extended release of the inferior glenohumeral ligament necessary for frozen shoulder?. Arthroscopy 2010; 26(4): 529-35. www.ncbi.nlm.nih.gov
- Watson L, Dalziel R, Story I. Frozen shoulder: a 12-month clinical outcome trial. J Shoulder Elbow Surg 2000; 9: 16-22. PubMed
- Gerber C, Espinosa N, Perren T. Arthroscopic treatment of shoulder stiffness. Clin Orthop Relat Res 2001; 390: 119-28. PubMed
- Holloway GB, Schenk T, Williams GR et al. Arthroscopic capsular release for the treatment of refractory postoperative or post-fracture shoulder stiffness. J Bone Joint Surg Am 2001; 83: 1682-7. PubMed
- Hosseini H, Agneskirchner JD, Lobenhoffer P. Arthroscopic capsular release in the management of refractory adhesive capsulitis. Technique and results. Unnfallchirurg 2006; 109: 212-8. PubMed
- Hand C, Clipsham K, Rees JL, et al. Long-term outcome of frozen shoulder. J Shoulder Elbow Surg 2008; 17(2): 231-6. www.ncbi.nlm.nih.gov
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Tomas Lihagen, leg sjukgymnast, Örebro Rehabcenter
- Stig Fossum, fysioterapeut, specialkompetens inom muskel- och skelettsjukdomar, Moholt Fysioterapi, Trondheim
- Pål Kristensen, specialist i allmänmedicin, Ranheim legesenter, Trondheim