Allgemeine Informationen
Definition
- Definition der Angioödeme (früher auch Quincke-Ödeme genannt)1
- 1–3 Tage (max. 7 Tage) dauernde lokalisierte Ödeme
- Manifestionsorgane sind Haut, Magen-Darm-Trakt, seltener Zunge/Larynx/Pharynx.
- Rezidive in unregelmäßigen Abständen
- Das klinische Symptom „Angioödem“ gehört zu mehreren Krankheitsentitäten unterschiedlicher Pathogenese.
Klassifikation
- Angioödeme werden grundsätzlich in bradykininvermittelte und mastzellvermittelte unterteilt, jeweils mit Untergruppen.2
- Die Unterscheidung hat auch therapeutische Bedeutung.
Bradykininvermittelte Angioödeme
- C1-INH-Defizienz/Defekt (C1-INH = C1-Inhibitor)
- angeboren (HAE = hereditäres Angioödem)
- HAE 1 (C1-INH-Defizienz)
- HAE 2 (C1-INH-Defekt)
- erworben (AAE = erworbenes Angioödem)
- AAE-C1-INH (erworbenes Angioödem mit C1-INH-Defizienz)
- angeboren (HAE = hereditäres Angioödem)
- C1-INH normal
- angeboren
- HAE-nC1-INH (hereditäres Angioödem mit normalem C1-INH) durch Genmutation von Faktor XII, Angiopoietin-1 oder Plasminogen
- erworben
- medikamenteninduziertes Angioödem (z. B. durch ACE-Hemmer)
- angeboren
Mastzellvermittelte Angioödeme
- IgE-vermittelt
- Angiödeme mit Anaphylaxie und Urtikaria
- Nicht-IgE-vermittelt
- Angioödeme mit Urtikaria
Unklarer Mediator
- Idiopathische Angioödeme
Häufigkeit
- Angioödeme können in allen Altersstufen auftreten.3
- Angioödeme kommen bei ca. 45 % aller anaphylaktischen Reaktionen vor.4
- Angioödeme als Nebenwirkung von ACE-Hemmern treten bei 0,2–0,7 % der Patient*innen auf.4
- Das hereditäre Angioödem ist im Vergleich relativ selten.1
- Inzidenz ca. 1,5:100.000
- Erstmanifestation meist in den ersten beiden Lebensdekaden
- Männer und Frauen gleich häufig betroffen
Ätiologie und Pathogenese
- Angioödeme sind Schwellungen tiefer dermaler/subkutaner bzw. mukosaler/submukosaler Gewebe.2
- Die Schwellungen entstehen durch eine passager erhöhte Permeabilität von Blutgefäßen.2
- Ätiologisch können die hereditären von den erworbenen Angioödemen unterschieden werden, pathophysiologisch die bradykininvermittelten von den mastzellvermittelten.
Pathogenese bradykininvermittelter Angioödeme
- Dysregulation des Kininsystems mit Erhöhung des Bradykininspiegels durch:2
- verminderte Hemmung der Bradykininproduktion durch Mangel/Defizienz des C1-Inhibitors (oder Mutationen anderer regulierender Faktoren)
- verminderten Abau von Bradykinin durch Angiotensin-Converting-Enzym, z. B. unter ACE-Hemmer-Therapie
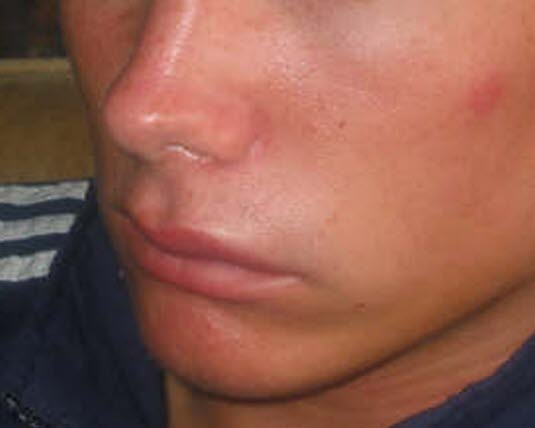 Hereditäres Angioödem (HAE)
Hereditäres Angioödem (HAE)
- Bradykinin ist ein vasoaktives Peptid und führt zu Vasodilatation, erhöhter Gefäßpermeabilität und Ödembildung.
- Bradykininvermittelte betreffen im Gegensatz zu mastzellvermittelten Angioödemen auch den Gastrointestinaltrakt und häufiger die oberen Atemwege.5-6
Hereditäres Angioödem
- Selten, Inzidenz ca. 1,5/100.0001
- autosomal-dominant verererbt, in ca. 20–25 % der Fälle Neumutationen5
- Beginn von Schwellungen in der Kindheit oder Adoleszenz, etwa 90 % der Patient*innen sind bis zum 21. Lebensjahr symptomatisch.5
- Häufig Prodromi vor der Attacke (Abgeschlagenheit, Durst, Depression, Aggressivität, Erythema marginatum)1
- Haut, Gastrointestinaltrakt und Atemwege können betroffen sein.1
- Frequenz und Schweregrad variierend von wöchentlich 2–3 Attacken bis zu seltenen Attacken im Lauf von Jahren7
- Die Attackenfrequenz ist bei Frauen höher als bei Männern.6
- Überwiegend spontane Attacken, mögliche Auslöser sind Traumen (Stöße, Druck) psychischer Stress, Infektionen, Operationen im Kopfbereich (Zahnoperationen, Tonsillektomie).1
- bei Frauen häufiger emotionaler Stress und Östrogene als Trigger, bei Männern eher Traumen und physikalische Faktoren6
Angioödem durch eworbenen C1-INH-Mangel
- Gleiche Symptomatik wie bei HAE2
- Laborchemisch erniedrigte C1-INH-Spiegel2
- Patient*innen sind bei Erkrankungsbeginn im Allgemeinen älter als bei HAE (> 40 Jahre).2
- Häufig assoziiert mit Grunderkrankungen (Lymphom, benigne monoklonale Gammopathie), daher sollte eine erweiterte Diagnostik durchgeführt werden.2
Medikamenteninduziertes Angioödem
- Am häufigsten durch ACE-Hemmer verursacht
- ACE baut Bradykinin in inaktive Metabolite ab, durch ACE-Hemmer akkumuliert Bradykinin
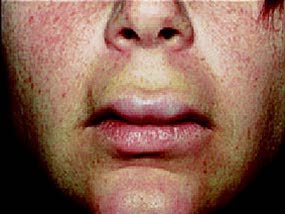 Angioödem der Lippen
Angioödem der Lippen - Auftreten vor allem in den ersten 3 Monaten nach Beginn einer ACE-Hemmer-Therapie, vereinzelt aber auch erst nach jahrelanger Einnahme5
- Am häufigsten Angioödeme im Bereich des oberen Atemtraktes (Zunge > Lippe > Pharynx/ Larynx)2
- Höheres Risiko bei afrikanischer Abstammung und weiblichem Geschlecht5
- Weitere Medikamente, die bradykininvermittelte Angioödeme auslösen können (deutlich seltener als ACE-Hemmer) sind u. a.:5,8-9
- AT-Antagonisten (Sartane)
- NSAR
- DPP-4-Hemmer (Gliptine)
- Neprilysin-Inhibitoren
- Gewebe-Plasminogen-Aktivator (tPA)
- Ronalazin
- Racecadotril
- mTOR-Hemmer (Sirolimus, Everolimus).
Pathogenese mastzellvermittelter Angioödeme
- Die Angioödeme entstehen durch Degranulation von Mastzellen mit Freisetzung von Histamin und anderen vasoaktiven und proentzündlichen Mediatoren.5
- Mastzellvermittelte Angioödeme treten als Symptome allergischer Reaktionen, einer Urtikaria oder pseudoallergischer Episoden auf.4
- Im Gegensatz zu bradykininvermittelten Angioödemen oft mit Juckreiz und/oder Urtikaria assoziiert4
Angioödeme bei allergischen Reaktionen
- Angioödeme unmittelbar (Minuten bis wenige Stunden) nach Allergenexposition entsprechen einer Manifestation im Rahmen einer anaphylaktischen Reaktion.5
- Akute Angioödeme sind mit ca. 45 % ein häufiges Merkmal einer Anaphylaxie.2
- Auftreten oft nach Exposition gegenüber Insektengiften (Biene, Wespe), Medikamenten oder Nahrungsmitteln5
- Rezidivierende allergische Angioödeme sind eher selten.
Angioödeme bei Urtikaria
- Urtikaria (Nesselsucht) ist durch das Auftreten von Quaddeln und/oder Angioödemen definiert5
- 30 % der Patient*innen mit akuter Urtikaria berichten neben Quadeln auch über Angioödeme.5
- Bei chronischer Urtikaria können Quaddeln und/oder Angioödeme sowohl spontan als auch getriggert auftreten.5
- Angioödeme an verschiedenen Lokalisationen wie Zunge, Lippen oder Extremitäten, jedoch in Abgrenzung zum hereditären Angioödem nicht im Gastrointestinaltrakt2
Prädisponierende Faktoren
- Genetik
- Allergene
- Medikamente
ICPC-2
- A92 Allergie/allergische Reaktion NNB
ICD-10
- T78.- Unerwünschte Nebenwirkungen, anderenorts nicht klassifiziert
- T78.3 Angioneurotisches Ödem
- D84.1 Defekte im Komplementsystem
- Inkl.:C1-Esterase-Inhibitor[C1-INH]-Mangel
Diagnostik
Diagnostische Kriterien
- In der Akutsituation Stellung der Verdachtsdiagnose basierend auf:
- Anamnese
- klinischer Symptomatik.
Differenzialdiagnosen
- Urtikaria
- Anaphylaxie
- Asthma
- Phlegmone
- Kontaktdermatitis
- Epiglottitis
- Erysipel
- Erythema multiforme
- Peritonsillarabszess
- Retropharyngealabszess
- Systemischer Lupus erythematodes
Anamnese
- Dynamik und Lokalisation eines akuten Angioödems bestimmen die therapeutische Dringlichkeit, eine Schnellanamnese kann folgende Fragen umfassen:5
- Nehmen oder nahmen Sie bis vor kurzem ACE-Hemmer oder Sartane ein?
- Akute Angioödeme, v. a. am Kopf und Hals sind bei Einnahme von ACE-Hemmern (oder AT-Antagonisten) als medikamenteninduziert anzusehen.
- Traten die Schwellungen (fast) immer an der Zunge auf?
- Angioödeme durch ACE-Hemmer (ACEI-AE) treten bevorzugt im Kopf-Hals-Bereich auf, am häufigsten an der Zunge. Andere Angioödeme können auch die Zunge betreffen, jedoch üblicherweise nicht als bevorzugte Lokalisation.
- Traten bei Ihnen wiederholt Quaddeln auf?
- Wiederkehrende Quaddeln sprechen für eine Urtikaria, in deren Rahmen auch Angioödeme auftreten können.
- Sprachen die Schwellungen immer gut auf Kortison und Antiallergika an?
- Dies ist nur bei mastzellinduzierten Angioödemen der Fall.
- Traten bei Ihnen wiederholt tagelang andauernde, stärkste krampfartige Bauchschmerzen auf?
- Dies spricht für das Vorliegen eines bradykininvermittelten Angioödems, vor allem bei HAE oder AAE mit C1-INH-Mangel.
- In welchem Alter traten bei Ihnen die Schwellungsbeschwerden (rezidivierende Bauchschmerzen) erstmals auf?
- Kindheit und Jugendalter sprechen für ein HAE durch C1-INH-Mangel.
- Jugend- und junges Erwachsenenalter sind typisch für das HAE-nC1-INH.
- junges und mittleres Erwachsenenalter oft bei Urtikaria
- Auftreten nach dem 40. Lebensjahr typisch für AAE-C1-INH oder ACEI-AE
- Traten und treten die Schwellungen aus heiterem Himmel auf oder können Sie das Auftreten von Attacken zumindest manchmal vorhersagen?
- Beim HAE durch C1-INH Mangel treten oft Prodromi auf.
- Mastzellvermittelte Angioödeme treten schlagartig auf.
- Waren oder sind andere Familienmitglieder von immer wiederkehrenden Schwellungsbeschwerden (rezidivierende Bauchschmerzen) betroffen?
- beim HAE mit und ohne C1-INH-Mangel häufig positive Familienanamnese
- Nehmen oder nahmen Sie bis vor kurzem ACE-Hemmer oder Sartane ein?
Klinische Untersuchung
- Belegte Stimme, Heiserkeit, Stridor? (Larynxödem)
- wenn möglich, Bestimmung der O2-Sättigung
- Schluckbeschwerden, kloßiges Gefühl im Hals (Pharynxödem)
- Blutdruck/Puls (Hypotonie/Tachykardie bei anaphylaktischer Reaktion Grad II–IV)10
- Hautschwellungen
- Quaddeln (Urtikaria, Anaphylaxie)
Ergänzende Untersuchungen
- Bei Verdacht auf HAE: laborchemische Bestimmung von C1-INH-Konzentration, C1-INH-Aktivität und C4-Komplement im Plasma1
- Bei Anaphylaxie5,12
- Allergieabklärung (Hauttests, spezifisches IgE, Provokationstests)
- Zu Details siehe Artikel Anaphylaxie.
- Bei Urtikaria grundsätzlich Zurückhaltung hinsichtlich ergänzender Diagnostik
- Zu Details möglicher diagnostischer Maßnahmen siehe Artikel Urtikaria und Angioödem.
Indikationen zur Klinikeinweisung
- Bei Angioödemen der Atemwege ist eine sofortige Einweisung ins Krankenhaus notwendig.
- Siehe auch www.hae-notfall.de (hereditäres Angioödem).
Therapie
Therapieziele
- In der Akutsituation Sicherung der Vitalfunktionen
- Rezidive vermeiden.
Allgemeines zur Therapie
- Bei initial unklarer ätiologischer Zuordnung von Angioödemen werden diese aufgrund der größeren Häufigkeit meist zunächst wie mastzellvermittelte Angioödeme behandelt.4
- Bei Unwirksamkeit dieser Behandlung ggf. Therapie wie bei bradykininvermitteltem Angioödem
Sicherung der Atemwege
- Bei Angioödemen im Kopf-Hals-Bereich ist das Freihalten der Atemwege oberste Priorität.4
- Bei inspiratorischem Stridor und Abfall der Sauerstoffsättigung frühe Indikationsstellung zu Intubation und Beatmung4
- Intubation möglichst in Koniotomie bzw. Tracheotomiebereitschaft, da unter Intubationsversuch das Ödem rasch zunehmen kann.
Mastzellvermittelte Angioödeme
Angioödem bei Anaphylaxie
- Die wichtigsten Elemente der Behandlung einer anaphylaktischen Reaktion sind:10
- Adrenalin i. m.
- O2-Applikation
- Volumengabe
- Antihistaminika
- Glukokortikoide.
- Zu Details der Therapie siehe Artikel Anaphylaxie, Erste Hilfe.
Angioödem bei Urtikaria
- Nichtsedierende Antihistaminika der 2. Generation8
- bei unzureichender Wirkung Erhöhung bis zur 4-fachen Dosis8
- Zu Details der Therapie siehe Artikel Urtikaria und Angioödem.
Bradykininvermittelte Angioödeme
Hereditäres Angioödem (HAE)1
- Bei bradykininvermittelten Angioödemen sind Adrenalin, Antihistaminika und Glukokortikoide wirkungslos.11
- Zwei therapeutische Strategien kommen in Betracht:1
- Behandlung von Attacken, sobald sie für die Patient*innen erkennbar sind (On-demand-Therapie, Bedarfstherapie).
- Dauertherapie mit dem Ziel der Attackenvermeidung (Langzeitprophylaxe).
- Patient*innen sollten mit Medikamenten zur Bedarfsbehandlung ausgestattet sein und sie im Idealfall auch selbst anwenden können (Schulung erforderlich).1
Akuttherapie1
- Zur Akuttherapie stehen zur Verfügung:
- C1-INH-Konzentrat (i. v.)
- Icatibant (BR2-Antagonist) (seit 2011 zur s. c. Selbstinjektion durch Patient*innen zugelassen)13
Kurzzeitprophylaxe1
- Insbesondere zahnärztliche oder chirurgische Eingriffe im Kopf-/Halsbereich können verzögerte Attacken (bis 36 Stunden) auslösen.
- Zur Kurzzeitprophylaxe können C1-INH-Konzentrate vor einem geplanten Eingriff intravenös verabreicht werden.
- Auch im Rahmen von Infekten, insbesondere auch COVID-19-Erkrankungen, muss ggf. substituiert werden.
Langzeitprophylaxe1
- Wenn eine bedarfsweise Attackentherapie nicht erfolgreich ist, sollte eine Langzeitprophylaxe erwogen werden mit:
Sonstige präventive Maßnahmen1
- Östrogene (orale Antikonzeptiva, hormonale Ersatztherapie) und ACE-Hemmer können Häufigkeit und Schwere der Attacken bei HAE-C1-INH steigern und müssen abgesetzt werden (vorsichtshalber auch AT-Antagonisten).
- Nach gesicherter Diagnose „HAE-C1-INH“ soll eine eingehende Information von Patient*in und Familie über Krankheit und Verhalten im Notfall erfolgen.
- Jede Patient*in mit einem HAE-C1-INH sollte mit einem Notfallausweis ausgestattet sein (Bezug über unten aufgeführten Behandlungszentren und deutsche Selbsthilfegruppe).
- Jede Patient*in soll zuhause die Therapie für mindestens zwei Attacken vorrätig haben und auf Reisen mit sich führen.
- Im nächstgelegenen Krankenhaus sollten Patient*in und Krankheit bekannt sein.
Kompetenzzentren für HAE
- Angioödem-Sprechstunde der Universitäts-Hautklinik Mainz, Tel.: (0 61 31) 17 72 90
- Angioödem-Sprechstunde, Hämophilie-Zentrum Rhein Main, Tel.: (0 61 05) 9 63 89 00
- Comprehensive-Care-Zentrum für hereditäres Angioödem der Universitäts-Kinderklinik Frankfurt, Tel.: (0 69) 6 301 64 32, -63 12
- Angioödem-Sprechstunde, Allergie-Centrum-Charité, Klinik für Dermatologie, Allergologie und Venerologie, Charité – Universitätsmedizin Berlin, Tel.: (0 30) 4 50 51 80 43
- Angioödem-Sprechstunde der HNO-Klinik der Technischen Universität München, Tel.: (0 89) 41 40 53 80
- Angioödem-Sprechstunde der Klinik für Hals-Nasen-Ohrenheilkunde, Kopf- und Halschirurgie des Universitätsklinikums Ulm, Tel.: (0731) 50 05 95 01
- Angioödemsprechstunde der Klinik für Dermatologie, Allergologie und Venerologie, Comprehensive Allergy Center, Medizinische Hochschule Hannover, Tel.: (05 11) 5 32 76 50
Medikamenteninduziertes Angioödem
- Für das medikamenteninduzierte Angioödem (am häufigsten unter ACE-Hemmer-Therapie auftretend) besteht bislang keine zugelassene kausale Therapie.4
- Im Sinne eines Therapieversuchs kann – zumal bei nicht immer eindeutiger Ätiologie – zunächst mit Glukokortikoiden und Antihistaminika behandelt werden.4
- Bei fehlender Wirksamkeit kann dann (off label) die Gabe von C1-INH i. v. oder Icatibant s. c. erfolgen.16
Verlauf, Komplikationen und Prognose
Komplikationen
- Respiratorische Insuffizienz
- Anaphylaktischer Schock
Verlauf und Prognose
- In den letzten Jahren Rückgang der Letalität des HAE (Aufklärungskampagnen, Aktivität der Patientenorganisationen)
- Zuvor Letalität in einzelnen Familien bis zu 25–50 %, fast immer durch Larynxödem1
- Todesfälle kommen aber auch heute noch vor, vor allem bei unerwarteter Erstmanifestation eines Larynxödems.1
Patienteninformationen
Patienteninformationen in Deximed
Patientenorganisation
- Deutsche Patientenorganisation: HAE-Vereingung e. V.
- Internationale Patientenorganisation: HAEi – International Patient Organization for C1 Inhibitor Deficiencies
Illustrationen
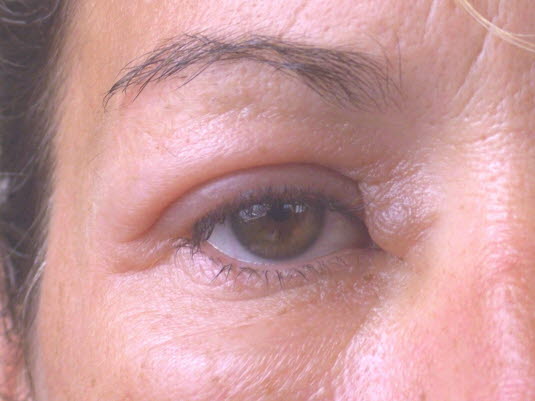
Periokuläres Angioödem: schmerzloser, nicht-juckender, kaum eindrückbarer und klar abgegrenzter Ödembereich

Angioödem der Lippen

Hereditäres Angioödem
Quellen
Leitlinien
- Deutsche Gesellschaft für Allergologie und klinische Immunologie. Hereditäres Angioödem durch C1-Inhibitor-Mangel. AWMF-Leitlinie Nr. 061-029. S1, Stand 2018. www.awmf.org
- Deutsche Gesellschaft für Allergologie und klinische Immunologie. Akuttherapie und Management der Anaphylaxie. AWMF-Leitlinie Nr. 061-025. S2k, Stand 2021. www.awmf.org
Literatur
- Deutsche Gesellschaft für Allergologie und klinische Immunologie. Hereditäres Angioödem durch C1-Inhibitor-Mangel. AWMF-Leitlinie Nr. 061-029. Stand 2018 www.awmf.org
- Buttgereit T, Maurer M. Klassifikation und Pathophysiologie von Angioödemen. Hautarzt 2019; 70: 84-91. doi:10.1007/s00105-018-4318-z DOI
- Staubach P. Altersspezifische Besonderheiten bei der Versorgung von Angioödempatienten. Hautarzt 2019; 70: 101-106. doi:10.1007/s00105-018-4346-8 DOI
- Hahn J, Hoffmann TK, Bock B, Nordmann-Kleiner M, Trainotti S, Greve J: Angioedema—an interdisciplinary emergency. Dtsch Arztebl Int 2017; 114: 489–96 www.aerzteblatt.de
- Buttgereit T, Magerl M. Cool bleiben beim akuten Angioödem. PneumoNews 2020; 12: 25-31. doi:10.1007/s15033-020-1853-y DOI
- Bindke G, Schorling K, Wieczorek D, et al. Genderaspekt bei Angioödemen. Hautarzt 2019; 70: 92-100. doi:10.1007/s00105-018-4347-7 DOI
- Aygören-Pürsün E, Bork K. Hereditäres Angioödem. Internist 2019; 60: 987-995. doi:10.1007/s00108-019-0644-1 DOI
- Brehler R. Chronisch rezidivierendes Angioödem. PneumoNews 2020; 12: 34-37. doi:10.1007/s15033-020-1859-5 DOI
- Sachs B, Meier T. Bundesinstitut für Arzneimittel und Medizinprodukte. Arzneimittel-assoziierte Angioödeme: Bradykinin im Fokus. Arzneimittel im Blick 2017;2:13-22. repository.publisso.de
- Deutsche Gesellschaft für Allergologie und klinische Immunologie. Leitlinie zu Akuttherapie und Management der Anaphylaxie - Update 2021. AWMF-Leitlinie Nr. 061-025. www.awmf.org
- Kupf S, Schultz E. Hereditäres Angioödem: Was der Hausarzt darüber wissen muss. MMW - Fortschritte der Medizin 2022; 164: 27-29. doi:10.1007/s15006-021-0667-0 DOI
- Worm M, Reese I, Ballmer-Weber B, Leitlinie zum Management IgE-vermittelter Nahrungsmittelallergien. Allergo J Int 2015; 24: 256 www.ncbi.nlm.nih.gov
- Cole SW, Lundquist LM. Icatibant for the treatment of hereditary angioedema. Ann Pharmacother 2013; 47:49-55. pubmed.ncbi.nlm.nih.gov
- Pharmaforum. Hereditäres Angioödem: EU-Zulassung für Berotralstat. Allergo Journal 2021; 30: 84. doi:10.1007/s15007-021-4876-8 DOI
- Jeon J, Lee Y, Lee S. Effect of icatibant on angiotensin-converting enzyme inhibitor-induced angioedema: A meta-analysis of randomized controlled trials. J Clin Pharm Ther 2019; 44: 685-692. doi:10.1111/jcpt.12997 DOI
- Hahn J, Bock B, Muth C, et al. Ulmer Notfallalgorithmus: die Akuttherapie von medikamenteninduzierten bradykininvermittelten Angioödemen. Med Klin Intensivmed Notfmed 2019; 114: 708-716. doi:10.1007/s00063-018-0483-1 DOI
Autor*innen
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).