Was ist das Dengue-Fieber?
Das Dengue-Fieber ist eine Infektionskrankheit, die durch den Stich einer mit dem Denguevirus infizierten Mücke (Gelbfiebermücke [Aedes aegypti] und Tigermücke) verursacht wird. Der Krankheitsverlauf kann unterschiedliche Ausprägungsgrade haben. Manche Patienten entwickeln keinerlei Beschwerden. Andere leiden unter grippeähnlichen Symptomen mit Fieber, Gelenkschmerzen und einem Hautausschlag. Der schwerste und gefährlichste Verlauf ist das hämorrhagische Fieber, bei dem es zu lebensbedrohlichen inneren Blutungen kommen kann. Das Risiko für einen solchen schweren Verlauf steigt mit der Anzahl der Infektionen mit einem der vier Virustypen, die das Dengue-Fieber verursachen.
Das Dengue-Fieber ist in Deutschland meldepflichtig bei Krankheitsverdacht, Erkrankung und Tod sowie bei direktem oder indirektem Erregernachweis in Verbindung mit einer akuten Infektion.
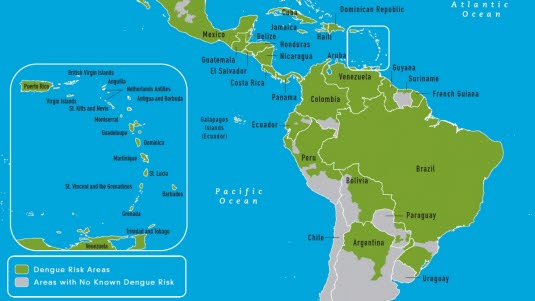
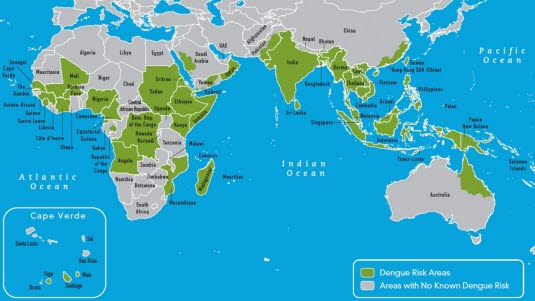
Dengue-Fieber ist nach Malaria die zweithäufigste Tropenkrankheit. Das Dengue-Fieber kommt in allen tropischen Gebieten vor, z. B. in Thailand, Indien, den Philippinen, in der Karibik, einschließlich Puerto Rico und Kuba, in Zentralamerika, Afrika und auf den Pazifik-Inseln. Zwei Fünftel der Weltbevölkerung leben in Dengue-Gebieten, und 50 bis 100 Millionen Menschen erkranken laut Schätzungen jedes Jahr am Dengue-Fieber. Eine deutlich höhere Zahl von Personen wird infiziert, erleidet jedoch keine Symptome. Die Krankheit gilt als die weltweit größte insektenübertragene Viruserkrankung.
Die jährliche Erkrankungsrate nimmt in den betroffenen Gebieten zu. In den letzten Jahren hat das Vorkommen des Dengue-Fiebers in Lateinamerika deutlich zugenommen, u. a. gab es in den Jahren 2000–2001 und 2007–2008 Epidemien in Brasilien. In Indonesien stieg die Erkrankungsrate mit mehr als 26.000 Fällen von Januar bis März 2004 stark an. Die Krankheit bricht mit einem Abstand von wenigen Jahren in Epidemien aus.
Seit 2010 wurden auch isolierte Dengue-Erkrankungen in Kroatien, Frankreich (Nizza) und Griechenland sowie 2012 ein größerer Ausbruch auf Madeira gemeldet.
Die Häufigkeit unter Auslandsreisenden steigt ebenfalls. Das Dengue-Fieber ist eine tropische Viruserkrankung, die in Westeuropa und Nordamerika am häufigsten diagnostiziert wird. Die meisten westeuropäischen Touristen infizieren sich in Südostasien, vor allem in Thailand, Malaysia, Indonesien und den Philippinen. Einer israelischen Studie zufolge betrug das Infektionsrisiko in endemischen Gebieten ca. 0,3 % pro Aufenthaltswoche. In Deutschland wurden 2019 im ersten Halbjahr 634 Fälle dieser Infektion gemeldet (2016: 663 Fälle; 2014: 626 Fälle). Die überwiegende Mehrheit sind Erstinfektionen. Nach der Infektion mit einem Dengue-Virustyp ist die betroffene Person gegen diesen Typ immun, kann sich allerdings mit einem der 3 anderen Virustypen infizieren. Solche Zweitinfektionen treten jedoch deutlich seltener auf und dann vor allem bei Migranten, die ihr Heimatland besucht haben. In diesen Fällen entwickelt sich in Form eines hämorrhagischen Fiebers ein schwererer Verlauf; hiervon sind eher Säuglinge und Jugendliche als Erwachsene betroffen.
Mit der weltweiten Erwärmung wird es laut Schätzungen der WHO zu 20.000–30.000 Krankheitsfällen jährlich mehr kommen, da die Mücken sich schneller vermehren können. Auch in Deutschland wird die Tigermücke seit einigen Jahren gesichtet, und zwar zunehmend häufiger.
Infektion

Die Infektion mit dem Virus erfolgt durch Mückenstiche von virustragenden Mücken (Gelbfiebermücke). Die Mücke infiziert sich, indem sie das Blut von infizierten Menschen oder Affen saugt. Im Gegensatz zur Malariamücke stechen die Gelbfiebermücke oder auch die Tigermücke tagsüber. Sie lebt in städtischen Gebieten und hält sich die meiste Zeit im Inneren der Gebäude auf. Der Stich der Gelbfiebermücke ist schmerzlos, aber er juckt, während der Stich der Malariamücke auch schmerzlos ist, aber keinen Juckreiz verursacht.
Das Dengue-Virus gehört zur Gattung der Flaviviren und ist eng mit dem Gelbfiebervirus, dem Japanische-Enzephalitis-Virus und dem Zika-Virus verwandt.
Der Mensch ist der Hauptwirt für das Virus. Dengue-Fieber kann aber nicht direkt von Mensch zu Mensch übertragen werden.
Symptome
Symptome treten meist 2–7 Tage nach der Infektion auf. Einige Patienten haben milde Symptome, und die Krankheit geht schnell vorüber. Kinder bis zum Alter von 15 Jahren zeigen oft nur leichte Abgeschlagenheit mit Fieber und einem Hautausschlag. Ein leichtes grippeähnliches Gefühl kommt auch bei vielen erwachsenen Patienten vor. Bei anderen Patienten können stärkere Beschwerden mit hohem Fieber, Schüttelfrost, Schmerzen im Kopf, hinter den Augen, im Rücken, in den Armen und Beinen sowie Halsschmerzen und Erschöpfung entstehen. Die Schmerzen in den Gelenken und Muskeln sind oft so stark, dass die Krankheit auch als „Knochenbrecherfieber” bekannt ist. Die meisten Patienten bekommen im Gesicht, am Hals und auf der Brust einen rötlichen Hautausschlag.
Während der ersten Tage haben die Patienten oft rote Flecken im Gesicht. Nach ein paar Tagen tritt bei ca. der Hälfte ein Ausschlag auf; was Dengue von Malaria, Gelbfieber und der üblichen Influenza (Grippe) unterscheidet. Der Ausschlag ändert sein Aussehen im Verlauf typischerweise und kann sehr ausgeprägt sein. Heilt er ab, folgen häufig Juckreiz und Abschuppung, was die Ausheilung der Virusinfektion anzeigt.
Die Symptome halten in der Regel etwa eine Woche an. Die meisten Patienten werden danach wieder gesund. Die Erholungszeit kann aber lange andauern; ca. 4 Wochen nach der akuten Phase können zudem Haarausfall, depressive Stimmungslage und Lethargie auftreten. Haarausfall ist in der Regel das letzte Symptom, das sich entwickelt: Er tritt oft ca. zwei Monate nach der vermeintlichen Genesung der Patienten ein und hält etwa einem Monat lang an.
Personen, die sich ein zweites Mal infizieren, können hingegen sehr schwer krank werden. Oft zeigen sich zu Beginn die üblichen Symptome, aber das Fieber lässt am dritten oder vierten Krankheitstag deutlich nach. Zur gleichen Zeit entstehen kleine Blutungen in der Haut (sogenannte Petechien) und schwere innere Blutungen (Magen, Darm). Diese führen zu blutigem Durchfall und/oder Erbrechen. Im Verlauf kann es bis zu einem Schockzustand kommen, anderer schwere Komplikationen sind z. B. eine Hirnhaut- (Meningitis) oder eine Herzmuskelentzündung (Myokarditis).
Diagnostik
In den betroffenen Gebieten wird die Diagnose oft auf Grundlage der Krankengeschichte und den Befunden der körperlichen Untersuchung gestellt. Bei schwerem Verlauf können eine Vergrößerung von Leber und Lymphknoten sowie Wasseransammlung im Bauchraum (Aszites) auftreten. Die Diagnose kann durch den Nachweis spezifischer Antikörper im Blut bestätigt werden.
Gewöhnliche Blutuntersuchungen zeigen oft eine verminderte Anzahl von Leukozyten (weiße Blutkörperchen) und Thrombozyten (Blutplättchen). Die Leberwerte sind oft leicht erhöht.
Präventive Maßnahmen
Die sicherste Präventionsmaßnahme ist der Schutz vor Mückenstichen. Im Gegensatz zu Malariamücken stechen Denguemücken tagsüber, vor allem am Morgen und am Nachmittag. Die Mücke lebt in städtischen Gebieten, vermehrt sich in kleinen Wasserpfützen und hält sich die meiste Zeit im Inneren von Gebäuden auf. Sie sollten daher die Haut abdecken, z. B. mit langärmeligen Oberteilen, langen Hosen und Socken. Darüber hinaus sollten Sie Insektenabwehrmittel auf die Haut auftragen, die Diethyltoluamid (DEET) oder ein entsprechendes Mittel enthalten.
Kleidung und Moskitonetze sollten mit Permethrin, das sowohl Mücken als auch andere Insekten wie Wanzen, etc. abwehrt, imprägniert werden. Am besten geschützt sind Sie, wenn Sie Moskitonetze über Ihr Bett und an Türen und Fenstern anbringen. Die Mücken verbergen sich oft unter Betten und Möbeln oder in Schränken. Einfache Unterkünfte, die Moskitonetze an den Fenstern haben, können von Mücken befreit werden, indem Sie den Raum mit einem Insektizid besprühen und ein paar Stunden lang dicht verschlossen halten. Danach haben Sie selbst die Kontrolle über Türen und Fenster und können das Zimmer über Fenster, die mit Moskitonetzen versehen sind, lüften. Hotelzimmer mit Klimaanlage sind meist frei von Mücken.
Es gibt einen Impfstoff gegen Dengue, der Personen zwischen 9 und 45 Jahren empfohlen wird, die in einem Endemiegebiet leben und bereits einmal an Dengue-Fieber erkrankt sind.
Behandlung
Es gibt keine spezifische Behandlung gegen Dengue. Da die Krankheit durch ein Virus verursacht wird, helfen Antibiotika wie z. B. Penicillin nicht. Generell gelten die gleichen Verhaltensregeln wie bei einer Grippe; Sie sollten sich vor allem ein paar Tage lang schonen. Paracetamol kann zur Fiebersenkung verwendet werden. Jedoch sollten Sie auf keinen Fall Acetylsalicylsäure (Aspirin) einnehmen, da diese einen blutverdünnenden Effekt hat und eventuelle innere Blutungen im Falle eines schweren Verlaufs verschlimmern könnte. Wenn Sie eine Infektion vermuten, sollten Sie ärztliche Hilfe suchen. Manchmal kann ein Krankenhausaufenthalt, bei schwerem Verlauf eine intensivmedizinische Therapie notwendig sein.
Prognose
Die Prognose ist bei ansonsten gesunden Personen gut. Das Dengue-Fieber heilt oft spontan aus, weniger als 1 % der Infizierten stirbt daran. Bei einer Erstinfektion kann es in Einzelfällen auch zu Blutungen kommen. Die Krankheit führt zu einer lebenslangen Immunität gegenüber diesem bestimmten Serotypen (Typen 1–4), bewirkt aber keine Kreuzimmunität, was bedeutet, dass eine Infektion mit einem anderen Serotyp möglich ist und dann, wie erwähnt, meist schwerer verläuft und mit einer etwas höheren Sterblichkeit verbunden ist, wenn nicht rechtzeitig intensivmedizinisch behandelt werden kann.
Einige, in der Regel Erwachsene, leiden noch lange nach der Infektion an Erschöpfung, Depression und/oder Konzentrationsproblemen.
Weitere Informationen
- Malaria
- Gelbfieber
- Grippe (Influenza)
- Japanische Enzephalitis
- Zika-Virus-Infektion
- Dengue-Fieber – Informationen für ärztliches Personal
Autoren
- Susanne Meinrenken, Dr. med., Bremen
- Natalie Anasiewicz, Ärztin, Freiburg i. Br.
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Dengue-Fieber. References are shown below.
- World Health Organization. Comprehensive guidelines for prevention and control of dengue and dengue haemorrhagic fever. 2011. www.searo.who.int
- Centers for Disease Control and Prevention. Dengue: clinical description for case definitions. January 2013. www.cdc.gov
- Bhatt S, Gething PW, Brady OJ et al. The global distribution and burden of dengue. Nature 2013; 496: 504-7. PMID : 23563266
- Jelinek T, Muhlberger N, Harms G, Corachan M, Grobusch MP, Knobloch J et al. Epidemiology and clinical features of imported dengue fever in Europe: sentinel surveillance data from TropNetEurop. Clin Infect Dis 2002; 35: 1047-1052. PubMed
- Lindbäck H, Lindbäck J, Tegnell A, Janzon R, Vene S, Ekdahl K. Dengue fever in travelers to the tropics, 1998 and 1999. Emerg Infect Dis 2003; 9: 438-442. PubMed
- Simmons CP, Farrar JJ, Nguyen VV, et al. Dengue. N Engl J Med. 2012;366:1423-1432. PubMed
- Potasman I, Srugo I, Schwarz E. Dengue seroconversion among Israeli Travelers to tropical countries. Emerg Infect Dis 1999; 5: 824-7. PubMed
- Robert Koch Institut. Hohe Denguefieber-Fallzahlen 2019 und Chikungunyafieber-Ausbruch in Thailand. Epidemiologisches Bulletin Nr. 27, 4. Juli 2019. www.rki.de
- Robert-Koch-Institut. Infektionskrankheiten A-Z: Dengue-Fieber. Stand 2015. www.rki.de
- Denguefieber. Tropeninstitut.de. Letzter Zugriff 29.09.2019 tropeninstitut.de
- Haller O: Viren als Krankheiterreger. Denguevirus. In: Kayser FH, Böttger EC, Haller O (Hrsg.): Taschenlehrbuch Medizinische Mikrobiologie. Stuttgart, New York: Georg Thieme Verlag 2014; S. 502
- Rothman AL, Srikiatkhachorn A, Kalayanarooj S. Prevention and treatment of dengue virus infection. UpToDate, last updated July 28, 2015. UpToDate
- Githeko AK, Lindsay SW, Confalonieri UE, et al. Climate change and vector-borne diseases: a regional analysis. Bull World Health Organ 2000; 78: 1136-47. PubMed
- Guglielmi G. Asiatische Tigermücke. Doppelschlag gegen den invasiven Blutsauger. Spektrum.de, 23.07.2019. www.spektrum.de
- Schmidt-Chanasit J, Schmiedel S, Fleischer B, Burchard GD. Importierte Virusinfektionen. Was muss ein niedergelassener Arzt wissen?. Dtsch Arztebl 2012; 109(41). www.aerzteblatt.de
- Blacksell SD, Newton PN, Bell D, Kelley J, Mammen MP, Vaughn DW et al. The comparative accuracy of 8 commercial rapid immunochromatographic assays for the diagnosis of acute dengue virus infection. Clin Infect Dis 2006; 42: 1127-34. PubMed
- Robert Koch Institut. Antworten auf häufig gestellte Fragen (FAQ): Zikavirus-Infektionen. Stand: 25.6.2019. www.rki.de
- Gregory CJ, Santiago LM, Argüello LM, et al. Clinical and laboratory features that differentiate dengue from other febrile illnesses en an endemic area--Puerto Rico, 2007-2008. Am J Trop Med Hyg 2010; 82: 922-9. PubMed
- Nilsson J, Vene S, Mattsson L. Dengue encephalitis in a Swedish traveller returning from Thailand. Scand J Infect Dis 2005; 776-8.
- Lindegren G, Vene S, Lundkvist Å, Falk KI. Optimized diagnosis of acute dengue fever in Swedish travelers by a combination of reverse transcription-PCR and immunoglobin M detection. J Clin Microbiol 2005; 43: 2850-5. PubMed
- Kollaritsch H. Dengue Fieber. Zentrum für Reisemedizin. Wien, 2019. Letzter Zugriff 30.09.2019. www.reisemed.at
- Brett U. Diagnostik zur Dengue-Virus-Infektion (Teil 2). MTA Dialog 5 2015; 16: 29-34. www.mta-dialog.de
- Robert Koch Institut. Antworten auf häufig gestellte Fragen zu Dengue und zur Impfung. Stand: 7.5.2019. www.rki.de
- Capeding MR, Tran NH, Hadinegoro SRS, et al. Clinical efficacy and safety of a novel tetravalnet dengue vaccine in helathy children in Asia: a phase 3, randomised, observer-masked, placebo-controlled trial. Lancet 2014. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Neurologie. Virale Meningoenzephalitis. AWMF- Leitlinie Nr. 030-100, Klasse S1, Stand 2018. www.awmf.org
- Guzman MG, Kouri G. Dengue and dengue haemorrhagic fever in America: lessons and challenges. J Clin Virol. 2007;27:1-13. PubMed