Allgemeine Informationen
Definition
- Hauptkategorien1
- direkte Thoraxverletzungen: penetrierende Verletzungen, stumpfe Verletzungen, Klemm- und Quetschverletzungen
- indirekte Thoraxverletzungen: Dezelerationsverletzungen, Explosionen2
Häufigkeit
- 25 % der traumatischen Todesfälle (in den USA und Großbritannien) werden durch Thoraxverletzungen verursacht.
- Verkehrsunfälle und Stürze sind die häufige Ursache für Thoraxverletzungen.
- Die Hälfte der Patienten hat extrathorakale Verletzungen, die meist viele Therapieressourcen erfordern.
Diagnostische Überlegungen
- Innere Thoraxverletzungen können erheblich größer ausfallen als die äußeren Verletzungen.
- Bei multiplen Traumata sind Thoraxverletzungen die schwersten und müssen daher priorisiert behandelt werden.
- Erkrankungen, die unmittelbar zum Tod führen können (innerhalb weniger Minuten):
- Ventrikelruptur
- große Aortenverletzungen
- Herzkontusion.
- Erkrankungen, die innerhalb von Minuten bis Stunden zum Tod führen können:
- Atemwegsobstruktion
- Spannungspneumothorax
- Lungenkontusion
- Herzbeuteltamponade
- Gefäßverletzungen in der Thoraxwand.
- Erkrankungen, die innerhalb von Tagen bis Wochen zum Tod führen können:
- pulmonale Komplikationen
- Sepsis
- Andere Verletzungen, die übersehen wurden.
Abwendbar gefährliche Verläufe
- Penetrierende transmediastinale Verletzungen
- Massive Thoraxverletzungen
- sofort lebensbedrohliche Verletzungen (The Lethal Six): Atemwegsobstruktion, Spannungspneumothorax, Perikardtamponade, offener Pneumothorax, massiver Hämothorax und instabiler Thorax
- potenziell lebensbedrohliche Verletzungen (The Hidden Six): traumatische Aortenruptur, tracheobronchiale Verletzungen, stumpfe Herzverletzungen, Zwerchfellverletzungen, Ösophagusverletzungen, Lungenkontusion
ICPC-2
- A81 Polytrauma/Verletzungen
- R88 Verletzung Atemwege, andere
- K99 Aneurysma NNB Lokalisation
ICD-10
- S20.0‒S20.8 Oberflächliche Verletzung des Thorax
- S21.0‒S21.9 Offene Wunde des Thorax
- S22.0‒S22.9 Fraktur der Rippe(n), des Sternums und der Brustwirbelsäule
- S23.0‒S23.5 Luxation, Verstauchung und Zerrung von Gelenken und Bändern im Bereich des Thorax
- S24.0‒S24.6 Verletzung der Nerven und des Rückenmarkes in Thoraxhöhe
- S25.0‒S25.9 Verletzung von Blutgefäßen des Thorax
- S26.0‒S26.0 Verletzung des Herzens
- S27.0‒S27.9 Verletzung sonstiger und nicht näher bezeichneter intrathorakaler Organe
- S28.0‒S28.1 Zerquetschung des Thorax und traumatische Amputation von Teilen des Thorax
- S29.0‒S29.9 Sonstige und nicht näher bezeichnete Verletzungen des Thorax
Differenzialdiagnosen
Atemwegsobstruktion
- Wird meist bei einer bewusstlosen Person oder bei Patienten mit Mandibulafraktur durch das Zurückfallen der Zunge verursacht.
- evtl. aufgrund von Blut, Schleim, losen Zähnen etc.
- Larynxtrauma, z. B. sekundär zu einem submukösen Ödem bei einer Fraktur des Thyroid- oder Cricoid-Knorpels
- Der Patient kann Stridor, Heiserkeit, ein subkutanes Emphysem, Einsatz der akzessorischen Atemmuskulatur, Dyspnoe, Apnoe oder Zyanose aufweisen.
- Die Behandlung erfolgt durch Entfernen der Obstruktion.
- Wenn dies nicht möglich ist, muss schnell eine Intubation erfolgen.
- Gelingt die Intubation nicht, muss eine Not-Cricotracheotomie durchgeführt werden.
Spannungspneumothorax (Ventilpneumothorax)
- Meist verursacht durch eine penetrierende Thoraxverletzung, ein stumpfes Thoraxtrauma mit Parenchymverletzung oder Überdruckventilation
- Luft strömt bei der Inspiration in die Pleurahöhle, wird aber bei der Expiration nicht ausgestoßen.
- Der betroffene Lungenflügel kollabiert, und der erhöhte Druck in der Thoraxhälfte führt zu einer Verschiebung von Mediastinum und Trachea, die den anderen Lungenflügel sowie die V. cava superior und V. cava inferior komprimieren.
- Die Diagnose erfolgt klinisch:
- Zyanose
- Halsvenenstauung
- deutliche Dyspnoe
- Hypotonie
- Tachykardie
- einseitiges Fehlen von Atemgeräuschen
- Hyperresonanz bei Perkussion oberhalb des betroffenen Hemithorax.
- Im Röntgenthorax ist zu sehen:
- Fehlen einer Lungenzeichnung auf der verletzten Seite
- mediastinale/tracheale Deviation.
- Erstbehandlung ist die augenblickliche Dekompression mit großer Kanüle im 2. Interkostalraum in Medioklavikularlinie oder im 5. Interkostalraum in vorderer Axillarlinie, danach Thoraxdrainage.2
Akute Herzbeuteltamponade
- Kommt meist bei penetrierenden Thoraxverletzungen vor, aber auch bei stumpfen Traumata.
- In der Regel verursacht durch eine Blutung in die Perikardhöhle (vom Herzen oder aus intraperikardialen Gefäßen)
- Einige Symptome ähneln denen des Spannungspneumothorax und werden durch die Kompression von V. cava superior und V. cava inferior verursacht.
- Hypotonie
- Tachykardie
- Halsvenenstauung
- Ziehen Sie eine Herzbeuteltamponade in Erwägung bei persistierender Hypotonie und Azidose trotz adäquater Volumenbehandlung, wenn kein anderer Blutungsfokus gefunden wurde.
- Andere Befunde sind ein Pulsus paradoxus (abfallender systolischer Blutdruck um mehr als 10 mmHg während der Inspiration) und Kußmaul-Zeichen (spontane Inspiration führt zu einem erhöhten zentralen Venendruck).
- Eine Echokardiografie kann einen Perikarderguss nachweisen.
- Die Behandlung sieht eine akute Perikardiozentese2, Thoraxdrainage und intravenöse Flüssigkeitsgabe vor, gefolgt von einer Operation (Thorakotomie oder Sternotomie).
- Die Perikardiozentese wird mit einer 20‒30 ml Spritze und einer 10 cm langen Spinalkanüle (18 Gauge) durchgeführt. Einstich direkt unter dem Processus xiphoideus in Richtung der linken Scapula in einem Winkel von 45 Grad zur Haut. Aspirieren alle 1‒2 mm. Weiter so verfahren, bis Blut aspiriert wird, Pulsationen zu spüren sind oder plötzliche Veränderungen im EKG auftreten. Normalerweise können nur geringe Mengen (5‒10 ml) aspiriert werden. Größere Mengen deuten darauf hin, dass man sich im rechten Ventrikel befindet.
Offener Pneumothorax
- Wird normalerweise durch penetrierende Verletzungen mit großen Fremdkörpern oder durch Schüsse verursacht.
- Ein großer offener Defekt (> 3 cm im Durchmesser) verursacht einen Druckausgleich zwischen intrathorakalem und atmosphärischem Druck.
- Der Patient kann eine ausgeprägte Hypoventilation und Hypoxie aufweisen.
- Die Diagnose wird auf der Basis eines Röntgenthorax und evtl. beidseitigem Ultraschall gestellt.3
- Die Behandlung erfolgt durch Aufrechterhaltung einer adäquaten Ventilation und Abdeckung des Defektes.
- Intubation oder Maskenbeatmung
- Den Defekt abdecken, am besten mit einer sterilen Okklusion, die an 3 Rändern an der Haut befestigt wird, sodass sie wie eine Klappe funktioniert (eine vollständige Okklusion könnte einen Spannungspneumothorax zur Folge haben).
- Thoraxdrainage (nicht durch den Defekt!), danach sofortige Thorakotomie vor, um Koagel zu entfernen und evtl. intrathorakale Verletzungen zu behandeln.
Massiver Hämatothorax
- Wird meist durch eine Blutung aus den Interkostalgefäßen verursacht, evtl. aus hilären Gefäßen, der V. cava oder der Aorta.
- Die Patienten entwickeln einen Blutungsschock, Atemgeräusche, die auf einer Seite geschwächt sind oder aufhören, und einseitige Perkussionsdämpfung.
- Im Röntgenthorax ist eine ausgeprägte Verdichtung des betroffenen Lungenflügels zu sehen.
- Vor dem Anlegen einer Thoraxdrainage wird ein intravenöser Zugang für die Volumenbehandlung gelegt.
- Die Drainage wird in den 5. Interkostalraum gelegt.
- Bei massivem Blutverlust von >1.500 ml aus der Thoraxdrainage oder > 250 ml/h über mehr als 4 Stunden, liegt eine Indikation für eine Thorakotomie vor.2
Instabiler Thorax
- Auch instabiler Brustkorb genannt
- Tritt meist bei direkten Hochenergietraumata auf, vor allem wenn costochondrale Rippensegmente betroffen sind.
- Verursacht durch mindestens 2 Rippenfrakturen, jede Fraktur an mindestens 2 Stellen. Die in der Regel zugrunde liegende Lungenkontusion und -verletzung prädisponiert für einen Pneumothorax und Hämothorax.
- Die Patienten haben bei der Atmung Schmerzen und zeigen Anzeichen einer Hypoxie und paradoxe Bewegungen im betroffenen Teil der Thoraxwand.
- Sie müssen intensivmedizinisch wegen einer möglichen Entwicklung von Komplikationen überwacht werden.
- evtl. Intubation
- Schmerzlinderung, vorzugsweise epidurale Blockade
Traumatische Aortenruptur
- Wird normalerweise durch ein Dezelerationstrauma verursacht, z. B. bei einem Autounfall oder einem Sturz aus großer Höhe.
- 80 % der Patienten sterben sofort, 20 % entwickeln verzögert eine freie Ruptur in das Mediastinum oder die Pleurahöhle.
- Die Patienten haben meist starke interskapuläre Schmerzen.
- Typische Befunde sind Hypotonie und Blutdruckdifferenz in den oberen Extremitäten, intraskapuläre pathologische Herztöne.4
- Bildgebende Diagnostik
- Im Röntgenthorax ist ein erweitertes Mediastinum auf > 8 cm zu sehen.
- Die Diagnose erfolgt per Aortografie.
- Die Behandlung sieht eine Stabilisierung des Patienten vor, sodass eine Operation durchgeführt werden kann.
- unterstützte Ventilation bei Bedarf
- Eine Hypertonie ist zu vermeiden, der systolische Druck sollte etwa 100 mmHg betragen. Kurzwirksame Betablocker, z. B. Esmolol, können eingesetzt werden, wenn andere große Blutungen ausgeschlossen sind.
Tracheobronchiale Verletzung
- Die meisten Patienten mit einer tracheobronchialen Verletzung sterben an der Unfallstelle.
- Die häufigsten Befunde sind ein subkutanes Emphysem und Stridor.5
- Tracheaverletzungen auf Höhe des Halses äußern sich mit Anzeichen einer Obstruktion der oberen Atemwege.
- lokale Schmerzen, Dysphagie, Husten, Hämoptyse
- Zyanose, die sich bei Ventilation nicht bessert.
- Thorakale Tracheaverletzungen und Bronchienverletzungen führen zu einer persistierenden Dyspnoe.
- Bei einer intrapleuralen Lazeration ist ein massiver Luftaustritt und schwerer Pneumothorax festzustellen, der sich nach Einsetzen einer Thoraxdrainage nicht reexpandiert.
- Bei einer extrapleuralen Ruptur am Mediastinum zeigen die Patienten ein Pneumomediastinum und subkutanes Emphysem. Kann subklinisch sein und sich nur durch wiederholte Pneumonien aufgrund einer persistierenden Atelektase manifestieren.
- Die Diagnose erfolgt meist durch Röntgenthorax, evtl. Thorax-CT.
- Darin sind Pneumothorax, Pleuraerguss, subkutanes Emphysem, peribronchiale Lufträume und mediastinale Hämatome zu sehen.
- Die Primärbehandlung sieht eine Atemunterstützung mit 100 % O2 und sofortige Bronchoskopie mit der Platzierung eines Endotrachealtubus in den Hauptbronchus vor, um eine ausreichende Ventilation sicherzustellen.
- Für die abschließende Behandlung wird der Defekt mit einer Mukosa-Mukosa-Naht verschlossen.
Stumpfe Herzverletzungen
- Umfassen eine Vielzahl traumatischer Herzverletzungen, u. a. Ventrikelrupturen, Herzkontusionen, akute Herzinsuffizienz, Arrhythmien (meist Vorhoftachykardie und Vorhofflimmern), Koronarokklusionen (evtl. akuter Herzinfarkt) und Herzklappenverletzungen.
- Ein anomales EKG begründet den Verdacht auf eine Herzschädigung.
- Die Echokardiografie ist die sensitivste Untersuchung zum Nachweis einer Myokard- und Klappendysfunktion.
- Biochemische Marker der myokardialen Ischämie (Troponin T, CK-MB) korrelieren nicht mit dem Ausmaß der Verletzung und sollten nur eingesetzt werden, wenn der Verdacht auf eine gleichzeitige koronare Okklusion besteht.
- Die Therapie richtet sich nach der jeweiligen Erkrankung und kann einen chirurgischen Eingriff erfordern.6
Zwerchfellverletzungen
- Umfassen 1‒8 % der stumpfen Traumata, 90 % entstehen durch Autounfälle.7
- Bei stumpfen Traumata sind Zwerchfellverletzungen meist groß und posterolateral lokalisiert, die meisten auf der linken Seite.
- Bei penetrierenden Verletzungen ist der Defekt meist kleiner, neigt aber dazu, sich mit der Zeit zu vergrößern.
- 60‒80 % der Fälle sind mit intraabdominalen oder intrathorakalen Schäden verbunden.
- Zwerchfellverletzungen können zu einer Herniation der abdominellen Organe und mechanischen Kompression intrathorakaler Organe führen.
- Die Patienten haben möglicherweise Atembeschwerden, Schmerzen in der Brust und im Bauch.
- Die Diagnose ist schwierig und wird oft übersehen.
- Auf der betroffenen Seite sind häufig reduzierte Atemgeräusche zu hören, evtl. auch Darmgeräusche im Thorax.
- Bei allen Patienten mit möglicher Zwerchfellverletzung sollte ein Röntgenthorax erfolgen (dennoch werden 50‒75 % der Fälle übersehen).8
- Auch CT und diagnostische Peritoneallavage weisen eine niedrige Sensitivität auf.
- Goldstandard ist eine Laparotomie, Laparaskopie oder Thorakoskopie.
- Die Behandlung erfolgt operativ.
Ösophagusperforation
- Tritt fast nur bei penetrierenden Traumata auf.
- Die Klinik ist abhängig von der Lokalisation.
- zervikaler Ösophagus: Hämatemesis, subkutanes Emphysem
- thorakaler Ösophagus: mediastinales oder subkutanes Emphysem, Pleuraerguss, retroösophageale Luft, unerklärliches Fieber innerhalb der ersten Tage nach der Verletzung
- intraabdomineller Ösophagus: anfänglich meist asymptomatisch, später evtl. Pneumoperitoneum und Hämoperitoneum
- Für die Untersuchung eignet sich am besten ein Ösophagus-Breischluck mit Gastrografin, das Röntgenkontrastmittel Bariumsulfat sollte bei Verdacht oder bei bestehender Perforation nicht verwendet werden, da es nicht resorbierbar ist und zu aktuen Entzündungsreaktionen führen kann.
- Ist seit der Perforation viel Zeit vergangen, ist eine CT von Hals/Mediastinum/oberem Abdomen u. U. besser geeignet.
- Die Behandlung erfolgt operativ.
Lungenkontusion
- Häufigste der potenziell lebensbedrohlichen Thoraxverletzungen
- Wird verursacht durch ein stumpfes Trauma gegen den Thorax und ist fast immer mit multiplen Frakturen im Thoraxskelett assoziiert (Costae, Sternum, Brustwirbelsäule).
- Die Kontusion verursacht multiple Blutungen im Lungenparenchym.
- Klinisch ist oft eine Hämoptyse und zunehmende Hypoxie über 24‒48 Stunden nach der Verletzung zu sehen.
- In der frühen Phase wird üblicherweise ein Röntgenthorax durchgeführt; mit der Zeit entstehen Verdichtungen in der Lunge.
- Bei kleineren Kontusionen ist eine Beatmung per Maske und gute lungenunterstützende Behandlung meist ausreichend.
- Größere Kontusionen erfordern eine Intubation und mechanische Beatmung mit positivem endexspiratorischem Druck.
Traumatische Asphyxie
- Tritt bei schweren Traumata gegen den Thorax oder das obere Abdomen auf.
- Der Druck in Thorax und V. cava superior steigt stark an und verursacht einen reversierten Blutfluss durch die Venen in Hals und Kopf.
- Klinisch ist eine kraniozervikale Zyanose gefolgt von Rubor, Gesichtsödem, Petechien, subkonjunktivalen Blutungen und ggf. neurologischen Symptomen festzustellen.
- Schwerwiegende Folgen, z. B. erhöhter intrakranieller Druck, Hirnödem und hypoxische Hirnschädigungen, kommen selten vor.
- Zur Behandlung wird das Kopfende des Bettes um 30 Grad angehoben. Außerdem wird 100 % Sauerstoff per Maske verabreicht, sekundäre Verletzungen werden behandelt.
Verletzungen der Thoraxwand
- Skapulafrakturen und Frakturen von Costa 1‒2 treten vor allem bei schweren Traumata auf.
- > 50 % Risiko für assoziierte intrathorakale Verletzungen
- Eine Sternumfraktur kommt in der Regel in Kombination mit Rippenfrakturen bei größeren Traumata vor.
- Eine Rippenfraktur 3‒8 ist häufig, zudem schmerzhaft.
- Sorgen Sie für eine ausreichende Schmerzlinderung und untersuchen Sie Umstände, die Komplikationen verursachen könnten, vor allem Lungenkontusion und stumpfe Herzverletzungen.
- Rippenfrakturen 9‒12 bei Thoraxtraumata führen zu einem 25%igen Risiko für assoziierte Verletzungen von Leber, Milz oder Nieren.
Anamnese
Bewertung des Schweregrades
- Schadensmechanismus: Sturz, Schlag, Schnitt, Schuss usw.
- Ausmaß des Traumas, hoch- oder niedrigenergetisch?
- Sind andere Körperteile verletzt?
- Der Zeitpunkt des Traumas?
- Möglicherweise schwere Vergiftung oder selbstinduzierter Rausch, die hinzukommen und die Diagnose und Behandlung schwierig machen?
- Möglicherweise akute Erkrankung/Verletzung, die zu dem Unfall führten.
In Bezug auf den Patienten
- Symptomentwicklung nach dem Trauma? Hat sich der Zustand verändert?
- Ist der Patient bei Bewusstsein?
- Hat der Patient starke Schmerzen? Wo?
- Sichtbare Wunden oder Blutungen?
- Hat der Patient eine bekannte Krankheit?
- Konsum von Alkohol/Medikamenten?
Präklinische Versorgung
Untersuchungen
Beurteilung von BAAK(Z)
- Bewusstseinszustand
- Reagiert der Patient auf Schmerzen oder Ansprache?
- Atemwege
- Sind die Atemwege infolge von Erbrechen, Rückfall der Zunge oder Fremdkörper verschlossen?
- Atmung: Überwachen und unterstützen Sie bei Bedarf.2
- Sehen, fühlen und hören Sie, ob der Patient atmet.
- Dyspnoe, Stridor, Heiserkeit
- Zirkulation
- Untersuchen Sie Puls und Blutdruck (in beiden oberen Gliedmaßen).
- Zyanose
Weitere Untersuchungen
- Hämoptyse?
- Subkutanes Emphysem in Thoraxwand oder Collum?
- Halsvenenstauung?
- Offene Thoraxverletzung? Kontaminiert?
- Penetrierende Thoraxverletzung? Fremdkörper?
- Entfernen Sie keine Fremdkörper, die in der Thoraxwand feststecken. Dies kann zu einem Hämothorax oder Pneumothorax führen.
- Paradoxale Bewegungen in der Thoraxwand?
- Mediastinale oder tracheale Verschiebung? (Auskultation und Perkussion): bei instabilem Thorax
- Pulsus paradoxus (abfallender systolischer Blutdruck von mehr als 10 mmHg während der Inspiration) oder Kußmaul-Zeichen (spontane Inspiration führt zu einem erhöhten zentralen Venendruck): bei Spannungsthorax
- Pulsoxymetrie
- EKG
Maßnahmen
- Herz-Lungen-Reanimation, falls notwendig
- Ventilation
- Geben Sie Sauerstoff über eine Maske mit Sauerstoffreservoir.
- Patienten ohne Eigenatmung oder sehr angestrengter Atmung müssen evtl. beatmet werden.
- Atemwegsobstruktionen entfernen. Intubieren, ggf. Not-Cricotracheotomie bei anhaltender Obstruktion.
- Zirkulation
- Verabreichen Sie Flüssigkeit intravenös.
- Bei anhaltender Hypotonie trotz der Flüssigkeitstherapie suchen Sie nach anhaltenden Blutungen.
- bei Verdacht auf eine Schockentwicklung ggf. flache Lagerung
- Bei Verdacht auf eine Verletzung der Halswirbelsäule: Die Patienten nicht bewegen, wenn nicht unbedingt erforderlich.
- Geben Sie den Patienten nichts zu essen oder zu trinken.
- Decken Sie äußere Thoraxdefekte steril ab.
- Schmerztherapie
- Schneller Transport ins Krankenhaus bei Verdacht auf schwere Verletzungen2
Im Krankenhaus
Diagnostik
- Wiederholung der Untersuchungen von der Unfallstelle
- Bewusstsein, Atemwege, Atmung und Kreislauf2
- Blutdruck, Pulsoxymetrie und EKG2
- Blutuntersuchungen
- Systematische Untersuchung im Hinblick auf eine Verletzung von Lungen, Herz, großen Gefäßen, Ösophagus, Trachea und Bronchien
- Bei allen Patienten wird inital im Rahmen der eFAST (Extended Focused Assessment with Sonography for Trauma) eine Ultraschalluntersuchung des Thorax durchgeführt, die Pleura, Perikard und die Sonografie des Abdomens beinhaltet.2
- Bei allen Patienten, die zirkulatorisch instabil sind oder penetrierende Thoraxverletzungen aufweisen, wird ein Röntgenthorax bzw. eine Thorax-CT durchgeführt.
- Nach stumpfen Traumata ist eine Thorax-CT nicht notwendig bei Patienten, die hämodynamisch stabil sind und bei denen die klinische Untersuchung normal war.9-10
- Bei penetrierenden Fremdkörpern hat ein Röntgenthorax zu erfolgen, bevor der Fremdkörper entfernt wird.
- Besondere Aufmerksamkeit gilt bei penetrierenden transmediastinalen Verletzungen.
- Ggf. Echokardiografie
- Nachdem Blutungen stabilisiert wurden, wird evtl. eine CT, Ösophagoskopie und Bronchoskopie durchgeführt.
- Bei Verdacht auf eine Verletzung großer Gefäße kann eine Angiografie sinnvoll sein.
- Achten Sie auf schwere Verletzungen in anderen Organen: Abdomen, ZNS, Becken, Extremitäten.2
Therapie
Primär
- Die Behandlung richtet sich nach der jeweiligen Erkrankung (s. Abschnitt Differenzialdiagnosen).
- Prüfung der Notwendigkeit einer Atemunterstützung, evtl. Intubation
- Flüssigkeitsgabe intravenös bei Hypovolämie/Schock, ggf. Transfusion
- Thoraxdrainage bei Hämothorax oder therapiebedürftigem Pneumothorax2
- Akute Perikardiozentese bei Herzbeuteltamponade2
- Evtl. Tetanusprophylaxe
Indikationen für eine sofortige Thorakotomie
- Massiver Hämothorax (> 1.500 ml Blut bei Einsetzen der Thoraxdrainage)2
- Anhaltende Thoraxblutung (> 250 ml/h über mehr als 4 Stunden)2
- Herzbeuteltamponade
- Aortenruptur
- Massiver Luftaustritt aus der Thoraxdrainage
- Penetrierende Verletzung des Präkordiums
- Ausgeprägter Defekt der Thoraxwand
- Verletzung des Ösophagus
- Verdacht auf Luftembolien
Indikationen für eine sofortige Laparotomie
- Mit hoher Wahrscheinlichkeit vorliegende intraabdominale Verletzungen
- Mit hoher Wahrscheinlichkeit vorliegende Zwerchfellverletzungen
Instabiler Thorax
- Kann konservativ behandelt werden.
- Evtl. ist eine orothracheale Intubation und mechanische Ventilation notwendig (interne pneumatische Stabilisierung).
- Eine Alternative ist die chirurgische Fixierung von gebrochenen Rippen.
- Eine Metaanalyse basierend auf 3 kleinen Studien zeigt, dass die chirurgische Therapie einer konservativen vorzuziehen ist (Ia).11
Illustrationen
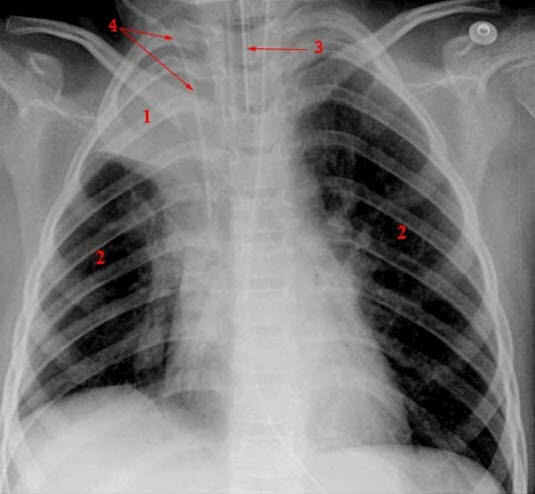
Atelektase im rechten Oberlappen (1) mit Überblähung der benachbarten Lungenabschnitte und der kontralateralen Lunge (2); Mediastinalverlagerung zur betroffenen Seite (Drainage: 3, 4)
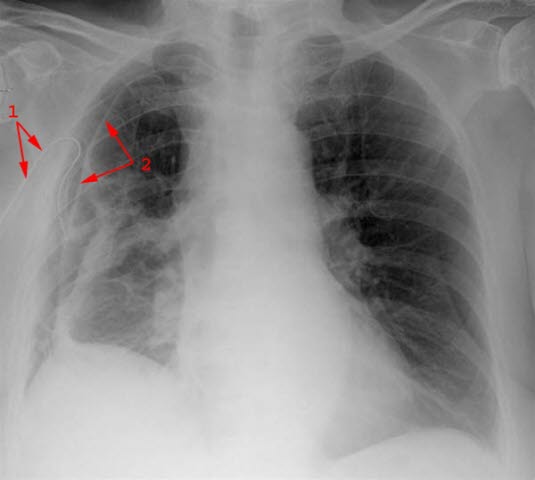
Pneumothorax mit Drainage (1) im Pleuraraum. Die Pleura visceralis (2) wird sichtbar, wenn Luft zwischen die beiden Pleurablätter gelangt.
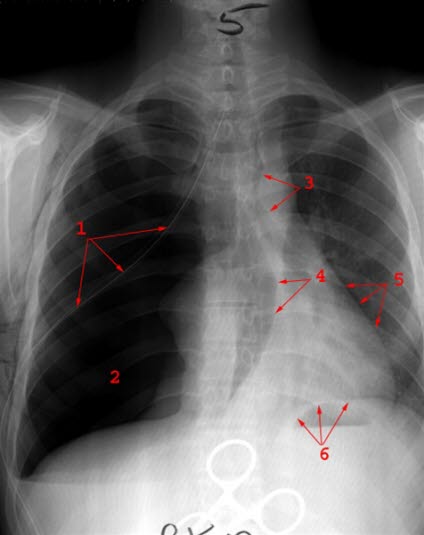
Spannungspneumothorax. Überblähte rechte Lunge mit sichtbarer Pleura visceralis (1) und Mediastinalverlagerung zur gesunden Seite (Verschiebung der Herz- und Tracheasilhouette = 3,4,5). Tiefstehendes Zwerchfell auf der betroffenen Seite. 6= linkes Zwerchfell.
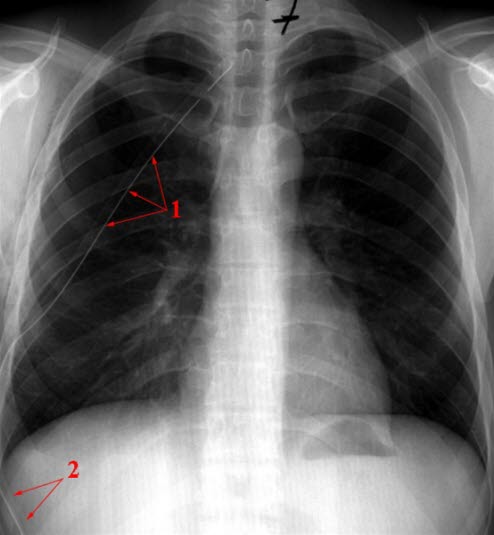
Spannungspneumothorax, behandelt. 1= Pleura visceralis. Normalisierung von Mediastinum und Zwerchfell (2)
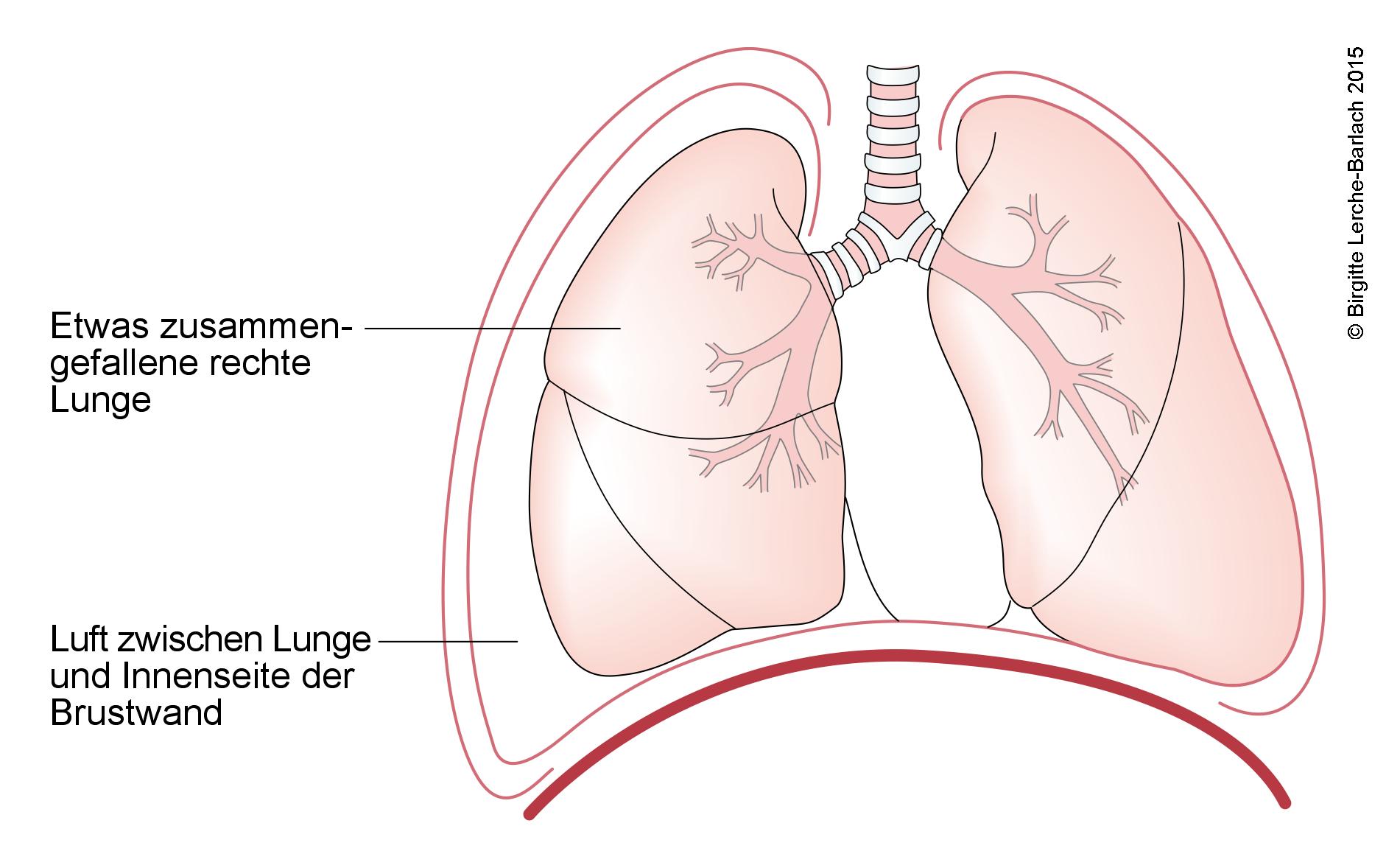
Pneumothorax, partiell
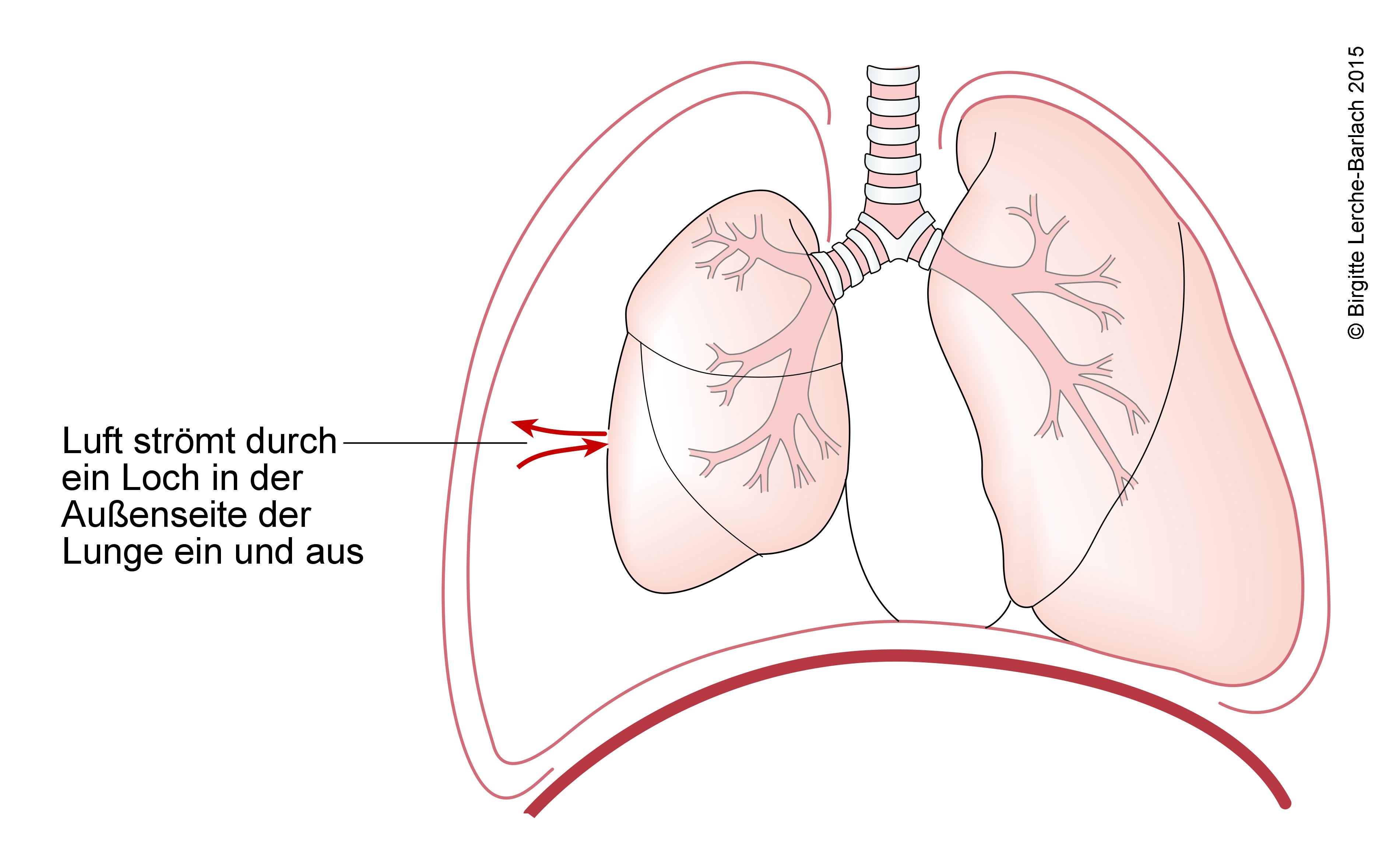
Pneumothorax, vollständig
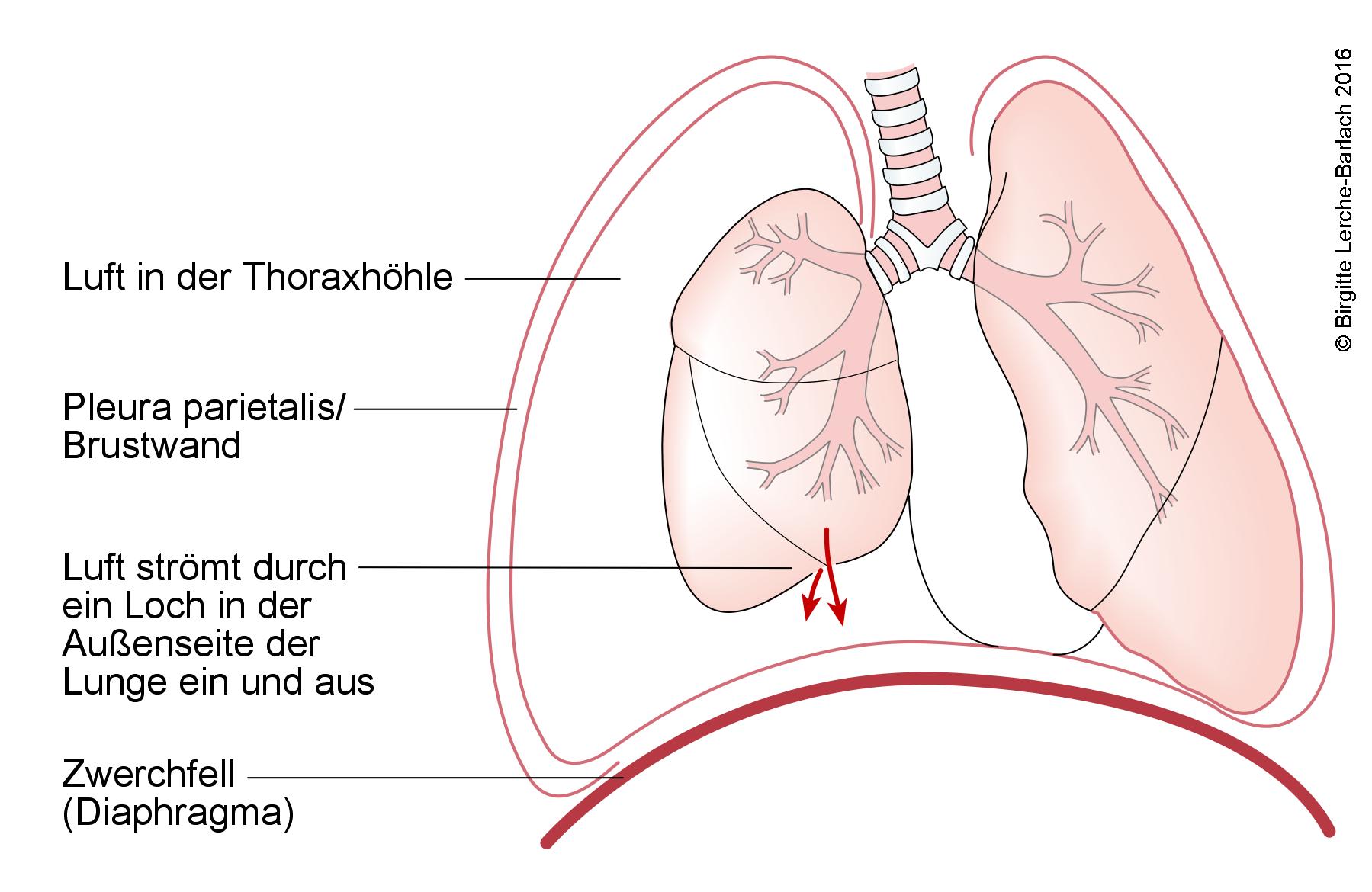
Spannungspneumothorax
Quellen
Leitlinien
- Deutsche Gesellschaft für Unfallchirurgie. Polytrauma / Schwerverletzten-Behandlung. AWMF-Leitlinie Nr. 012-019, Stand 2016. www.awmf.org
Literatur
- Khan AN. Thoracic trauma imaging. Medscape, last updated Oct 19, 2015. emedicine.medscape.com
- Deutsche Gesellschaft für Unfallchirurgie. Polytrauma / Schwerverletzten-Behandlung. AWMF-Leitlinie Nr. 012-019, Stand 2016. www.awmf.org
- Chan SS. Emergency bedside ultrasound to detect pneumothorax. Acad Emerg Med 2003; 10: 91-4. PubMed
- Samett EJ. Thoracic traumatic imaging. Medscape, last updated Dec 07, 2015. emedicine.medscape.com
- Balci AE, Eren N, Eren S, Ulku R. Surgical treatment of post-traumatic tracheobronchial injuries: 14-year experience. Eur J Cardiothorac Surg 2002; 22: 984-9. PubMed
- Stewart CE. Emergency management of cardiac injuries. Emerg Med Serv 2002; 31: 71-3, 75-9. www.ncbi.nlm.nih.gov
- Welsford M. Diaphragmatic injuries. Medscape, last updated Oct 08, 2015. emedicine.medscape.com
- Adegboye VO, Ladipo JK, Adebo OA, Brimmo AI. Diaphragmatic injuries. Afr J Med Med Sci 2002; 31: 149-53. PubMed
- Bokhari F, Brakenridge S, Nagy K, Roberts R, Smith R et al. Prospective evaluation of the sensitivity of physical examination in chest trauma. J Trauma 2002; 53: 1135-8. PubMed
- Rodriguez RM, Anglin D, Langdorf MI et al.. NEXUS chest: vadidation of a decision instrument for selective chest imaging in blunt trauma. JAMA Surg. 2013; 148(12):1086. www.ncbi.nlm.nih.gov
- Cataneo AJM, Cataneo DC, de Oliveira FHS, Arruda KA, El Dib R, de Oliveira Carvalho PE. Surgical versus nonsurgical interventions for flail chest. Cochrane Database of Systematic Reviews 2015, Issue 7. Art. No.: CD009919. DOI: 10.1002/14651858.CD009919.pub2. DOI
Autoren
- Johannes Kühn, Arzt, Doktorand in der Inneren Medizin, Freiburg
- Terje Johannessen, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim
- Erik Fosse, avdelingsoverlege og professor, Intervensjonssenteret, Rikshospitalet og Universitetet i Oslo