Allgemeine Informationen
Definition
- Schmerzen im Hoden können vielfaltige Ursachen haben und sollten immer ernst genommen werden, weil sie auch auf schwerwiegende Erkrankungen zurückzuführen sein können.
- Die Schmerzen können akut oder chronisch sein.1
- Plötzlich auftretende Schmerzen in Skrotum werden auch als akutes Skrotum bezeichnet.2
- Bei einem akuten Skrotum handelt es sich um einen Notfall, der schnelle Abklärung und Therapie erfordert, um weitere Folgeschäden zu vermeiden.3
- Chronische skrotale Schmerzen
Häufigkeit
- Die Inzidenz einer Epididymitis beträgt ca. 25–65 auf 10.000 erwachsene Männer/Jahr.5
- Die Inzidenz der Hodentorsion, die in ca. 25 % einem akuten Skrotum zugrunde liegt, beträgt 1:4.000.6
- Die Hodentorsion kann in jedem Lebensalter vorkommen kann, es gibt es einen kleineren Häufigkeitsgipfel im 1. Lebensjahr und
einen deutlichen mit ca. 65 % der Fälle zwischen dem 12. und 18. Lebensjahr.7
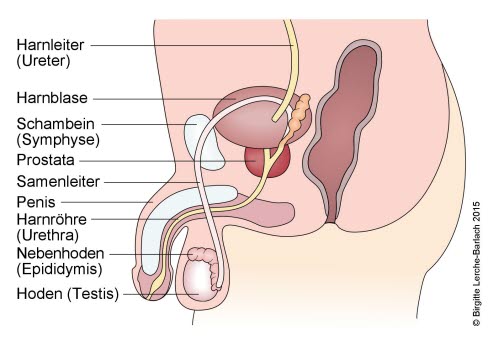
Klinische Anatomie
- Normale Hoden sind fest, aber nicht hart, ungefähr gleich groß, glatt und oval.
- Die Länge der Hoden beträgt vor der Pubertät 1,5–2 cm und danach 4–5 cm.
- Der Hoden befindet sich im Hodensack (Skrotum).
- Der Nebenhoden (Epididymis) liegt hinten oben am Hoden an und dient der Aufbewahrung und Reifung der Spermien.
Diagnostische Überlegungen
- Diese Referenz bezieht sich auf den gesamten Abschnitt.7
- Schmerzen im Hoden können sowohl banale als auch ernste Ursachen haben.
- Beginn und Intensität der Schmerzen sind abzufragen.
- Trauma (Schlag oder Tritt)
- vorhergegangener Geschlechtsverkehr (kurzfristige Schmerzen im Hoden nach Geschlechtsverkehr können vorkommen und bedürfen keiner Behandlung)
- Vorerkrankungen
- Leistenhernie
- Hodenhochstand
- Viruserkrankungen
- Begleitsymptome wie Fieber, Abgeschlagenheit, Dysurie, Flanken-/Unterbauchschmerzen, kolikartige Beschwerden oder eine begleitende Hämaturie sind abzuklären.
- Unklare abdominelle Entzündungen im Unterbauch bei Männern (Appendizitis, Divertikulitis) können ins Skrotum ausstrahlen.
ICPC-2
- Y02 Schmerz in Hoden/Skrotum
- Y99 Genitale Erkrankung Mann, andere
ICD-10
- N49 Entzündliche Krankheiten der männlichen Genitalorgane, anderenorts nicht klassifiziert
- N49.0 Entzündliche Krankheiten der Vesicula seminalis
- N49.1 Entzündliche Krankheiten des Funiculus spermaticus, der Tunica vaginalis testis und des Ductus deferens
- N49.2 Entzündliche Krankheiten des Skrotums
- N49.8 Entzündliche Krankheiten sonstiger näher bezeichneter männlicher Genitalorgane
- N49.9 Entzündliche Krankheit eines nicht näher bezeichneten männlichen Genitalorgans
- N50 Sonstige Krankheiten der männlichen Genitalorgane
- N50.0 Hodenatrophie
- N50.1 Gefäßkrankheiten der männlichen Genitalorgane
- N50.8 Sonstige näher bezeichnete Krankheiten der männlichen Genitalorgane
- N50.9 Krankheit der männlichen Genitalorgane, nicht näher bezeichnet
Differenzialdiagnosen
Akut einsetzende Schmerzen (akutes Skrotum)
- Dazu gehören Hodentorsion, Torsion der Appendix testis, Epididymoorchitis, Trauma, inkarzerierter Bruch und Tumor.2
Hodenprellung
- Ein Tritt oder Schlag ans Skrotum (Kontakt- und Ballsportarten) ist immer sehr schmerzhaft, der Schmerz sollte aber innerhalb der ersten halben Stunde abklingen.
- Bei persistierenden Schmerzen muss eine traumatische Hodentorsion ausgeschlossen werden.
- Ein Hämatom im Skrotum kann durch Hochlagern und Analgetika behandelt werden.
Hodentorsion
- Eine Hodentorsion sollte möglichst immer als Erstes ausgeschlossen werden, weil dies eine Notfallsituation ist, in der eine frühe Diagnose und eine schnelle Behandlung wichtig ist, um einen Verlust des Hodens zu vermeiden.8
- Die Torsion blockiert den venösen Rückstrom aus dem Hoden. Nach und nach wird auch der arterielle Blutstrom komprimiert, was zu einer testikulären Ischämie und zu potenziellen Fertilitätseinschränkungen führt.
- Der Grad der Verdrehung kann von 180 Grad bis zu mehr als 720 Grad reichen. Je größer die Rotation, desto schneller tritt eine Ischämie ein. Der Verdrehungsgrad kann ohne chirurgischen Eingriff nur schwer festgestellt werden.
- Eine Ischämie kann bereits 4 Stunden nach der Torsion auftreten und erscheint fast immer noch vor Ablauf von 24 Stunden.
- Nicht deszendierte Hoden haben ein höheres Risiko, eine Hodentorsion zu erleiden. Bei Bauchhoden kann eine Abgrenzung zur Appendizitis schwierig sein, wegweisend ist ein leeres Skrotalfach.
Klinische Untersuchung7
- Zunehmende Schwellung und Rötung des betreffenden Hodenfaches
- Der betroffene Hoden steht höher und erscheint weniger mobil.
- Negatives Prehn-Zeichen (Schmerzen bei Anheben des betroffenen Hodens gleichbleibend oder verstärkt)
- Der Kremasterreflex ist auf der betroffenen Seite nicht auslösbar (Seitenvergleich!).
- Übelkeit und Erbrechen können schmerzassoziiert bei einer Hodentorsion auftreten.
Therapie
- Die offen chirurgische Detorsion sollte innerhalb der ersten 4–6 Stunden erfolgen.7
- Nach stattgefundener Hodentorsion wird eine prophylaktische Orchidopexie des kontralateralen Hodens empfohlen.7
Torsion der Appendix testis (Hydatidentorsion)
- Hierbei ist die Hodendurchblutung nicht gefährdet, lediglich 1–7 mm große Anhangsgebilde am oberen Pol des Hodens (Überrest des Müller-Ganges), am Samenstrang oder am Nebenhoden (Überrest des Wolff-Ganges) sind von einer Ischämie betroffen.
Klinische Untersuchung
- Ein harter, empfindlicher Knoten von 2–3 mm Durchmesser kann oft am oberen Pol des Hodens getastet werden.
- Eine blaue Verfärbung kann in diesem Bereich sichtbar sein und wird als „Blue Dot Sign“ bezeichnet.
- Ein Skrotalödem tritt schnell auf und erschwert die Abgrenzung zu einer Hodentorsion.
Therapie
- Wenn eine Hodentorsion sicher ausgeschlossen ist, kann die Hydatidentorsion symptomatisch mit Bettruhe, lokaler Kühlung und ggf. medikamentös antiphlogistischen Maßnahmen behandelt werden.6
- Im geringsten Zweifel soll eine operative Hodenfreilegung erfolgen.
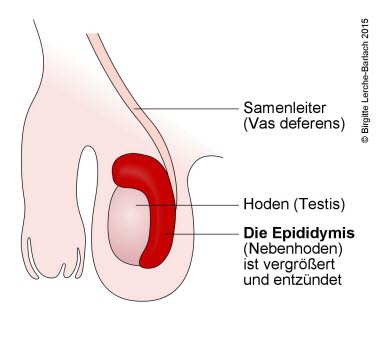
Epididymitis
- Siehe Artikel Epididymitis (Nebenhodenentzündung)
- Meist einseitige Entzündung des Nebenhodens meist durch aufsteigende Keime (Urethritis, sexuell übertragbare Keime)
Klinische Untersuchung
Schmerzen im Skrotum und Schwellung
- Häufig Fieber, auch geschwächter Allgemeinzustand
- Brennendes und häufiges Wasserlassen, manchmal Ausfluss
- Positives Prehn-Zeichen (Schmerzen nehmen bei Anheben des betroffenen Hodens ab)
Therapie
- Symptomatische Behandlung mit Analgetika oder Antiphlogistika (NSAR)
- Bei ausgeprägten Schmerzen oder Verdacht auf eine systemische Infektion sollte die stationäre Einweisung erfolgen.
Leitlinie: Antibiotikatherapie bei Epididymitis9-10
- Ohne Erregernachweis wird die Epididymitis bei Erwachsenen wie eine sexuell übertragene nichtgonorrhoische Infektion behandelt:
- Doxycyclin 100 mg x 2 über 14 Tage.
- Bei nachgewiesener oder vermuteter Gonorrhö:10
- Ceftriaxon 1 g i. m./i. v. plus Azithromycin 1,5 g p. o. als Einmaldosis
- alternativ zu Ceftriaxon: Ciprofloxacin* 500 mg p. o. als Einmaldosis bei nachgewiesener Chinolonempfindlichkeit
- nachfolgend Doxycyclin 2 x 100 mg für 10–14 Tage
- wegen ggf. begleitender Chlamydien-Infektion.
- Ceftriaxon 1 g i. m./i. v. plus Azithromycin 1,5 g p. o. als Einmaldosis
- Bei älteren Männern ohne STI-Verdacht:9
- Ofloxacin 200 mg x 2 p. o. über 14 Tage
- Ciprofloxacin* 500 mg x 2 p. o. über 10–14 Tage.
- Bei Nachweis von Mycoplasma genitalium:9
- Azithromycin 500 mg p. o. über 2–5 Tage bzw. 250 mg p. o. über 7 Tage
- Therapiekontrolle – cave: Resistenz!
- bei Azithromycinresistenz: Moxifloxacin 400 mg x 1 tgl. p. o. über 7–10 Tage.
- Azithromycin 500 mg p. o. über 2–5 Tage bzw. 250 mg p. o. über 7 Tage
* Für Fluorchinolone wurden von der Europäischen Arzneimittel-Agentur Anwendungsbeschränkungen empfohlen: Besondere Vorsicht bei Älteren und bei Patient*innen mit Nierenfunktionseinschränkung. Keine Kombination mit Kortikosteroiden. Nicht empfohlen als Mittel der 1. Wahl zur Behandlung leichter und mittelschwerer Infektionen.11
Orchitis
- Von einer Orchitis spricht man, wenn nur der Hoden von der Entzündung betroffen ist; dies geschieht meist in Verbindung mit viralen Infekten, insbesondere Paramyxoviren bei Mumps-Erkrankung.
- Der betroffenen Hoden sollte hochgelagert und gekühlt werden, ggf. Analgetika und Antiphlogistikagabe.
- Positives Prehn-Zeichen (Schmerzen nehmen bei Anheben des betroffenen Hodens ab)
Fournier-Gangrän
- Die Fournier-Gangrän ist eine lebensbedrohliche nekrotisierende Fasziitis, die auch im Skrotalbereich vorkommt.
Klinische Untersuchung12
- Akut einsetzendes Fieber, sehr schmerzhafte Rötung und Schwellung
- Blasenbildung mit serösem und hämorrhagischem Inhalt
- Ausbildung einer sich rasch ausdehnenden Nekrose
- Meist schwere Allgemeinkomplikationen bis hin zum septischen Schock
Therapie
- Als Behandlung ist eine schnelle und umfassende/radikale chirurgische Exploration mit Entfernung des gesamten nekrotischen Gewebes, hochdosierte parenterale Antibiotikagabe und meist intensivmedizinische Überwachung notwendig.
- Nach Abheilung kann ggf. eine plastische Rekonstruktion versucht werden.
Schmerzen nach Vasektomie
- Schmerzen, die einige Wochen nach einer Vasektomie bei 30 % der Patienten auftreten.13
- Chronische Schmerzen, die eine Behandlung erfordern, treten bei 1/1.000 auf.
Akutes idiopathisches Skrotalödem
- Häufiger bei Kindern14
- Eine Ultraschall-Untersuchung ist erforderlich, um eine zugrunde liegende skrotale Pathologie auszuschließen.
- Es gibt keine Behandlung außer der Hochlagerung des Skrotums.
- Die Symptome gehen in der Regel innerhalb von 48 Stunden zurück.
Urolithiasis
- Siehe Artikel Steinerkrankungen in den Harnwegen.
- Bei Nieren-, Blasen- oder Harnleitersteinen kann es zu ausstrahlenden Schmerzen in das Skrotum kommen.
Inkarzerierte Leistenhernie
- Die inkarzerierte Leistenhernie kann zu einer Minderperfusion des Hodens führen.
- Es besteht eine deutliche verdickte Schwellung im Bereich des Leistenkanals.
- Gelingt keine komplette Reposition, soll umgehend die Leistenrevision erfolgen.6
Andere Erkrankungen
- Bei einer Vaskulitis Purpura Schönlein-Henoch kann es zu einer skrotalen Beteiligung kommen; ein diagnostischer Hinweis können die pathognomonischen petechialen Hauteffloreszenzen an den Unterschenkeln sein.6
- Eine Hodenbeteiligung kann als Frühsymptom einer Leukämie auftreten.
- Beim familiärem Mittelmeerfieber kann es zu einem akuten Skrotum kommen.
Tumoren
- Frühe Anzeichen für einen Hodentumor sind häufig eine diffuse Vergrößerung eines Hodens oder ein fester Knoten, den der Patient im Hoden feststellt.
Klinische Untersuchung
- Schweregefühl und Berührungsempfindlichkeit
- Schmerzen treten bei etwa 20 % auf.
- Durch Einblutungen ins Skrotum kann ein akutes Skrotum entstehen.
Therapie
- Operationen, Chemotherapie und Bestrahlung, je nach Histologie und Erkrankungsstadium
Chronische skrotale Schmerzen
- Chronische Hodenschmerzen können vielfältige Ursachen haben:15
- chronische Entzündung
- rezidivierende Torsionen
- Prostataerkrankungen
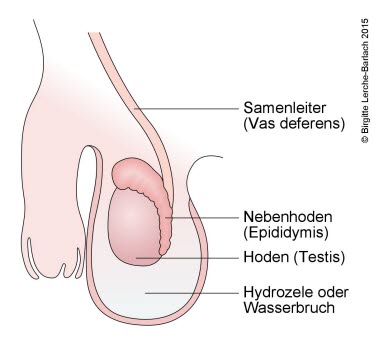
- Varikozele, Hydrozele
- Hodentumoren
- Nervenkompressionssyndrome (N. ilioinguinalis, N. genitofemoralis)
- Triggerpunkte im Beckenboden oder in der unteren Bauchmuskulatur
- psychische Ursachen.
Therapie
- Beruhigung und Informationen sind wichtig, wenn eine zugrunde liegende Pathologie ausgeschlossen wurde.
- Paracetamol und NSAR können versucht werden.
- Ggf. multidisziplinärer Ansatz mit Physiotherapie und psychologischer Betreuung
- Weiterführende Maßnahmen wie regionale Nervenblockaden mit Lokalanästhetika, Denervation des Samenstranges mit Durchtrennung der Kremasterfasern bis hin zur Hodenentfernung können zum Einsatz kommen.16
- Eine Schmerzminderung kann auch durch Botoxinjektion im Samenstrangsbereich erreicht werden.17
Anamnese
- Beginn und Intensität der Schmerzsymptomatik
- Allgemeinsymptome wie Erbrechen, Übelkeit, Fieber, Abgeschlagenheit
- Dysurie, Flanken-/Unterbauchschmerzen, kolikartige Beschwerden oder eine begleitende Hämaturie7
- Vorhandensein einer Leistenhernie oder eines Hodenhochstandes
- Durchgemachte Infektionskrankheiten, insbesondere Virusinfektionen (Mumps)
- Gelenkbeschwerden
- Hautveränderungen
- Vegetative Veränderungen wie Tachykardie oder Schweißausbruch bis hin zum Schock
- Sexuelle Aktivität
Klinische Untersuchung
Allgemeines
- Beurteilung des Allgemeinzustandes, Fieber, Tachykardie
- Hautveränderungen
Untersuchung von Skrotum und Hoden
- Seitenassymmetrie
- Leeres Skrotalfach
- Rötung des Skrotums und Schwellung von Skrotum und Hoden
- Druckschmerzhaftigkeit
- Prehn-Zeichen
- Positiv: Schmerz vermindert sich bei Anhebung des Hodens.
- Negativ: Schmerz bleibt gleich oder verschlechtert sich bei Anheben des Hodens.
- Ein fehlender Kremasterreflex kann auf eine Hodentorsion hindeuten.6
Ergänzende Untersuchungen
Sono
- Die Ultraschalldiagnostik ist das Mittel der Wahl zur Abklärung skrotaler Prozesse.
- Um eine exakte Aussage über die Durchblutungssituation des Hodenparenchyms treffen zu können, sollte eine differenzierte Abbildung der arteriellen bzw. venösen Flusssignale mittels farbkodierter Dopplersonografie erfolgen.7
- Eine Ultraschalluntersuchung sollte immer sofort bei Verdacht auf eine Hodentorsion erfolgen.18-19
Labor
- Blutbild mit Differenzierung und das CRP zum Nachweis von Entzündungen
- Ggf. Keimnachweis aus Abstrich oder Urin
- Ggf. Tumormarker (AFP, LDH, bHCG)
MRT
- Zur Differenzialdiagnose eines tumorösen Geschehens
Patienteninformationen
Patienteninformationen in Deximed
- Schmerzen oder Schwellungen im Hodensack
- Selbstuntersuchung der Hoden
- Entzündung der Nebenhoden (Epididymitis)
- Krampfaderbruch – Varikozele
- Wasserbruch (Hydrozele)
- Blut im Skrotum (Hämatozele)
- Hodentorsion/Samenstrangtorsion
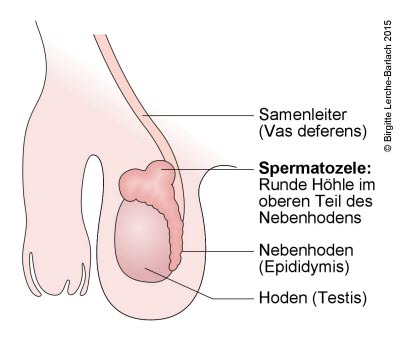
- Spermagranulom
- Eingeklemmte Hernie
Weitere Informationen
- Deutsche Krebsgesellschaft: Hodenkrebs
Illustrationen
Becken des Mannes, Querschnitt
Skrotum, Hydrozele
Skrotum, Epididymitis
Skrotum, Spermatozele
Quellen
Leitlinien
- Deutsche Gesellschaft für Kinderchirurgie. Deutsche Gesellschaft für Urologie. Akutes Skrotum im Kindes- und Jugendalter. AWMF-Leitlinie-Nr. 006-023. S2k, Stand 2015. www.awmf.org
- Deutsche STI-Gesellschaft e. V. (DSTIG) – Ges. z. Förderung der Sexuellen Gesundheit. Gonorrhoe bei Erwachsenen und Adoleszenten. AWMF-Leitlinie Nr. 059-004. S2k, Stand 2014. www.awmf.org
- Deutsche STI-Gesellschaft e. V. (DSTIG) – Ges. z. Förderung der Sexuellen Gesundheit. STI-Leitfaden für die Kitteltasche. Deutsche Version 2.1, Stand 2014. www.dstig.de
Literatur
- Wampler SM, Llanes M. Common scrotal and testicular problems. Prim Care 2010; 37: 613-26. PMID: 20705202 PubMed
- Cavusoglu YH, Karaman A, Karaman I, et al. Acute scrotum -- etiology and management. Indian J Pediatr 2005; 72: 201-3. PMID: 15812112 PubMed
- Davis JE, Silverman M. Scrotal emergencies. Emerg Med Clin North Am. 2011; 29 (3): 469-484. www.sciencedirect.com
- Granitsiotis P, Kirk D. Chronic testicular pain: an overview. Eur Urol 2004; 45: 430-6. PMID: 15041105 PubMed
- Bonkat G.pickard R. Bartoletti R. Guidelines on Urologic Infections. European Association of Urology (EAU). Stand März 2018. uroweb.org
- Günther P, Rübben I: The acute scrotum in childhood and adolescence. Dtsch Arztebl Int 2012; 109(25): 449–58. DOI: 10.3238/arztebl.2012.0449 www.aerzteblatt.de
- Deutsche Gesellschaft für Kinderchirurgie. Deutsche Gesellschaft für Urologie. Akutes Skrotum im Kindes- und Jugendalter. AWMF-Leitlinie-Nr. 006-023. Stand 2015. www.awmf.org
- Gatti JM, Patrick Murphy J. Current management of the acute scrotum. Semin Pediatr Surg 2007; 16: 58-63. PMID: 17210484 PubMed
- Deutsche STI-Gesellschaft e. V. (DSTIG) - Ges. z. Förderung der Sexuellen Gesundheit. STI-Leitfaden für die Kitteltasche. Deutsche Version 2.1, Stand 2014. www.dstig.de
- Deutsche STI-Gesellschaft e. V. (DSTIG) – Ges. z. Förderung der Sexuellen Gesundheit. Gonorrhoe bei Erwachsenen und Adoleszenten. AWMF-Leitlinie Nr. 059-004, Stand 2014. www.awmf.org
- BfArM: Fluorchinolone: Einschränkungen in der Anwendung aufgrund von möglicherweise dauerhaften und die Lebensqualität beeinträchtigenden Nebenwirkungen 16.11.18. www.bfarm.de
- Altmeyer P. Online Enzyklopädie Dermatologie. Fournier Gangrän. Zugriff 26.03.2018 www.enzyklopaedie-dermatologie.de
- Tandon S, Sabanegh E Jr. Chronic pain after vasectomy: a diagnostic and treatment dilemma. BJU Int 2008; 102: 166-9. PMID: 18325049 PubMed
- Ooi DG, Chua MT, Tan LG. A case of adult acute idiopathic scrotal edema. Nat Rev Urol 2009; 6: 331-4. PMID: 19498410 PubMed
- Fall M, Baranowski AP, Elneil S, et al. EAU guidelines on chronic pelvic pain. Eur Urol 2010; 57: 35-48. PMID: 19733958 PubMed
- Nariculam J Minhas S, Adeniyi A, et al. A review of the efficacy of surgical treatment for and pathological changes in patients with chronic scrotal pain. BJU Int 2007; 99: 1091-3. PMID: 17244279 PubMed
- Khambati A, Lau S, Gordon A, and Jarvi KA. OnabotulinumtoxinA (Botox) nerve blocks provide durable pain relief for men with chronic scrotal pain: A pilot open‐label trial. J Sex Med 2014;11:3072–3077. onlinelibrary.wiley.com
- Tiemstra JD, Kapoor S. Evaluation of scrotal masses. Am Fam Physician 2008; 78: 1165-70. PMID: 19035065 PubMed
- Mirochnik B, Bhargava P, Dighe MK, Kanth N. Ultrasound evaluation of scrotal pathology. Radiol Clin North Am 2012; 50: 317-32. PMID: 22498445 PubMed
Autor*innen
- Marlies Karsch-Völk, Dr. med., Fachärztin für Allgemeinmedizin, München
- Monika Lenz, Fachärztin für Allgemeinmedizin, Neustadt am Rübenberge
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).