Was sind Bronchiektasen?
Definition
Bronchiektasen sind dauerhafte Erweiterungen der mittelgroßen Atemwege (Bronchien) in der Lunge. Die Bronchialwand ist entzündet und verdickt. Die Veränderungen können auf einen Lungenlappen oder ein Lungensegment begrenzt sein oder verstreut in einem oder beiden Lungenflügeln vorkommen. Sie sind meist Folge einer chronischen Lungenerkrankung.
Symptome
Typische Symptome sind chronischer Husten und großvolumiger, schleimiger Auswurf, der aufgrund einer bakteriellen Infektion oft gelb und übelriechend ist. Es können aber auch Reizhusten oder blutiger Auswurf auftreten. Weitere mögliche Symptome sind Atemnot, Brustschmerzen, Abgeschlagenheit und Gewichtsverlust. Während akuter Verschlimmerungen (Exazerbationen) kann auch Fieber auftreten. Manchmal zeigen sich Veränderungen an den Fingern (sog. Trommelschlegelfinger) aufgrund eines chronischen Sauerstoffmangels.
Ursachen
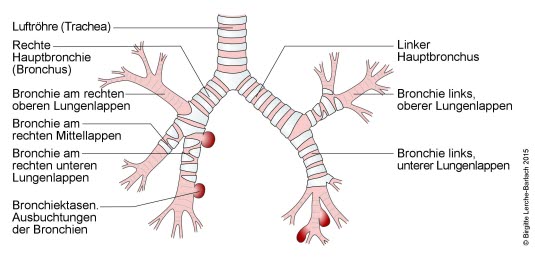
Verschiedene Erkrankungen können zu einer Entzündungsreaktion in den Bronchien führen. Dadurch wird die Schleimhaut der Bronchien geschädigt. Schleim und Bakterien können nicht mehr so gut abtransportiert werden. Die Bronchialwand wird zunehmend geschädigt und buchtet sich aus.
Bronchiektasen sind häufig Folge einer chronischen Lungenerkrankung. Bei bis zu 50 % der Betroffenen lässt sich jedoch keine Grunderkrankung als Ursache feststellen.
Häufige Grunderkrankungen
- Mukoviszidose ist in Deutschland heute wahrscheinlich die häufigste Ursache für Bronchiektasen bei jüngeren Personen. Es handelt sich dabei um eine angeborene Erkrankung, bei der u. a. sehr zäher Schleim in den Lungen produziert wird, der nur schwer aus den Bronchien abtransportiert werden kann.
- Andere seltenere Erbkrankheiten
- Infektionen und Lungenentzündung (heutzutage seltene Ursache aufgrund von Impfungen und besseren Behandlungsmöglichkeiten)
- Chronische Bronchitis (COPD)
- Verschiedene entzündliche Lungenerkrankungen
- Lungenkrebs
- Immunschwäche (z. B. HIV)
Häufigkeit
Die Häufigkeit der Erkrankung ist unklar. Sie wird in Deutschland vermutlich zu selten diagnostiziert. Bronchiektasen treten häufiger bei Frauen und in fortgeschrittenem Alter auf.
Untersuchungen
- Bei den o. g. typischen Symptomen besteht der Verdacht einer Erkrankung.
- Bei der ärztlichen Untersuchung wird der Brustkorb abgehört. Häufig sind feuchte Rasselgeräusche zu hören.
- Die Lungenfunktion wird mittels Spirometrie überprüft.
- Blutuntersuchungen können Hinweise auf mögliche Grunderkrankungen geben.
- Im Röntgenbild können Veränderungen sichtbar sein. Kleinere Bronchiektasen werden jedoch häufig nicht entdeckt.
- Die Computertomografie der Lunge ist bei der Diagnose die wichtigste Untersuchung.
- Der Auswurf (Sputum) wird untersucht, um auslösende Krankheitserreger zu identifizieren.
- In manchen Fällen wird eine Bronchoskopie durchgeführt, bei der die unteren Atemwege mithilfe eines Bronchoskops betrachtet werden.
Behandlung
- Ziel der Therapie ist es, die Lungenfunktion zu verbessern, Beschwerden zu lindern und Verschlimmerungen vorzubeugen.
- Eine evtl. zugrunde liegende Erkrankung sollte behandelt werden.
Physiotherapie
- Mit speziellen Übungen kann ein besserer Abfluss des Schleims gefördert werden.
- Der Schleimabfluss kann auch durch Inhalation mit 7-prozentiger Kochsalzlösung unterstützt werden.
- Atemübungen helfen, die Atmung zu verbessern.
Medikamente
- Um den Abtransport des Schleims zu erleichtern, können Hustenlöser eingenommen werden.
- Wenn es Anzeichen einer Verengung (Obstruktion) der Atemwege gibt, werden Medikamente zur Erweiterung der Atemwege angewendet.
- Infektionen und Verschlimmerungen (Exazerbationen) werden mit Antibiotika behandelt. Die Antibiotika werden gezielt ausgewählt und über 14 Tage verabreicht. In schweren Fällen erfolgt die Behandlung im Krankenhaus.
- Antibiotika können auch vorbeugend eingesetzt werden. Bei mehr als 3 Exazerbationen wird eine Langzeit-Antibiotikatherapie empfohlen.
Operation
- In manchen Fällen ist auch ein chirurgischer Eingriff möglich, bei dem Lungenabschnitte mit Bronchiektasen entfernt werden. Dies setzt allerdings voraus, dass die Schädigung gering und räumlich begrenzt ist.
- Bei weit fortgeschrittener Erkrankung kann eine Lungentransplantation erwogen werden, wenn andere Maßnahmen nicht helfen.
Was können Sie selbst tun?
- Trinken Sie ausreichend Wasser, um den Schleim flüssig zu halten.
- Verzichten Sie auf Rauchen.
- Reinigen Sie täglich Ihre Atemwege. Lassen Sie sich dazu von Physiotherapeut*innen anleiten.
- Regelmäßiges körperliches Training verbessert Ihre Leistungsfähigkeit und verringert die Beschwerden.
Vorbeugung
- Für Patient*innen mit chronischen Atemwegserkrankungen werden von der Ständigen Impfkommission Impfungen gegen Grippe und Pneumokokken empfohlen.
Prognose
Die Krankheit ist chronisch und nicht heilbar. Die Prognose hängt von der Grunderkrankung ab.
Personen mit schwerer Bronchiektasie können unter schwerwiegenden Episoden mit Husten und hohem Blutauswurf leiden. Sie können auch eine Funktionsstörung des Herzens (Rechtsherzinsuffizienz) oder Atemversagen entwickeln.
Um diese schweren Folgen möglichst zu verhindern oder zu lindern, ist eine frühe konsequente Behandlung nötig.
Weitere Informationen
- Mukoviszidose
- Lungenentzündung
- COPD (chronisch obstruktive Lungenerkrankung)
- Bronchiektasen – Informationen für ärztliches Personal
Autorin
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Bronchiektasen. References are shown below.
- Rademacher J, Welte T. Bronchiektasen – Diagnostik und Therapie. Dtsch Arztebl Int 2011; 108(48): 809-15. www.aerzteblatt.de
- European Respiratory Societey. Guideline for the management of adult bronchiectasis. Stand 2017. erj.ersjournals.com
- Ringshausen FC, Roux A, Rademacher J. Bronchiektasen: Vielfach unterschätzt. Dtsch Arztebl 2016. www.aerzteblatt.de
- Gibson GJ, Loddenkemper R, Lundbäck B, Sibille Y. Respiratory health and disease in Europe: the new European Lung White Book. Eur Respir J. 2013 Sep;42(3):559-63. pubmed.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin. Diagnostik und Therapie von erwachsenen Patienten mit Husten. AWMF-Leitlinie Nr. 020-003. S2k, Stand 2019. www.awmf.org
- Boyton RJ, Altmann DM. Bronchiectasis: Current Concepts in Pathogenesis, Immunology, and Microbiology.. Annu Rev Pathol. 2016; 11: 523-54. pubmed.ncbi.nlm.nih.gov
- O’Donnell AE, Barker AF, Ilowite JS, et al. Treatment of idiopathic bronchiectasis with aerosolized recombinant human DNase I. rhDNase Study Group. Chest 1998; 113: 1329-34. pubmed.ncbi.nlm.nih.gov
- Cantin L, Bankier AA, Eisenberg RL. Bronchiectasis. American Journal of Roentgenology 2009; 193:3: 158-171. www.ajronline.org
- Gesellschaft für Pädiatrische Pneumologie. Lungenerkrankung bei Mukoviszidose. AWMF-Registernummer Registernummer 026-022, Stand 2013. (abgelaufen). www.awmf.org
- Chalmers JD, Aliberti S, Blasi F. Management of bronchiectasis in adults. Eur Respir J. 2015 May;45(5):1446-62. pubmed.ncbi.nlm.nih.gov
- Lee AL, Burge A, Holland AE. Cochrane Database Syst Rev. 2013 May 31;(5):CD008351. pubmed.ncbi.nlm.nih.gov
- Allewelt M, de Roux A. New and Current Concepts of Therapy in Non-CF Bronchiectasis. Dtsch Med Wochenschr. 2016 May;141(10):694-9. pubmed.ncbi.nlm.nih.gov
- Robert Koch-Institut. Empfehlungen der Ständigen Impfkommission für 2017/2018. www.rki.de
- Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin. Lungenerkrankung bei Mukoviszidose. Modul 2: Chronische Pseudomonas – Infektion. AWMF-Registernummer 020-018, Stand 2017. www.awmf.org
- Cymbala AA, Edmonds LC, Bauer MA, Jederlinic PJ, May JJ, Victory JM, et al. The disease-modifying effects of twice-weekly oral azithromycin in patients with bronchiectasis. Treat Respir Med 2005; 4: 117-22. pubmed.ncbi.nlm.nih.gov
- Evans DJ, Bara A, Greenstone M. Prolonged antibiotics for purulent bronchiectasis in children and adults. Cochrane Database of Systematic Reviews, Jan 13, 2011. Art. No.: CD001392. DOI: 10.1002/14651858.CD001392.pub2. www.cochranelibrary.com
- Barker AF, Couch L, Fiel SB, Gotfried MH, Ilowite J, Meyer KC, et al. Tobramycin solution for inhalation reduces sputum Pseudomonas aeruginosa density in bronchiectasis. Am J Respir Crit Care Med 2000; 162: 481-5. pubmed.ncbi.nlm.nih.gov
- Orriols R, Roig J, Ferrer J, Sampol G, Rosell A, Ferrer A, et al. Inhaled antibiotic therapy in non-cystic fibrosis patients with bronchiectasis and chronic bronchial infection by Pseudomonas aeruginosa. Respir Med 1999; 93: 476-80. pubmed.ncbi.nlm.nih.gov
- BfArM: Fluorchinolone: Einschränkungen in der Anwendung aufgrund von möglicherweise dauerhaften und die Lebensqualität beeinträchtigenden Nebenwirkungen 16.11.18. www.bfarm.de