Was versteht man unter Kindbettfieber?
Der Begriff Wochenbett bezeichnet die ersten 6–8 Wochen nach der Geburt. In diesem Zeitraum, nach beendeter Schwangerschaft und Geburt, kommt es zu großen Veränderungen im Körper der Mutter. Unter anderem kann die Mutter Fieberschübe bekommen. Solche Schübe sind in der Regel von kurzer Dauer und verursachen wenige oder keine Beschwerden. In einigen Fällen hält das Fieber über mehrere Tage an, dann spricht man von Kindbettfieber. Die Ursachen für Kindbettfieber können vielfältig sein, aber meistens geht es von einer Entzündung der Gebärmutter aus.
Entzündung der Gebärmutter
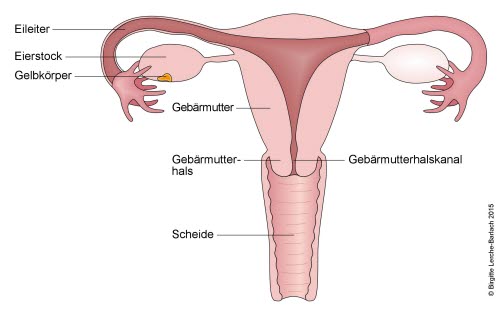
Normalerweise ist die Gebärmutter gegen das Eindringen von Bakterien durch die Scheide geschützt. Einerseits, weil in der Scheide ein saures Milieu herrscht, das viele Bakterien nicht vertragen. Andererseits, weil die Öffnung der Gebärmutterhöhle teilweise geschlossen ist, unter anderem durch einen zähen Schleim, der es Bakterien erschwert, in die Gebärmutterhöhle einzudringen. Während der Schwangerschaft ist die Gebärmutterhöhle ebenfalls geschlossen, denn es bilden sich sogenannte Fruchthüllen, die den Fötus umgeben und den Gebärmutterhals verschließen. Diese Schutzmechanismen werden jedoch während und kurz nach der Geburt außer Kraft gesetzt.
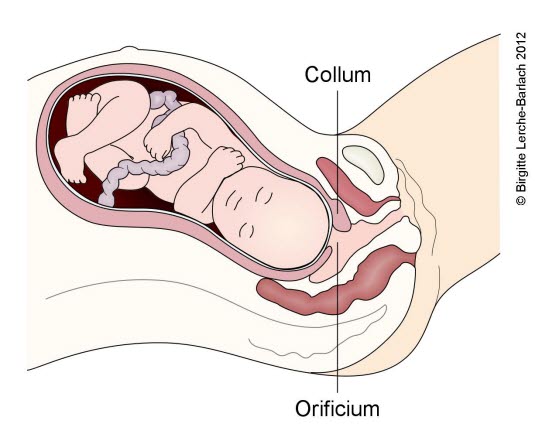
Bei der Geburt reißen die Fruchthüllen auf und der enge Gebärmutterhals weitet sich. Jetzt können Bakterien in die Gebärmutter gelangen. Darüber hinaus können die Gebärmutterkontraktionen (Wehen) dazu führen, dass Bakterien in das, die Gebärmutter umgebende Gewebe gepresst werden. Dass Bakterien in die Gebärmutterhöhle gelangen, ist daher ein relativ normales Phänomen, durch das die wenigsten erkranken. Es gibt jedoch Risikofaktoren, die die Wahrscheinlichkeit erhöhen, dass eine Entzündung entsteht.
Risikofaktoren
Das größte Risiko geht von Kaiserschnitten aus. Dabei wird die Gebärmutter über einen Eingang durch die Haut geöffnet wird, durch den Bakterien eindringen können. Trotzdem kommen schwere Entzündungen der Gebärmutter beim Kaiserschnitt relativ selten vor. Andere Risikofaktoren sind: eine lange Geburt (über 12 Stunden), vorzeitiger Blasensprung – öffnet die Gebärmutterhöhle für einen längeren Zeitraum, sodass Bakterien eindringen können, Verletzungen (Risse) im Gebärmutterhals oder der Scheidenwand, wiederholte Untersuchungen der Scheide und/oder Verwendung von Überwachungsinstrumenten durch die Scheide während der Geburt.
Symptome und Beschwerdebilder
Wie der Name schon sagt, ist Fieber das auffälligste Anzeichen für Kindbettfieber. Da dies auf verschiedene Erkrankungen zurückzuführen sein kann, beispielsweise auf eine Gebärmutterentzündung, eine Brust-, Nierenbecken-, Wund- oder Venenentzündung, können die Beschwerden von Frau zu Frau unterschiedlich sein.
Die häufigste und gefährlichste Ursache ist, wie beschrieben, die Entzündung der Gebärmutter. Eine solche Entzündung kann, neben Fieber und Erschöpfung, Schmerzen und Unwohlsein im Unterbauch hervorrufen, und es kann zudem zu einem übelriechenden Ausfluss aus der Gebärmutter kommen. Dennoch ist die Patientin in der Regel nicht schwer krank.
Bei der Untersuchung wird der Arzt feststellen, dass die Gebärmutter sehr schmerzt. Bluttests bestätigen, dass eine Infektion vorliegt. In einigen Fällen wird ein Ultraschall gemacht, um zu kontrollieren, ob sich ein Geschwür (Abszess) im Becken gebildet hat. In seltenen Fällen, in denen die Behandlung nicht anschlägt, kann eine CT durchgeführt werden, in Ausnahmefällen muss die Bauchhöhle laparoskopisch untersucht werden, um die Ursache zu finden.
Behandlung
Da die Ursache des Kindbettfiebers eine Entzündung in der Gebärmutter ist, erfolgt die Behandlung mit einem Antibiotikum, also einem Medikament, das Bakterien abtötet. Die meisten Patientinnen erkranken nur leicht, sodass sie mit Tabletten behandelt werden. In Ausnahmefällen, bei schwerer Erkrankung, muss das Medikament zu Beginn der Behandlung direkt in den Blutkreislauf gegeben werden. In einigen wenigen Fällen entwickelt sich gleichzeitig eine Venenentzündung im Becken. Diese muss zusätzlich zum Antibiotikum mit einem Antikoagulans behandelt werden, einem Medikament, das die Bildung von Blutgerinnseln verhindert.
Prognose
Die allermeisten Fälle von Kindbettfieber verlaufen ohne Komplikationen und die Behandlung dauert 1–2 Wochen. In seltenen Fällen können sich eine Blutvergiftung oder Blutgerinnsel entwickeln, die eine intensivere Behandlung erfordern. Eine starke Gebärmutterentzündung und eine eventuelle Entzündung des Gewebes außerhalb der Gebärmutter, können in einigen Fällen zu Unfruchtbarkeit führen, also zum Verlust der Fähigkeit, erneut schwanger zu werden.
Weiterführende Informationen
- Gebärmutter
- Vorzeitiger Blasensprung
- CT
- Kindbettfieber – für ärztliches Personal
Autoren
- Philipp Ollenschläger, Medizinjournalist, Köln
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Postpartale Endometritis. References are shown below.
- Schrey-Petersen S, Tauscher A, Dathan-Stumpf A, Stepan H. Diseases and complications of the puerperium. Dtsch Arztebl Int 2021; 118: 436– 46. DOI: 10.3238/arztebl.m2021.0168. www.aerzteblatt.de
- Smaill FM, Grivell RM. Antibiotic prophylaxis versus no prophylaxis for preventing infection after cesarean section. Cochrane Database Syst Rev 2014. www.cochranelibrary.com
- Singh N, Sethi A. Endometritis - Diagnosis,Treatment and its impact on fertility - A Scoping Review. JBRA Assist Reprod. 2022 Aug 4;26(3):538-546. www.ncbi.nlm.nih.gov
- Declercq E, Barger M, Cabral HJ, et al. Maternal outcomes associated with planned primary cesarean births compared with planned vaginal births. Obstet Gynecol 2007; 109:669. PubMed
- Mackeen AD, Packard RE, Ota E, Speer L. Antibiotic regimens for postpartum endometritis. Cochrane Database of Systematic Reviews 2015, Issue 2. Art. No.: CD001067. DOI: 10.1002/14651858.CD001067.pub3. DOI
- Gesellschaft für Neonatologie und Pädiatrische Intensivmedizin (GNPI). Prophylaxe der Neugeborensepsis- frühe Form - durch Streptokokken der Gruppe B. AWMF-Leitlinie Nr. 024/020.S2k, Stand 2016 (abgelaufen). www.awmf.org