Was sind vergrößerte Brustdrüsen bei Jungen und Männern?
Die Vergrößerung einer oder beider Brustdrüsen bei Männern aufgrund von vermehrtem Drüsengewebe nennt man Gynäkomastie. Eine vergrößerte Brust bei Jungen und Männern kann auch durch eine Fettansammlung im Brustbereich bedingt sein und wird dann als Lipomastie oder Pseudogynäkomastie bezeichnet.
Die Gynäkomastie ist keine eigenständige Erkrankung, sondern ein Symptom eines hormonellen Ungleichgewichts.
Häufigkeit
- Bis zu 90 % der männlichen Neugeborenen haben vergrößerte Brustdrüsen, die sich innerhalb von 4 Wochen zurückbilden.
- Rund 60 % aller Jungen in der Pubertät haben vorübergehend vergrößerte Brustdrüsen, besonders im Alter von 14 Jahren.
- Unter 1 % der erwachsenen Männer ist betroffen.
Beurteilung der vergrößerten Brustdrüsen bei Jungen/Männern
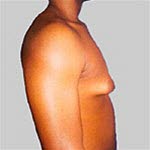
Die Erscheinung ist harmlos und geht bei den meisten Jungen in der Pubertät wieder vorüber. Bei Erwachsenen kann sie jedoch auf eine Erkrankung hindeuten. Bei einem Viertel der Betroffenen kann keine Ursache gefunden werden.
Was ist die Ursache für vergrößerte Brustdrüsen?
Häufige und meist nicht behandlungsbedürftige Ursachen
- Physiologische Gynäkomastie
- Vergrößerte Brustdrüsen sind bei neugeborenen Jungen und Jungen im jugendlichen Alter normal, können aber auch bei Männern über 50 Jahren auftreten.
- Die Brustdrüse bildet sich bei Neugeborenen innerhalb von 4 Wochen zurück.
- Über die Hälfte aller Jungen in der Pubertät bekommt vergrößerte Brustdrüsen, die durch die hormonellen Veränderungen hervorgerufen werden. Der typische Verlauf beginnt im Alter von 13–14 Jahren und verschwindet nach 6 Monaten bis 2 Jahren von selbst wieder.
- Anhaltende Gynäkomastie in der Pubertät
- Wenn die Symptome nach 2 Jahren oder nach Vollendung des 17. Lebensjahrs noch bestehen, sollte eine Untersuchung eingeleitet werden.
- Die häufigsten Ursachen der nicht-physiologischen Gynäkomastie sind die Einnahme bestimmter Medikamente oder Drogen oder eine zugrunde liegende Erkrankung.
- Wenn keine andere Ursache gefunden wird und die Patienten eine Behandlung wünschen, können östrogenhemmende Mittel verschrieben werden. Alternativ kann die Brustdrüse in einer Operation entfernt werden.
Häufige Ursachen mit möglichem Behandlungsbedarf
- Einnahme von Medikamenten
- An zweiter Stelle der Ursachen für nicht-physiologische Gynäkomastie steht die Einnahme von Medikamenten oder Drogen.
- Häufige Ursachen sind Neuroleptika, antiretrovirale Medikamente zur Behandlung von HIV, Antiandrogene zur Behandlung von Prostataerkrankungen sowie Spironolacton. Auch bestimmte Kosmetika, z. B. östrogenhaltiges Haarwasser, können eine Brustdrüsenvergrößerung verursachen. Wenn Sie diese Medikamente absetzen, normalisiert sich das Brustgewebe innerhalb von 3 Monaten wieder.
- Drogenkonsum
- Anabolika führen oft zu einer dauerhaften Vergrößerung der Brustdrüsen.
- Ebenso kann die Einnahme von Marihuana, Heroin und Amphetamin eine bleibende Brustdrüsenvergrößerung zur Folge haben.
- Schrumpfleber (Leberzirrhose)
- Die häufigste Ursache dafür ist Alkoholmissbrauch.
- Eine reduzierte Leberfunktion führt dazu, dass Östrogen schlechter abgebaut wird, wodurch es zu einem erhöhten Östrogenspiegel kommt.
- Typische Symptome sind Erschöpfung, Juckreiz und Hautveränderungen. Bei manchen Personen vergrößert sich die Brust.
Seltene, eventuell behandlungsbedürftige Ursachen
- Hypogonadismus, z. B. Klinefelter-Syndrom
- Die Hoden produzieren zu wenig Testosteron.
- Die Erkrankung ist selten, sollte aber bei Jugendlichen mit anhaltender Brustdrüsenvergrößerung in Betracht gezogen werden.
- Der Junge ist vom Wuchs her kleiner als der Abstand zwischen seinen ausgestreckten Armen.
- Die Hoden sind klein. Die sekundären Geschlechtsmerkmale, wie z. B. Schambehaarung, fehlen. Das einzige Anzeichen kann eine vergrößerte Brustdrüse sein.
- Schilddrüsenüberfunktion (Hyperthyreose)
- Typische Symptome sind Herzklopfen, Hitzewallungen, Nervosität, Reizbarkeit, Angstzustände, Gewichtsabnahme trotz gutem Appetit, Schweißausbrüche, Wärmeintoleranz und Augenbeschwerden.
- Bei 10–40 % aller betroffenen Männer tritt eine vergrößerte Brustdrüse auf.
- Hodenkrebs
- Diese Erkrankung kann zu einer verminderten Produktion der männlichen Geschlechtshormone führen.
- Meistens sind Männer im Alter von 20–40 Jahren betroffen.
- Dabei fühlt sich der Hoden fest an und ist meist nicht schmerzempfindlich. Bei manchen Patienten kann sich die Brust vergrößern.
- Chronische Nierenkrankheit
- Durch den erhöhten Prolaktinspiegel und eine verminderte Eiweißzufuhr kommt es zu zu einer verringerten Produktion von Testosteron. Dadurch können sich die Brustdrüsen vergrößern.
- Typische Symptome der Erkrankung sind Appetitlosigkeit, Müdigkeit, Depression, Übelkeit, Juckreiz, Schluckauf, Durst, kognitive Einschränkungen, Blutarmut, Muskelkrämpfe, Knochen- und Gelenkbeschwerden.
- Brustkrebs bei Männern
- Brustkrebs ist bei Männern sehr selten. Nur rund 1 % aller Brustkrebs-Betroffenen sind Männer.
- Trotzdem sollte die Erkrankung vor allem bei einseitiger Brustvergrößerung ausgeschlossen werden.
- Männer mit Klinefelter-Syndrom haben im Vergleich zu anderen Männern ein 16- bis 30-mal höheres Risiko, an Brustkrebs zu erkranken.
Wann sollten Sie einen Arzt aufsuchen?
Wenn Sie sich hinsichtlich der Ursache unsicher sind und starke Beschwerden haben, sollten Sie einen Arzt konsultieren.
Wie geht der Arzt vor?
Krankengeschichte (Anamnese)
Der Arzt wird Ihnen eventuell folgende Fragen stellen:
- Wie lange haben Sie diese Symptome schon?
- Leiden Sie an anderen Erkrankungen?
- Nehmen Sie Medikamente ein?
- Können die Beschwerden dadurch verursacht sein, dass Sie Anabolika, Drogen oder Alkohol missbrauchen?
- Haben Sie in letzter Zeit Gewicht zu- oder abgenommen?
- Gibt es Fälle von Brustkrebs bei nahen Verwandten?
Ärztliche Untersuchung
Der Arzt führt eine allgemeine körperliche Untersuchung durch, mit besonderer Beachtung von Brust, Herz, Bauch (Leber) und Hoden. Er tastet Brust und Achselhöhlen ab und kontrolliert den Verlauf der Brustdrüsenvergrößerung.
Weitere Untersuchungen
In den meisten Fällen sind keine weiteren Untersuchungen notwendig, ggf. werden Blut- und Hormonuntersuchungen durchgeführt.
Je nach Verdacht auf bestimmte Grunderkrankungen können Ultraschall- oder Röntgenaufnahmen veranlasst werden.
Überweisung an Spezialisten
Bei unklarer Diagnose erfolgt eine Überweisung.
Behandlung und Empfehlungen
In den meisten Fällen ist keine Behandlung erforderlich. Vergrößerte Brustdrüsen in der Pubertät bilden sich in der Regel innerhalb von 2 Jahren von selbst zurück.
Wenn die Brustdrüsenvergrößerung durch Medikamente ausgelöst wird, verschwindet sie nach dem Absetzen der Medikamente wieder. Zugrunde liegende Erkrankungen sollten behandelt werden.
Wenn keine Ursache gefunden wird, kann eine anhaltende Brustdrüsenvergrößerung in einer kosmetischen Operation korrigiert werden.
Vermeiden Sie mechanische Irritationen, die zu einer Schwellung der Brustdrüse führen können.
Weitere Informationen
- Gynäkomastie – Informationen für ärztliches Personal
Autoren
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Gynäkomastie . References are shown below.
- Deutsche Dermatologische Gesellschaft. Gynäkomastie im Erwachsenenalter. AWMF-Leitlinie Nr. 013-039, Stand 2016. www.awmf.org
- Deutsche Gesellschaft für Kinder- und Jugendmedizin. Gynäkomastie. AWMF-Leitlinie Nr. 027-028, Stand 2011. www.awmf.org
- Dickson G. Gynecomastia. Am Fam Physician 2012; 85: 716-22. American Family Physician
- Braunstein GD. Clinical practice. Gynecomastia. N Engl J Med 2007; 357: 1229-37. New England Journal of Medicine
- Durmaz E, Ozmert EN, Erkekoglu P, et al. Plasma phthalate levels in pubertal gynecomastia. Pediatrics 2010; 125: e122-e129. www.ncbi.nlm.nih.gov
- Den Hond E, Dhooge W, Bruckers L, et al. Internal exposures to pollutants and sexual maturation in Flemish adolescents. J Expo Sci Environ Epidemiol 2011; 21: 224-33. PubMed
- Georgiadis E, Papandreou L, Evangelopoulou C, et al. Incidence of gynaecomastia in 954 young males and its relationship to somatometric parameters. Ann Hum Biol 1994; 21: 579-87. PubMed
- Lawrence SE, Faught KA, Vethamuthu J, Lawson ML. Beneficial effects of raloxifene and tamoxifen in the treatment of pubertal gynecomastia. J Pediatr 2004; 145: 71-6. PubMed
- Mönig H, Domm C, Wegner J. Diagnostik und Therapie der Gynäkomastie. J Klin Endokrinol Stoffw 2012; 5: 34-8. www.kup.at
- Roke Y, van Harten PN, Boot AM, Buitelaar JK. Antipsychotic medication in children and adolescents: a descriptive review of the effects on prolactin level and associated side effects. J Child Adolesc Psychopharmacol 2009; 19: 403-14. PubMed
- McKenna C, Burch J, Suekarran S, et al. A systematic review and economic evaluation of the clinical effectiveness and cost-effectiveness of aldosterone antagonists for postmyocardial infarction heart failure. Health Technol Assess 2010; 14: 1-162. PubMed
- Engbaek M, Hjerrild M, Hallas J, Jacobsen IA. The effect of low-dose spironolactone on resistant hypertension. J Am Soc Hypertens 2010; 4: 290-4. PubMed
- Eckman A, Dobs A. Drug-induced gynecomastia. Expert Opin Drug Saf 2008; 7: 691-702. PubMed
- Messina M. Soybean isoflavone exposure does not have feminizing effects on men: a critical examination of the clinical evidence. Fertil Steril 2010; 93: 2095-2104. PubMed
- Basaria S. Androgen abuse in athletes: detection and consequences. J Clin Endocrinol Metab 2010; 95: 1533-43. PubMed
- Visootsak J, Graham JM Jr. Klinefelter syndrome and other sex chromosomal aneuploidies. Orphanet J Rare Dis 2006; 1: 42. PubMed
- Harris M, Rizvi S, Hindmarsh J, Bryan R. Testicular tumour presenting as gynaecomastia. BMJ 2006; 332: 837. British Medical Journal
- Daniels IR, Layer GT. Testicular tumours presenting as gynaecomastia. Eur J Surg Oncol 2003; 29: 437-9. PubMed
- Iglesias P, Carrero JJ, Díez JJ. Gonadal dysfunction in men with chronic kidney disease: clinical features, prognostic implications and therapeutic options. J Nephrol 2012; 25: 31-42. PubMed
- Mehrotra R, Kopple JD. Nutritional management of maintenance dialysis patients: why aren't we doing better? Annu Rev Nutr 2001; 21: 343-79. PubMed
- Dundar B, Dundar N, Erci T, Bober E, Büyükgebiz A. Leptin levels in boys with pubertal gynecomastia. J Pediatr Endocrinol Metab 2005; 18: 929-34. PubMed
- Muñoz Carrasco R, Alvarez Benito M, Muñoz Gomariz E, Raya Povedano JL, Martínez Paredes M. Mammography and ultrasound in the evaluation of male breast disease. Eur Radiol 2010; 20: 2797-2805. PubMed
- Hanavadi S, Banerjee D, Monypenny IJ, Mansel RE. The role of tamoxifen in the management of gynaecomastia. Breast 2006; 15: 276-80. PubMed
- Ozen H, Akyol F, Toktas G, et al. Is prophylactic breast radiotherapy necessary in all patients with prostate cancer and gynecomastia and/or breast pain? J Urol 2010; 184: 519-24. PubMed