Allgemeine Informationen
Definition
- Einteilung in:
- Frühe Blutungen: vaginale Blutungen im ersten Trimenon
- Blutung in der Spätschwangerschaft: Blutungen im 2. und 3. Trimenon
Häufigkeit
- Bei ungefähr 25 % aller schwangeren Frauen treten in den ersten Wochen der Schwangerschaft Blutungen auf, bei der Hälfte von ihnen kommt es zu einer Fehlgeburt.1-2
- 20–30 % der Frauen, bei denen die Geburt am berechneten Geburtstermin erfolgt, haben während der Schwangerschaft Blutungen gehabt.
- Wenn sich die befruchtete Eizelle in der Gebärmutterwand eingenistet hat, treten bei 10–15 % Blutungen auf.
- Blutungen während des letzten Trimesters (von Beginn der Woche 29 an) treten als Komplikation bei 4 % aller Schwangerschaften auf.
Diagnostische Überlegungen
Während des ersten Trimenons
- Frühe Blutungen können Symptome einer Fehlgeburt sein.
- Seltenere Ursachen sind blutende Zervixpolypen, Zervizitis, vaginale Infektionen oder Zervixkarzinom.
- Bei Schmerzen und vaginaler Blutung sollte auch die Möglichkeit einer extrauterinen Schwangerschaft in Betracht gezogen werden.
- Blutungen während des ersten Trimenons scheinen auch auf einen leichten Anstieg des Risikos einer Frühgeburt und Plazentaablösung im weiteren Schwangerschaftsverlauf hinzudeuten.3
Auftreten im zweiten und dritten Trimenon
- Während des zweiten und dritten Trimenons können Placenta praevia, Plazentalösung oder Schmierblutungen im Sinner einer Zeichnungsblutung bei Geburtsbeginn die Ursache sein.
- Die Anamnese sowie die körperliche Untersuchung, eine Ultraschalluntersuchung, um die Lage der Plazenta zu bestimmen, und eine kurze Beobachtung sind in der Regel ausreichend, um zwischen weniger schweren und schweren Fällen von vaginalen Blutungen in der Spätschwangerschaft zu unterscheiden.4
- Eine digitale vaginale Untersuchung sollte nicht durchgeführt werden, bevor durch Ultraschall eine Placenta praevia ausgeschlossen werden konnte.5
Klinische Epidemiologie
- Bei 20–30 % der Schwangerschaften, die vollständig ausgetragen werden, treten Blutungen auf.
- Von allen klinisch bestätigten Schwangerschaften entwickeln sich mindestens 70 % zu lebensfähigen Feten und werden mit Lebendgeburten abgeschlossen, unabhängig von der geburtshilflichen Anamnese.
Gründe für den Arztbesuch
- In den meisten Fällen befürchtet die Patientin eine Fehlgeburt oder dass mit dem Ungeborenen etwas nicht in Ordnung ist.
- Manchmal ist sich die Patientin ihrer Schwangerschaft nicht bewusst und sucht Hilfe wegen unregelmäßiger Menstruation.
Differentialdiagnosen
- Drohender Abort oder Abort
- Extrauterine Schwangerschaft
- Zervixkarzinom
- Placenta praevia
- Abruptio placentae
- Blutende Vasa praevia
ICPC-2
- W03 Blutung i. d. Schwangerschaft
ICD-10
- O20 Blutung in der Frühschwangerschaft
- O44 Placenta praevia
- O45 Vorzeitige Plazentalösung [Abruptio placentae]
- O46 Präpartale Blutung, anderenorts nicht klassifiziert
Differenzialdiagnosen
Implantationsblutung
- Die Implantation (Einnistung) der Blastozyste im Endometrium kann zu schwachen Blutungen führen, die etwa zur Zeit der erwarteten Menstruationsblutung auftreten.
Abort (Fehlgeburt)
- Einteilung in frühe Fehlgeburt (vor Ende der 12. SSW) und späte (nach der 12- SSW). Die frühen treten am häufigsten auf.
- Bei einer drohenden Fehlgeburt (Abortus imminens) treten vaginale Blutungen auf, die manchmal von mäßigen Schmerzen im Unterbauch begleitet werden. Der Gebärmutterhals (Zervix) ist geschlossen, die Blutung ist schwach, der Uterus entsprechend der Dauer der Schwangerschaft vergrößert. Bei der Ultraschalluntersuchung wird eine intrauterine Schwangerschaft mit lebenden Feten festgestellt.
- Während einer Fehlgeburt treten reichliche Blutungen mit hellroter Färbung auf. Die Schmerzen kommen stoßweise, und werden nach und nach mehr anhaltend. Offene Zervix und Schwangerschaftsprodukte in der Vagina oder im Zervikalkanal.
- Beim vollständiger Abort (Abortus completus) sind Fetus und Plazenta bereits ausgestoßen. Nur noch minimale Blutungen und gut kontrahierter Uterus mit geschlossener Zervix.
Extrauterine Schwangerschaft, ektopische Schwangerschaft
- Definition:
- Extrauterine Schwangerschaften sind Schwangerschaften außerhalb der Gebärmutterhöhle (in der Tube, den Ovarien, der Bauchhöhle oder im Mesosalpinx).
- Ektopische Schwangerschaften umfassen die oben genannten Lokalisationen sowie Schwangerschaften in der Gebärmutter, aber außerhalb der Gebärmutterhöhle lokalisiert sind: Zervix oder intramuraler Abschnitt des Eileiters.
- Es kommt zu einer Symptomtriade mit Schmerzen, ausgebliebener Menstruation und leichter Vaginalblutung. Die Schwangerschaft besteht seit ca. sechs bis acht Wochen.
- Prädisponierende Faktoren sind vorherige Tubenligatur (Z.n. Sterilisation), vorangegangene Eileiterschwangerschaft, Salpingitis oder Blinddarmentzündung, Schwangerschaft durch in-vitro-Fertilisation oder Ovulationsinduktion, fortgeschrittenes Alter, Schwangerschaft trotz Spirale oder Anwendung der Minipille.
- Schmerzen und Blutungen bei Frauen mit Spirale können auf einer ektopischen Schwangerschaft beruhen.
- Der Schmerz ist in der Regel lokalisiert, kann aber auch diffus oder bilateral sein:
- Vor einer Ruptur ist der Schmerz oft vage, aber kolikartig.
- Bei einer Ruptur verschärft er sich akut und kann durch die peritoneale Reizung sehr stark werden.
- Bei Ruptur drohender Schock aufgrund starker Blutung mit vitaler Gefährdung.
Trophoblasterkrankung
- Blasenmole:
- Eine gutartige Erkrankung
- Schnelleres Wachstum des Uterus als erwartet, Hyperemesis, traubenförmige Blasen aus dem Gebärmutterhals, Blutungen aus der Zervix, Erhöhungen des Blutdrucks und Proteinurie vor der 20. Schwangerschaftswoche kommen häufig vor.6
- Bösartige Trophoblasterkrankung (Chorionkarzinom):
- Invasiver Wuchs im Myometrium mit eventueller vaskulärer und hämatogener Fernmetastasierung.6
- Persistierende oder rezidivierende Vaginalblutungen nach Schwangerschaft, weiterhin hoher ß-hCG-Wert, und Symptome von Metastasen.
- Die Frühsymptome können durch Metastasen in z.B. Lunge und Gehirn entstehen.
Andere Ursachen vorzeitiger Blutungen
- Partielle Ablösung (seitliche Ablösung) der Plazenta, Hämatome können manchmal durch Ultraschall identifiziert werden.
- Zustände, die nicht mit der Schwangerschaft zusammenhängen, sind:
- Zervixpolypen, Zervixkarzinom, Zervizitis, vaginale Infektionen.
-
- Solche Faktoren werden durch gynäkologische Untersuchungen diagnostiziert oder ausgeschlossen
Placenta praevia
- Eine Placenta praevia, bei der die Plazenta zu tief (im ausgeprägtesten Fall vor der Zervix) sitzt, kann eine Ursache für Blutungen während der zweiten Hälfte der Schwangerschaft darstellen.
- Wird mit Ultraschall bei über 5 % aller schwangeren Frauen in den 18.- 20. SSW nachgewiesen und erfordert anhaltende aufmerksame medizinische Kontrolle.
- Die Häufigkeit sinkt auf 0,5 % bei der Geburt, da das Uteruswachstum dazu führt, dass die Plazenta sich vom inneren Gebärmuttermund zurückzieht.
- Schmerzlos
- Verhindert die Fixierung des vorhergehenden Fetusteils im Becken und kann somit eine abnorme fetale Position ergeben, bei dem der vorangehende Teil hoch und beweglich ist.
Abruptio placentae
- Plötzliche Blutungen gegen Ende der Schwangerschaft.
- Häufig mit Schmerzen verbunden.
- Der Uterus ist gespannt und bei Palpation empfindlich, mit deutlicher Druckempfindlichkeit über dem Bereich der Ablösung.
- Prä-Schockzustand und sich entwickelnder Kreislaufkollaps.
- Partielle zentrale oder seitliche Ablösungen kommen ebenfalls vor. Dabei in der Regel schwächere Blutungen und weniger dramatische Symptome.
Zeichnungsblutung
- Schmierblutungen im Sinne einer Zeichnungsblutung treten oftmals beim Einsetzen der Geburt aufgrund der Dilatation der Zervix auf.
- In der Regel spärliche, dunkle Blutungen, können jedoch auch deutlich stärker ausfallen.
Andere Ursachen von Blutungen in der Spätschwangerschaft
- Schleimhautrisse der Vagina (z.B. nach Geschlechtsverkehr), Zervixpolypen und Zervixkarzinom sind seltene Ursachen.
- Vulvavarizen
- Rupturen von fetalen Gefäßen in den Eihäuten (Vasa praevia) können beim Abgang des Wassers oder bei einer Amniotomie auftreten. Dies führt zu lebensbedrohlichen fetalen Blutungen.
Anamnese
Wichtige Fragen
Datum der letzten Menstruation
- Regelmäßige Menstruation? Datum des ersten Tages der letzten Periode?
- Entsprachen die Blutungen einer normalen Menstruationsblutung?
Beschreibung der Blutungen
- Menge und Dauer?
- Koagel und Reste von Membranen?
Andere Symptome
- Schmerzen?
- Wehen?
- Beeinträchtigter Allgemeinzustand?
- Hypertonie? Proteinurie? (Präeklampsie?)
- Bauchtrauma in der Anamnese?
Klinische Untersuchung
Allgemein
- Blutdruck und Puls, vorsichtige Palpation des Bauches
- Warnzeichen:
- Hypotonie, Tachykardie und Anzeichen einer hämodynamischen Instabilität bei der Mutter sind besorgniserregende Symptome und erfordern sofortige intravenöse Infusion, Flüssigkeitszufuhr und Zugang zu Blutprodukten.4
Speziell
- Gynäkologische Untersuchung mit Inspektion des Muttermundes und bimanueller Palpation ohne vorangehende Sonografie nur während des ersten Trimesters.
- Uterus vergrößert?
- Ist der Mottermund geöffnet oder geschlossen?
- Eine geöffneter Muttermund oder sichtbare Rückstände einer Fehlgeburt weisen auf einen unaufhaltbaren Abort hin.
- Anzeichen für lokale Erklärungen für die Blutungen?
- Zervizitis, Vaginitis, Zystitis, Trauma, Zervixkarzinom oder Polypen
Ektopische Gravidität?s
- Lokalisierter Schmerz jenseits des Uterus und möglicherweise tastbare Resistenz kann auf eine ektopische Gravidität hinweisen.
- Der Verdacht erhärtet sich bei Anzeichen einer hämodynamischen Instabilität.
- Während des zweiten und dritten Trimesters ist die Regel, eine vaginale Exploration nur sehr restriktiv auszuführen:
- Vaginale Untersuchungen möglichst im Krankenhaus nach sonografischem Ausschluss einer Placenta praevia in Sectiobereitschaft
Ergänzende Untersuchungen
- ß-hCG im Urin:
- Wird bei frühen Blutungen vorgenommen, wenn die Schwangerschaft nicht bereits sicher nachgewiesen wurde.
- Wird von der Plazenta nach der Implantation der Blastozyste erzeugt. Die Produktion beginnt etwa 8 Tage (frühstens 7 Tage) nach der Konzeption.
- ß-hCG im Blut:
- z.B. bei Verdacht auf gestörte Frühgravidität
- V.a. Extrauteringravidität
- V.a. Trophoblasterkrankung
- Chlamydien und Gonorrhö?
- Bei Verdacht auf eine zugrunde liegende Infektionskrankheit Untersuchung auf Chlamydien und Gonorrhö.
- Hb, Hk, Thrombozyten?
- Bei stärkeren Blutungen im zweiten und dritten Trimester Untersuchung Hb, Hk, Thrombozyten.
Weitere Untersuchungen
- Ultraschalluntersuchung:
- Fruchthöhle mit Nachweis von fetalen Strukturen?
- Größe, Herzaktion, Lokalisierung, Besonderheiten?
- bei unsicheren oder pathologischen Befunden Verlaufskontrolle
- Blutuntersuchungen:
- Hb, Hk, Thrombozyten, Fibrinogengehalt, Koagulationsstatus, Blutgruppe
- Kontinuierliche Überwachung des Fötus während der letzten Hälfte der Schwangerschaft empfohlen7:
- Abnorme fetale Herzfrequenzen können darauf hindeuten, dass eine Notsektio vorgenommen werden muss, bevor die Ursachen der Blutungen bekannt sind.
Maßnahmen und Ratschläge
Wann ist eine Überweisung erforderlich?
- Bei Vaginalblutungen während des letzten Teils der Schwangerschaft ist die Frau sofort an einen Gynäkologen, bei starken Blutungen unverzüglich an eine Spezialabteilung zu überweisen.
- Überweisung an Ultraschalluntersuchung/Gynäkologen während des ersten Trimesters:
- Bei vaginalen Blutungen insbesondere mit zunehmenden Schmerzen
- Bei schweren Blutungen:
- Eine Ultraschalluntersuchung zeigt Spontanabort oder intakte Schwangerschaft.
- Wenn ein intrauteriner Embryo mit Herzaktivität gesehen wurde, ergab eine Studie, dass das Risiko einer Fehlgeburt bei Frauen unter 35 Jahren etwa 2 % betrug und bei Frauen über 35 Jahren 16 %.8-9
- Bei Blutungen in den letzten beiden Trimestern sollte ggf. ärztlich begleiteter Transport in die Klinik:
- ggf. intravenöse Infusionstherapie während des Transports
- Die meisten Fehlgeburten im ersten Trimester sind vollständig (Abortus completus) und treten spontan ohne Intervention auf:1
- Abzuwarten oder eine medikamentöse Behandlung mit Misoprostol kann ebenso wirksam wie eine Kürettage sein und ist sicherer.10
Indikationen zur Krankenhauseinweisung
- Bei Blutungen im ersten Trimenon nur wenn ambulante gynäkologische Führung nicht möglich.
- Bei Blutungen in den letzten beiden Trimestern.
Empfehlung
- Bei einer kurzen, leichte Blutung ohne andere Symptome und Befunde kann es angebracht sein, nach gynäkologiscer Untersuchung ein paar Tage abzuwarten und zu beobachten.
- Bei zunehmenden Symptomen kurzfristige Wiedervorstellung
- Schweres Heben und große körperliche Belastungen sowie Geschlechtsverkehr sollten vermieden werden.
- Bei Rhesus-negativen Patientinnen bei Blutung in der Schwangerschaft an die Anti-D-Prophylaxe denken, um einer Rhesus-Inkompatibilität vorzubeugen!
Patienteninformationen
Worüber sollten Sie die Patientin informieren?
- Bei Blutungen während des ersten Trimesters ist die Prognose gut.
- Weniger als 20 % der Fälle enden mit einem Spontanabort.
- Wenn die Ultraschalluntersuchung eine intakte intrauterine Schwangerschaft anzeigt, beträgt die Überlebenschance des Fetus 90 %.
Illustrationen
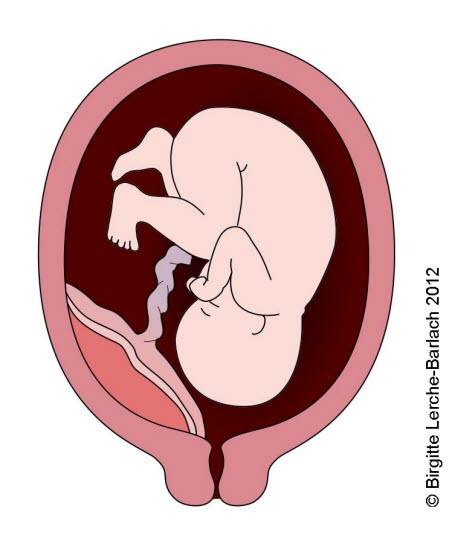
Placenta praevia marginalis (vorgelagerte Plazenta): Die Plazenta reicht fast bis zum Rand des Gebärmuttermunds.
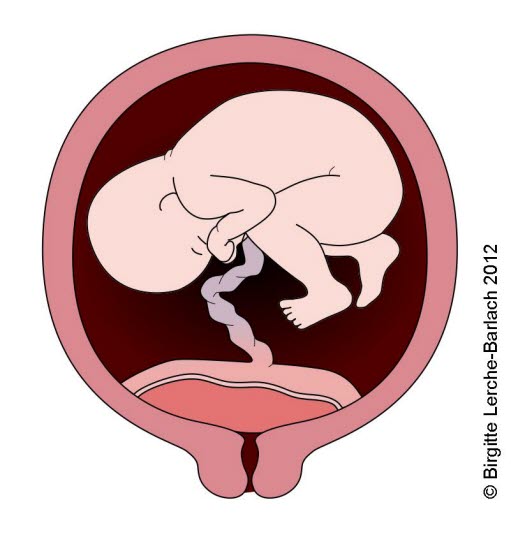
Placenta praevia totalis (vorgelagerter Mutterkuchen), die den gesamten Gebärmuttermund überdeckt.
Quellen
Literatur
- Deutchman M, Tanner Tubay A. First trimester bleeding. Am Fam Physician 2009; 79: 993-4. American Family Physician
- Paspulati RM, Bhatt S, Nour SG. Sonographic evaluation of first-trimester bleeding. Radiol Clin North Am 2004; 42: 297–314.
- Lykke JA, Dideriksen KL, Lidegaard O, Langhoff-Roos J. First-trimester vaginal bleeding and complications later in pregnancy. Obstet Gynecol 2010; 115: 935-44. PubMed
- Sakornbut E, Leeman L, Fontaine P. Late pregnancy bleeding. Am Fam Physician 2007; 75: 1199-206. PubMed
- Chilaka VN, Konje JC, Clarke S, Taylor DJ. Practice observed: is speculum examination on admission a necessary procedure in the management of all cases of antepartum haemorrhage? J Obstet Gynaecol 2000; 20: 396-8. PubMed
- Committee on Practice Bulletins–Gynecology, American College of Obstetricians and Gynecologists. ACOG Practice Bulletin number 53. Diagnosis and treatment of gestational trophoblastic disease. Obstet Gynecol 2004; 103: 1365–77.
- Royal College of Obstetricians and Gynaecologists (RCOG). The use of electronic fetal monitoring. The use and interpretation of cardiotocography in intrapartum fetal surveillance. Evidence-based clinical guidelines No. 8. London: RCOG, 2001.
- Smith KE, Buyalos RP. The profound impact of patient age on pregnancy outcome after early detection of fetal cardiac activity. Fertil Steril 1996; 65: 35–40.
- Zhang J, Giles JM, Barnhart K, Creinin MD, Westhoff C, Frederick MM, for the National Institute of Child Health and Human Development (NICHD) Management of Early Pregnancy Failure Trial. A comparison of medical management with misoprostol and surgical management for early pregnancy failure. N Engl J Med 2005; 353: 761–9.
- Bagratee JS, Khullar V, Regan L, Moodley J, Kagoro H. A randomized controlled trial comparing medical and expectant management of first trimester miscarriage. Hum Reprod 2004; 19: 266–71.
Autoren
- Julia Trifyllis, Dr. med., Fachärztin für Gynäkologie und Geburtshilfe, Münster/W
- Maria Sennström, överläkare, Kvinnokliniken, Karolinska universitetssjukhuset
- Terje Johannessen, professor i allmänmedicin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim
- Per Bergsjø, professor emeritus, dr med., Universitetet i Bergen. Specialist i kvinnosjukdomar och förlossningshjälp, forskare vid Nasjonalt folkehelseinstitutt, Oslo