Zusammenfassung
- Definition: Periphere Nervenläsion im Bereich der Schulter.
- Häufigkeit: Nicht selten, traumatisch, entzündlich oder iatrogen bedingt.
- Symptome: Die typischen Symptome sind Kraftverlust und Ermüdung im Arm in Verbindung mit Tätigkeiten, die über dem Kopf ausgeführt werden.
- Untersuchung: Die klinischen Befunde zeigen eine geschwächte Abduktion (M. deltoideus) und eine geschwächte Außenrotation des Armes (M. teres minor) sowie Taubheitsgefühl im lateralen Schulterbereich.
- Diagnostik: Klinische Diagnose, MRT und elektrophysiologische Tests können sinnvoll sein.
- Therapie: Die Therapie hängt von der Verletzungsursache, der Schwere der Läsion und dem Alter des Patienten ab und ist in der Regel konservativ.
Allgemeine Informationen
Definition
- Eine Läsion des N. axillaris ist eine Form der peripheren Neuropathie und tritt meist als Mononeuropathie auf.
- Der N. axillaris kann im Bereich der lateralen Achsellücke oder des Oberarmknochens Kompressionen und Verletzungen ausgesetzt sein.
Klinische Anatomie
- Der N. axillaris entspringt dem Fasciculus posterior des Plexus brachialis und enthält Fasern aus den Rückenmarkssegmenten C5 und C6.
- Verlauf und Verzweigungen
- Der Nerv passiert den vorderen/unteren Teil des M. subscapularis auf der Rückseite des Arms.
- Er durchtritt die sog. laterale Achsellücke zusammen mit Arteria und Vena circumflexa humeri posterior und verläuft um das Collum chirurgicum des Oberarmknochens.
- Motorische Fasern
- Der N. axilliaris innerviert motorisch folgende Muskel: M. deltoideus, M. teres minor und den langen Trizepskopf.
- Sensorische Fasern
- Vermittelt sensorische Informationen aus dem Schultergelenk und der Haut der lateralen Schulterregion.
- Nervenschäden
- Der N. axillaris kann dort, wo er aus der Achsellücke austritt, Kompressionen und Verletzungen ausgesetzt sein.
Häufigkeit
- Selten traumatisch durch Oberarmfrakturen bzw. anschließende Kallusbildung oder im Rahmen von Schultergelenkluxationen.1-2
- Iatrogene Verletzungen im Rahmen von Arthroskopien sind beschrieben. Durch die zunehmende Häufigkeit dieses Eingriffes, werden auch vermehrt Läsionen des N. axillaris beschrieben. Bis zu 14% aller Läsionen des N. axillaris sind iatrogen bedingt.1,3
Ätiologie und Pathogenese
- Schäden am N. axillaris treten auf in Verbindung mit:
- Schulterluxation als häufigste traumatische Ursache.4 Nervenverletzungen sind häufig vor allem bei Luxationen nach vorne und unten, insbesondere wenn Begleitverletzungen der Rotatorenmanschette auftreten.2
- Oberarmfraktur am Collum chirurgicum und ggf. anschließender Kallusbildung
- Druck nach oben in der Achselhöhle – z. B. durch eine Unteramgehstütze
- Druck durch unsachgemäßen Gipsverband
- wiederholter Überlastung – z. B. durch Werfen von Bällen, Schwimmen5
- direktem Trauma
- Arthroskopien oder Eingriffen am Schultergelenk nach Verletzungen der Rotatorenmanschette3
- einer neuralgischen Schulteramyotrophie.6
- Eine Kompression der Nervensegmente (Neurapraxie und Axonotmesis) ist die häufigste Ursache von peripheren Nervenschäden in den oberen Extremitäten.1
- Die Kompression führt zu Ischämie des Nerven, und der Grad der Schädigung hängt von der Dauer und dem Ausmaß der Ischämie ab.
- In den leichtesten Fällen ist das Problem nur intermittierend. Parästhesien treten nur bei bestimmten Schulterpositionen auf.
- Bei anhaltenden und chronischen Kompressionen kommt es zu Demyelinisierung. In diesem Fall sind die Symptome persistierend und können sich durch bestimmte Bewegungen verschlimmern, wodurch Schmerzen und Muskelschwäche zunehmen.
- Anhaltende und zunehmende Kompression führen zu Funktionsverlust der distalen Nervensegmente, da diese Segmente durch die kontinuierliche Kompression degenerieren.
ICPC-2
- N81 Verletzung Nervensystem, andere
- N94 Periphere Neuritis/Neuropathie
ICD-10
- G56 Mononeuropathie der oberen Extremität
- G56.8 Sonstige Mononeuropathien der oberen Extremität
Diagnostik
Diagnostische Kriterien
- Die klinische Diagnose wird bei reduzierter Kraft im M. deltoideus und einem Taubheitsgefühl im lateralen Schulterbereich gestellt. Es resultiert eine abgeschwächte Armelevation und Außenrotation.
- Die Diagnose wird durch eine MRT und/oder elektrophysiologische Untersuchungen bestätigt.
Differenzialdiagnosen
Anamnese
- Die typischen Symptome sind Kraftverlust und Ermüdung im Arm in Verbindung mit Tätigkeiten, die über dem Kopf ausgeführt werden.
- Der Schwächegrad variiert, die Paresen sind nur selten vollständig, da andere Muskelgruppen an der Schulterabduktion und der Außenrotation des Arms beteiligt sind.
- Die Patienten können ein Kribbeln und Taubheitsgefühl im seitlichen und hinteren Teil des Oberarms spüren.
Klinische Untersuchung
- Die Untersuchungen zeigen eine abgeschwächte Abduktion (M. deltoideus) und eine abgeschwächte Außenrotation des Armes (M. teres minor).
- In einem kleinen Hautareal über dem lateralen Teil der Schulter kann es zu Taubheitsgefühl kommen.
- Im Laufe der Zeit entwickelt sich eine sichtbare Atrophie des M. deltoideus.
Ergänzende Untersuchungen
- Bei Unklarheiten in Bezug auf die Diagnose oder bei einem auffällig langsamen Heilungsprozess kann eine MRT sinnvoll sein.7
- Elektrophysiologische Tests können ebenfalls indiziert sein, jedoch erst nach mindestens 3 Wochen. Die Untersuchung kann dazu dienen, zwischen einem isolierten Nervenschaden und einem Plexusschaden zu unterscheiden.
Indikationen zur Überweisung
- Bei unklarer Diagnose und ausbleibendem Therapieerfolg
Therapie
Therapieziel
- Abhängig von der Ursache der Schädigung
- Bei Kompressionsschäden steht die Entlastung im Vordergrund.
Allgemeines zur Therapie
- Abhängig von Ursache und Ausmaß der Schädigung klingen die Symptome bei den meisten Patienten ohne Behandlung ab, der Heilungsprozess kann jedoch mehrere Monate dauern.8
- Die Therapie hängt vom Verletzungsmechanismus, dem Schweregrad, dem Alter der Patienten und dem muskulären Trainingszustand vor der Verletzung ab.
- Evtl. ist es erforderlich, die Schulter kurzzeitig in Abduktionsstellung zu immobilisieren.
- Bei anhaltenden Beschwerden oder bei Verschlimmerung kann eine Operation erforderlich sein.
- Physio- und Bewegungstherapie sind für die Aufrechterhaltung der Beweglichkeit und zur Stärkung der Umgebungsmuskulatur wichtig.
- Eine allgemeine Schmerztherapie mit NSAR ist möglich.
- Zur Behandlung von im Verlauf auftretenden neuropathischen Schmerzen werden verschiedene systemisch verabreichte Substanzgruppen mit unterschiedlichen pharmakologischen Wirkprinzipien eingesetzt, wie Antidepressiva, Antikonvulsiva und Opioide.9
Medikamentöse Therapie
- Beim akuten Symptombild können Antiphlogistika bzw. NSAR indiziert sein. Sie reduzieren Schwellungen und Druck im Bereich des Nerven.
- Bei starken Schmerzen kann der Einsatz von Carbamazepin, Gabapentin oder Amitriptylin erwogen werden.
- Zur Behandlung von im Verlauf auftretenden neuropathischen Schmerzen werden verschiedene systemisch verabreichte Substanzgruppen mit unterschiedlichen pharmakologischen Wirkprinzipien eingesetzt, wie Antidepressiva, Antikonvulsiva und Opioide.9
Operative Therapie
- Evtl. wird ein operativer Eingriff erforderlich, um eine Kompression des Nerven aufzuheben bzw. zu lösen (Neurolyse).10
- Der Therapieerfolg ist am größten, wenn die Operation innerhalb von 3–6 Monaten ausgeführt werden kann.8
Weitere Therapien
- Physiotherapie kann dazu beitragen, die Muskelkraft aufrechtzuerhalten.
- Aufrechterhaltung der aktiven und passiven Beweglichkeit der Schulter
- Stärkung der Rotatorenmanschette, des M. deltoideus und der periskapulären Muskulatur
- Evtl. ist eine berufliche Veränderung notwendig.
Verlauf, Komplikationen und Prognose
Komplikationen
- Schulterlähmung
Prognose
- Die Prognose ist abhängig vom Typ der Verletzung.
- Bei indirekten Druckverletzungen ist die Prognose gut, diese heilen meist spontan aus.
- Substanzielle Nervenverletzungen heilen in der Regel mit einem funktionellen Defekt (Ausnahme: kindliches Alter). Die Qualität und der Zeitpunkt der Primärversorgung haben (neben patientenbezogenen Faktoren) Einfluss auf das Behandlungsergebnis.1
- Direkte Schädigungen des Nerven führen häufig zu permanenten Schäden und zu persistierender Lähmung.
- Eine vollständige Restitution ist möglich, falls die Ursache der Läsion festgestellt und therapiert werden kann.
- Bei inkompletten Nervenschäden vergehen bis zur vollständigen Restitution ca. 3–4 Monate.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
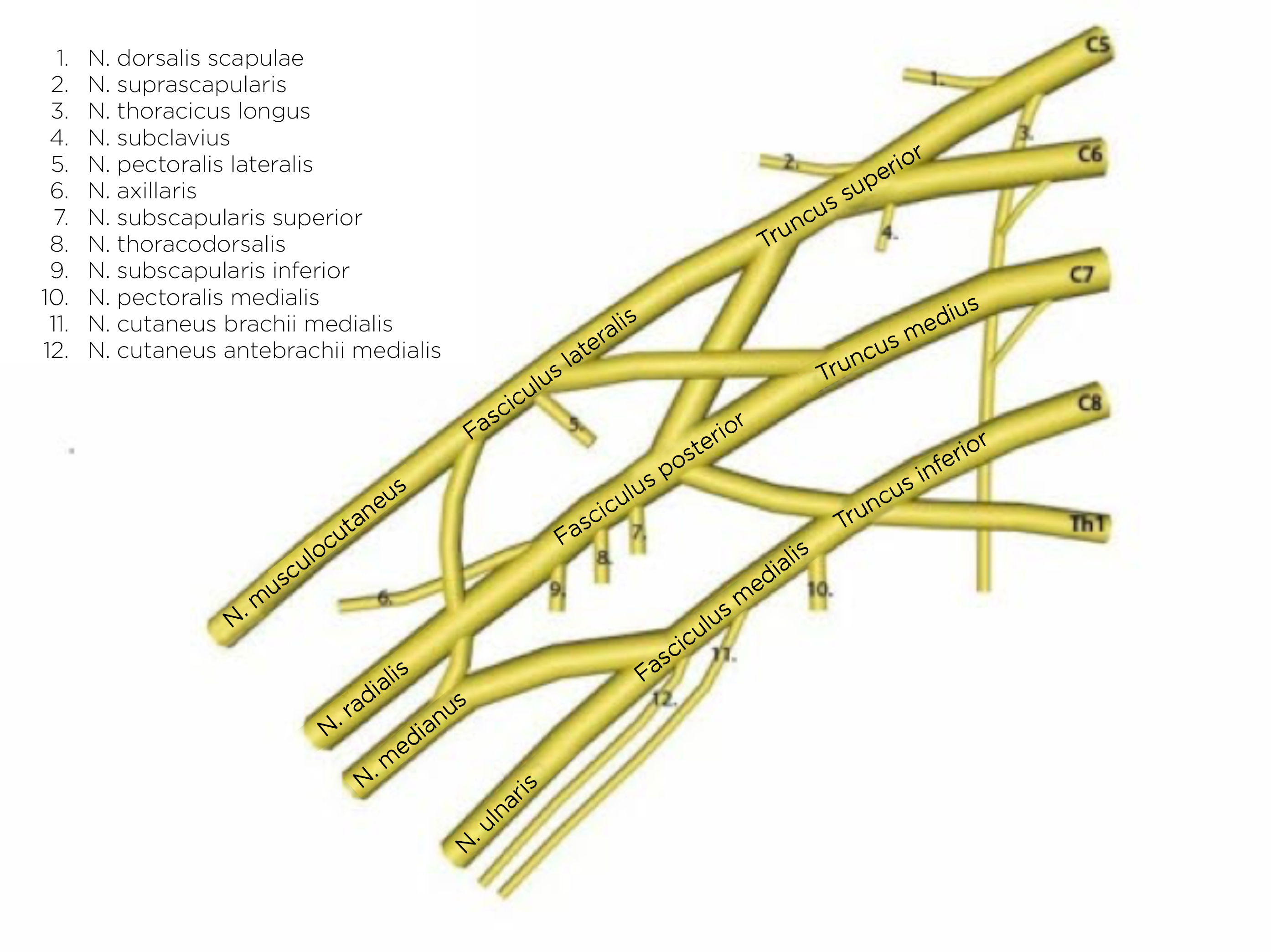
Plexus brachialis
Quellen
Leitlinien
- Deutsche Gesellschaft für Handchirurgie (DGH), Deutsche Gesellschaft für Neurochirugie (DGNC), Deutsche Gesellschaft für Neurologie (DGN) u.a. Nervenverletzungen, Versorgung peripherer.... AWMF Leitlinie 005-010. S3, Stand 2013. www.awmf.org
- Deutsche Gesellschaft für Neurologie (DGN). Chronische neuropathische Schmerzen, Pharmakologische nicht interventionelle Therapie. AWMF Leitlinie 030-114. S1, Stand 2012. www.awmf.org
Literatur
- Deutsche Gesellschaft für Handchirurgie (DGH), Deutsche Gesellschaft für Neurochirugie (DGNC), Deutsche Gesellschaft für Neurologie (DGN) u.a. Nervenverletzungen, Versorgung peripherer.... AWMF Leitlinie 005-010. S3. Stand 2013. www.awmf.org
- Habermeyer P, Ebert T, Kessler M. Traumatische Erstluxation der Schulter: Stufenkonzept der Erstversorgung. Deutsches Ärzteblatt 2000; 97(10): A-620. www.aerzteblatt.de
- Antoniadis G, Kretschmer T, Pedro MT, König RW, Heinen C, Richter HP. Iatrogene Nervenläsionen. Deutsches Ärzteblatt 2014; 111(16): 273-9. www.aerzteblatt.de
- Goslin KL, Krivickas LS. Proximal neuropathies of the upper extremity. Neurol Clin 1999; 17: 525. PubMed
- Neal SL, Fields KB. Peripheral nerve entrapment and injury in the upper extremity. Am Fam Physician 2010; 81: 147-55. www.ncbi.nlm.nih.gov
- Orphanet. Das Portal für seltene Erkrankungen und Orphan drugs. Neuralgische Amyotrophie. 2013. www.orpha.net
- Stoller DW. Magnetic Resonance Imaging in Orthopaedics and Sports Medicine. 3rd ed. Philadelphia, Pa.: Lippincott Williams & Wilkins, 2007:
- Steinmann SP, Moran EA. Axillary nerve injury: diagnosis and treatment. J Am Acad Orthop Surg 2001; 9: 328-35. PubMed
- Deutsche Gesellschaft für Neurologie (DGN). Chronische neuropathische Schmerzen, Pharmakologische nicht interventionelle Therapie. AWMF Leitlinie 030-114. S1. Stand 2012. www.awmf.org
- Christopher M., Grossman, MG, Hochwald N, Tornetta P. Radial and axillary nerves: anatomic considerations for humeral fixation. Clinical Orthopaedics & Related Research 2000; 373: 259-64.
Autoren
- Caroline Beier, Dr. med., Fachärztin für Allgemeinmedizin, Hamburg
- Terje Johannessen, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim
- Erik Stålberg, professor emeritus och läkare, Institutionen för neurovetenskap, avd för klinisk neurofysiologi, Uppsala universitet (Medibas)