Zusammenfassung
- Definition:Von Erysipelothrix rhusiopathiae verursachte bakterielle Zoonose, die zu einer selbstlimitierenden geröteten Schwellung der infizierten Haut führt.
- Häufigkeit:Seltene Erkrankung, tritt in erster Linie bei Menschen, die im Schlachthof oder im Fischfang arbeiten, auf.
- Symptome:Äußert sich in einem lokal oder diffus auftretenden Hautausschlag, ggf. auch systemisch. Die Infektion betrifft in erster Linie die Finger oder Hände.
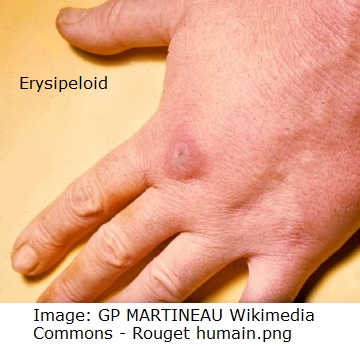
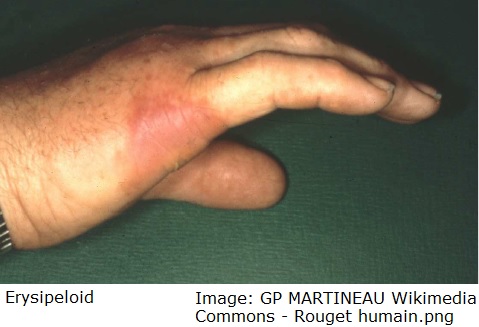
- Befunde:Klinischer Befund ist das Erysipeloid: eine gerötete Schwellung der Haut, häufig rosa in der Mitte und aufgeworfen am Rand.
- Diagnostik:Zusatzuntersuchungen sind in der Regel nicht sinnvoll.
- Therapie:Die Therapie erfolgt durch die Gabe von Penicillin und ggf. Cephalosporinen.
Allgemeine Informationen
Definition
- Bakterielle Zoonose, die von Erysipelothrix rhusiopathiae verursacht wird.
- In den meisten Fällen kommt es zu einer oberflächlichen Haut-/Weichteilinfektion.
- In Einzelfällen breitet sich die Infektion aus, es können schwere systemische Infektionen wie Endokarditis, Arthritis, Osteomyelitis oder Sepsis entstehen1
- Wird auch als Schweinerotlauf oder Erysipelothrikose bezeichnet.
Häufigkeit
- Das Erysipeloid tritt bei Personen auf, die Kontakt mit infizierten Tieren hatten.
Ätiologie und Pathogenese
- Erysipelothrix rhusiopathiae ist ein pleomorphes, grampositives Bakterium, das weltweit vor allem bei Schweinen vorkommt.2
- Es wird aber auch bei Schafen, Pferden, Rindern, Hühnern, Krabben, Fischen, Hunden und Katzen gefunden.1
- Beim Hantieren mit infiziertem Fleisch oder Fisch dringt das Bakterium über kleine Verletzungen in die Haut ein. Besonders ansteckungsgefährdet sind Menschen, die beruflich mit Tieren zu tun haben.
- Auch Tierbisse können das Bakterium übertragen.3
- Bei Inhalation des Erregers kann es zu einer Bronchitis kommen.4
- Eine Ansteckung von Mensch zu Mensch erfolgt nicht.
Prädisponierende Faktoren
- Hantieren mit infiziertem Fleisch oder Fisch
- Kleine Hautläsionen
- Risikofaktoren für eine systemische Infektion:5
- Immunsuppression
- Diabetes mellitus
- Nierenerkrankungen
- Alkohol.
ICPC-2
- S09 Infektion eines Fingers/einer Zehe
ICD-10
- A26.0 Haut-Erysipeloid
- A26.7 Erysipelothrix-Sepsis
- A26.8 Sonstige Formen des Erysipeloids
- A26.9 Erysipeloid, nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Klinische Diagnose: Rötung und Schwellung der Haut bei Personen, die Kontakt mit Tieren hatten.
Differenzialdiagnose
- Erysipel
- Erythema chronicum migrans
- Arzneimittelreaktion
- Andere bakterielle Weichteilinfektionen
Anamnese
- Die Inkubationszeit liegt zwischen 3 und 8 Tagen.4
- Kontakt zu Tieren oder deren Fleisch
- Begleitsymptome wie Fieber, Lymphknotenschwellung, Schmerzen, Krankheitsgefühl
- Bei systemischer Infektion
- vorhergegangene Hautläsionen
Klinische Untersuchung
- Eine Infektion beim Menschen kann sich wie folgt manifestieren:1
- lokale Infektion der Haut
- diffuse Infektion der Haut
- systemische Infektion.
Lokale Infektion der Haut, Erysipeloid
- Dies ist die häufigste Form der von Erysipelothrix rhusiopathiae verursachten Infektion.
- An der Eintrittsstelle der Infektion schwillt die Haut an und rötet sich; hieraus kann sich das typische Erysipeloid entwickeln (rosa in der Mitte, aufgeworfen am Rand).
- Es entwicklen sich lediglich mäßige Schmerzen, als Begleitsymtom kann Fieber oder eine lokale Lymphknotenschwellung auftreten.
- In den meisten Fällen bilden sich die Symptome innerhalb 4 Wochen wieder zurück.
Diffuse Infektion der Haut
- Selten breitet sich das Erysipeloid zu einer diffusen Infektion der Haut aus.
- Die lokale Ausbreitung wird wesentlich größer mit bereits zentraler Abheilung, bullöse Hautveränderungen können auch von der eigentlichen Infektionsstelle entfernt auftreten.
- Häufig treten parallel Fieber, Gelenkschmerzen (Arthritis) und Lymphadenitis auf.
Systemische Infektion
- Meist systemische Primärinfektion, ca. 40 % aller Patient*innen mit einer Bakteriämie haben vorher ein lokales Erysipeloid.
- Am häufigsten kommt es zu einer Endokarditis.1
- Symptome sind anhaltendes Fieber, Schüttelfrost, Nachtschweiß, Kraftlosigkeit, Abgeschlagenheit, Gewichtsabnahme, Gelenkschmerzen, Appetitlosigkeit, Übelkeit und Erbrechen.
- Aber auch septische Arthritiden, septische Infektionen von Gelenkprothesen oder eine Osteomyelitis können auftreten.6
- Im ungünstigsten Fall kann es zu einer Sepsis kommen.
Ergänzende Untersuchungen
- Kultureller Erregenachweis aus Gewebeflüssigkeit oder Biopsie
- Bei V. a. Bakteriämie Blutkulturen
- Bei V. a. Endokarditis transösophageale Echokardiografie
Indikationen zur Einweisung
- Bei V. a. Endokarditis oder Sepsis ist die sofortige Einweisung notwendig.
Therapie
Allgemeines zur Therapie
- Bei der am häufigsten auftretenden lokalen Infektion der Haut handelt es sich um eine selbstlimitierende Erkrankung, die in der Regel keiner Therapie bedarf.
- Eine Antibiotikagabe kann jedoch den Krankheitsverlauf verkürzen und Komplikationen vermeiden.2
Medikamentöse Therapie
- Penicillin V (3 x 1,2–1,5 Mio. IE/d oral für 7–14 Tage)7
- Bei Penicillin-Allergie
- Clindamycin (3 x 0,3 g/d bis 3 x 0,6 g/d oral für 7–10 Tage)
- Bei schweren Verläufen intravenöse Antibiotikagabe möglichst nach Antibiogramm.
- Es besteht eine Resistenz gegenüber Vancomycin.8
Prävention
- Beim Schneiden von Fleisch und Fisch Handschuhe tragen.
- Schnittwunden desinfizieren.
- Es gibt Impfstoffe für Tiere.4
Verlauf, Komplikationen und Prognose
Prognose
- In der Regel kommt es bei lokalen Infektionen nach 3–4 Wochen zur Spontanheilung.
Komplikationen
- Endokarditis
- Arthritis
- Osteomyelitis
- Sepsis
Prognose
- Gut
Verlaufskontrolle
- Keine besonderen Maßnahmen
Meldepflicht
- Die Erkrankung ist gemäß Infektionsschutzgesetz nicht meldepflichtig.
- Bei Berufsgruppen, die Kontakt zu Tieren haben, ist das Erysipeloid als Berufskrankheit anerkannt.9
Patienteninformation
Patienteninformationen in Deximed
Illustrationen
Erysipeloid
Erysipeloid
Quellen
Leitlinien
- Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. (PEG). Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen – Update 2018. AWMF-Leitlinie Nr. 082-006. S2k, Stand 2017. www.awmf.org
Literatur
- WangT, Khan D, Mobarakai N. Erysipelothrix rhusiopathiae endocarditis. IDCases. 2020 www.ncbi.nlm.nih.gov
- Reboli, AC, Farrar, WE. Erysipelothrix rhusiopathiae: an occupational pathogen. Clin Microbiol Rev 1989; 2: 354. PubMed
- Kobayashi K.I., Kawano T., Mizuno S., Kubo K., Komiya N., Otsu S. Erysipelothrix rhusiopathiae bacteremia following a cat bite. IDCases. 2019 www.ncbi.nlm.nih.gov
- Altmeyer P. Erysipeloid. Enzyklopädie Dermatologie. Springer 2020. Zugriff 28.2.21 www.altmeyers.org
- Tan EM, Marcelin JR, Adeel N, et al. Erysipelothrix rhusiopathiae bloodstream infection - A 22-year experience at Mayo Clinic, Minnesota. Zoonoses Public Health 2017 pubmed.ncbi.nlm.nih.gov
- Gazeau P, Rezig S, Quaesaet L, et al. Erysipelothrix rhusiopathiae knee prosthesis infection. Med Mal Infect 2018; 48:372. www.sciencedirect.com
- Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. (PEG). Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen – Update 2018. AWMF-Leitlinie Nr. 082-006. S2k, Stand 2017. www.awmf.org
- Jorgensen JH, Hindler JF. New consensus guidelines from the Clinical and Laboratory Standards Institute for antimicrobial susceptibility testing of infrequently isolated fastidious bacteria. Clin Infect DIs 2007; 44: 280. PubMed
- Fischer I, Schurer St, Jäckel R. Epidemiologie arbeitsbedingter Infektionskrankheiten. BAuA 2013 www.baua.de
Autor*innen
- Monika Lenz, Fachärztin für Allgemeinmedizin, Neustadt am Rübenberge
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).