Was ist Krebs?
Als normale Funktion eines gesunden menschlichen Organismus erneuert sich das gesamte Körpergewebe ständig, indem alte Zellen sterben und sich per Zellteilungsprozess neue Zellen bilden. Hin und wieder kann es passieren, dass sich das Wachstumsmuster ändert und die Zellproduktion den Bedarf übersteigt. Auf diese Weise bildet sich ein Tumor. Häufig handelt es sich dabei um gutartige Tumoren. Gelegentlich gerät die Zellteilung aus dem Rhythmus und unreife Zellen wachsen schnell und unkontrolliert. Dabei handelt es sich um Krebszellen. Sie können in das benachbarte Gewebe hineinwachsen und sich über den Blutkreislauf, das Lymphsystem und Körperhohlräume in andere Körperbereiche ausbreiten. Hier können sie sich festsetzen und Tochtergeschwulste (Metastasen) bilden.
Was ist Prostatakrebs (Prostatakarzinom)?
Beim Prostatakarzinom handelt es sich um die häufigste Krebserkrankung bei Männern. Pro Jahr werden bundesweit etwa 60.000 Neuerkrankungen diagnostiziert.
In der Regel wächst Prostatakrebs langsam und verursacht lange Zeit keine Beschwerden. In den meisten Fällen stellt das Prostatakarzinom keine lebensbedrohende Erkrankung dar. Wenn der Tumor allerdings in andere Organe gestreut hat, ist er nicht mehr heilbar. Jährlich sterben etwa 14.000 Männer an Prostatakrebs.
Das Risiko einer Erkrankung steigt mit zunehmendem Alter. Bei unter 40-Jährigen kommt Prostatakrebs fast nicht vor. Das durchschnittliche Erkrankungsalter liegt bei 72 Jahren. Wenn bei Verwandten ersten Grades (Vater oder Bruder) Prostatakrebs festgestellt wurde, haben Sie selbst ein etwas höheres Risiko zu erkranken als der Durchschnitt aller Männer in Ihrer Altersgruppe.
Die Ursachen für Prostatakrebs sind nicht bekannt. Es wird jedoch von einem Zusammenspiel von erblichen und hormonellen Faktoren mit Lebensstilfaktoren wie ungesunde Ernährung, mangelnde körperliche Bewegung oder Rauchen ausgegangen. Besondere Aufmerksamkeit sollte der genetischen Disposition gewidmet werden, sobald ein oder mehrere Personen aus dem engsten Familienkreis in jungen Jahren an Prostatakrebs erkrankt sind.
Bei Prostatakrebs handelt es sich häufig um eine harmlose Erkrankung, die manchmal sogar keiner Behandlung bedarf, weil der Tumor nicht oder sehr langsam wächst und zu keinem Zeitpunkt Beschwerden macht oder Metastasen bildet. In weniger häufigen Fällen ist Prostatakrebs eine aggressive Krebserkrankung, die schnell streut (Metastasen), Komplikationen verursacht und zum vorzeitigen Tod führen kann.
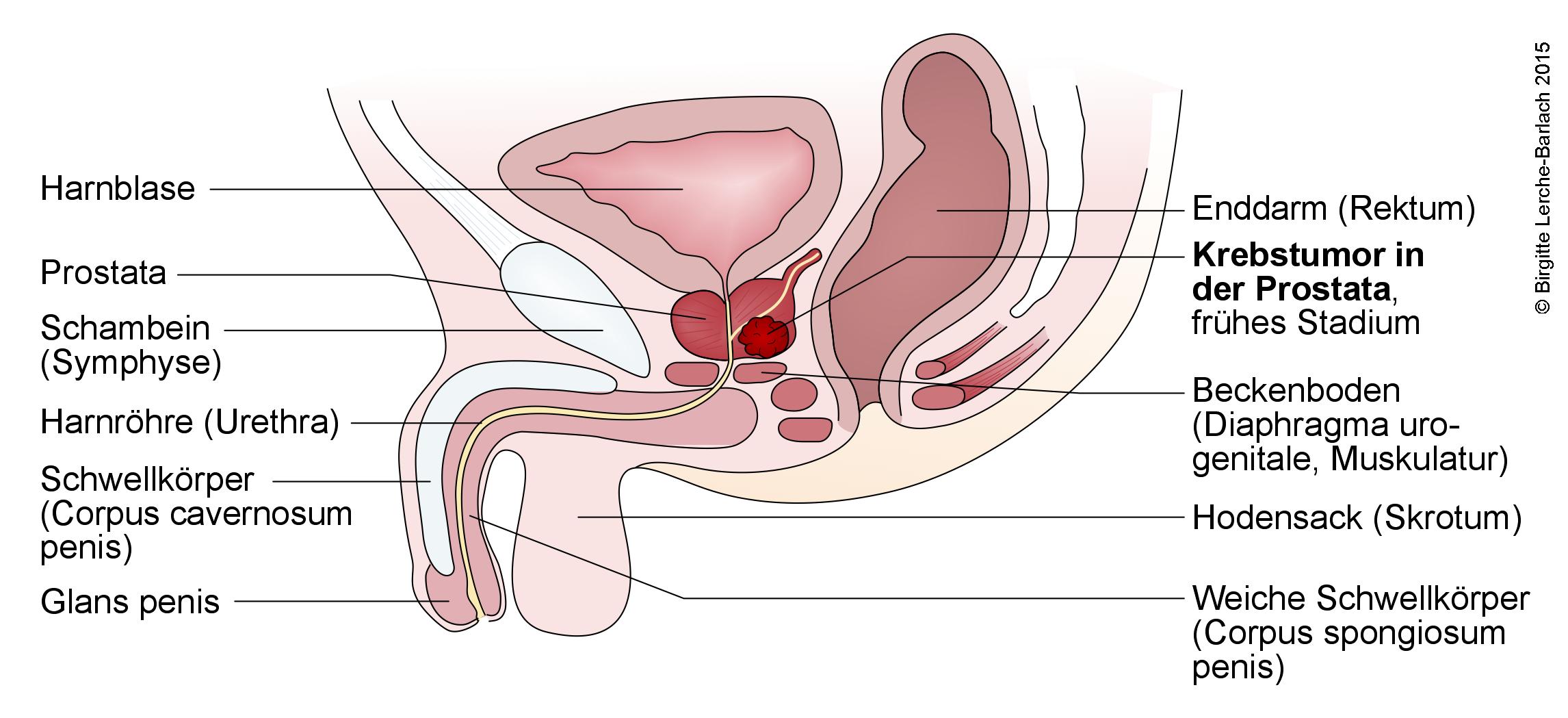
Die Prostata (Vorsteherdrüse) befindet sich unterhalb der Blase. Von ihrem Ausgang aus der Blase führt die Harnröhre als Erstes durch diese Drüse. Die Hauptaufgabe dieser Drüse besteht darin, einen Teil des Sekrets für die Samenflüssigkeit zu erzeugen, das dazu dient, den Samen flüssig zu halten. Bei einigen Männern wächst die Drüse das gesamte Leben, was im Alter Probleme verursachen kann. Dabei muss man zwischen der häufigeren gutartigen Prostatavergrößerung (Hyperplasie) und dem Prostatakrebs (Karzinom) unterscheiden. Bei der gutartigen Prostatahyperplasie handelt es sich um eine reine Vergrößerung der Prostata ohne entartete Zellen.
Symptome
Oft macht ein Prostatakrebs lange gar keine oder geringe Symptome. Treten Symptome auf, dann liegt ihnen in der Mehrzahl der Fälle eine gutartige Prostatahyperplasie zugrunde. Man kann durch kein Symptom sicher unterscheiden, ob es sich um eine gutartige oder bösartige Erkrankung handelt.
Zu den häufigeren Symptomen zählen:
- Miktionsstörungen (Beschwerden beim Wasserlassen). Dazu zählen häufiges Wasserlassen sowie Probleme, die gesamte Blase zu entleeren, verzögertes Urinieren oder die plötzliche Unfähigkeit, die Blase vollständig zu entleeren (Restharn).
- Müdigkeit, Gewichtsverlust und Blut im Urin können im weiteren Verlauf auftreten.
- Bei manchen Menschen treten die ersten Symptome erst infolge der Krankheitsausbreitung auf. Das können z. B. Rückenschmerzen sein, Schmerzen oder Bewegungseinschränkungen im Bereich der Knochen oder Gelenke.
Wie wird Prostatakrebs festgestellt?
Bei Vorliegen der oben genannten Symptome, wird der Arzt Ihre Prostata untersuchen:
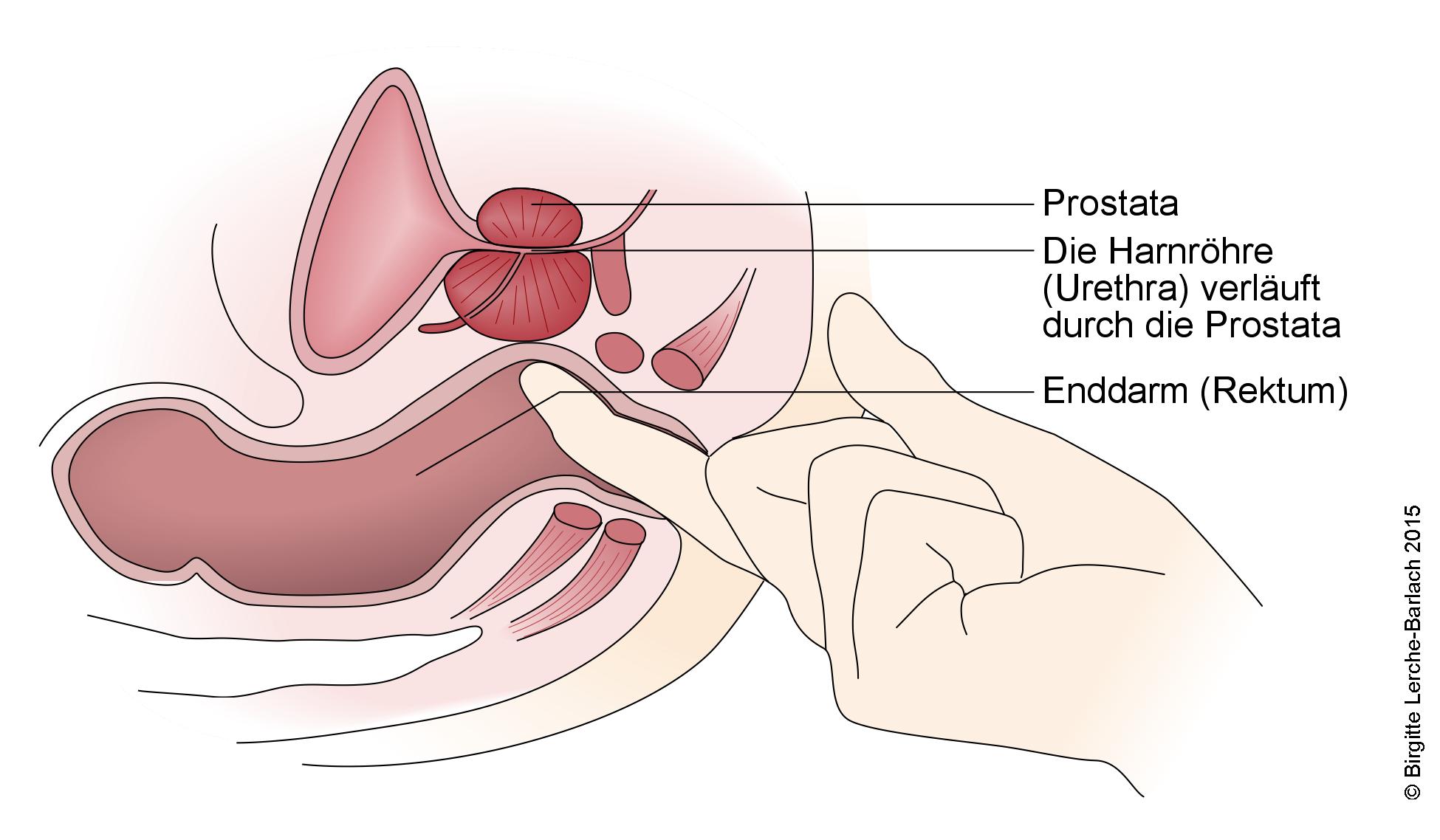
- Tastuntersuchung der Prostata (siehe Abbildung): Bei dieser Untersuchung führt der Arzt einen Finger über den After in den Enddarm (Rektum) ein, um den hinteren Bereich der Prostata zu ertasten. So können Größe und Form der Drüse erfasst sowie potenzielle Tumore hin und wieder als harte Knoten in der Drüse aufgespürt werden.
- PSA-Bestimmung (prostataspezifisches Antigen): Dieser Marker wird mittels einer Blutuntersuchung gemessen. Eine erhöhte PSA-Menge im Blut kann auf Prostatakrebs hindeuten. Sie steigt aber auch im Falle einer gutartigen Prostatavergrößerung sowie bei Prostata- und Harnwegsinfektionen. Bei Harnwegsbeschwerden ist eine PSA-Messung sinnvoll. Hohe Werte (> 10) bedürfen einer weiteren Abklärung. Um eine Krebsdiagnose sicherzustellen oder auszuschließen kann eine Stanzbiopsie durchgeführt werden, um Gewebeproben zu gewinnen, die mikroskopisch untersucht werden. Erst dann kann man die Diagnose Prostatakarzinom stellen. Die PSA-Bestimmung alleine eignet sich dafür nicht.
- Urinuntersuchung, um Blut oder Infektionszeichen nachzuweisen.
Bei einem auffällig erhöhten oder ansteigenden PSA-Wert, der nicht durch andere Faktoren erklärbar ist, ist unter Umständen eine Gewebeprobe (Biopsie) der Prostata nötig. Dabei wird unter lokaler Betäubung eine Nadel wenige Millimeter weit in die Drüse geführt. Da die Veränderungen nicht die ganze Drüse betreffen müssen, wird dieser Vorgang an mehreren Stellen wiederholt. Die Nadel wird über den Enddarm (transrektal) unter Ultraschallkontrolle eingeführt. Damit wird sichergestellt, dass auch wirklich die Vorsteherdrüse getroffen wird.
Alle Gewebeproben werden im Anschluss daran mikroskopisch begutachtet. Werden in einer oder mehreren Proben Krebsveränderungen festgestellt, wird mithilfe des sog. Gleason-Scores das Tumorgewebe hinsichtlich seiner Abweichungen in Aussehen und Struktur mit Punktwerten beurteilt. Der Gleason-Score kann etwas über die Tumoraggressivität aussagen. Der Gleason-Score, der PSA-Wert sowie die TNM-Klassifikation, ein weiteres Bewertungssystems des Tumors, werden zusammen betrachtet, um zu einer optimalen Einschätzung hinsichtlich Prognose und Behandlungsbedarf des Prostatakarzinoms zu gelangen.
Derzeit ist unklar, inwieweit verschiedene Arten von Bildgebungstechniken wie Ultraschall, Kernspintomogafie (MRT), Positronenemissionstomografie (PET) und Szintigrafie die Rate richtiger Diagnosen bei Verdacht auf Prostatakrebs erhöhen.
Behandlung
Die Behandlung hängt vom Aussehen des Tumorgewebes bei der mikroskopischen Untersuchung (Gleason-Score) sowie der Ausbreitung und dem Umfang der Erkrankung (TNM-Klassifikation) sowie dem gemessenen PSA-Wert ab und wird individuell festgelegt. Bis heute konnten sich die Spezialisten auf kein einheitliches Vorgehen verständigen. Bei den meisten Männern unter 70 Jahren überwiegt eine Tendenz zu einem kurativen Behandlungsansatz (mögliche Heilung durch Therapie). Doch in dieser Gruppe existieren viele weitere Faktoren, die der Arzt berücksichtigen muss. In vielen Fällen wird die Gefahr für eine gefährliche Krankheitsentwicklung als so gering erachtet, dass ein weitgehend oder vollständig beschwerdefreies Leben mit der Krankheit ohne ein frühzeitiges Versterben möglich ist. Man kann in so einem Fall eine Strategie des „abwartenden Beobachtens" bzw. „aktiven Überwachens" in Betracht ziehen. Man entscheidet sich erst dann für eine Therapie, wenn die Erkrankung in erheblichem Maß fortschreitet.
Für die Festlegung einer optimalen Herangehensweise sollte daher unbedingt ärztlicher Rat eingeholt werden.
Vereinfacht lässt sich Prostatakrebs in zwei Formen einteilen: Eine Form, die nicht oder sehr langsam fortschreitet und an der nur wenige Männer sterben, sowie in eine aggressive Form, die wächst und sich auf das Skelett ausbreitet und zu einem frühen Versterben führen kann. Eine Zusammenschau der oben erwähnten Punktesysteme zur Beurteilung des Tumors hilft den Ärzten, die Wahl zwischen einer abwartenden und beobachtenden Strategie und einer aggressiveren invasiven Therapie zu wählen.
Folgende Behandlungsmöglichkeiten bestehen:
- abwartendes Beobachten bzw. aktives Überwachen (ohne Eingriffe), lediglich Kontrollen der Tumorentwicklung
- Operation: Dabei wird die Prostata chirurgisch entfernt (radikale Prostatektomie).
- Strahlentherapie: Dabei wird entweder von außen durch die Haut oder direkt in der Prostata bestrahlt.
- Hormontherapie und/oder Chemotherapie.
Kurative bzw. radikale Behandlung
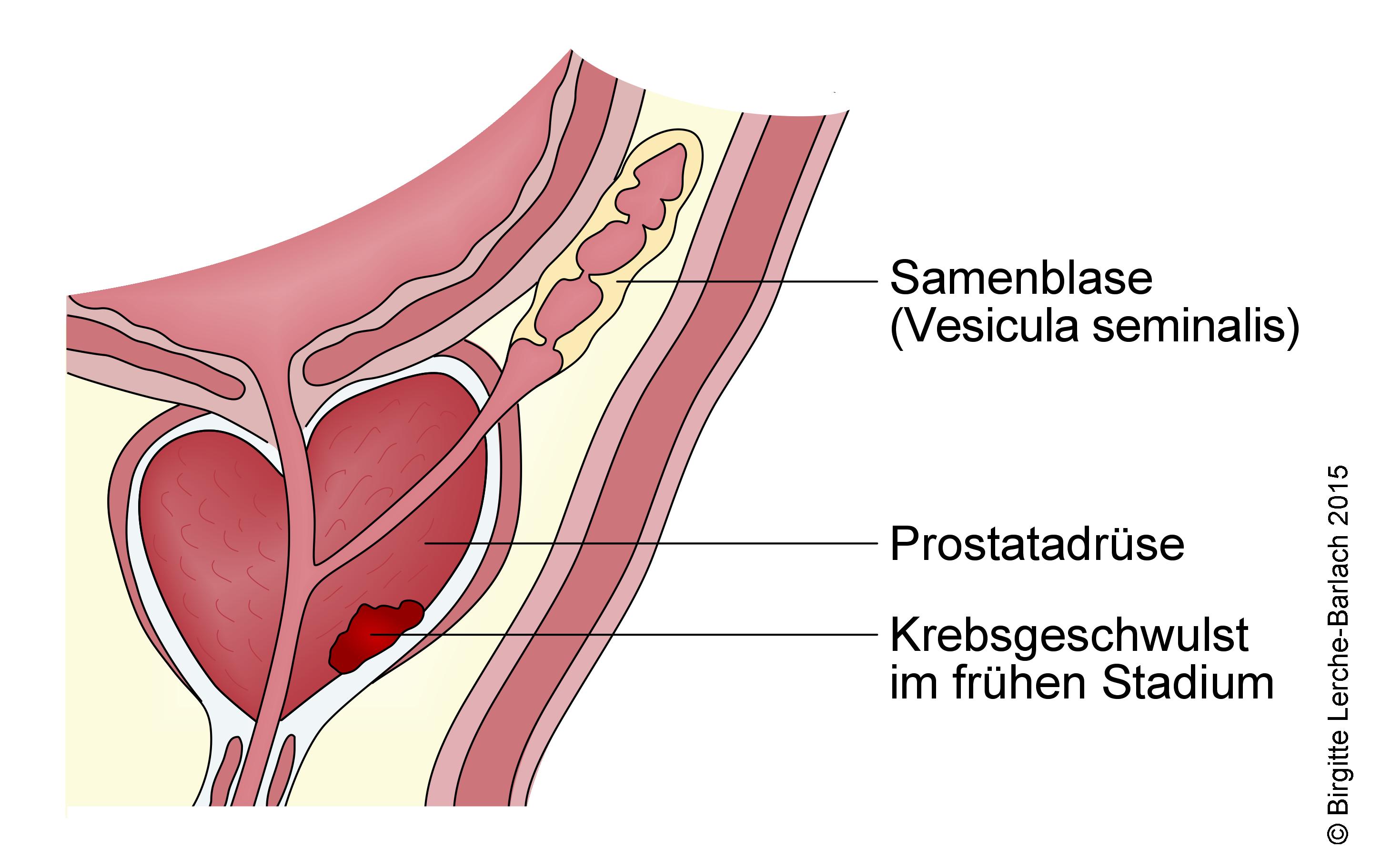
Die operative Entfernung der gesamten Prostata mit der paarig angelegten Samenblase (Bläschendrüse, Vesicula seminalis) und dem Abschnitt der Harnröhre, der die Prostata durchzieht, wird als radikale Prostatektomie bezeichnet. Dabei handelt es sich um die einzige chirurgische Methode, die auf eine Heilung der Erkrankung (kurative Behandlung) abzielt. Eine kurative Behandlung setzt voraus, dass die Krankheit so lokalisiert ist, dass alle Krebszellen entfernt werden können. Alle Patienten, die eine radikale Prostatakrebsbehandlung durchlaufen, sollen über mögliche Komplikationen/Folgen dieser Behandlung aufgeklärt werden. Dabei sind die häufigsten unerwünschten Folgen der Operation, dass die Betroffenen infolge der Behandlung eventuell impotent werden und/oder eine vorübergehende oder dauerhafte Harninkontinenz auftritt, das heißt, es kommt zu unfreiwilligen Urinabgängen. Befindet sich der Tumor in einem frühen Stadium, ist es auch möglich, nur einen Teil der Prostata zu entfernen. Dann ist das Risiko für unerwünschte Folgen niedriger.
Eine Strahlentherapie lässt sich ebenfalls mit dem Ziel durchführen, die Erkrankung zu heilen. Es wurden Verfahren entwickelt, die sowohl von außen als auch von innen erfolgen. Diese sind so wirksam und zielgerichtet, dass der Patient womöglich auch ohne Operation geheilt werden kann. Diese Strahlentherapie lässt sich auch mit einer Hormonbehandlung kombinieren. Auch infolge einer Strahlentherapie kann es zu Erektionsstörungen kommen, allerdings seltener als nach operativer Prostatataentfernung. Weitere mögliche und meist nur vorübergehend auftretende Nebenwirkungen sind unter anderem Prostataschmerzen und Durchfall.
Lindernde (palliative) Behandlung
Ist die Krankheit nicht mehr vollständig heilbar, kann eine Hormontherapie eine gute lindernde Wirkung erzielen. Sie kann in manchen Fällen auch zu einem vorübergehenden Rückgang der Prostatakrebserkrankung führen. Mittels einer Strahlentherapie lässt sich ein guter lindernder Effekt der schmerzhaften Ausbreitung auf das Skelett erzielen. Eine Strahlentherapie kann auch sinnvoll sein, wenn der Tumor nach vorheriger Operation erneut auftritt. Erschwert der Krebs die Harnableitung aus den Nieren, können Nierenkatheter Abhilfe schaffen, die den Urin direkt aus den Nieren ableiten. Das Wasserlassen lässt sich mithilfe der chirurgischen Entfernung von Prostatagewebe verbessern.
Eine Hormontherapie geht häufig mit sexuellen Funktionsstörungen einher und kann zu Hitzewallungen, Gewichtszunahme, Blutarmut (Anämie) und Knochenschwund (Osteoporose) führen.
Behandlungsmöglichkeiten beim Prostatakrebs im frühen Stadium
Die sog. kurativen (heilenden) Behandlungen haben zum Ziel, die Krebszellen möglichst vollständig zu entfernen oder zu zerstören. Dazu gehören die Operation (radikale Prostatektomie) und die Bestrahlung. Nach 10 Jahren sind 7 von 10 behandelten Männern geheilt.
Ob Bestrahlung und/oder eine Operation infrage kommen, ist bei jedem Patienten individuell zu entscheiden. Beide sind mit Nebenwirkungen und Risiken verbunden. Zu den häufigsten gehören Impotenz (Erektionsstörung) und Harninkontinenz (Blasenschwäche).
Unter bestimmten Voraussetzungen kann es deshalb sinnvoll sein, zunächst keinen Eingriff vornehmen zu lassen. Es gibt unterschiedliche abwartende Vorgehensweisen:
Die aktive Überwachung ist eine Möglichkeit für körperlich fitte, auch jüngere Männer. Sie sind grundsätzlich für einen operativen Eingriff geeignet, aber zum Zeitpunkt der Diagnose ist er nicht nötig, weil der Krebs nicht aggressiv ist. Der Arzt prüft durch regelmäßige Untersuchungen, ob der Krebs fortschreitet. Ist dies der Fall, wird operiert oder bestrahlt. Die derzeitigen Daten deuten darauf hin, dass dies bei Männern mit Prostatakrebs der niedrigen Risikogruppe ein sicheres Vorgehen ist.
Das abwartende Beobachten bietet sich für gebrechliche oder sehr alte Männer an, für die ein Eingriff eine große Belastung wäre. Dabei kontrolliert der Arzt regelmäßig den Gesundheitszustand. Falls Beschwerden auftreten, behandelt er diese gezielt, z. B. mit geeigneten Medikamenten, aber ohne Operation oder Bestrahlung.
Daneben gibt es noch die Möglichkeit einer Hormonentzugsbehandlung. Dabei wird der Testosteronspiegel operativ oder durch Medikamente gesenkt, was das Fortschreiten der Erkrankung verlangsamen soll.
Behandlung beim Prostatakrebs im fortgeschrittenen Stadium
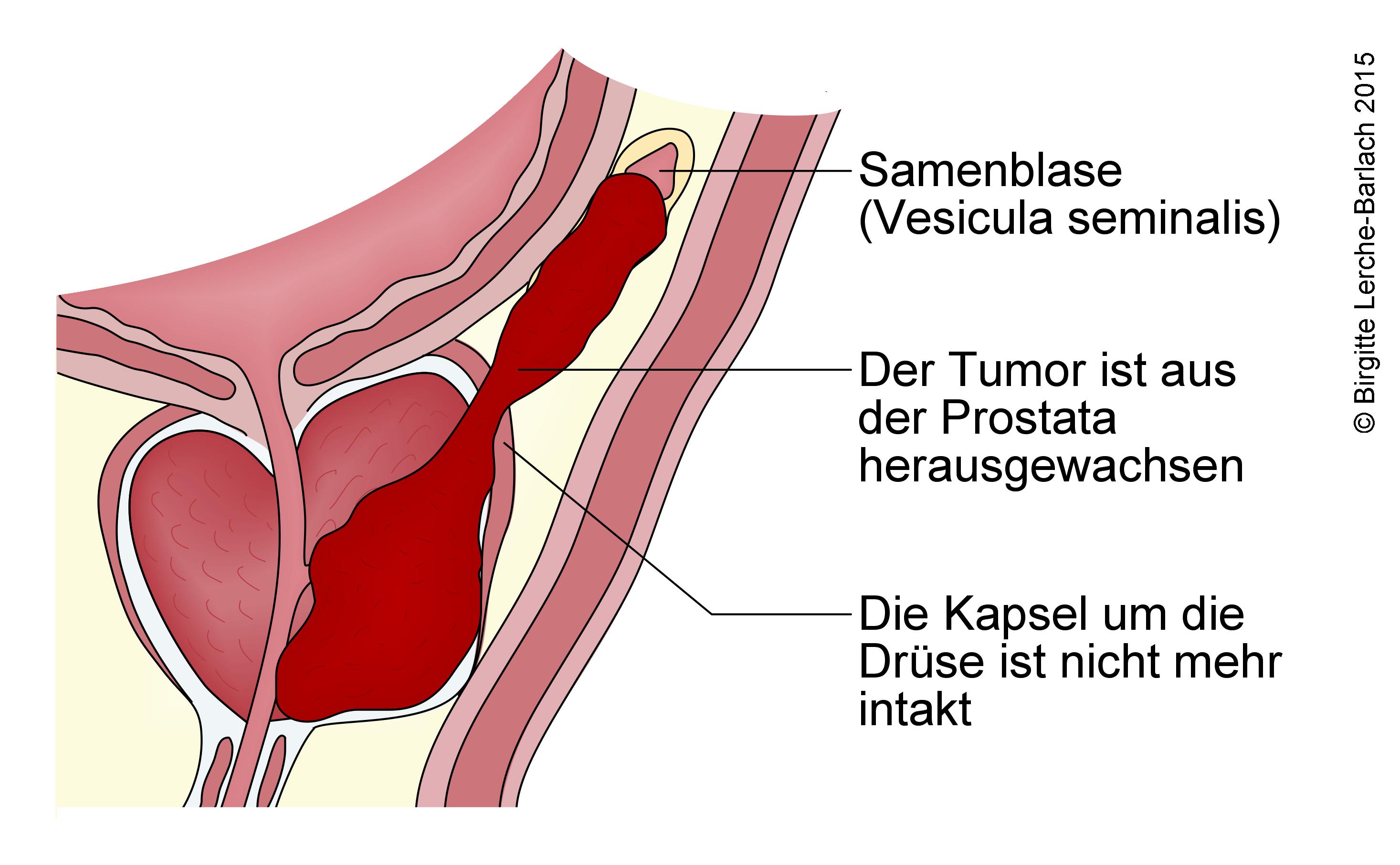
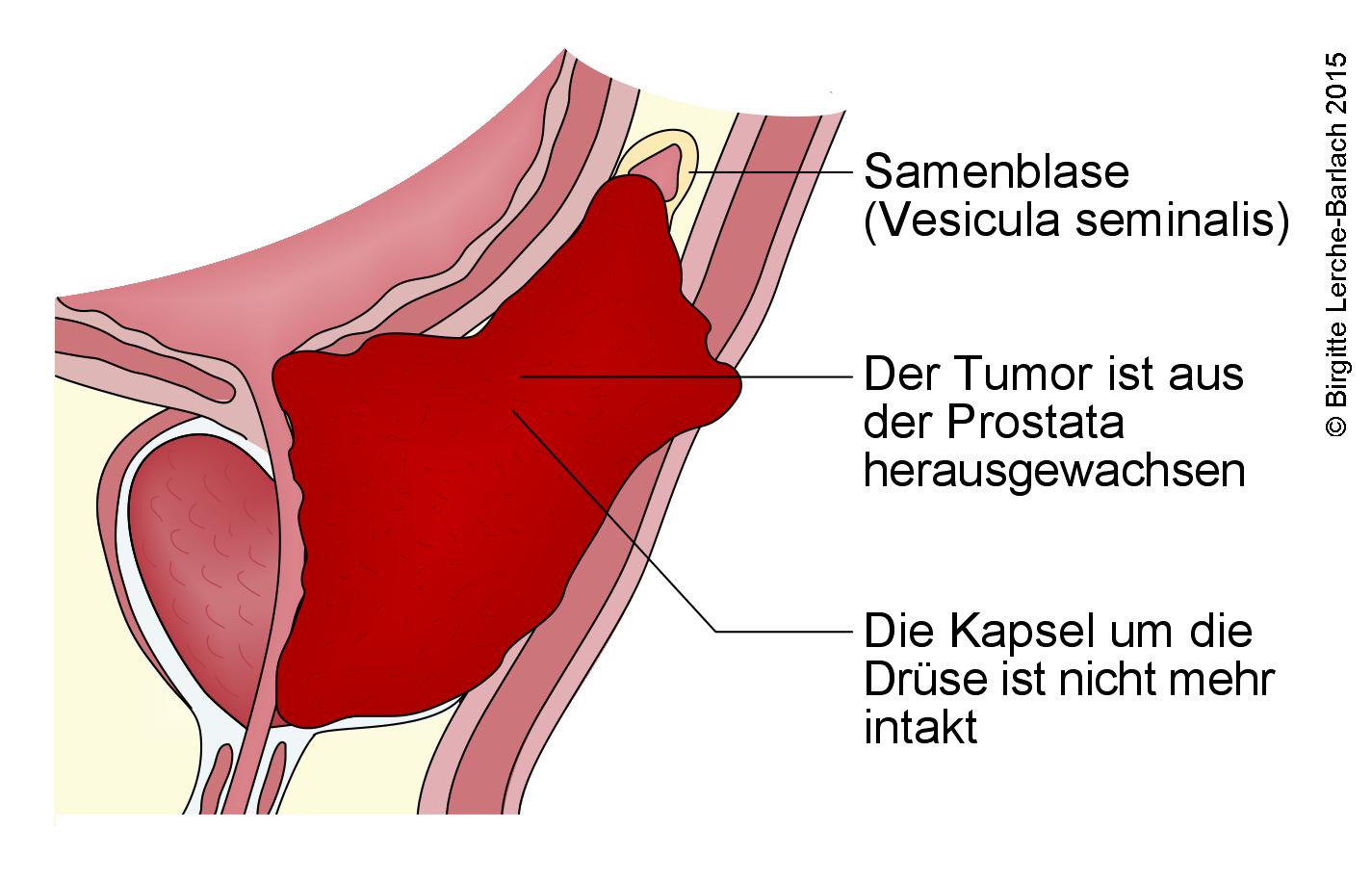
Ist der Krebs über die Prostata hinausgewachsen, spricht man von „fortgeschrittenem" Prostatakrebs. Hat er bereits in die Knochen oder Organe gestreut, heißt er „metastasiert".
Die Heilungschancen bei fortgeschrittenem Prostatakrebs sind nicht so günstig wie im frühen Stadium. Allerdings wird etwa jeder vierte Tumor vor einer Operation größer geschätzt und erweist sich im Nachhinein doch als gut heilbar.
Hat der Krebs bereits in die Lymphknoten, Knochen oder andere Organe gestreut, kann er nicht mehr geheilt werden. Dennoch lässt sich sein Wachstum für längere Zeit bremsen und die evtl. damit einhergehenden Beschwerden lassen sich meist gut behandeln.
Lokal fortgeschrittener Prostatakrebs
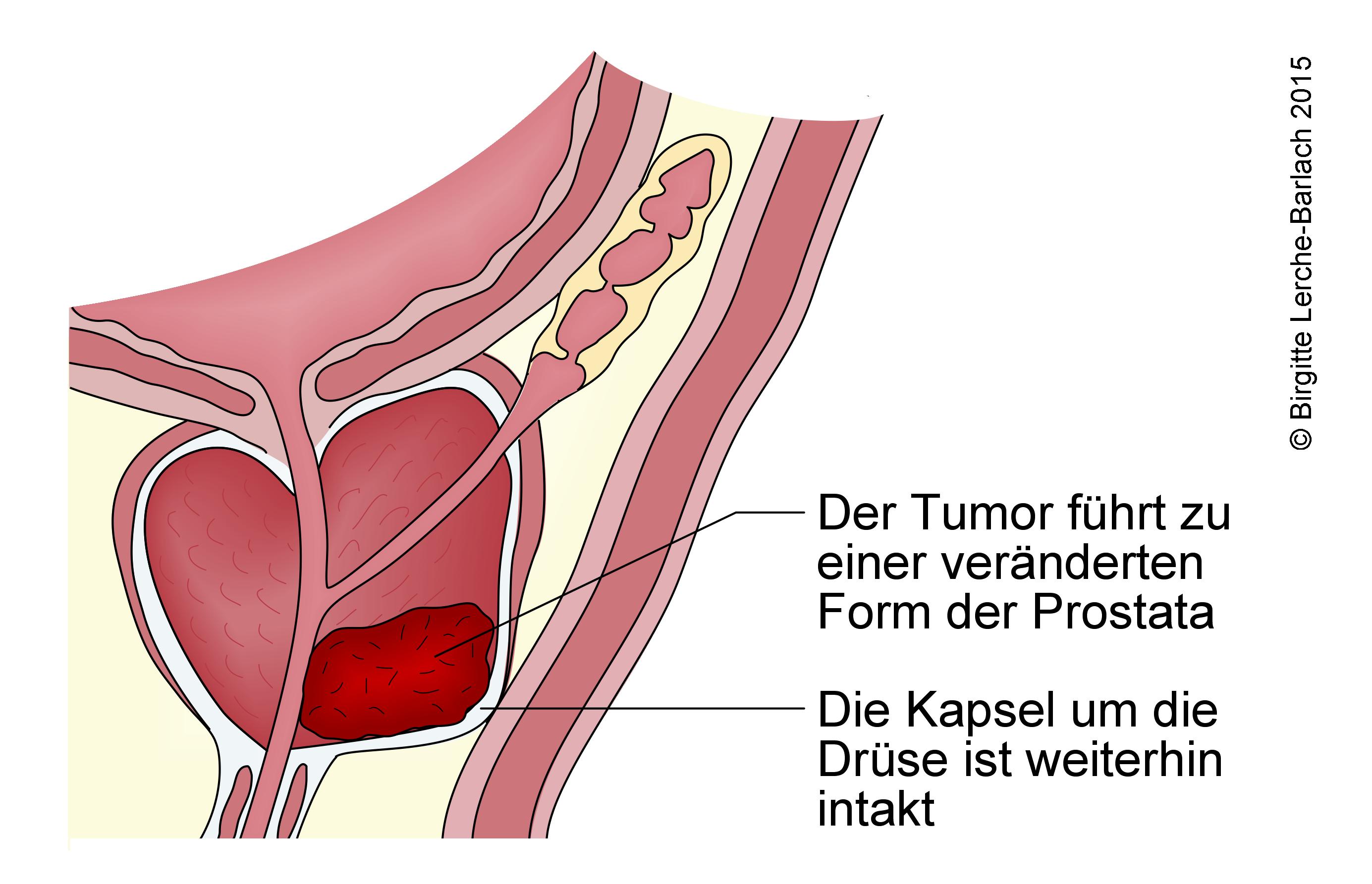
Hier hat der Tumor die äußere Hülle der Prostata überschritten. Es liegen jedoch noch keine Tochtergeschwülste (Metastasen) vor. Behandlungen mit dem Ziel der Heilung können in diesem Stadium noch infrage kommen. Sie sollen den Krebs vollständig entfernen oder zerstören. Dazu gehören: Die Operation und die Bestrahlung.
Bei einer Operation sollten auch die umliegenden Lymphknoten mit entfernt werden. Dadurch können weitere Komplikationen entstehen, zum Beispiel der Stau von Gewebeflüssigkeit in den Beinen. Ob die Entfernung der Lymphknoten das Leben verlängert, ist unklar. Sie kann aber wichtig sein, um anhand der mikroskopischen Untersuchung von Gewebsschnitten genauer einzuschätzen, wie weit sich der Tumor ausgebreitet hat und daraufhin die weitere Behandlung zu planen.
Bei einer Bestrahlung empfehlen die Experten zusätzlich eine zeitlich begrenzte Behandlung mit Medikamenten (Hormonentzugsbehandlung, siehe unten). Dadurch lässt sich in manchen Fällen das Leben verlängern. Ob eine zusätzliche Bestrahlung der Lymphbahnen Vorteile bringt, ist unklar. Eine Bestrahlung „von innen", die sog. Hochdosis-Brachytherapie, wird häufig mit einer Bestrahlung von außen und/oder mit Medikamenten kombiniert.
Metastasierter Prostatakrebs
Hat der Krebs bereits andere Körperregionen befallen, geht es darum, den Krebs in seinem Wachstum zu bremsen oder Beschwerden zu lindern.
Prostatakrebs wird durch das körpereigene Hormon Testosteron beeinflusst. Eine sogenannte Hormonentzugsbehandlung kann den Testosteronspiegel senken. Dadurch verlangsamt sich das Krebswachstum.
Ein Hormonentzug ist mit Medikamenten oder operativ als Ausschälung der Hoden möglich. Lässt die Wirkung der Hormonentzugsbehandlung mit der Zeit nach, so können verschiedene Hormonmedikamente kombiniert werden.
Im Verlauf der Behandlung werden die Krebszellen gänzlich unempfindlich gegen den Hormonentzug. Solange der Krebs dann keine spürbaren Beschwerden macht, bringt eine weitere Behandlung mit Medikamenten meist keinen Vorteil.
Stellen sich aber Beschwerden ein, so stehen Medikamente zur Verfügung, die das Fortschreiten der Krankheit verzögern können. Dafür kommen hormonell wirksame Medikamente und in manchen Fällen auch eine Chemotherapie infrage.
Wenn nach einer Chemotherapie der Krebs weiter fortschreitet, ist eine erneute Behandlung mit Hormonwirkstoffen oder eine weitere Chemotherapie möglich. Alle Medikamente sind mit Risiken und Nebenwirkungen verbunden, die unter Umständen den Körper stärker belasten als der Krebs.
Gerade für Männer mit geschwächtem körperlichem Zustand kann es sinnvoll sein, nichts gegen den Krebs zu unternehmen und stattdessen Beschwerden wie Schmerzen gezielt und wirksam behandeln zu lassen.
Was können Sie selbst tun?
Einer Beobachtungsstudie zufolge lässt sich die Prostatakrebsprognose hinsichtlich der Gesamtsterblichkeit durch ein hohes Maß an körperlicher Aktivität verbessern. Gemäß dieser Studie erhöhen mindestens drei Stunden anhaltende körperliche Anstrengung pro Woche in Form von schnellem Walking, Jogging, Radfahren, Tennis und Schwimmen die Überlebensrate. Weiterhin ist eine ausgewogene Ernährung, Stressreduktion und die Raucherentwöhnung förderlich.
Prognose
Die Fünf-Jahres-Überlebensrate für alle Prostatakrebsstadien beläuft sich auf 76 % (76 von 100 Männern leben noch 5 Jahre nach der Diagnosestellung ihres Prostatakrebs). Allerdings sind es sogar 91 von 100 Männern, wenn man die Männer herausrechnet, die an einer anderen Erkrankung (z. B. Herzinfarkt) als dem Prostatakrebs versterben.
Sie beträgt aber lediglich ca. 30 % bei einer nachgewiesenen Streuung im Beckenbereich. Befindet sich der Tumor lediglich in der Prostatadrüse, dann liegt die Fünf-Jahres-Überlebensrate bei gut 90 %.
Von der Ausbreitung der Krankheit sind vor allem die Lymphknoten, dann das Skelett und in sehr seltenen Fällen auch die Lungen und die Leber betroffen.
Weitere Informationen
- Ratschläge zur Vorbeugung von Prostatakrebs
- Prostatakrebs-Früherkennung – Ist ein PSA-Test sinnvoll?
- Prostatakrebs im frühen Stadium
- Prostatakrebs im fortgeschrittenen Stadium
- Krebs und Sexualität – körperliche Probleme beim Mann
- Krebs und Sexualität
- Krebs und Sexualität – Hilfsmittel
- Körperliche Aktivität: Heilmittel für Körper und Geist
- Ratschläge für eine ausgewogene Ernährung
- Rauchen schadet Ihrer Gesundheit
- Warum sollten Sie das Rauchen aufgeben, und wie gelingt es?
- Prostatakrebs – Informationen für ärztliches Personal
Illustrationen
Autoren
- Thomas M. Heim, Dr. med., Wissenschaftsjournalist, Freiburg
- Hannes Blankenfeld, Dr. med., Facharzt für Innere und Allgemeinmedizin, München
- Natalie Anasiewicz, Ärztin, Freiburg i. Br.
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Prostatakarzinom. References are shown below.
- Deutsche Gesellschaft für Urologie. S3-Leitlinie Prostatakarzinom. AWMF-Leitlinie Nr. 043-022OL. S3, Stand 2021. www.awmf.org
- European Association of Urology. EAU-ESTRO-SIOG Guidelines on Prostate Cancer. Stand 2021. uroweb.org
- European Society for Medical Oncology. Cancer of the Prostate, Stand 2020. www.esmo.org
- Deutsche Gesellschaft für Urologie. Benignes Prostatasyndrom (BPS), Diagnostik und Differenzialdiagnostik. AWMF-Leitlinie Nr. 043-034, Klasse S2e, Stand 2009 (abgelaufen). www.awmf.org
- Deutsche Krebsgesellschaft: Prostatakrebs - Klassifikation des Krankheitsstadiums www.krebsgesellschaft.de
- Zentrum für Krebsregisterdaten - Robert-Koch-Institut. Prostatakrebs (Prostatakarzinom). Stand: 17.12.2015; letzter Zugriff: 21.07.2017 www.krebsdaten.de
- Deutsches Institut für Medizinische Dokumentation und Information (DIMDI): ICD-10-GM Version 2021. Stand 18.09.2020 www.dimdi.de
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin. DEGAM- Praxisempfehlung. Hausärztliche Beratung zu PSA-Screening. Stand: 4/2018 www.degam.de
- Schroder FH, Hugosson J, Roobol MJ, et al. Screening and prostate cancer mortality: results of the European Randomised Study of Screening for Prostate Cancer (ERSPC) at 13 years of follow-up. Lancet. 2014 doi: 10.1016/S0140-6736(14)60525-0 DOI
- Carlsson S, Assel M, Sjoberg D, et al. Influence of blood prostate specific antigen levels at age 60 on benefits and harms of prostate cancer screening: population based cohort study. BMJ 2014; 348: g2296. BMJ (DOI)
- Gelfond J, Choate K, Ankerst DP, et al. Intermediate-term risk of prostate cancer is directly related to baseline prostate specific antigen: Implications for reducing the burden of prostate specific antigen screening. J Urol 2015 Jul; 194:46. PMID: 25686543 PubMed
- American Urological Association (AUA) Guideline. Early detection of prostate cancer: AUA guideline. 2013. www.ncbi.nlm.nih.gov
- Chou R, Croswell JM, Dana T, et al. Screening for prostate cancer: A review of the evidence for the US Preventive Services Task Force. Ann Intern Med 2011; 155: 762-71. www.ncbi.nlm.nih.gov
- Ilic D, Neuberger MM, Djulbegovic M, Dahm P. Screening for prostate cancer. Cochrane Database of Systematic Reviews 2013, Issue 1. Art. No.: CD004720. DOI: 10.1002/14651858.CD004720.pub3. DOI
- Andriole GL, Crawford ED, Grubb RL, et al. Prostate cancer screening in the randomized prostate, lung, colorectal, and ovarian cancer screening trial: mortality results after 13 years of follow-up. J Natl Cancer Inst 2012; 104: 125-32. PubMed
- Schröder FH, Hugosson J, Roobol MJ, et al. Prostate-cancer mortality at 11 years of follow-up. N Engl J Med 2012; 366: 981-90. New England Journal of Medicine
- Ilic D, Neuberger MM, Djulbegovic M, Dahm P. Screening for prostate cancer. Cochrane Database of Systematic Reviews 2013; 1: CD004720. DOI: 10.1002/14651858.CD004720.pub3 DOI
- Hugosson J, Carlsson S, Aus G et al. Mortality results from the Göteborg randomised population-based prostate-cancer screening trial. Lancet Oncol 2010; 11: 725-32. PMID: 20598634 PubMed
- de Carvalho TM, Heijnsdijk EAM, de Koning HJ. Comparative effectiveness of prostate cancer screening between the ages of 55 and 69 years followed by active surveillance. Cancer 2018; 124: 507-13. PMID: 29231973 PubMed
- Thompson IM, Pauler DK, Goodman PJ, et al. Prevalence of prostate cancer among men with a prostate-specific antigen level <= 4.0 ng per milliliter. N Engl J Med 2004; 350: 2239-46. New England Journal of Medicine
- Kotb AF, Tanguay S, Luz MA et al. Relationship between initial PSA density with future PSA kinetics and repeat biopsies in men with prostate cancer on active surveillance. Prostate Cancer Prostatic Dis 2011; 14:53-7. PMID: 20938463 PubMed
- Vickers AJ, Till C, Tangen CM, et al. An empirical evaluation of guidelines on prostate-specific antigen velocity in prostate cancer detection. J Natl Cancer Inst 2011; 103: 462-9. PubMed
- Epstein JI, Egevad L, Amin MB et al. The 2014 International Society of Urological Pathology (ISUP) Consensus Conference on Gleason Grading of Prostatic Carcinoma: Definition of Grading Patterns and Proposal for a New Grading System. Am J Surg Pathol 2016; 40: 244-52. PMID: 26492179 PubMed
- Kenfield SA, Stampfer MJ, Giovannucci E, Chan JM. Physical activity and survival after prostate cancer diagnosis in the health professionals follow-up study. J Clin Oncol 2011; 29: 726-32. PubMed
- Nam RK, Cheung P, Herschorn S, et al. Incidence of complications other than urinary incontinence or erectile dysfunction after radical prostatectomy or radiotherapy for prostate cancer: a population-based cohort study. Lancet Oncol 2014 Feb;15(2):223-31. PubMed
- Ahmed HU, Hindley RG, Dickinson L, et al. Focal therapy for localised unifocal and multifocal prostate cancer: a prospective development study. Lancet Oncology 2012; : doi:10.1016/S1470-2045(12)70121-3. DOI
- Azzouzi AR, Vincendeau S, Barret E et al. Padeliporfin vascular-targeted photodynamic therapy versus active surveillance in men with low-risk prostate cancer (CLIN1001 PCM301): an open-label, phase 3, randomised controlled trial. Lancet Oncol 2017; 18: 181-91. PMID: 28007457 PubMed
- Deutsche Krebsgesellschaft. Psychoonkologische Diagnostik, Beratung und Behandlung von erwachsenen Krebspatienten. AWMF-Leitlinie Nr. 032-051OL, Klasse S3, Stand 2014 (abgelaufen). www.awmf.org
- Deutsche Gesellschaft für Palliativmedizin. Palliativmedizin für Patienten mit einer nicht heilbaren Krebserkrankung. AWMF-Leitlinie Nr. 128-001OL, Klasse S3, Stand 2019. www.awmf.org
- European Medicines Agency. PRAC recommends restricting use of prostate cancer medicine Xofigo. London 2018 (13.7.2018). www.ema.europa.eu
- European Medicines Agency. Prostate cancer medicine Xofigo must not be used with Zytiga and prednisone/prednisolone. London 2018 (9.3.2018). www.ema.europa.eu
- Bayer Vital GmbH. Radium-223-dichlorid (Xofigo®) kontraindiziert in Kombination mit Abirateronacetat und Prednisolon/Prednison. Leverkusen 2018 (19.3.2018). www.gelbe-liste.de
- Anderson CA, Omar MI, Campbell SE, et al. Conservative management for postprostatectomy urinary incontinence. Cochrane Database of Syst Rev 2015; 1: CD001843. doi:10.1002/14651858.CD001843.pub5 DOI
- Johansson E, Steineck G, Holmberg L, et al. Long-term quality-of-life outcomes after radical prostatectomy or watchful waiting: the Scandinavian Prostate Cancer Group-4 randomised trial. Lancet Oncol 2011; 12: 891-9. PubMed
- Jayadevappa R, Chhatre S, Malkowicz B, et al. Association Between Androgen Deprivation Therapy Use and Diagnosis of Dementia in Men With Prostate Cancer. JAMA Netw Open 2019; 2: e196562. pmid:31268539. jamanetwork.com
- Lu-Yao GL, Albertsen PC, Moore DF, et al. Outcomes of localized prostate cancer following conservative management. JAMA 2009; 302: 1202-9. www.ncbi.nlm.nih.gov