Zusammenfassung
- Definition:Das Cholangiokarzinom ist ein Karzinom im tubulären Epithel der Gallenwege.
- Häufigkeit:Inzidenz Männer ca. 2,8/100.000, Inzidenz Frauen ca. 1,6/100.000.
- Symptome:In der Regel unspezifische Symptome, bis Ikterus auftritt.
- Befunde:Klinische Befunde können Hepatomegalie und Ikterus sein.
- Diagnostik:Erhöhte Leberwerte, Ultraschall- und/oder CT-Untersuchungen, möglicherweise auch andere bildgebende Untersuchungen wie z. B. MRCP oder ERCP führen zur Diagnose.
- Therapie:Chirurgische Resektion des Tumors ist die einzig mögliche kurative Behandlung von Krebserkrankungen der Gallenwege oder Gallenblase.
Allgemeine Informationen
Definition
- Das Cholangiokarzinom (Gallengangskarzinom) ist ein Tumor, der im tubulären Epithel der Gallenwege auftritt, sowohl innerhalb der Leber (intrahepatisches Cholangiokarzinom, seltener) als auch außerhalb der Leber (extrahepatisches Cholangiokarzinom, häufiger).1
- Die Erkrankung ist schwer zu diagnostizieren und oft schon weit fortgeschritten, bevor die Diagnose gestellt wird.2-3
Einteilung der klinischen Stadien
- Die Einteilung basiert auf dem TNM-System (Tumor, Node, Metastasis).
- Man unterscheidet die klinische Klassifikation (TNM) und die pathologische Klassifikation (pTNM).
Häufigkeit
- Weltweit macht das Cholangiokarzinom 3 % aller gastrointestinalen Krebserkrankungen aus und ist – als intrahepatisches Karzinom – der zweithäufigste primäre maligne Lebertumor.4
- Inzidenz
- Alter und Geschlecht
Ätiologie und Pathogenese
- Gewebetyp
- Über 95 % der Cholangiokarzinome sind Adenokarzinome.
- Lokalisation
- Klassifizierung
- Cholangiokarzinome können anatomisch als intrahepatische oder extrahepatische Tumoren klassifiziert werden oder alternativ nach Tumorausdehnung: periduktal infiltratives Wachstum oder intraduktales Wachstum.1
- Karzinogenese
- Vermutlich liegt der Erkrankung – wie im Prinzip fast allen Krebserkrankungen – ein Zusammenwirken verschiedener genetischer Faktoren und Umwelteinflüsse zugrunde.1
- Es besteht ein enger Zusammenhang zwischen Infektionen, Entzündungen und Krebserkrankungen.9
- Das intrahepatische Cholangiokarzinom wird bei Patient*innen mit chronischen Leberentzündungen, wie Hepatitis B und C, die Zirrhose verursachen, häufiger diagnostiziert.
- Ausbreitungsmuster
- Cholangiokarzinome breiten sich häufig lokal in der Gallenblasenwand aus, entlang der Nerven und der Blutgefäße und zu den Lymphknoten.
- Fernmetastasen treten oft in der Lunge auf.
Prädisponierende Faktoren
- Die bekannten Risikofaktoren scheinen nur für eine geringe Anzahl der Fälle von Cholangiokarzinom verantwortlich zu sein.2-3
- Primär sklerosierende Cholangitis
- Ist der bekannteste prädisponierende Faktor.
- Etwa 10–20 % der Patient*innen mit primär sklerosierender Cholangitis erkranken an einem Cholangiokarzinom. Diese Betroffenen befinden sich in der jüngeren Altersgruppe (30–50 Jahre).10
- Es scheint keine Korrelation zwischen Krebsentstehung und der Schwere der Erkrankung zu geben.
- Parasitäre Infektion
- Es wird vermutet, dass es einen pathogenetischen Zusammenhang zwischen einem Befall durch Opisthorchis viverrini (eine Art Leberegel) und Cholangiokarzinom gibt.
- Der Befall ist in Thailand am weitesten verbreitet und beruht auf dem Verzehr von nicht ausreichend gegartem Fisch, der mit dem Parasiten infiziert ist.11
- Dieser Erreger wurde auch bereits in Sushi nachgewiesen.12
- Polyzystische Lebererkrankung
- Angeborene Fehlbildungen im Bereich der Gallenwege beinhalten das Risiko für eine maligne Erkrankung im Alter von über 20 Jahren.1
- Intrahepatische Gallensteine
- Recht häufig in Asien vorkommend und verbunden mit einem erhöhten Risiko für intrahepatisches Cholangiokarzinom.10
- Chemische Karzinogene
- Verschiedene chemische Toxine prädisponieren nachweislich für Cholangiokarzinom.
- Virushepatitis
ICPC-2
- D77 Bösartige Neubild. Verdauungstrakt
ICD-10
- Der Abschnitt basiert auf dieser Referenz.15
- C22 Bösartige Neubildung der Leber und der intrahepatischen Gallengänge
- C22.1 Intrahepatisches Gallengangkarzinom (Cholangiokarzinom)
- C24 Bösartige Neubildung sonstiger und nicht näher bezeichneter Teile der Gallenwege
- C24.0 Bösartige Neubildung extrahepatischer Gallengang
- C24.1 Bösartige Neubildung Ampulla hepatopancreatica [Ampulla Vateri]
- C24.8 Bösartige Neubildung Gallenwege, mehrere Teilbereiche überlappend
- C24.9 Bösartige Neubildung Gallenwege, nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Symptome einer Cholestase, evtl. Bauchschmerzen und beeinträchtigter Allgemeinzustand, erhöhte Werte für AP und GPT (ALAT).
- Die Diagnose erfolgt durch (Endo-)Sonografie, CT, MRCP oder ERCP.16
Differenzialdiagnosen
- Benigne Strikturen in den Gallenwegen
- iatrogene Verletzungen der Gallenwege
- Gallensteine
- Primär sklerosierende Cholangitis – Differenzialdiagnose kann sehr schwierig sein.17
- Gallenblasenkarzinom
- Primär biliäre Zirrhose
- Benigne oder maligne Tumoren der Bauchspeicheldrüse (Pankreas).
- Metastasen in den Lymphknoten im Leberhilus
Anamnese
- Symptombeginn oft in Form von Ikterus, möglicherweise reduzierter Allgemeinzustand
- Schmerzen treten selten auf und sind in der Regel ein Zeichen der fortgeschrittenen Erkrankung.
- Die Symptome können Gallensteinbeschwerden ähneln, bei Patient*innen mit bekannten Gallensteinen evtl. anders ausgeprägt.
- in Zusammenhang mit Mahlzeiten Unbehagen und Schmerzen im oberen Teil des Abdomens oder in der rechten Schulter
- Die Symptome hängen von Lage des Tumors ab.
- Läsionen distaler Gallenwege
- Periphere intrahepatische Tumoren
- oft uncharakteristische Symptome wie Müdigkeit, Gewichtsverlust und Bauchschmerzen
- Patient*innen mit primär sklerosierender Cholangitis und Cholangiokarzinom zeigen Anzeichen einer zunehmenden Cholestase.17
Klinische Untersuchung
- Abhängig von Lage des Tumors
- Ikterus?
- Vergrößerte Leber, Gallenblase, oder nachweisbarer epigastrischer Tumor?
- Beeinträchtigter Allgemeinzustand?
Ergänzende Untersuchungen in der Hausarztpraxis
- Verschlussikterus (obstruktive Cholestase)
- unspezifische Erhöhung der Werte für Serum-Bilirubin, alkalische Phosphatase und Gamma-GT
- Transaminasen (Aminotransferasen) leicht erhöht
Diagnostik bei Spezialist*innen
Bildgebende Verfahren
- Bilddiagnostische Verfahren sind entscheidend für die Diagnose und die Therapieplanung.
- Zu beachten ist, dass zum Zeitpunkt der Diagnose etwa 50 % bereits befallene Lymphknoten haben, die oft in der präoperativen Bildgebung übersehen werden.18
- Ultraschall
- Die primäre Untersuchung, die sensitiv für den Nachweis von Gallenwegserweiterungen, die Lokalisation von Obstruktionen und das Ausschließen von Gallensteinen ist.
- Ein endoskopischer Ultraschall hat eine hohe Sensitivität für die Bestimmung der lokalen Ausbreitung und ermöglicht Probenentnahme für die Zytologie.19
- An proximalen Läsionen sind intrahepatische Gallenwegsdilatationen und normale extrahepatische Gänge zu erkennen, während bei distalen Tumoren sowohl die intrahepatischen wie auch die extrahepatischen Gallenwege erweitert sind.
- Kontrastmittelverstärkte Spiral-CT
- Eine hochempfindliche Methode, um intrahepatische Cholangiokarzinome nachzuweisen, die größer als 1cm sind, Obstruktionen zu lokalisieren und evtl. Lymphknotenmetastasen zu entdecken.20-21
- Magnetresonanz-Cholangiopankreatikografie, MRCP
- Hat mehrere mögliche Vorteile gegenüber CT.
- Das Verfahren kann intrahepatische Tumoren erkennen und dreidimensionale Bilder erzeugen.
- Das Verfahren ist gleichwertig mit ERCP und perkutaner transhepatische Cholangiografie (PTC).22
- Kann detaillierte Bilder der Ausbreitung, lokaler Lymphknotenmetastasen und evtl. Fernmetastasen liefern.
- Endoskopie – ERCP oder PTC
- Die Wahl des Verfahrens hängt in der Regel von den vor Ort verfügbaren Spezialkenntnissen ab.
- Diese Methoden ermöglichen Zytologie, aber der diagnostische Zusatznutzen ist gering. Die Untersuchung kann mit dem Einbringen einer möglichweise nötigen therapeutischen Gallengangsdrainage oder – bei nicht-resezierbaren Tumoren – mit einer Stentimplantation kombiniert werden.
- Seltene Komplikationen sind Pankreatitis (5 %) und Duodenalperforation, Austritt von Galle und Blutungen. Da lediglich ein Stent eingesetzt wird und keine Papillotomie erfolgt, sind diese Komplikationen selten und treten überwiegend in fortgeschrittenen Stadien der Erkrankung auf.
- Die Stentimplantation via ERC(P) geht mit einem deutlich niedrigeren Komplikationsrisiko einher als via PTC.23
- Endoskopischer Ultraschall
- Eine gute Methode, um lokale Lymphknotenmetastasen zu erkennen.
- Erlaubt die Feinnadelbiopsie des Tumors oder Lymphknotens.24
- PET
- keine Routineuntersuchung
- Kann für die Diagnostik von Metastasen eingesetzt werden, wenn andere Methoden wie das MRT unzureichende Ergebnisse liefern.25-27
- CT/MRT Thorax und Abdomen mit Kontrastmittel2
- Methode der 1. Wahl zur Abklärung eines klinischen Verdachts
- auch für die Ausbreitungsdiagnostik geeignet
Indikation zur Überweisung
- Bei Verdacht auf ein Cholangiokarzinom Überweisung an gastroenterologische/radiologische/onkolongische Praxen
Therapie
Therapieziele
- Kurative Behandlung ist selten möglich.
- Palliativtherapie28-29
Allgemeines zur Therapie
- Eine vollständige chirurgische Resektion mit histologisch freien Resektionsrändern ist die einzige Therapie, die die Krankheit heilen kann. Eine solche Behandlung kommt aufgrund des oft fortgeschrittenen Stadiums bei Diagnosestellung nur selten infrage (maximal 20 % der Fälle).18
- Eine Bewertung der Operabilität ist entscheidend für die Behandlung.30
- Eine Operation setzt voraus, dass die Patient*innen rein medizinisch den Eingriff vertragen können, dass die Betroffenen einen Tumor haben, der mit ausreichenden Rändern entfernt werden kann und dass keine Metastasen vorliegen.31-32
Operative Therapie
- Die Art und der Umfang der Operation hängt von der Position des Tumors in der Leber oder in den Gallenwegen ab.2
- Bei extrahepatischem Cholangiokarzinom
- Bei Auswirkungen auf den Gallengang werden Gallenwege und Lymphknoten im Hilus reseziert.31
- Meist ist außerdem eine partielle Hepatektomie erforderlich.
- Distales Cholangiokarzinom
- Therapie durch Duodenopankreatektomie (Whipple-Operation) in der gleichen Weise wie beim Pankreaskopfkarzinom oder Karzinom der Ampulla Vateri
- Präoperative Gallengangsdrainage
- Es ist unklar, wie groß der Nutzen der Gallengangsdrainage im Verhältnis zu deren Risiko ist.1
- Portalvenenembolisation
- mangels Daten keine generelle Empfehlung möglich
- evtl. vor ausgedehnten Leberresektionen zur Augmentation des verbleibenden Lebergewebes23
- Lebertransplantation
- Einer ausgewählten Gruppe von Patient*innen mit Cholangiokarzinom kann eine Lebertransplantation gemäß „Mayo-Protokoll“ angeboten werden.33
Weitere Behandlungsmöglichkeiten
- Adjuvante Bestrahlung
- Es gibt keinen Nachweis für die Wirkung einer solchen Behandlung bei Patient*innen mit befallenen Resektionsrändern.
- Adjuvante Zytostatika
- Pallative Chemotherapie mit Gemcitabin und Cisplatin ist Standard.23
- Lokal ablative Verfahren
- photodynamische Therapie
- Ist eine neue Therapieoption.
- Ein Photosensibilisator (Natriumporphyrin) wird intravenös gegeben und innerhalb von 24–48 Stunden im Tumorgewebe lokalisiert.
- Direkte Beleuchtung durch das Endoskop mit Licht einer bestimmten Wellenlänge aktiviert das Natriumporphyrin, erzeugt freie Radikale und führt zum ischämischen Tod der Krebszellen.34
- Wird als palliative Maßnahme betrachtet, die Wirkung der Behandlung hält etwa 6 Monate an, und die Behandlung sollte daher 2-mal jährlich wiederholt werden.
- Weitere Verfahren sind in der klinischen Testung und können im Einzelfall erwogen werden, z. B.:23
- transpapillär per ERC eingebrachter Radiofrequenz-Ablationskatheter
- selektive interne Radiotherapie (SIRT)
- transarterielle Chemoembolisation (TACE)
- Afterloading/Brachytherapie.
- photodynamische Therapie
Supportiv- und Palliativbehandlung
- Erkrankungsspezifisch
- Behandlung von Sepsis
- Normalisierung des Bilirubins vor der Chemotherapie oder Bestrahlung1
- Symptomlindernd, z. B.:28-29
- Schmerzen
- sexuelle Funktionsstörungen
- Fatigue
- Gewichtsverlust
- Übelkeit und Erbrechen
- Obstipation
- orale Beschwerden, z. B. Mundtrockenheit
- Atembeschwerden.
- Wiederherstellung physischer und psychischer Vitalität, z. B. Behandlung von:
- Teilhabe am normalen gesellschaftlichen und sozialen Leben
- Soweit die Patient*innen noch im Berufsleben stehen: Erhalt oder Wiederherstellung der Erwerbsfähigkeit (Rehabilitation).
- Auch in der nicht-kurativen Situation sollten rehabilitative Maßnahmen symptomorientiert empfohlen werden.
Verlauf, Komplikationen und Prognose
Prognose
- Rasche Progression
Komplikationen
- Gallengangsobstruktion
- Leberversagen
- Sepsis
Prognose
- Die Prognose ist abhängig vom Stadium (TNM-Einstufung) und ob Metastasen in den Lymphknoten oder Fernmetastasen vorliegen.35-37
- Oft ist zum Zeitpunkt der Diagnosestellung die Krankheit weit fortgeschritten, und damit ist die Prognose schlecht.
- Die 5-Jahres-Überlebensrate bei Cholangiokarzinom in der Bifurkation des Lebergangs beträgt ca. 30–40 %.
- Die Prognose ist am besten, wenn tumorfreie Resektionsränder erreicht wurden und keine Ausbreitung auf die Lymphknoten vorlag.
- Ausgedehntere Resektionen haben das Überleben etwas verbessert.30,35-37
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen

Gallenblase und Bauchspeicheldrüse
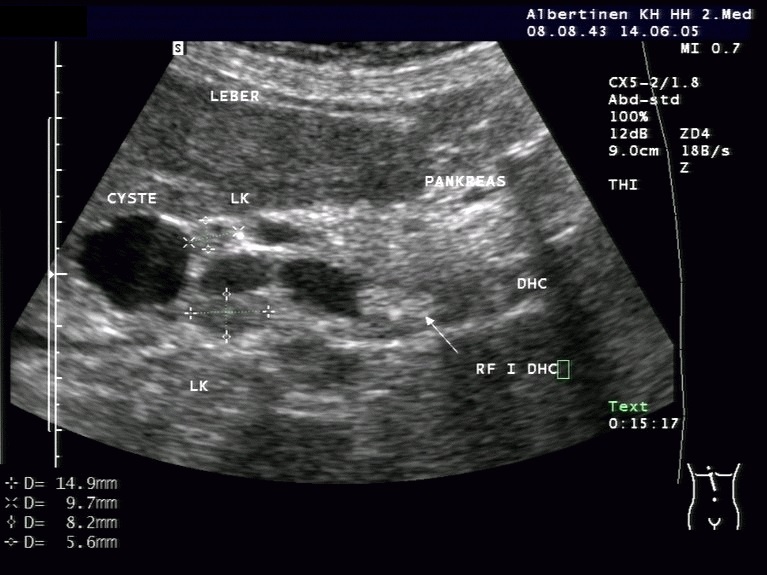
Sonografie: Extrahepatisches cholangiozelluläres Karzinom (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
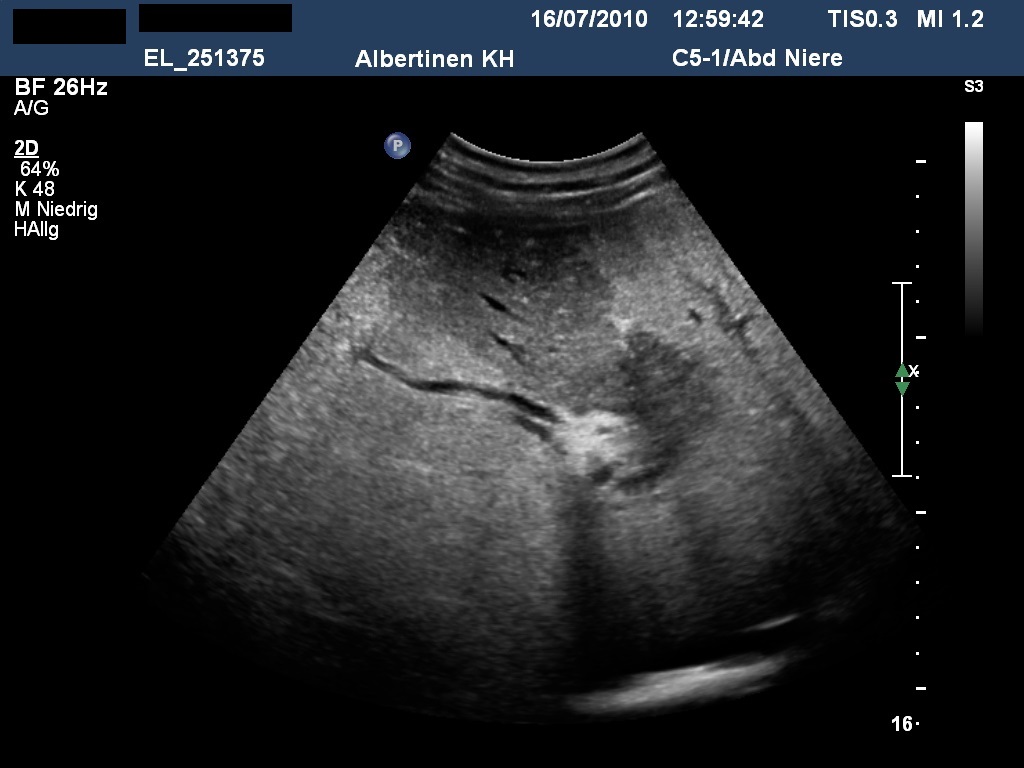
Sonografie: Intrahepatischer Tumor mit biliärer Segmentfibrose (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg).
Quellen
Leitlinien
- Deutsche Krebsgesellschaft (DKG). Psychoonkologische Diagnostik, Beratung und Behandlung von erwachsenen Krebspatienten. AWMF-Leitlinie Nr. 032-051OL. S3, Stand 2014 (abgelaufen). www.awmf.org
- Deutsche Gesellschaft für Palliativmedizin. Palliativmedizin für Patienten mit einer nicht heilbaren Krebserkrankung. AWMF-Leitlinie Nr. 128-001OL. S3, Stand 2019. www.awmf.org
- European Society for Medical Oncology. Biliary cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up, Stand 2016. www.esmo.org
- British Society of Gastroenterology. Guidelines for the diagnosis and treatment of cholangiocarcinoma, Stand 2012. www.bsg.org.uk
- Bundesärztekammer. Bekanntmachungen. Richtlinien zur Organtransplantation gem. § 16 TPG. Richtlinie gemäß § 16 Abs. 1 S. 1 Nrn. 2 u. 5 TPG für die Wartelistenführung und Organvermittlung zur Lebertransplantation. April 2015. www.bundesaerztekammer.de
Literatur
- Khan SA, Thomas HC, Davidson BR, Taylor-Robinson SD. Cholangiocarcinoma. Lancet 2005; 366: 1303-14. PubMed
- European Society for Medical Oncology. Biliary cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up, Stand 2016. www.esmo.org
- British Society of Gastroenterology. Guidelines for the diagnosis and treatment of cholangiocarcinoma, Stand 2012. www.bsg.org.uk
- Khan SA, Taylor-Robinson SD, Toledano MB, Beck A, Elliott P and Thomas HC. Changing international trends in mortality rates for liver, biliary and pancreatic tumours. J Hepatol 2002; 37: 806-13. PubMed
- Robert Koch Institut. Zentrum für Krebsregisterdaten. Krebs der Gallenblase und Gallenwege - ICD-10 C23-C24. 2016. Stand: 17.12.2019 www.krebsdaten.de
- Ghouri YA, Mian I, Blechacz B. Cancer review: Cholangiocarcinoma. J Carcinog.2015 Feb 23;14:1. PMID: 25788866. PubMed
- Shaib YH, El-Serag HB, Davila JA, Morgan R and McGlynn KA. Risk factors of intrahepatic cholangiocarcinoma in the United States: a case-control study. Gastroenterology 2005; 128: 620-6. Gastroenterology
- Brown KM, Parmar AD, Geller DA. Intrahepatic cholangiocarcinoma. Surg Oncol Clin N Am 2014; 23:231. PubMed
- Espat NJ, Somasundar P. Cholangiocarcinoma. BMJ Best Practice, last updated December 2017. bestpractice.bmj.com
- Shaib Y, El-Serag HB. The epidemiology of cholangiocarcinoma. Semin Liver Dis 2004; 24: 115-25. PubMed
- Watanapa P and Watanapa WB. Liver fluke-associated cholangiocarcinoma. Br J Surg 2002; 89: 962-70. PubMed
- Boggian K. Sushi-Manie und Gesundheitsrisiko. 11/2008. infekt.ch
- Sorensen HT, Friis S, Olsen JH et al. Risk of liver and other types of cancer in patients with cirrhosis: a nationwide cohort study in Denmark. Hepatology 1998; 28: 921-5. PubMed
- Donato F, Gelatti U, Tagger A et al. Intrahepatic cholangiocarcinoma and hepatitis C and B virus infection, alcohol intake, and hepatolithiasis: a case-control study in Italy. Cancer Causes Control 2001; 12: 959-64. PubMed
- Deutsches Institut für Medizinische Dokumentation und Information (DIMDI): ICD-10-GM Version 2020. Stand 20.09.2019; letzter Zugriff 27.06.2020 www.dimdi.de
- Blechacz B, Komuta M, Roskams T, Gores GJ. Clinical diagnosis and staging of cholangiocarcinoma. Nat Rev Gastroenterol Hepatol 2011; 8:512. PubMed
- van Leeuwen DJ and Reeders JW. Primary sclerosing cholangitis and cholangiocarcinoma as a diagnostic and therapeutic dilemma. Ann Oncol 1999; 10 (Suppl 4): 89-93. pubmed.ncbi.nlm.nih.gov
- Khan SA, Davidson BR, Goldin R et al. Guidelines for the diagnosis and management of cholangiocarcinoma. Gut 2002; 51: VI1-9. pubmed.ncbi.nlm.nih.gov
- Abu-Hamda EM and Baron TH. Endoscopic management of cholangiocarcinoma. Semin Liver Dis 2004; 24: 165-75. PubMed
- Valls C, Guma A, Puig I et al. Intrahepatic peripheral cholangiocarcinoma: CT evaluation. Abdom Imaging 2000; 25: 490-6. PubMed
- Iavarone M, Piscaglia F, Vavassori S, et al. Contrast enhanced CT-scan to diagnose intrahepatic cholangiocarcinoma in patients with cirrhosis. J Hepatol 2013; 58:1188. PubMed
- Manfredi R, Barbaro B, Masselli G, Vecchioli A and Marano P. Magnetic resonance imaging of cholangiocarcinoma. Semin Liver Dis 2004; 24: 155-64. PubMed
- Vogel A, Wege H, Caca K et al. Dtsch Arztebl Int 2014; 111: 748-754. www.aerzteblatt.de
- Abu-Hamda EM and Baron TH. Endoscopic management of cholangiocarcinoma. Semin Liver Dis 2004; 24: 165-75. PubMed
- Anderson CD, Rice MH, Pinson CW, Chapman WC, Chari RS and Delbeke D. Fluorodeoxyglucose PET imaging in the evaluation of gallbladder carcinoma and cholangiocarcinoma. J Gastrointest Surg 2004; 8: 90-7. PubMed
- Kato T, Tsukamoto E, Kuge Y et al. Clinical role of (18)F-FDG PET for initial staging of patients with extrahepatic bile duct cancer. Eur J Nucl Med Mol Imaging 2002; 29: 1047-54. PubMed
- Fritscher-Ravens A, Bohuslavizki KH, Broering DC et al. FDG PET in the diagnosis of hilar cholangiocarcinoma. Nucl Med Commun 2001; 22: 1277-85. PubMed
- Deutsche Krebsgesellschaft (DKG). Psychoonkologische Diagnostik, Beratung und Behandlung von erwachsenen Krebspatienten. AWMF-Leitlinie Nr. 032-051OL. S3, Stand 2014 (abgelaufen). www.awmf.org
- Deutsche Gesellschaft für Palliativmedizin. Palliativmedizin für Patienten mit einer nicht heilbaren Krebserkrankung. AWMF-Leitlinie Nr. 128-001OL. S3, Stand 2019. www.awmf.org
- Anderson CD, Pinson CW, Berlin J and Chari RS. Diagnosis and treatment of cholangiocarcinoma. Oncologist 2004; 9: 43-57. PubMed
- Jarnagin WR and Shoup M. Surgical management of cholangiocarcinoma. Semin Liver Dis 2004; 24: 189-99. PubMed
- Jarnagin WR, Fong Y, DeMatteo RP et al. Staging, resectability, and outcome in 225 patients with hilar cholangiocarcinoma. Ann Surg 2001; 234: 507-17. PubMed
- Bundesärztekammer. Bekanntmachungen. Richtlinien zur Organtransplantation gem. § 16 TPG. Richtlinie gemäß § 16 Abs. 1 S. 1 Nrn. 2 u. 5 TPG für die Wartelistenführung und Organvermittlung zur Lebertransplantation. April 2015. www.bundesaerztekammer.de
- Berr F. Photodynamic therapy for cholangiocarcinoma. Semin Liver Dis 2004; 24: 177-87. PubMed
- Nakeeb A, Tran KQ, Black MJ et al. Improved survival in resected biliary malignancies. Surgery 2002; 132: 555-63. pubmed.ncbi.nlm.nih.gov
- Patel T. Increasing incidence and mortality of primary intrahepatic cholangiocarcinoma in the United States. Hepatology 2001; 33: 1353-7. PubMed
- Taylor-Robinson SD, Toledano MB, Arora S et al. Increase in mortality rates from intrahepatic cholangiocarcinoma in England and Wales 1968-1998. Gut 2001; 48: 816-20. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Thomas M. Heim, Dr. med., Wissenschaftsjournalist, Freiburg
- Dirk Nonhoff, Dr. med., Facharzt für Allgemeinmedizin, Köln
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).