Zusammenfassung
- Definition: Traumatischer Riss des Innen- oder Außenmeniskus oder degenerativer Verschleiß bei Gonarthrose.
- Häufigkeit: Insgesamt sehr hohe Prävalenz in der Bevölkerung, in vielen Fällen jedoch ohne Symptome. Gehäuft bei Kontaktsportarten.
- Symptome: Schmerzen entlang des Gelenkspalts, Schwellung und evtl. Gelenkblockade.
- Untersuchung: Schmerzempfindlicher Gelenkspalt, Schwellung, Erguss, Schmerzen oder Knacken bei Rotation, evtl. verminderter Bewegungsumfang.
- Diagnostik: Durch Anamnese und klinische Untersuchung ist in > 80 % der Fälle die korrekte Diagnose möglich. Die Bestätigung erfolgt mittels MRT.
- Therapie: Bei Blockierungen und traumatischer Meniskusverletzung sollte eine chirurgische Therapie erfolgen. In allen anderen Fällen kann zuerst ein konservativer Therapieversuch unternommen werden.
Allgemeine Informationen
Definition
- Eine Meniskusläsion liegt vor, wenn die Kontinuität von Meniskusgewebe unterbrochen ist bzw. die Funktion gestört ist.1
- Meniskusverletzungen beinhalten einen Riss oder Abriss des medialen Innen- oder lateralen Außenmeniskus.2
Häufigkeit
- Häufig unter Sportlern und bei Kontaktsportarten wie Handball und Fußball
- Typischer Verletzungsmechanismus: indirektes Trauma mit Rotation des flektierten und belasteten Kniegelenks
- Der Innenmeniskus ist am häufigsten betroffen.
- Er ist fest mit der Gelenkkapsel und dem Innenband verwachsen.
- Somit ist die Beweglichkeit bzw. Flexibilität eingeschränkt.
- häufig Begleitverletzung des Innenmeniskus bei Innenbandläsion1
- Er ist fest mit der Gelenkkapsel und dem Innenband verwachsen.
- Die Inzidenz von Meniskusläsionen in der Gesamtbevölkerung steigt mit der Zunahme des Alters.1
- MRT-Studien an zufällig ausgewählten Patienten zwischen 50–90 Jahren haben ergeben, dass Meniskusverletzungen häufig vorkommen.3
- bei bestehender Gonarthrose: 63 %
- bei Patienten ohne Arthrose, aber mit typischen Kniegelenkschmerzen: 32 %
- bei beschwerdefreien Patienten ohne Gonarthrose: 23 %
- 61 % aller Patienten mit nachgewiesener Meniskusverletzung hatten innerhalb des letzten Monats keine Kniebeschwerden.
Klinische Anatomie
- Beim Innen- und Außenmeniskus handelt es sich um C-förmige Scheiben aus Faserknorpel.
- Funktionen
- Verbesserung der Kongruenz zwischen den konvexen Femurkondylen und dem flachen Tibiaplateau
- Druckverteilung auf die Gelenkflächen, sodass deren Verschleiß minimiert wird.
- Stoßdämpfer für die axialen Kräfte im Kniegelenk
- Verteilung der Gelenkflüssigkeit
- Stabilisierung des Kniegelenks
- Nur das periphere (kapselnahe) Drittel der Menisken ist vaskularisiert, das restliche Knorpelgewebe ernährt sich über Diffusion.
- Übergangszone Prädilektionsstelle für Längsrisse1
Ätiologie und Pathogenese
Verletzungsmechanismen
- Trauma
- Oft liegt eine Kombination aus Flexion und Rotation bei gleichzeitiger Bewegung oder Belastung des Knies vor.
- Wiederholte Mikrotraumatisierung
- Bei regelmäßigem Arbeiten in der Hocke kommt es überdurchschnittlich häufig zu degenerativen Schäden des Innenmeniskushinterhorns.1
- Degeneration im Zuge einer Gonarthrose
- gehäuft bei Achsfehlstellung und Überbelastung
Unterschiede zwischen den Menisken
- Der mediale Meniskus/Innenmeniskus ist mit der Gelenkkapsel und dem Innenband fest verbunden.
- Der laterale Meniskus/Außenmeniskus ist ebenfalls mit der Gelenkkapsel verbunden, jedoch beweglicher.
- Aus diesem Grund ist der Innenmeniskus anfälliger für Verletzungen.
Prädisponierende Faktoren
- Sportarten mit:1
- schnellen Richtungswechseln
- Start-Stopp-Bewegungen
- Sprung- und Abstoßbewegungen.
- Gonarthrose
ICPC-2
- L96 Akuter Kniebinnenschaden
ICD-10
- M23 Binnenschädigung des Kniegelenkes
- M23.0 Meniskusganglion
- M23.1 Scheibenmeniskus (angeboren)
- M23.2 Meniskusschädigung durch alten Riss oder alte Verletzung
- M23.3 Sonstige Meniskusschädigungen
- S83.2 Meniskusriss, akut
Diagnostik
Diagnostische Kriterien
- Der klinische Verdacht und die Anamnese sind für eine korrekte Diagnose die wichtigsten Faktoren.
- Durch die Kombination von verschiedenen klinischen Tests im Zusammenhang mit der Anamnese kann die korrekte Diagnose einer Meniskusläsion in 88 % (medial) und 92 % (lateral) gestellt werden.4
Differenzialdiagnosen
- Gonarthrose
- Frakturen
- Knochenmarködem
- Gicht
- M. Ahlbäck (aseptische Knochennekrose des medialen Femurkondylus)
- Freier Körper im Kniegelenk (Osteochondrosis dissecans)
- Andere Kombinationsverletzungen des Knies
Anamnese
- Trauma?
- Verletzungsmechanismus – Hinweise auf die möglicherweise beschädigten Strukturen
- Subjektives Instabilitätsgefühl?
- Knieschmerzen entlang des Gelenkspaltes?
- Schmerzen, Schwellung und initial evtl. eine Gelenksperre/-blockade
- Meist handelt es sich um stechende Schmerzen, die kommen und gehen.
- Schmerzverstärkende Aktivitäten?
- häufig Schmerzen bei Arbeiten in der Hocke oder sportlicher Aktivität
- Gelenkschwellung?
- Bei akuten Verletzungen im Kniebinnenraum tritt die Schwellung u. U. später als bei reinen Bänderverletzungen ein.
- Die Schwellung entsteht häufig erst im Laufe der auf die Verletzung folgenden Nacht.
- Die Schwellung kann phasenweise auftreten.
- Blockade im Knie?
- Abgerissenes Meniskusstück behindert intermittierend die Gelenkbewegung.
Klinische Untersuchung
Allgemeines
- Diagnose der Meniskusläsion kann nicht auf Grundlage nur eines einzigen positiven Befundes oder eines einzigen positiven Tests gestellt werden.
- Die Diagnose wird jedoch mit einer zunehmenden Anzahl von positiven Befunden immer wahrscheinlicher.
- Eine systematische Untersuchung beinhaltet die Inspektion, Palpation und Tests auf eine mögliche Meniskusverletzung und Begleitverletzungen.
- Periphere Durchblutung und Nervenfunktion sollten bei großen akuten Verletzungen ebenfalls beachtet werden.
- Starke Schmerzen können die Untersuchung zusätzlich erschweren.
- ergänzende Untersuchung nach einem kurzen Intervall von einigen Tagen
Mögliche Befunde
- Lokale belastungsabhängige Schmerzen
- Ggf. Muskelatrophie des Musculus quadriceps femoris
- Häufig Extensions- und/oder Flexionsdefizit mit endgradigem Schmerz
- Bei akuten Verletzungen
- Nachweis intraartikulärer Flüssigkeitsansammlungen bzw. eines Kniegelenksergusses durch Inspektion und Palpation mit Nachweis einer Fluktuation („tanzende“ Patella)
- Ein Hämathros entsteht meist innerhalb einer Stunde nach einem Trauma.
- Periartikuläre Weichteilschwellungen entstehen oft innerhalb von 12–24 Stunden oder als rezidivierendes Phänomen.
- Palpationsschmerzen entlang des lateralen oder medialen Gelenkspaltes
- bei 80 % der Patienten mit Meniskusverletzung5
- Beurteilung von möglichen Begleitverletzungen1
- extraartikuläre Pathologien (v. a. Hüfte und Wirbelsäule, muskuläre Veränderungen)
- Instabilitäten des Bandapparates (Kollateralbänder, Kreuzbänder)
- Pathologien des Patellofemoralgelenks
- weitere intraartikuläre Pathologien (Knorpel, Knochenmark)
Untersuchung der Seitenstabilität des Kniegelenks
- Untersuchung bei vollständiger Extension und 20-Grad-Flexion auf mediale und laterale Aufklappbarkeit
Untersuchung auf Kreuzbandverletzungen im Kniegelenk
- Der Lachman-Test ist bei einer Ruptur des vorderen Kreuzbandes am sensitivsten und spezifischsten.
Meniskustests
- Diese Tests können falsch negativ sein.
- Die anamnestische Bewertung der Schmerzen der verletzten Person scheint geeigneter zu sein, um die Notwendigkeit einer MRT-Untersuchung zu ermitteln, als die klinischen Tests.6
- McMurray-Test
- Die Patienten liegen mit maximal gebeugtem Knie auf dem Rücken. Eine Hand wird über dem Kniegelenk gehalten, sodass beidseitig der Gelenkspalt palpiert werden kann. Mit der anderen Hand wird die Ferse von unten umfasst.
- Untersuchung des Innenmeniskus
- Passive Extension des Kniegelenks, während der Unterschenkel in Außenrotation abduziert gehalten wird.
- Untersuchung des Außenmeniskus
- Passive Extension des Kniegelenks, während der Unterschenkel in Innenrotation und adduziert gehalten wird.
- Untersuchung des Innenmeniskus
- Test positiv
- Knacken hörbar oder fühlbar
- deutliche Abwehrreaktion oder starke Schmerzen über dem getesteten Meniskus
- Sensitivität
- Die Patienten liegen mit maximal gebeugtem Knie auf dem Rücken. Eine Hand wird über dem Kniegelenk gehalten, sodass beidseitig der Gelenkspalt palpiert werden kann. Mit der anderen Hand wird die Ferse von unten umfasst.
- Apley-Grinding-Test
- Durchführung
- Die Patienten liegen in Bauchlage, das Knie ist um 90 Grad gebeugt. Die untersuchende Person legt ein Knie auf die Rückseite des Oberschenkels, um diesen auf der Unterlage zu fixieren. Dann wird das Knie in der Längsachse des Unterschenkels gerade nach unten gedrückt.
- Untersuchung des Innenmeniskus
- Drehung des Unterschenkels nach außen
- Untersuchung des Außenmeniskus
- Drehung des Unterschenkels nach innen
- Test positiv
- Schmerzen über dem getesteten Meniskus
- Sensitivität
- 60–70 %4
- Durchführung
- Thessaly-Test
- Durchführung
- Patientin/Patient stellt sich auf ein Bein.
- Zunächst mit der gesunden Seite, um die Patienten daran zu gewöhnen und eine Vergleichsgrundlage zu schaffen.
- Die untersuchende Person unterstützt den Patienten, indem sie die ausgestreckten Hände hält, während die Patientin/der Patient Knie und Rumpf 3-mal nach innen und außen drehen, während das Knie erst um 5 Grad und dann um 20 Grad gebeugt wird.
- Patientin/Patient stellt sich auf ein Bein.
- Test positiv
- bei Schmerzen entlang des lateralen oder medialen Gelenkspaltes
- Sensitivität
- 89 %
- Spezifität 97 % bei Innenmeniskusverletzungen und 92–96 % bei Außenmeniskusverletzungen8
- Durchführung
Diagnostik beim Spezialisten
Leitlinie: Bildgebung1
- Bei Verdacht auf eine Kniebinnenschädigung sollte eine MRT durchgeführt werden.
- hohe diagnostische Treffsicherheit zwischen 90 und 93 %
- Bestätigt den klinischen Verdacht einer Meniskusläsion.
- Darstellung weiterer intraartikulärer Pathologien
- Röntgen des Kniegelenks in 2 Ebenen zu empfehlen.
- Aufschluss über begleitende knöcherne Verletzungen nach Trauma
- Bestehende degenerative Veränderungen werden sichtbar.
- Röntgenaufnahmen unter Belastung können zusätzliche Auskunft über den Zustand des Gelenkkompartimentes bzw. des Gelenkknorpels geben.
- Bei der Röntgenuntersuchung zur Beurteilung des Gelenkspaltes empfiehlt sich die die 45-Grad-/10-Grad-Belastungsaufnahme im anterior-posterioren Strahlengang nach Rosenberg.
Indikationen zur Überweisung
- Akute Blockierung, Hämarthros
- Subjektives Instabilitätsgefühl
- Bei starken Schmerzen oder den Alltag einschränkende Schwellneigung
Checkliste zur Überweisung
Meniskusverletzung
- Zweck der Überweisung
- Bestätigende Diagnostik? Operative Therapie?
- Anamnese
- Dauer und Beginn? Trauma?
- Schmerzen? Schmerzauslösende Situationen? Schwellung? Erguss? Gelenkblockade?
- Krankheitsverlauf und Entwicklung? Anhaltende Beschwerden?
- Andere relevante Krankheiten?
- Regelmäßige Medikamente?
- Folgen: Funktionsverlust? Arbeitsunfähigkeit?
- Klinische Untersuchung
- Schmerzempfindlicher Gelenkspalt? Schwellungen? Meniskusschmerzen oder -knacken bei rotierender Kniebewegung? Verminderte Beweglichkeit?
- Seitenstabilität (Seitenbänder)?
- Schubladentest (Kreuzband)?
- Ergänzende Untersuchungen
- MRT und Röntgen des Kniegelenks? Ergebnis?
Therapie
Therapieziele
- Schmerzen lindern.
- Funktion des Kniegelenks verbessern.
- Prävention einer sekundären Arthrose1
Allgemeines zur Therapie
- Die deutsche Leitlinie empfiehlt bei akuter, traumatischer Läsion des Meniskus eine operative Therapie1
- Laut Einschätzung des IQWiG kann bei kleineren traumatischen Meniskusrissen jedoch auch ein konservativer Therapieversuch unternommen werden 9
- Voraussetzung sind nur geringe Beschwerden und isolierte Meniskusschäden ohne weitere Begleitverletzungen
- Meniskusrisse stellen ein potenzielles Risiko für die Entstehung einer Gonarthrose dar.1
- Bei vorliegender Gonarthrose sollte die konservative Therapie von Meniskusverletzungen gegenüber der operativen Therapie bevorzugt werden.10
- Ausnahme bei akuten Verletzungen oder Blockierung des Kniegelenks
Empfehlungen für Patienten
- Während der akuten Phase kühlen, Ruhe und erhöhte Lagerung des Knies. Elastische Bandage. Belastung möglich. Bei Bedarf Gehhilfen. Bewegungsübungen sind wichtig.
- Das postoperative Training ist von wesentlicher Bedeutung für eine schnelle Restitution.
- vor allem Training des Musculus quadriceps zur Stabilisierung vom Kniegelenk
Medikamentöse Therapie
- Während der Akutphase können Paracetamol oder ein NSAR schmerzlindernd wirken.
- Paracetamol: 1 g alle 6 Stunden, max. 4.000 mg/Tag
- Ibuprofen: 1.200 mg als initiale Dosis, anschließend 1.800–2.400 mg tgl., verteilt auf 3–4 Dosen
- Naproxen: 375–500 mg initiale Dosis, anschließend 750–1.000 mg tgl., verteilt auf 2 Dosen
- Paracetamol galt einigen Autoren zufolge als das bevorzugte Medikament.11
- Einer aktuellen Metaanalyse von 2015 zufolge scheint Paracetamol jedoch nur eine unzureichende schmerzlindernde Wirkung aufzuweisen.12
- NSAR sollten für einen möglichst kurzen Zeitraum verwendet werden unter Berücksichtigung des Nebenwirkungsprofils kardiovaskulär, an den Nieren und am Bewegungsapparat.13
Weitere Therapien
Konservative Therapie
Leitlinie: Indikationen für konservative Therapie1
- Ein primär konservativer Therapieversuch nach Meniskusläsionen kann durchgeführt werden bei:
- Patienten mit negativen klinischen Meniskuszeichen, aber Nachweis einer Meniskusläsion im MRT
- symptomatischen Patienten mit degenerativen Gelenkveränderungen (röntgenologisch Kellgren-Lawrence-Grad 3 und 4) ohne Blockadephänomen
- Unter dem Hinweis, dass die Wahrscheinlichkeit eines Therapieerfolges bei ca. 70 % liegt, jedoch eine dann stattfindende operative Intervention zu einem erfolgreichen klinischen Ergebnis führen kann.
- Physiotherapie trägt nicht zur Heilung von Meniskusverletzungen bei.
- Sie ist jedoch hilfreich, um eine Schonhaltung oder ein unphysiologisches Gangbild zu korrigieren, die Beweglichkeit zu verbessern und die das Knie umgebende und stabilisierende Muskulatur zu stärken.
- Alleinige Physiotherapie bei Patienten mit Arthrose und Meniskusverletzung führt zu ebenso guten Ergebnissen wie Physiotherapie und Meniskusoperation in Kombination.14
- Gewichtsabnahme bei übergewichtigen Patienten reduziert Schmerzen und Arthroserisiko.15
Operative Therapie
Leitlinie: Operative Therapie1
- Indikationen zur operativen Therapie bei:
- Blockierungsphänomenen
- auch bei degenerativem Meniskusschaden und/oder höhergradiger degenerativer Knorpelveränderung
- traumatischen Verletzungen des Meniskusgewebes
- persistierenden Meniskusbeschwerden nach konservativer Behandlung.
- Blockierungsphänomenen
- Indikationen zur Meniskus(teil)resektion bei:
- Meniskusrissen in der Weiß-Weiß-Zone
- Zentrales (kapselfernes) Drittel vom Meniskus, das nicht vaskularisiert ist.
- einem instabilen Kniegelenk (anteroposteriore oder mediolaterale Instabilität) ohne stabilisierenden Eingriff
- Varus- oder Valgusdeformität bei bestehender Knorpelschädigung Grad III und IV
- nicht reponierbaren Korbhenkelrisse
- komplexen Meniskusrissen, die bis in die Zone 1 nach Cooper (basisnah bzw. meniskosynovialer Übergang) reichen.
- stark degenerativem oder mechanisch zerstörtem Gewebe.
- Meniskusrissen in der Weiß-Weiß-Zone
- Indikationen zur Meniskusnaht
- instabiles Kniegelenk in Kombination mit einer Bandstabilisierung
- bevorzugt bei jüngeren Patienten bzw. bei fehlenden degenerativen Veränderungen
- Meniskusrissen in der RR- oder RW-Zone
- Rot-Rot- oder Rot-Weiß-Zonen entsprechen dem peripheren (kapselnahen) und mittleren Drittel des Meniskus, die besser vaskularisiert sind als das zentrale Drittel und daher höheres Heilungspotenzial haben.
- stabiles Kniegelenk
- Meniskusnaht
- Im Allgemeinen bevorzugt, sofern die Blutversorgung und damit das Heilungspotential der Naht gewährleistet sind (peripheres Drittel).
- Bei der Naht des Meniskus ist die Reoperationsrate höher als bei einer Teilresektion, die langfristige Prognose ist jedoch besser und die Gelenkknorpeldegeneration fällt geringer aus (Ia).16
- Im Allgemeinen bevorzugt, sofern die Blutversorgung und damit das Heilungspotential der Naht gewährleistet sind (peripheres Drittel).
- Resektion eines beschädigten Meniskus17
- Es wird so wenig wie möglich vom Meniskus entfernt (Teilresektion), um einen Teil der stoßdämpfenden Wirkung zu erhalten.
- Die Teilresektion des Meniskus heilt schneller und hat kurzfristig ein besseres funktionelles Ergebnis, langfristig hat die Naht jedoch eine bessere Prognose.16
- Eine vollständige Meniskektomie wird selten durchgeführt.
- Meniskusersatz
- Kollagenimplantat bei Meniskusteilresektion
- Postoperative Maßnahmen
- Allgemeines
- Innerhalb des ersten Monats ist besonders die Begrenzung von axialer Belastung und Drehbewegungen wichtig.
- Darauf folgen Bewegungstraining und Kräftigungsübungen.
- partielle Meniskektomie
- Kühlung und Anhebung des Knies über die Herzhöhe
- Während der ersten Woche sollten Unterarmgehstützen verwendet werden.
- Übergang zur Gewichtsbelastung, sobald dies verträglich ist.
- Eine Knieorthese ist in der Regel nicht nötig.
- Meniskusnaht
- Wie oben, die volle Gewichtsbelastung sollte jedoch um mindestens 4–6 Wochen verzögert werden.
- Bewegungen des Knies, insbesondere die vollständige Flexion, sollte begrenzt werden, um die Belastung für den operierten Bereich zu reduzieren.
- Sportarten, bei denen das Knie verdreht wird (Fußball, Handball, Basketball usw.), frühestens 2 Monate nach dem Eingriff betreiben.
- Bedarf für Orthese nach Meniskusnaht ist vom Aktivitätsniveau der Patienten und dem Zustand des operierten Gewebes abhängig.
- Allgemeines
Physiotherapie
- Sowohl nach einer operativen als auch nicht operativen Therapie erfolgt eine physiotherapeutisch angeleitete Rehabilitation.
- Ziel ist die muskuläre Stabilisierung des Kniegelenks, Schulung der Propriozeption und rasche Entwicklung eines physiologischen Gangbilds.
Verlauf, Komplikationen und Prognose
Verlauf
- Rückkehr zum Sport nach operativer Therapie2
- bei partieller Meniskektomie nach 2–3 Wochen
- bei Meniskusnaht nach 6–8 Wochen
- Bei konservativer Therapie Versagen in 25–33 % der Fälle1
- Die Therapieversager konnten durch eine operative Intervention zum gleichen Therapieerfolg geführt werden, wie die primär operierten Patienten.
Komplikationen
Operationsbedingt
- Verletzung des Nervus saphenus
- Verletzung des Nervus fibularis
- Verletzung des Nervus tibialis
- Verletzung der Poplitealgefäße
- Infektions- und Narkoserisiko
Funktionsbedingt
- Sekundäre Gonarthrose
- 88 % der Patienten entwickeln im Verlauf nach Meniskektomie eine Gonarthrose.21
Anerkennung als Berufskrankheit
- Treten Meniskusverletzungen oder Meniskusschäden im Zusammenhang mit beruflichen Belastungen auf, können diese als Berufskrankheit anerkannt werden.22
- Zuständig hierfür sind die gesetzlichen Unfallversicherungsträger.
- Der Verdacht auf eine Berufskrankheit muss dort gemeldet werden (Meldebogen23).
- Es wird eine ausführliche Arbeits- und Gefährdungsanamnese erhoben, und ein Gutachten entscheidet über die Anerkennung als Berufskrankheit.
- Dann können bestimmte Maßnahmen auf Kosten der GUV durchgeführt werden:
- geeignete Schutzvorrichtungen
- spezielle therapeutische Maßnahmen
- Einstellung der gefährdenden Tätigkeit
- Minderung der Erwerbsfähigkeit bis zur Zahlung einer Rente.24
- Manchmal muss die Tätigkeit erst vollständig aufgegeben werden, damit die Anerkennung als Berufskrankheit erfolgen kann.
Weitere Informationen
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
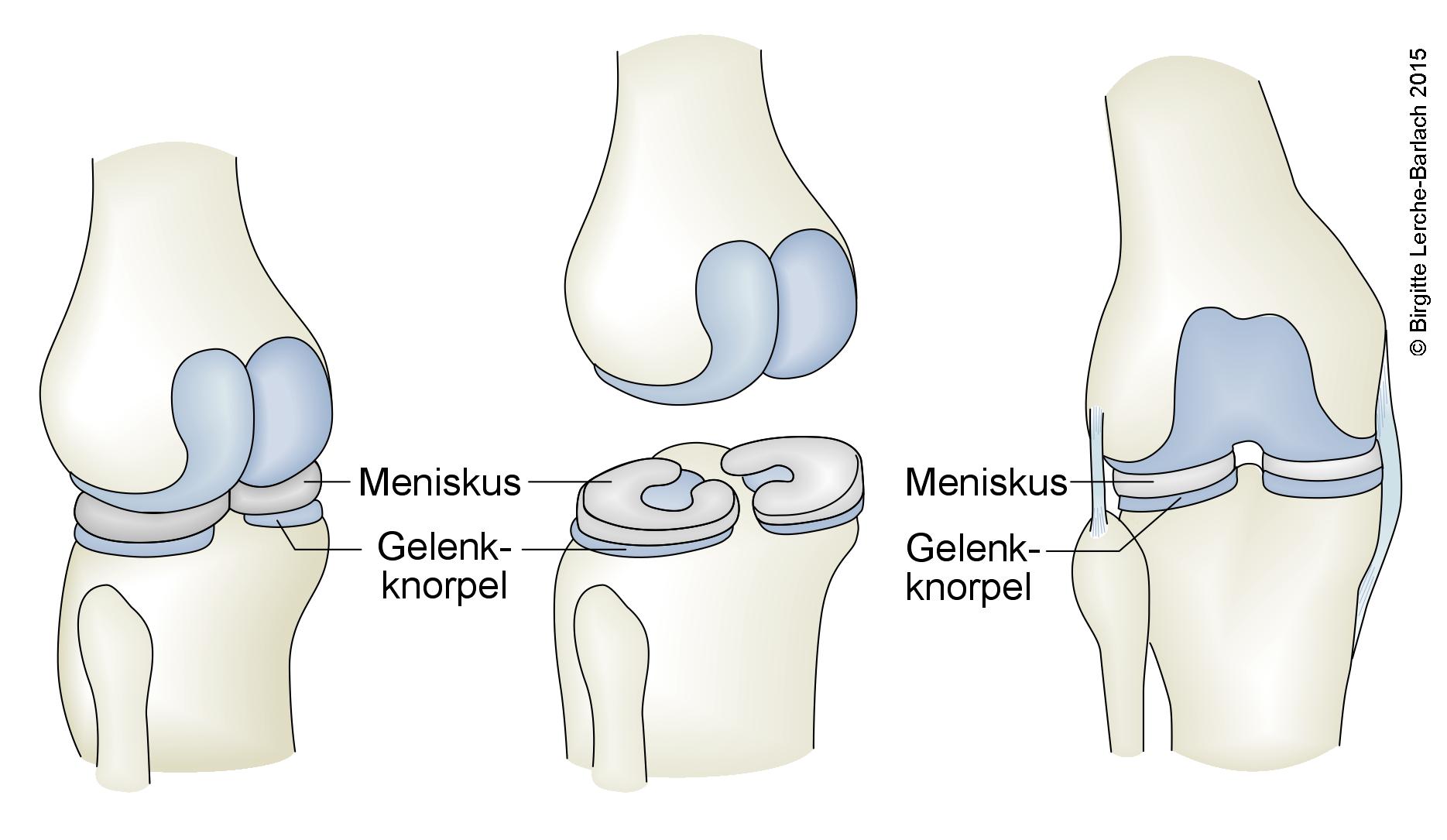
Menisken, Übersicht
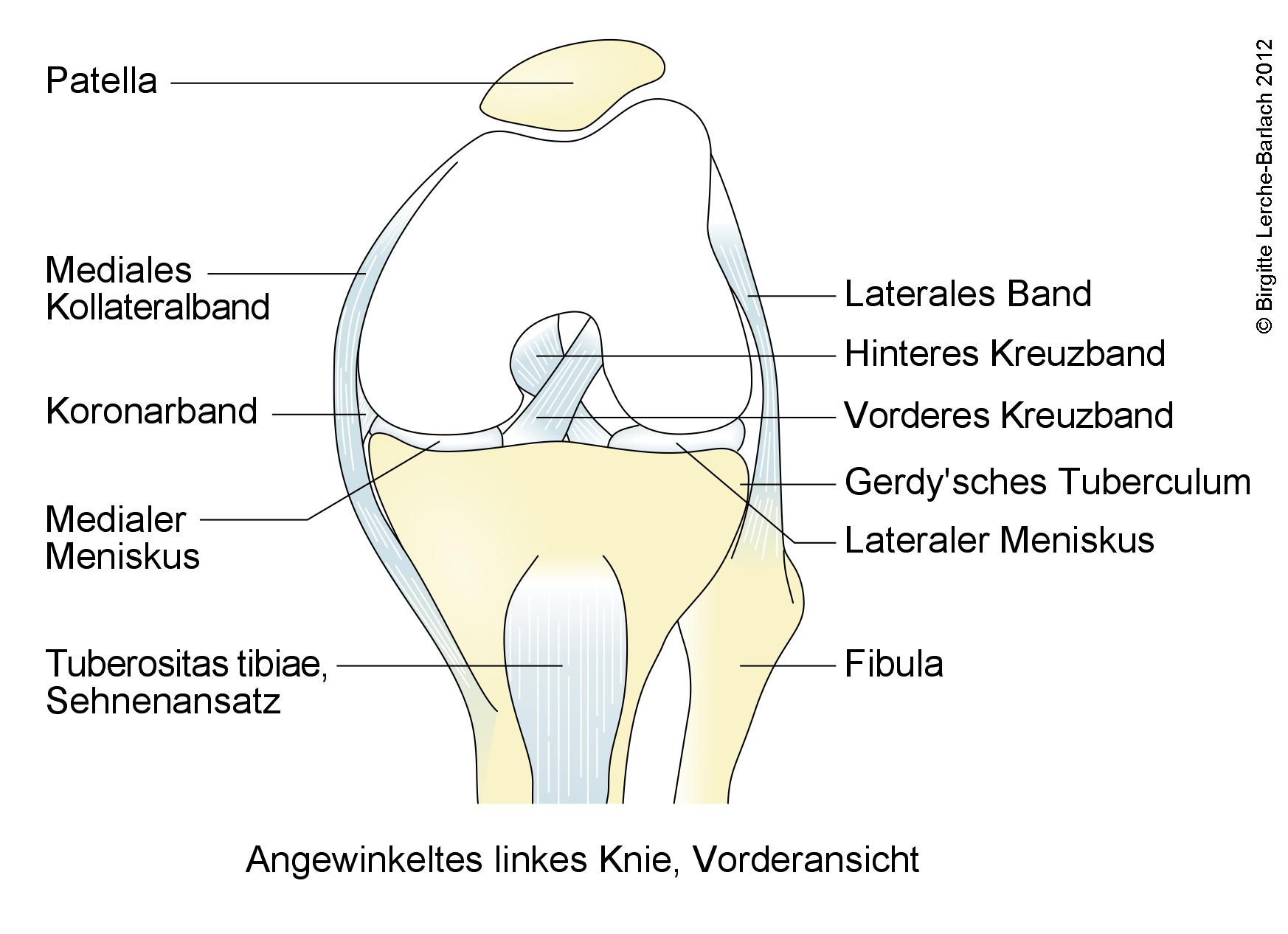
Angewinkeltes linkes Knie, Vorderansicht
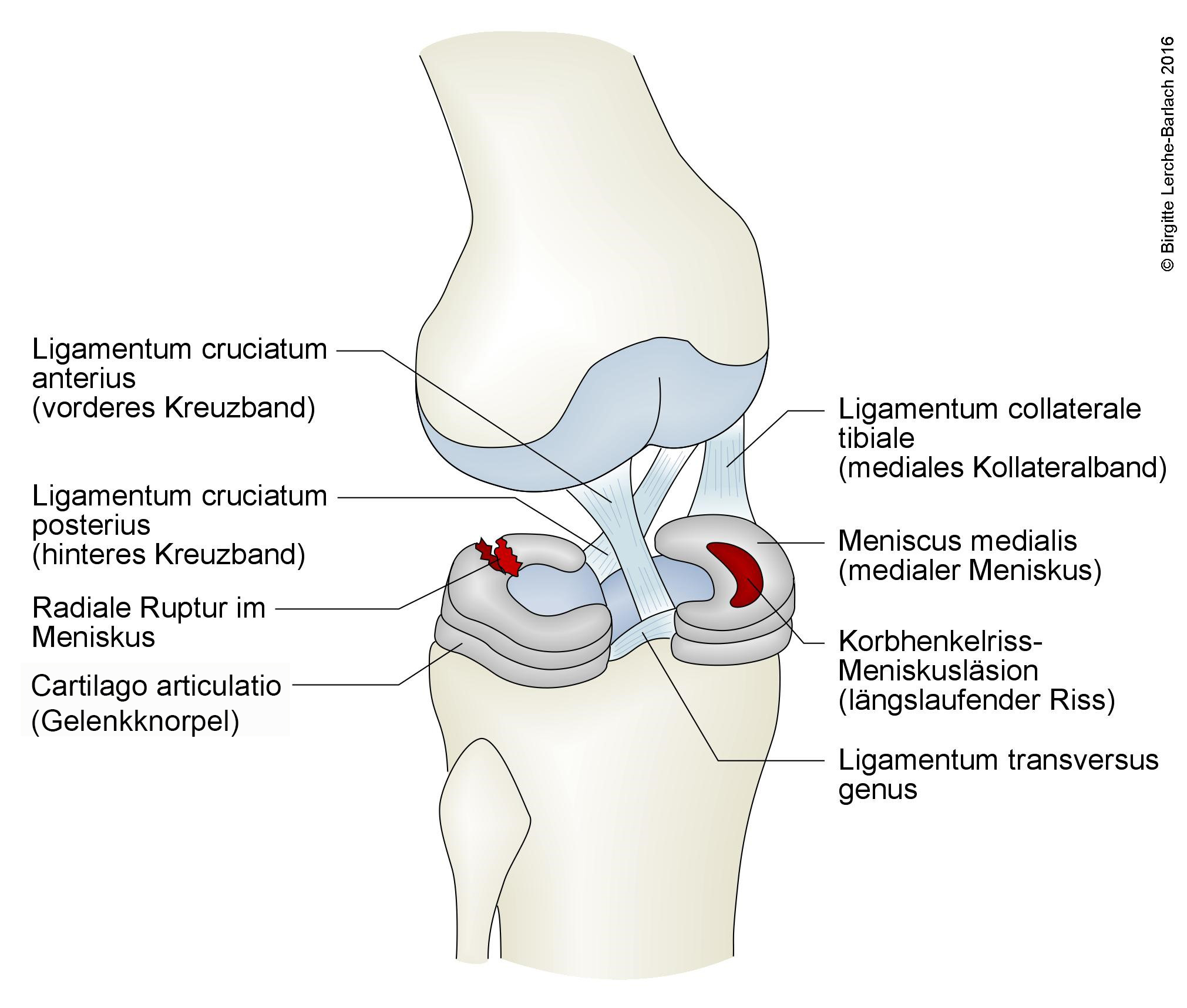
Knie mit Kreuzband, Menisken und Knie-Seitenband
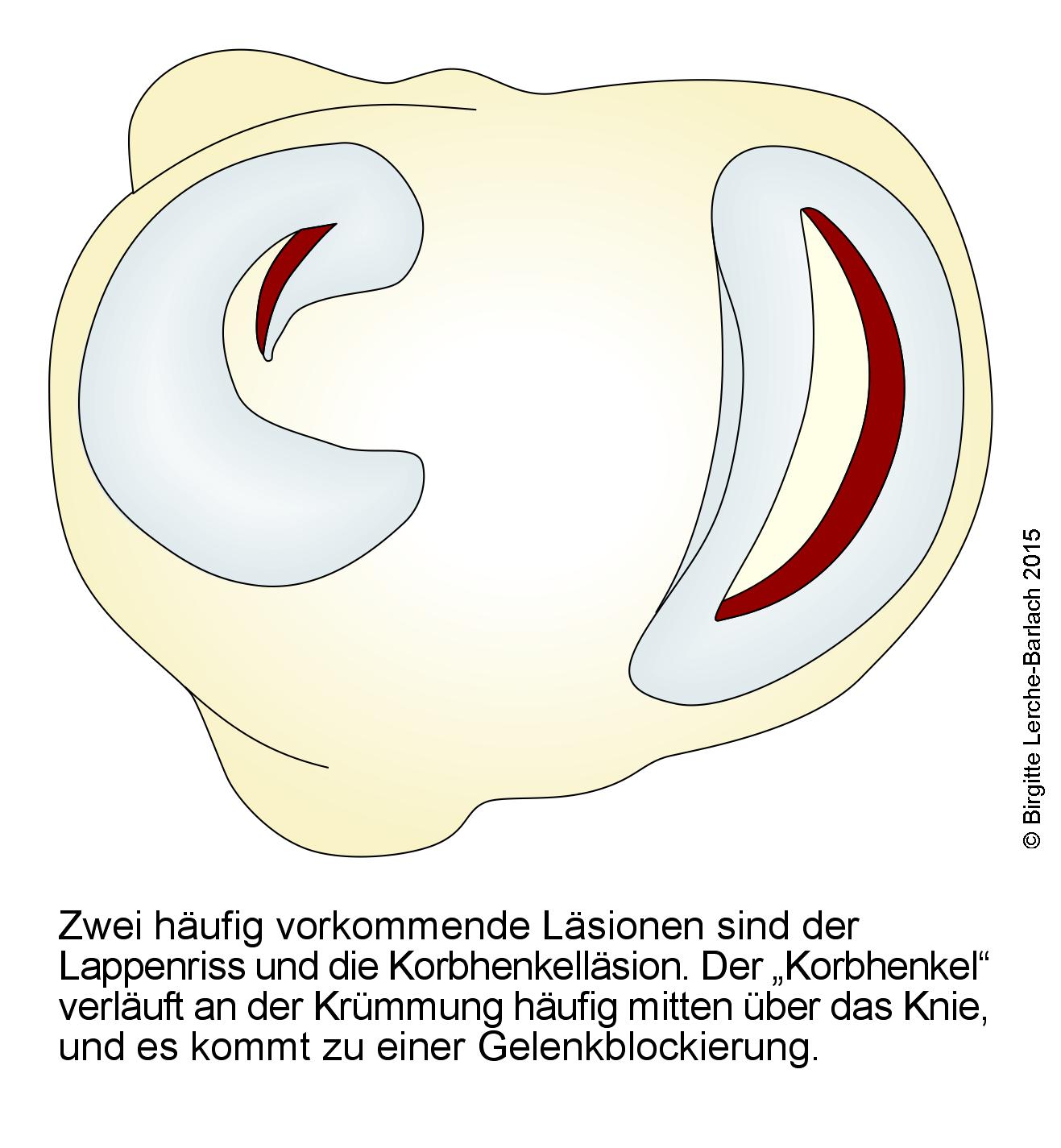
Meniskusschaden: Lappenriss und Korbhenkelläsion
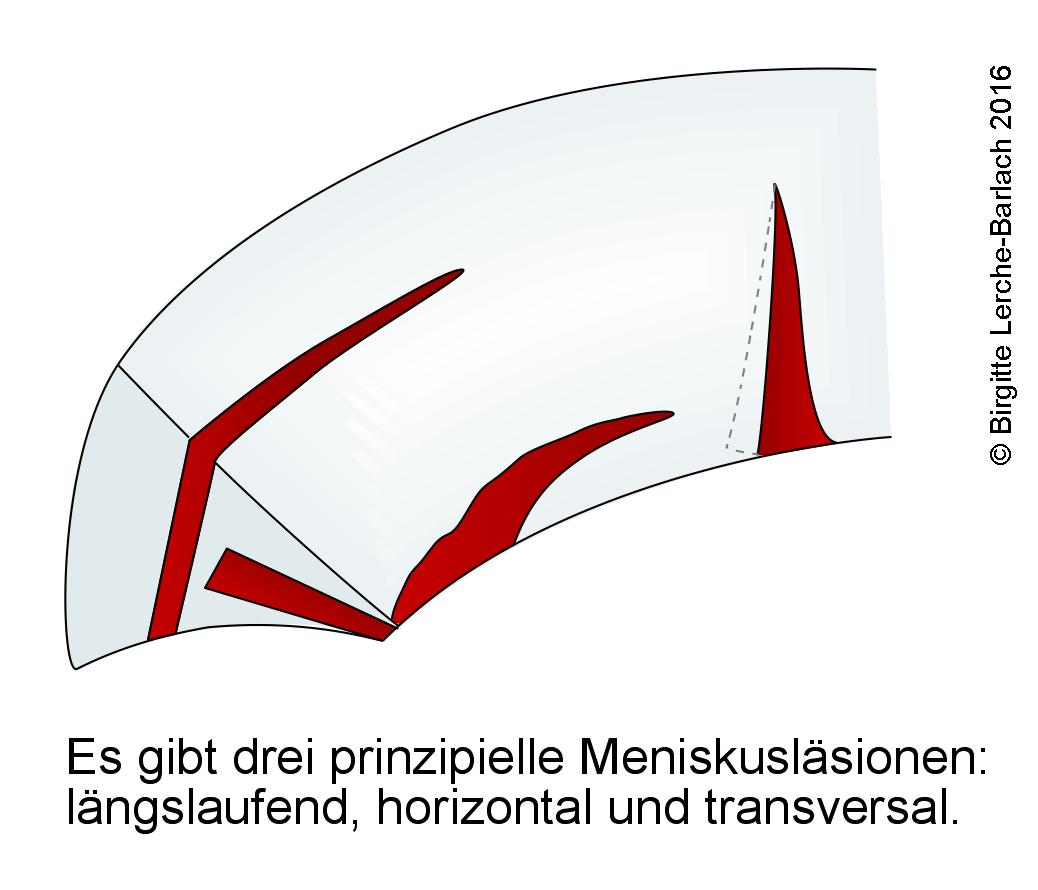
Meniskusläsionen, Übersicht
Quellen
Leitlinien
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie e. V. (DGOOC). Deutsche Gesellschaft für Unfallchirurgie e. V. (DGU). Meniskuserkrankungen. AWMF-Leitlinie Nr. 033-006. S2k, Stand 2015. www.awmf.org
Literatur
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie e. V. (DGOOC). Deutsche Gesellschaft für Unfallchirurgie e. V. (DGU). Meniskuserkrankungen. AWMF-Leitlinie Nr. 033-006. S2k, Stand 2015. www.awmf.org
- Baker BS. Meniscus injuries. Medscape, last updated Oct 12, 2018. emedicine.medscape.com
- Englund M, Guermazi A, Gale D et al. Incidental meniscal findings on knee MRI in middle-aged and elderly persons. N Engl J Med 2008; 359: 1108-15. New England Journal of Medicine
- Hegedus EJ, Cook C, Hasselblad V, et al. Physical examination tests for assessing a torn meniscus in the knee: a systematic review with meta-analysis. J Orthop Sports Phys Ther 2007; 37(9): 541-50. www.ncbi.nlm.nih.gov
- Eren OT. The accuracy of joint line tenderness by physical examination in the diagnosis of meniscal tears. Arthroscopy. 2003 Oct. 19(8):850-4. www.ncbi.nlm.nih.gov
- Scholten RJPM, Devillè WLJM, Opstelten W, Bijl D, et al. The accuracy of physical diagnostic tests for assessing meniscal lesions of the knee, A meta-analysis. J Fam Pract 2001; 50: 938-44. PubMed
- Lee JH, Lim YJ, Kim KB, Kim KH, Song JH. Arthroscopic pullout suture repair of posterior root tear of the medial meniscus: radiographic and clinical results with a 2-year follow-up. Arthroscopy. 2009 Sep. 25(9):951-8. www.ncbi.nlm.nih.gov
- Karachalios T, Hantes M, Zibis AH, et al. Diagnostic accuracy of a new clinical test (the Thessaly test) for early detection of meniscal tears. J Bone Joint Surg Am 2005; 87: 955-62. PubMed
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Meniskusriss und Meniskusschaden. Stand 28. August 2019. deximed.de
- Siemieniuk RAC, Harris IA, Agoritsas T, et al. Arthroscopic surgery for degenerative knee arthritis and meniscal tears. BMJ 2017; 357: j1982. doi:10.1136/bmj.j1982 DOI
- Bergenstock M, Min W, Simon AM, et al. A comparison between the effects of acetaminophen and celecoxib on bone fracture healing in rats. J Orthop Trauma 2005; 19: 717-723. PubMed
- Machado GC, McLachlan A. Efficacy and safety of paracetamol for spinal pain and osteoarthritis: systematic review and meta-analysis of randomised placebo controlled trials. BMJ 2015; 350: h1225. www.bmj.com
- O'Connor JP, Lysz T. Celecoxib, NSAIDs and the skeleton. Drugs Today (Barc) 2008; 44: 693-709. PubMed
- Katz JN, Brophy RH, Chaisson CE, et al. Surgery versus physical therapy for a meniscal tear and osteoarthritis. N Engl J Med 2013;368:1675-84 New England Journal of Medicine
- Teichtahl AJ, Wluka AE1, Wang Y, et al. The longitudinal relationship between changes in body weight and changes in medial tibial cartilage, and pain among community-based adults with and without meniscal tears. Ann Rheum Dis 2014; 73(9): 1652-8. www.ncbi.nlm.nih.gov
- Paxton ES, Stock MV, Brophy RH. Meniscal repair versus partial meniscectomy: a systematic review comparing reoperation rates and clinical outcomes. Arthroscopy 2011; 27: 1275-1288. PubMed
- Beaufils P, Hulet C, Dhénain M, et al. Clinical practice guidelines for the management of meniscal lesions and isolated lesions of the anterior cruciate ligament of the knee in adults. Orthop Traumatol Surg Res 2009; 95: 437-442. PubMed
- Verdonk PC, Verstraete KL, Almqvist KF, et al. Meniscal allograft transplantation: long-term clinical results with radiological and magnetic resonance imaging correlations. Knee Surg Sports Traumatol Arthrosc 2006; 14(8): 694-706. www.ncbi.nlm.nih.gov
- Baek J et al. Repair of Avascular Meniscus Tears with Electrospun Collagen Scaffolds Seeded with Human Cells. Tissue Eng Part A. 2016 Mar;22(5-6):436-48. doi: 10.1089/ten.TEA.2015.0284. Epub 2016 Mar 3 www.ncbi.nlm.nih.gov
- Monllau JC, Gelber PE, Abat F, et al. Outcome after partial medial meniscus substitution with the collagen meniscal implant at a minimum of 10 years' follow- up. Arthroscopy 2011; 27(7): 933-43. www.ncbi.nlm.nih.gov
- Stein T, Mehling AP, Welsch F, et al. Long-term outcome after arthroscopic meniscal repair versus arthroscopic partial meniscectomy for traumatic meniscal tears. Am J Sports Med 2010; 38(8): 1542-8. www.ncbi.nlm.nih.gov
- Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAuA). Dortmund. Merkblätter und wissenschaftliche Begründungen zu den Berufskrankheiten der Anlage 1 zur Berufskrankheiten-Verordnung (BKV), zuletzt aktualisiert durch die Dritte Verordnung zur Änderung der Berufskrankheiten-Verordnung vom 22. Dezember 2014. Zugriff 24.1.2017. www.baua.de
- DGVU Formtexte für Ärzte: Ärztliche Anzeige bei Verdacht auf eine Berufskrankheit. www.dguv.de
- Mehrtens, G. Valentin, H. Schönberger, A. Arbeitsunfall und Berufskrankheit : rechtliche und medizinische Grundlagen für Gutachter, Sozialverwaltung S. 878ff. Berlin: Erich Schmidt Verlag 9: Auflage, 2017.
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Caroline Beier, Dr. med., Fachärztin für Allgemeinmedizin, Hamburg
- Katarina Lönn, specialistläkare, Verksamhetsområde ortopedi, Akademiska sjukhuset, Uppsala
- Arild Aamodt, overlege/professor, Ortopedisk avdeling, Lovisenberg Sykehus, Oslo