Zusammenfassung
- Definition:Die Hyperhidrosis axillaris ist durch eine pathologisch gesteigerte Schweißbildung in den Achselhöhlen gekennzeichnet.
- Häufigkeit:Die Häufigkeit ist unbekannt, Schätzungen zufolge sind jedoch 0,5–1 % der Bevölkerung in der westlichen Welt davon betroffen.
- Symptome:Übermäßige Schweißproduktion.
- Befunde:Anzeichen einer gesteigerten Schweißbildung.
- Diagnostik:Zusatzuntersuchungen nur bei Verdacht auf sekundäre Hyperhidrosis.
- Therapie:Stufenweise zunächst konservativ topische Therapie, ggf. Botulinumtoxininjektionen, systemische Medikamente oder operative Methoden.
Allgemeine Informationen
Definition
- Die Hyperhidrosis axillaris äußert sich in einer übermäßigen Schweißbildung in den Achselhöhle.
- Man unterschiedet eine primäre, idiopathische Form und eine sekundäre Form, d. h. überschießende Schweißsekretion aufgrund systemischer Erkrankungen, Medikamenteneinnahme oder psychischer Belastungen.1
- Für die Betroffenen ist das Krankheitsbild oft sehr unangenehm: Durch sichtbare Schweißflecken und Geruchsbildung kann es zu psychosozialen Ausgrenzungen kommen.2
Häufigkeit
- Genaue Zahlen sind nicht bekannt, das Beschwerdebild gilt jedoch als häufig. Schätzungen zufolge sind ca. 0,5–1 % der Bevölkerung in der westlichen Welt davon betroffen.3
- Es gibt eine erhöhte familiäre Prävalenz.
Physiologie
- An der Schweißbildung im behaarten Bereich der Achselhöhle sind 2 Arten von Schweißdrüsen beteiligt: ekkrine und apokrine.
- Ekkrine Schweißdrüsen
- nahezu am gesamten Körper vorhanden, in der Dermis lokalisiert
- Die ekkrinen Schweißdrüsen sind mit einem Durchmesser von 0,3–0,4 mm klein und sondern ein wässriges Sekret ab.
- Die Drüsen tragen zur Wärmeregulation bei. Die Aktivitäten in den Drüsen werden über den Hypothalamus und das sympathische Nervensystem geregelt.
- Die Zahl der ekkrinen Schweißdrüsen ist das ganze Leben über konstant.
- Apokrine Schweißdrüsen
- Die apokrinen Schweißdrüsen in der tiefen Dermis und in der oberen Subkutis lokalisiert.
- Kommen axillär, periumbilikal, in der perianalen Region und im Genitalbereich (Mann: Hoden und Vorhaut; Frau: Mons pubis und große Schamlippen), in den Gehörgängen und in den Augenlidern vor.
- Mit einem Durchmesser von 3–5 mm sind die apokrinen Drüsen größer als die ekkrinen Drüsen. Die Ausführungsgänge münden in die Haarfollikel.
- Die apokrinen Drüsen bilden eine visköse, wässrig-ölige Flüssigkeit, die ursprünglich geruchlos ist. Erst wenn das Sekret in Kontakt mit Hautbakterien kommt und von diesen zersetzt wird, entsteht der typisch unangenehme Schweißgeruch.
- Die apokrinen Schweißdrüsen sind von Geburt an angelegt, werden aber erst in der Pubertät aktiv. Die Sekretion ist nicht immer gleich stark ausgeprägt, bei Frauen nimmt die Aktivität der apokrinen Drüsen z. B. prämenstruell zu und während der Regelblutung wieder ab.
Ätiologie und Pathogenese
- Der gesamte Abschnitt basiert auf dieser Referenz.4
- Achselhöhlen, Handflächen, Fußsohlen und Stirn zeichnen sich bei allen Menschen durch eine hohe Dichte ekkriner Schweißdrüsen aus.
- Bei Hyperhidrose-Patient*innen sind die Schweißdrüsen weder vermehrt noch vergrößert, sondern lediglich überstimuliert.
- Die Stimulation der Schweißdrüsen erfolgt durch den sympathischen Anteil des
vegetativen Nervensystems, wobei Azetylcholin als Neurotransmitter zwischen
Nervenendigung und Schweißdrüse fungiert. - Folgeerkrankungen aufgrund einer kontinuierlichen Hautdurchfeuchtung bei
Hyperhidrose können Tinea pedum, Keratoma sulcatum, Verrucae
vulgares, Erythrasma u. a. sein.
Prädisponierende Faktoren
- Stress
- Emotionale Belastung
- Hyperthyreose
- Syringomyelie
- Fokale Läsionen im zentralen Nervensystem
- Medikamenteneinnahme (Antidepressiva, Antiemetika, Parasympathikomimetika, Glukokortikosteroide, Antibiotika)
- Menopause
- Lymphome
- Karzinoide
- Phäochromozytom
- Chronische Infektionen
ICPC-2
- S92 Schweißdrüsenerkrankung
ICD-10
- R61 Hyperhidrose
- R61.0 Hyperhidrose, umschrieben
- R61.1 Hyperhidrose, generalisiert
- R61.9 Hyperhidrose, nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Die Diagnose wird durch die Anamnese gestellt.
Differenzialdiagnosen
- Für die Unterscheidung zwischen primärer und sekundärer Hyperhidrose
- Primäre Hyperhidrose
- Neben der axillären Hyperhidrose kann es auch zu einer erhöhten Schweißbildung an Händen und Füßen, der Stirn sowie zu übermäßigem Erröten kommen.
- Hyperhidrose kann sekundär auftreten, deswegen müssen die folgenden möglichen zugrunde liegenden Ursachen ausgeschlossen werden:
- z. B. Hyperthyreose, Syringomyelie, fokale Läsionen im zentralen Nervensystem, Medikamenteneinnahme (z. B. Antidepressiva, Antiemetika, Parasympathikomimetika, Glukokortikosteroide, Antibiotika), Menopause, Lymphome, Karzinoide, Phäochromozytom, chronische Infektionen.
Anamnese
- Übermäßige Schweißproduktion, temperaturunabhängig, nicht willentlich kontrollierbar
- Tritt häufig bereits in der Pubertät auf.
- Bilaterales und symmetrisches Schwitzen
- Stress und emotionale Belastung können zu vermehrter Schweißbildung führen.
- Häufig muss mehrmals am Tag die Kleidung gewechselt werden.
- Rückgang des Schwitzens beim Schlafen3
- Die Erkrankung kann die Lebensqualität erheblich beeinträchtigen und gravierende soziale und berufliche Einschränkungen zur Folge haben.4
- Man unterscheidet folgende Schwitzskalierung (Hyperhidrosis Disease Severity Scale):3
- Grad 1: Schwitzen ist nicht auffällig, die täglichen Aktvitäten werden nicht gestört.
- Grad 2: Schwitzen ist erträglich, die täglichen Aktvitäten werden manchmal gestört.
- Grad 3: Schwitzen ist kaum erträglich, die täglichen Aktvitäten werden häufig gestört.
- Grad 4: Schwitzen ist unerträglich, die täglichen Aktvitäten werden immer gestört.
Klinische Untersuchung
- Ggf. Anzeichen übermäßigen Schwitzens
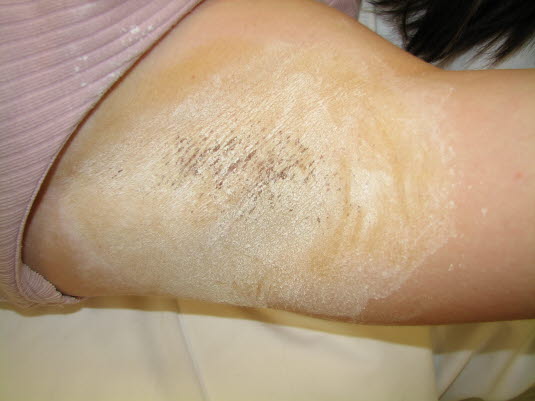 Hyperhidrose, Minor-Test (Jod-Stärke-Test)
Hyperhidrose, Minor-Test (Jod-Stärke-Test) - Minor-Test (Jod-Stärke-Test): Jod und Stärke reagieren miteinander und verfärben sich blauschwarz. Hierdurch lässt sich sichtbar machen, an welchen Stellen die Schweißbildung am stärksten ist (die Stellen, an denen beispielsweise Botulinumtoxin injiziert werden sollte). Jod auf den entsprechenden Bereich auftragen und trocknen lassen. Anschließend Stärke auftragen. Durch den Schweiß mischen sich die beiden Stoffe, hierdurch kommt es zur Verfärbung.
Ergänzende Untersuchungen
- Bei einer primären Hyperhidrose sind keine weiteren Untersuchungen indiziert. Bei einer sekundären Hyperhidrose ist der Untersuchungsumfang von den Differenzialdiagnosen abhängig, die abgeklärt werden sollen.
Therapie
Therapieziel
- Erreichen eines Schwitzniveaus, das für die Betroffenen erträglich ist.
Allgemeines zur Therapie
- Es gibt konservative oder operative Behandlungsmethoden, die stufenweise und individuell auf die Patient*innen abgestimmt zum Einsatz kommen können.5
- Erstlinientherapie
- in erster Linie Produkte zur äußeren Anwendung, Antitransspiranzien
- Zweitlinienbehandlung
- Botulinumtoxin
- Radiofrequenz-Thermotherapie (RFTT)
- Medikamente
- Operative Behandlung
- Wenn konservative Behandlungsverfahren nicht zu einer Besserung führen, kann eine operative Entfernung der Schweißdrüsen durchgeführt werden.6-7
Erstlinientherapie
- Regelmäßige Hygiene der Achselhöhlen: Waschen, Verwenden von Deodorants, ggf. Rasur, Tragen atmungsaktiver, nicht zu eng anliegender Wäsche
- Handelsübliche Antitransspiranzien
- In Ethylalkohol gelöstes Aluminiumchlorid
- Antitransspiranzien sind das Mittel der Wahl. Führt bei mehr als 95 % der Patient*innen zu einer Besserung.8
- Aluminiumchlorid wird lokal verwendet und wirkt dadurch, dass die Drüsenausführungsgänge verschlossen werden.
- Eine häufige Wäsche mit Wasser und Seife ist erforderlich. Das Mittel muss nach 6 Stunden abgewaschen werden.
- Bei ca. 50 % der Patient*innen treten so starke Hautreizungen auf, dass die Behandlung abgebrochen werden muss. Darüber hinaus wirkt das Präparat nur kurz und kann die Kleidung verfärben.
Zweitlinientherapie
- Patient*innen, bei denen mithilfe lokal eingesetzter Antitransspiranzien keine zufriedenstellende Besserung erreicht wird, profitieren ggf. von Botulinumtoxininjektionen oder einer Radiofrequenz-Thermotherapie.
Botulinumtoxin
- Das Botulinumtoxin hemmt die Freisetzung von Acetylcholin aus den peripheren cholinergen Synapsen. Hierdurch lässt sich die neurogene Stimulation der Schweißdrüsen blockieren.
- Bei der Behandlung wird das Botulinumtoxin intradermal an verschiedenen Stellen des behaarten Bereichs in der Achselhöhle injiziert.9-10
- Das Botulinumtoxin zeigt bei axillärer Hyperhidrose eine gute Wirkung und kann ab 12 Jahren wirksam eingesetzt werden.12
- Die Injektionen können schmerzhaft sein.
- Langfristige Nebenwirkungen sind nicht bekannt.
Radiofrequenz-Thermotherapie (RFTT)
- Kann zur Verödung ekkriner Schweißdrüsen und damit zur Linderung der axillären Hyperhidrose verwendet werden.13
- Für die Behandlungen finden 20- bis 30-minütigen Sitzungen in einem Abstand von 3 Monaten statt.14
- Diese Methode ist ein Deutschland seit 2013 zugelassen, es fehlen Erfahrungen zur Langzeittherapie.
Iontophorese
- Ist eine Behandlung, bei der schwache elektrische Ströme eingesetzt werden, um die Schweißdrüsenaktivität zu verringern.
- Wird in erster Linie bei palmarer und plantarer Hyperhidrose eingesetzt.
- Auch wenn es eine spezielle axilläre Elektrode gibt, die zur Behandlung der axillären Hyperhidrose verwendet werden kann, ist die Behandlung der Achselhöhlen häufig weniger effektiv, da es schwierig ist, einen optimalen Kontakt zwischen der Elektrode und der Haut in der Achselhöhle zu erreichen.15
Systemische Therapie
- Evtl. können Salbei-Präparate hilfreich sein.4
- Anticholinergika, Betablocker und Benzodiazepine wurden erprobt, die Wirkung ist jedoch nicht zufriedenstellend.
- Ggf. können Betablocker oder Benzodiazepin präventiv vor Stresssituationen verwendet werden; hierbei muss der Patient aber über eine mögliche sedierende Wirkung aufgeklärt werden.
- Für Methantheliniumbromid (3 x 1 Tbl./Tag) liegt eine einzige kontrollierte Studie vor, die eine Wirksamkeit bei axillärer Hyperhidrose zeigt.4
- Unerwünschte Nebenwirkungen können Hautrötungen, Miktions- oder Akkomodationsstörungen, Steigerung der Herzfrequenz oder allergische Reaktionen sein.
- kontraindiziert bei Harnverhalt oder Myastenia gravis
- Bornaprin (Initial 2 mg/Tag für 1 Woche, dann auf 4–8 mg/Tag als Erhaltungsdosis) ist ein Antiparkisonmittel, das auch gegen übermäßiges Schwitzen hilft.
- TNF-alpha-Hemmer
- Bei hartnäckigen Fällen scheinen Infliximab, Etanercept und Adalimumab einen Effekt zu haben, sind in Deutschland aber nicht dafür zugelassen.16
Operative Therapie
- Das Ziel ist, die Anzahl der Schweißdrüsen zu reduzieren.
Schweißdrüsenabsaugung/Saugkürettage
- Neue Technik, die seit den letzten 5–10 Jahren eingesetzt wird. Bei dem minimalinvasiven Verfahren werden zunächst 1–2 kleine Schnitte (ca. 5 mm) in der Haut gesetzt. Anschließend werden Gewebe und Schweißdrüsen aufgeweicht. Danach werden zunächst die oberen Schweißdrüsen abgesaugt und dann die tiefer liegenden Schweißdrüsen mit einem scharfen Löffel ausgekratzt.
- Verglichen mit der radikalen Exzision ist das Komplikationsrisiko gering.
- Im Allgemeinen werden in ca. 75 % der Fälle zufriedenstellende Ergebnisse erzielt.
Offene Kürettage ggf. mit Teilexzision
- Es besteht ebenfalls ein geringes Risiko für hypertrophe Narbe oder Keloid, es lässt sich also ein gutes kosmetisches Ergebnis erzielen.
- Nachteil: Evtl. muss wiederholt operiert werden.
Radikale Exzision
- Es gibt viele verschiedene Operationstechniken.
- Grundsätzlich werden Teile des Bereichs, in dem das Drüsengewebe lokalisiert ist, exzidiert.
- Als Komplikationen wurden Narbenkontraktion, Hautnekrose, Infektionen, Hämatome, Heilungsverzögerungen und kosmetische Beschwerden durch breite, auffällige Narben beobachtet.
- Die radikale Operation sollte daher nur bei Patient*innen mit erheblichen Beschwerden eingesetzt werden, bei denen sich durch eine konservative Behandlung keine Besserung gezeigt hat oder bei denen eine Saugkürettage keine befriedigende Wirkung hatte.
Videoassistierte thorakoskopische Sympathektomie (VATS)
- Die VATS ist schweren Fällen vorbehalten, bei denen die axilläre Hyperhidrose mit palmarer Hyperhidrose und/oder Erröten kombiniert ist.
- Sie ist derzeit eine anerkannte Behandlungsmöglichkeiten mit guter Erfolgsquote und nachhaltiger Wirkung.17-20
- Seltene Nebenwirkungen, wie z. B. trockene Haut, beruhen vor allem auf der verringerten Sympathikusaktivität. Es wurden schwere Komplikationen wie das Horner-Syndrom beobachtet.4
- Häufig muss ein kompensatorisches Schwitzen in anderen Körperarealen in Kauf genommen werden.
- Der Eingriff kann ambulant durchgeführt werden.
- Der Eingriff kann mit einer Doppellumenintubation und zwei 5-mm-Zugängen in jeder Achselhöhle, einem 5-mm-Thorakoskop und einem Ultracision/harmonischen Skalpell zum Durchtrennen der Grenzstränge (Truncus sympathicus) von R2 bis R4–5 durchgeführt werden.
- Die Sympathikolyse kann auch CT-gesteuert durchgeführt werden.4
Verlauf, Komplikationen und Prognose
Verlauf
- Anhaltend, auch wenn es Schwankungen gibt.
Komplikationen
- Psychosoziale Einschränkungen
- Geruchsprobleme
- Bildung von Schweißrändern an Kleidung
- Juckreiz
- Infektionen (Hidradenitis suppurativa)
Prognose
- Gut bei entsprechender Behandlung, in manchen Fällen bestehen die Beschwerden jedoch das ganze Leben über.
Patienteninformation
Worüber sollten Sie die Patient*innen aufklären?
- Zunächst sollte eine lokale, konservative Behandlung ausreichend erprobt werden.
- Wird eine Operation erwogen, ist die Schweißdrüsenabsaugung/Saugkürettage die Methode der Wahl.
- Bei der Wahl eines radikalen Operationsverfahrens sollen die Patient*innen sorgfältig über das relativ hohe Risiko von Komplikationen, u. a. auffällige Narben, aufgeklärt werden.
Patienteninformationen in Deximed
Illustrationen

Minor-Test (Jod-Stärke-Test)
Quellen
Leitlinien
- Deutsche Dermatologische Gesellschaft. Definition und Therapie der primären Hyperhidrose. AWMF-Leitlinie Nr. 013,059, Stand 2012. www.awmf.org
Literatur
- Altman RS, Schwartz RA. Emotionally induced hyperhidrosis. Cutis 2002; 69: 336-8. PubMed
- Atkins JL, Butler PE. Hyperhidrosis: a review of current management. Plast Reconstr Surg 2002; 110: 222-8. PubMed
- P. Altmeyer.E. Die Online Enzyklopädie der Dermatologie, Venerologie, Allergologie und Umweltmedizin. Zugriff 3.4.2017 www.enzyklopaedie-dermatologie.de
- Deutsche Dermatologische Gesellschaft. Definition und Therapie der primären Hyperhidrose. AWMF-Leitlinie Nr. 013,059, Stand 2012. www.awmf.org
- Togel B, Greve B, Raulin C. Current therapeutic strategies for hyperhidrosis: a review. Eur J Dermatol 2002; 12: 219-23. PubMed
- Fan YM, Wu ZH, Li SF et al. Axillary osmidrosis treated by partial removal of the skin and subcutaneous tissue en bloc and apocrine gland subcision. Int J Dermatol 2001; 40: 714-6. PubMed
- Park YJ, Shin MS. What is the best method for treating osmidrosis? Ann Plast Surg 2001; 47: 303-9. PubMed
- Streker M, Reuther T, Verst S, Kerscher M. Axillary hyperhidrosis--efficacy and tolerability of an aluminium chloride antiperspirant. Prospective evaluation on 20 patients with idiopathic axillary hyperhidrosis. Hautarzt. 2010 Feb. 61(2):139-44.
- Wollina U, Karamfilov T, Konrad H. High-dose botulinum toxin type A therapy for axillary hyperhidrosis markedly prolongs the relapse-free interval. J Am Acad Dermatol 2002; 46: 536-40. PubMed
- Heckmann M, Ceballos-Baumann AO, Plewig G. Botulinum toxin A for axillary hyperhidrosis (excessive sweating). N Engl J Med 2001; 344: 488-93. New England Journal of Medicine
- Lowe NJ, Glaser DA, Eadie N, et al, for the North American Botox in Primary Axillary Hyperhidrosis Clinical Study Group. Botulinum toxin type A in the treatment of primary axillary hyperhidrosis: A 52-week multicenter double-blind, randomized, placebo-controlled study of efficacy and safety. J Am Acad Dermatol 2007; 56: 604-11. PubMed
- Kouris A, et al. Quality of life and social isolation in Greek adolescents with primary focal hyperhidrosis treated with Botulinum Toxin Type A: A case series. Pediatr Dermatol 2014. doi:10.1111/pde.12480 DOI
- Hong HC, Lupin M, O'Shaughnessy KF. Clinical evaluation of a microwave device for treating axillary hyperhidrosis. Dermatol Surg 2012; 38:728. PubMed
- Glaser DA, Galperin TA. Local procedural approaches for axillary hyperhidrosis. Dermatol Clin 2014; 32:533. PubMed
- Eisenach JH, Atkinson JL, Fealey RD. Hyperhidrosis: evolving therapies for a well-established phenomenon. Mayo Clin Proc 2005; 80: 657-66. PubMed
- Sbidian E, Hotz C, Seneschal J, et al. Anti-TNFα therapy for hidradenitis suppurativa. Results from a national cohort study between 2000 and 2013. Br J Dermatol, 2015 Sep 25. doi:10.1111/bjd.14199 DOI
- Neumayer CH, Bischof G, Fugger R et al. Efficacy and safety of thoracoscopic sympathicotomy for hyperhidrosis of the upper limb. Results of 734 sympathicotomies. Ann Chir Gynaecol 2001; 90: 195-9. PubMed
- Fischel R, Cooper M, Kramer D. Microinvasive resectional sympathectomy using the harmonic scalpel. A more effective procedure with fewer side effects for treating essential hyperhidrosis of the hands, face or axillae. Clin Auton Res 2003; 13 (Suppl 1): I66-70.
- Lardinois D, Ris HB. Minimally invasive video-endoscopic sympathectomy by use of a transaxillary single port approach. Eur J Cardiothorac Surg 2002; 21: 67-70. PubMed
- Panhofer P, Zacherl J, Jakesz R, Bischof G, Neumayer C. Improved quality of life after sympathetic block for upper limb hyperhidrosis. Br J Surg 2006; 93: 582-6. PubMed
Autor*innen
- Monika Lenz, Fachärztin für Allgemeinmedizin, Neustadt am Rübenberge
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).