Red Flags und abwendbar gefährliche Verläufe1-2
|
Red Flags |
Abwendbar gefährlicher Verlauf |
|
Synkope |
Lungenembolie, Anaphylaxie, dekompensierte Herzinsuffizienz, Herzklappenfehler, Lungenödem, Blutverlust |
|
Thoraxschmerzen |
|
|
Angioödem Schluckstörung Urtikaria |
Anaphylaxie, allergisches Asthma |
|
Stridor |
Fremdkörperaspiration, Epiglottitis, Verlegung der Atemwege |
|
Fieber > 38,5 °C |
Pneumonie, Lungenembolie, Peritonsillarabszess, Pleuraempyem, Lungenabszess, Epiglottitis, Sepsis |
|
Schwere Atemnot, Schwierigkeiten beim Sprechen |
schwerer Asthmaanfall, Lungenödem, Lungenembolie, obstruktive Bronchitis, Bronchiolitis |
|
Hämoptoe |
|
|
Zyanose
|
Hypoxie |
|
Risiko für eine thromboembolische Erkrankung, z. B. postoperativ, Malignom |
|
|
Palpitationen |
Arrhythmie, Rhythmusstörung (z. B. ventrikuläre Tachykardie) |
|
War das Kind unbeaufsichtigt? |
Intoxikation, Lungenödem, Ödem der oberen Atemwege, Bronchospasmus, Kohlenmonoxidvergiftung |
Allgemeine Informationen
Definition
- Störung der Atmung aufgrund intra- oder extrapulmonaler Erkrankungen
- Die klinische Präsentation ist alters- und ursachenabhängig.
- Dyspnoe, Stridor, Husten, Giemen, Hämoptyse, pathologischer Atemtiefe und -frequenz, Einsatz der Atemhilfsmuskulatur, Angstzustände, Schmerzen, Bewusstlosigkeit
Ätiologie und Pathogenese
- Infektiöse Erkrankungen der oberen oder unteren Atemwege
- Fehlbildungen
- Aspiration
- Verlegung/Einengung der Atemwege, mechanische Störungen der Atmung
- ZNS-Erkrankungen
- Metabolische Erkrankungen
- Allergien
- Kardiale Erkrankungen
- Störungen des Sauerstofftransports
- Psychogene Erkrankungen, Tics
- Intoxikation
- Medikamente
- Stoffwechselentgleisung
- Rauchexposition
ICPC-2
- R02 Kurzatmigkeit / Dyspnoe
- R03 Atemgeräusch / Giemen / Brummen
- R04 Atemproblem, anderes
ICD-10
- R06 Störungen der Atmung
- R06.0 Dyspnoe
- R06.1 Stridor
- R06.2 Ziehende Atmung
- R06.3 Periodische Atmung
- R06.4 Hyperventilation
- R06.5 Mundatmung
Differenzialdiagnosen
- Pulmonale Ursachen
- Pneumonie
- obstruktive Bronchitis3
- meist virale Infekte des Säuglings- und Kleinkindalters (RS-Viren, humanes Metapneumovirus, Adeno- , Rhino-, Influenza-, Parainfluenza-, Bocaviren)
- exspiratorisches Giemen über der gesamten Lunge
- chronische Bronchitis3
- Ausschlussdiagnose, Anhalten der Symptomatik über mindestens 12 Wochen (Dauer für Kinder nicht eindeutig definiert)
- Tuberkulose
- Aspiration von Fremdkörpern
- größtes Risiko im Alter von 8 Monaten bis 4 Jahren
- in 4 von 5 Fällen rechte Seite betroffen3
- Überblähung der betroffenen Lunge (Hypertransparenz im Röntgen)
- obere Atemwege: Husten (im Verlauf nachlassend, wird manchmal nicht erinnert), Erstickungsanzeichen, inspiratorisches Giemen
- subglottisch: wenig Symptome
- häufig unauffälliger Röntgenthorax4
- bei verzögerter Komplikationen wie Atelektasen und Pneumonien4
- Indikation zur zügigen starren Bronchoskopie und Entfernung des Fremdkörpers3
- Aspiration von Flüssigkeiten3
- bei Säuglingen, Fehlbildungen, Fisteln, ZNS, Erkrankungen
- Asthma
- Atelektasen
- interstitielle Lungenerkrankungen
- allergische Alveolitis
- idiopathische Lungenhämosiderose
- Pneumothorax
- Pleuraerguss
- Pleuritis3
- selten isoliert aufretend, meist in Zusammenhang mit pulmonaler Infektion
- atemabhängige Schmerzen, ggf. Husten und Fieber
- Bildung fibröser Schwarten mit Einschränkung der Atemexkursion als Komplikation bei eitriger Pleuritis
- zystische Fibrose
- Bronchiektasen3
- meist erworben
- chronischer produktiver Husten, chronische Bronchitis, ggf. Trommelschlegelfinger
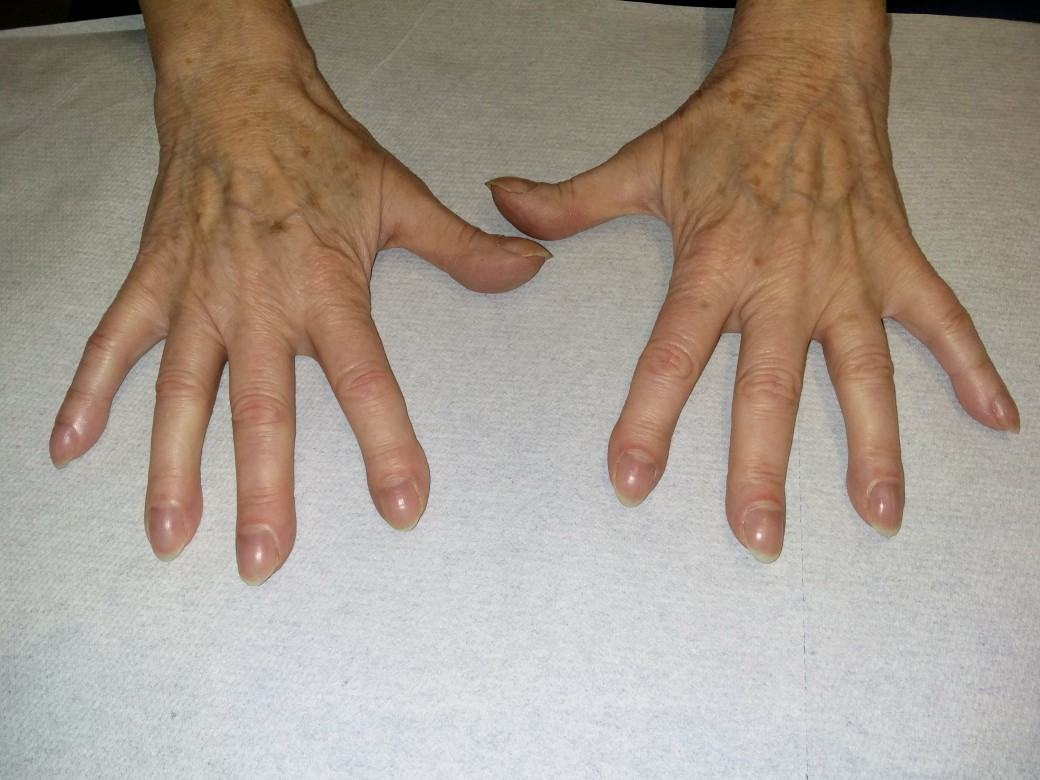 Trommelschlegelfinger
Trommelschlegelfinger - Resektion bei lokalisiertem, symptomatische Antibiotikatherapie bei generalisiertem Befund
- primäre Ziliendyskinesie
- angeborener Defekt mit gestörter mukoziliärer Clearance
- Ca. 50 % haben Kartagener-Syndrom (Situs inversus).
- anhaltende Rhinitis, chronisch produktiver Husten, Obstruktion, generalisierte Bronchiektasen, Otitiden, Sinusitis
- gute Prognose mit Physiotherapie und Bronchodilatatoren sowie Antibiotikagabe bei Exazerbation
- pulmonale Fehlbildungen5
- kongenitale pulmonale adenomatiode Malformation
- kongenitales lobäres Emphysem
- Lungensequester
- Erkrankungen der oberen Atemwege
- Pseudokrupp (akute stenosierende Laryngotracheitis)
- Epiglottitis, akute
- Adenoide
- Tonsillitis
- Rhinitis
- Laryngitis
- Angiödem
- Fehlbildungen im Zungen-/Kieferbereich
- Hämangiome, Neurofibrome
- Tracheitis3
- meist viral bedingt (RS-Viren, Parainfluenzaviren, Adenoviren), selten bakteriell (Staph. aureus, Hämophilus influenzae)
- bellender, rauer Husten, Schmerzen retrosternal
- Kardiale Ursachen
- Herzkrankheit
- Vitien mit Herzinsuffizienz
- pulmonale Hypertonie
- Thorakale Ursachen
- Mediastinal-Emphysem
- Lymphknoten
- Tumoren
- Thoraxdeformitäten
- Abdominale Ursachen
- Zwerchfellhernien
- meist bereits beim Neugeborenen diagnostiziert und therapiert
- Aszites
- Zwerchfellhernien
- Sonstige
- Sepsis
- Anämie
- Struma
- Allergien
- extreme Adipositas
- neuromuskuläre Erkrankungen
- metabolische Erkankungen
- Autoimmunerkrankungen mit häufiger Lungenbeteiligung6
- Kollagenosen
- systemischer Lupus erythematodes
- Sjögren-Syndrom
- Sklerodermie
- Poly-/Dermatomyositis
- Mischkollagenosen
- Vaskulitiden
- Polymyalgia rheumatica
- Wegener-Granulomatose
- Churg-Strauss-Syndrom
- Autoimmunalveolarproteinose
- Kollagenosen
- Immundefekte
- ZNS-Erkrankungen
- psychogene Ursachen/Angewohnheiten
- Rauchexposition
- Medikamente/Intoxikation/Stoffwechselentgleisung
- gastroösophagealer Reflux
- im Kindesalter selten, häufiger bei Säuglingen
- obstruktive Schlafapnoe (OSA)
Diagnostische Überlegungen
- Die Atemwege von Kindern haben grundsätzlich einen geringeren Durchmesser. Eine Schwellung der Schleimhäute führt deshalb zu einer stärkeren relativen Einengung der Atemwege als eine entsprechende Schwellung bei Erwachsenen.
- Erkrankungen, die die kleinen Atemwege betreffen, haben bei Säuglingen und Kindern größere Auswirkungen auf den Gesamtwiderstand der Atemwege als bei Erwachsenen.7
- Atemwegsinfektionen gehören zu den häufigsten Gründen für eine ärztliche Vorstellungen von Kindern.8
Anamnese
Besonders zu beachten
- Akutes oder chronisches Auftreten?
- Weitere Symptome?
- Fieber, Hautveränderungen, chronische Diarrhö, Gedeihstörungen, Schmerzen
- Weitere relevante Erkrankungen?
- Familienanamnese
- Kürzlich aufgetretene Infektionen in der Familie?
- Asthma, Allergien oder Ekzeme in der Familie?
- Infektionen in der Gemeinschaftseinrichtung?
- Alter zum Zeitpunkt des Einsetzens der Beschwerden?3
- Ursachen akuter Atemnot bei Säuglingen und Kleinkindern
- Laryngitis subglottica
- Epiglottitis
- Bronchopneumonie
- Bronchiolitis
- obstruktive Bronchitis/Asthma bronchiale
- Fremdkörperaspiration
- Peritonsillarabszess
- Ursachen akuter Atemnot bei Schulkindern
- Asthma bronchiale
- Anaphylaxie
- Pneumonie
- Pneumothorax
- Rauchinhalation
- Peritonsillarabszess
- Lungenembolie
- Symptom-Muster?3
- inspiratorischer Stridor bei Ursache im Larynx, Pharynx oder der extrahorakalen Trachea
- exspiratorischer Stridor bei Ursache in intrathorakalen Atemwegen
- bisphasischer Stridor bei langstreckigen Stenosen9
- Beschreibung des Hustens (trocken, produktiv, bellend, stakkatoartig, Reizhusten, rau, unvermittelt auftretend, situationsbedingt auftretend etc.)
- Auswahl charakteristischer Hustenmuster
- charakteristischer bellender Husten mit insp. Stridor bei stenosierender Laryngotracheitis
- stakkatoartiger, mit Spatel auslösbarer Husten bei Pertussis
- nach Belastung zusammen mit exspiratorisches Giemen bei Asthma
- trockener Husten mit atemabhängigen Schmerzen bei Pleuritis
- Husten tritt im Schlaf und bei Ablenkung nicht auf bei „Husten-Tic“.
- nach Tierkontakt oder Aufenthalt in der Natur bei Allergien
- trocken mit Verschlechterung in der Nacht bei gastroösophagealem Reflux, Schlafapnoe, Allergien oder Asthma
- Abhängigkeit von den Tages- und Jahreszeiten?
- Auftreten von nächtlichem Husten und Mundatmung bei Adenoiden
- Auftreten nach dem Essen?
- Plötzliche Atembeschwerden?
- Ungewöhnlich häufige Atemwegsinfektionen?
- Diese können auf eine zystische Fibrose, einen Immundefekt oder eine primäre Ziliendyskinesie zurückzuführen sein.
- Insbesondere bei langwierigen Atemwegsinfekten (immer länger krank als Geschwister/Freunde) sollte ein Asthma in Betracht gezogen werden.
- Abhängigkeit von Haltungsänderungen?
- Tracheomalazie und Anomalien der großen Blutgefäße
Klinische Untersuchung
- Allgemeinzustand
- Infektzeichen
- Vitalparameter
- Anzeichen von Atemnot
- Hinweis auf Sepsis
- Zeichen hämodynamischer Instabilität
- Herz/Kreislauf
- Herzgeräusche oder pathologische Pulse als Hinweis auf kardiale- oder Gefäßfehlbildungen
- Lunge/Atmung
- fehlendes oder pathologisches Atemgeräusch
- Dyspnoe, Stridor, Husten, Giemen, Brummen
- Atemfrequenz (zu beachten sind die altersspezifischen Grenzwerte)
- Atemmuster
- Kußmaul-Atmung bei metabolischer Azidose (entgleister Diabetes mellitus), Cheyne-Stokes-Atmung bei Störung des Atemzentrums oder schwerer Herzinsuffizienz, Biot-Atmung bei Störungen des Atemzentrums, Schnappatmung bei langer Hypoxie
- Verwendung der Atemhilfsmuskulatur?
- Einziehungen?
- jugulär, interkostal, subkostal
- verkürzte Sätze bzw. kein Sprechen mehr möglich bei starker Atemnot
- fehlendes oder pathologisches Atemgeräusch
- Haut
- graues, blasses Hautkolorit
- Sonstiges
- Trommelschlägelfinger
- Thoraxdeformitäten
Ergänzende Untersuchungen
Bildgebung10
- Aufklärung und Einwilligung der Eltern
- Fachgerechte Positionierung des Kindes und Wahl der technischen Parameter
- Individuelle und klare Indikationsstellung, jedoch keine Verzögerung notwendiger Diagnostik aufgrund von Angst vor zu großer Strahlenbelastung
- Strahlenbelastung11
- konventionelles Thoraxröntgen: ca. 0,02–0,1 mSv (entspricht natürlicher Strahlenexposition von 3–14 Tagen im mitteleuropäischen Flachland)
- kurze Durchleuchtung: etwa wie konventionelles Thoraxröntgen
- CT variabel, bis zu 2 mSv (natürliche Strahlenexposition innerhalb eines Jahres)
- Konventionelles Röntgen Thorax a. p. oder p. a., nur selten in 2 Ebenen indiziert
- als Primärdiagnostik bei Fragestellung
- Pneumothorax
- Pneumonie
- Tuberkulose
- Fremdkörper (in In- und Exspiration), nur verwertbar bei positivem Befund
- Asthma (Verlaufskontrolle)
- zystische Fibrose
- interstitiellen Erkrankungen
- Trachea-/Bronchusenge, Lungenfehlbildungen
- Tumor-/Metastasendiagnostik mediastinal, pleural, pulmonal
- Aspiration
- CT
- als weiterführende/ergänzende Diagnostik bei:
- wiederholtem Pneumothorax nach vollständiger Entfaltung der Lunge
- abszedierender Pneumonie, Pneumonie bei Fehlbildung (mit Kontrastmittel)
- Tuberkulose
- zystischer Fibrose
- interstitiellen Erkrankungen
- Trachea- und Bronchusengen, Lungenfehlbildungen (mit Gefäßdarstellung)
- Tumor-/Metastasendiagnostik
- MRT
- als weiterführende/ergänzende Diagnostik bei:
- abszedierender Pneumonie, Pneumonie bei Fehlbildung (mit Kontrastmittel)
- Tuberkulose
- zystischer Fibrose
- Trachea- und Bronchusengen, Lungenfehlbildungen (mit Gefäßdarstellung)
- Tumor-/Metastasendiagnostik
- Sonografie
- Initial- und Verlaufsdiagnostik Pneumothorax
- Initial- und Verlaufsdiagnostik Pleuropneumonie
- Initial- und Verlaufsdiagnostik Pleuraerguss
- Tumor-/Metastasendiagnostik zervikal
- Andere
- Ösophagogramm bei gastroösophagealem Reflux, ösophotrachealer Fistel
- Bronchoskopie
- starre Bronchoskopie bei Fremdkörperaspiration
- weiterführende Diagnostik bei V. a. Fehlbildungen, rezidivierenden Infektionen, unklarem inspiratorischem Stridor9
- Gewinnung von histologischem Material (ggf. mittels bronchoalveolärer Lavage)12
Labordiagnostik12
- Keine Standardparameter, gezielte Diagnostik in Abhängigkeit von Symptomatik und Differenzialdiagnosen
- BGA (kapillär oder arteriell)
- Differenzialblutbild
- BSG, CRP
- Serologien, Blutkulturen
- allergologische Diagnostik
- immunologische Diagnostik
- Sputumbakteriologie
- Nasopharynxsenkret-/Abstrichdiagnostik
- histologische Aufarbeitung von bronchoskopisch und per bronchoalveolär gewonnenem Material
Lungenfunktionsdiagnostik12
- Obstruktive Erkrankungen
- Chronische pulmonale Erkrankungen
- Vor und nach bestimmten Chemotherapien
- Bei neurologischen oder orthopädischen Erkrankungen mit Auswirkung auf die Atmung
- Nach thoraxchirurgischen Eingriffen
Maßnahmen und Empfehlungen
Indikationen zur Überweisung
- Bei unklarer Ursache/Diagnose
Checkliste zur Überweisung
Atembeschwerden bei Kindern
- Zweck der Überweisung
- Akute oder chronische Erkrankung? Diagnostik? Behandlung? Sonstiges?
- Anamnese
- Wann sind die Beschwerden zuerst aufgetreten? Verlauf und Entwicklung? Anhaltende Beschwerden oder Anfälle? Jahreszeitenbedingt?
- Schweregrad der Atembeschwerden? Infektzeichen? Zusammenhang mit Mahlzeiten? Husten?
- Andere relevante Krankheiten?
- Andere Medikamente?
- Folgen: Wachstums- und Entwicklungsverzögerung?
- Klinische Untersuchung
- Allgemeinzustand? Atmung? Lungenzustand? Herzgeräusche?
- Gewicht und Körpergröße: Die Perzentilenkurve liefert wertvolle Informationen. Tragen Sie die Daten des Untersuchungsheftes in das Kurvendiagramm ein, das Sie hier finden.
- Ergänzende Untersuchungen
- Evtl. Lungenfunktionsmessungen, evtl. Reversibilitätstest?
- Evtl. Allergieuntersuchung?
- Evtl. Röntgenthorax?
Indikationen zur Krankenhauseinweisung
- Bei Anzeichen einer schweren Obstruktion, akuter Atemnot unbekannter Ursache oder bei fehlendem Ansprechen auf die Akutbehandlung.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen

Quellen
Leitlinien
- Gesellschaft für Pädiatrische Radiologie. Atemwegserkrankung- Bildgebende Diagnostik. AWMF-Leitlinie Nr. 064-009. S1, Stand 2017. www.awmf.org
Literatur
- Schaufelberger M, Meer A, Furger P, Derkx H et al.. Red Flags - Expertenkonsens - Alarmsymptome der Medizin. Neuhausen am Rheinfall, Schweiz: Editions D&F, 2018.
- Fleischmann T. Fälle Klinische Notfallmedizin - Die 100 wichtigsten Diagnosen. München, Deutschland: Elsevier, 2018.
- Gortner L, Meyer S, Sitzmann CF. Pädiatrie. Stuttgart: Georg Thieme Verlag KG, 2012.
- Mallick MS. Tracheobronchial foreign body aspiration in children: A continuing diagnostic challenge. Afr J Paediatr Surg 2014; 11 (3): 225-8. pmid:25047313 PubMed
- Pohl A, Petersen C, Kammer B, et al. Angeborene Lungenfehlbildungen. Monatsschr Kinderheilkd 2016; 164: 869-874. doi:10.1007/s00112-016-0154-3 DOI
- Nagel F, Burmester H, Feilcke M et al. Pulmonale Manifestationen von Autoimmunerkrankungen und neue Therapieoptionen. Monatsschr Kinderheilkd 2015; 163: 550-559. doi:10.1007/s00112-014-3281-8 DOI
- Martinez FD, Wright AL, Taussig LM, Holberg CJ, Halonen M, Morgan WJ. Asthma and wheezing in the first six years of life. The Group Health Medical Associates. N Engl J Med 1995; 332: 133-8. New England Journal of Medicine
- Simon A, Tenenbaum T, HUppertz HI et al. Diagnose und Therapie von Atemwegsinfektionen (ohne ambulant erworbene Pneumonie) bei ambulant behandelten Kindern ohne schwerwiegende Grunderkrankung. Monatsschr Kinderheilkd 2017; 165: 711-724. doi:10.1007/s00112-017-0257-5 DOI
- Schön C, HOffmann F. Stridor imKindesalter. CME Zertifizierte Fortbildung. Monatsschr Kinderheilkd 2017; 165: 1121-1136. doi:10.1007/s00112-017-0304-2 DOI
- Gesellschaft für Pädiatrische Radiologie. Atemwegserkrankung- Bildgebende Diagnostik. AWMF-Leitlinie Nr. 064-009, Stand 2017. www.awmf.org
- Berthold LD, WEidemann J, Wunsch R. Handlungsempfehlungen gemäß S1-Leitlinie „Atemwegserkrankung – Bildgebende Diagnostik“. Monatsschr Kinderheilkd 2014; 162: 807-810. doi:10.1007/s00112-014-3197-3 DOI
- Illing S, Claßen M. Klinikleitfaden Pädiatrie. München: Elsevier GmbH, 2009.
Autoren
- Anne Strauß, Ärztin in Weiterbildung Pädiatrie, Zentrum für Kinder- und Jugendmedizin, Universitätsklinikum Freiburg
- Ulrike Arendt, Dr. med., Leipzig
- Kurt Østhuus Krogh, spesialist i barnesykdommer, Barne- og ungdomsklinikken, St. Olavs Hospital, Trondheim
- Terje Johannessen, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim