Was sind angeborene Herzfehler?
Rund 0,8 % aller Neugeborenen kommen mit einem angeborenen Herzfehler zur Welt. Es kann sich dabei um angeborene Fehlbildungen des Herzens selbst oder der großen Blutgefäße rund um das Herz handeln. Einige Herzfehler verursachen keine Beschwerden oder werden erst im Laufe der Entwicklung auffällig. Leichte angeborene Herzfehler haben in der Regel keinen Einfluss auf die Lebenserwartung und Lebensqualität, während schwere Herzfehler einer Therapie und eventuell eines operativen Eingriffs bedürfen. Angeborene Herzfehler entstehen während der Entwicklungsphase des Herzens im Mutterleib, z. B. durch schädliche äußere Einflüsse wie Infektionen, Stoffwechselstörungen (z. B. Diabetes) oder die Einnahme bestimmter Medikamente. Für die Entwicklung von Herzfehlern können auch genetische Faktoren (betroffene Eltern oder Geschwister) sowie Chromosomenabweichungen (z. B. das Down-Syndrom) ursächlich sein. Es kann vorkommen, dass keine Ursache für die Entstehung eines Herzfehlers gefunden wird.
Es gibt verschiedene Arten von angeborenen Herzfehlern, die auch kombiniert vorkommen können. Das Ausmaß bzw. die Schwere des Krankheitsbildes kann variieren. Herzfehler zählen mit zu den häufigsten angeborenen Fehlbildungen.
Aufbau und Funktion des Herzens im Normalzustand


Das Herz ist eine Art Pumpe, die dafür sorgt, dass der Körper mit Blut versorgt wird. Sie ist aufgebaut aus zwei Herzvorhöfen (Atrien) und zwei Herzkammern (Ventrikeln). Die rechte und linke Herzseite sind durch Herzscheidewände (Septum) voneinander getrennt. Man unterscheidet das Septum zwischen dem rechten und linken Vorhof (Atrium- oder Vorhofseptum) von dem Septum zwischen der rechten und linken Herzkammer (Ventrikel- oder Kammerseptum).
Der Weg des Blutes kann folgendermaßen beschrieben werden: Sauerstoffarmes Blut tritt aus dem Körper über die untere und obere Hohlvene in den rechten Vorhof ein. Anschließend strömt es in die rechte Herzkammer und füllt diese. Die rechte Herzkammer pumpt das Blut aktiv über die Lungenarterien in den Lungenkreislauf. Hier wird das Blut durch kleinste Gefäße geschickt, die über eine dünne Membran Kontakt zur eingeatmeten Luft haben. Das Blut wird nun mit Sauerstoff angereichert und gibt gleichzeitig Kohlendioxid ab, das wir ausatmen. Das Blut aus dem Lungenkreislauf vereint sich nun in größeren Gefäßen und wird über die Lungenvenen in den linken Vorhof geleitet. Von hier aus wird es wiederum in die linke Herzkammer transportiert. Die linke Herzkammer pumpt das sauerstoffreiche Blut nun über die große Hauptschlagader (Aorta) in den großen Blutkreislauf (Körperkreislauf). Der Sauerstoff wird in der Peripherie des Körpers verbraucht und das sauerstoffarme Blut zum Herzen zurückgeleitet. Der Kreislauf beginnt von Neuem.
Was ist ein Septumdefekt?
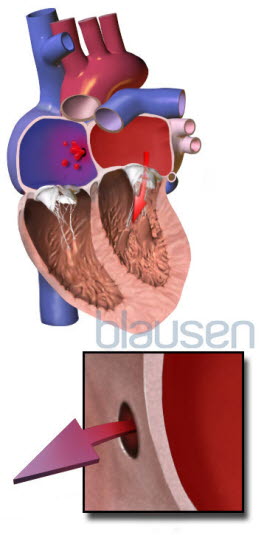
Löcher zwischen den Vorkammern (ASD)
|
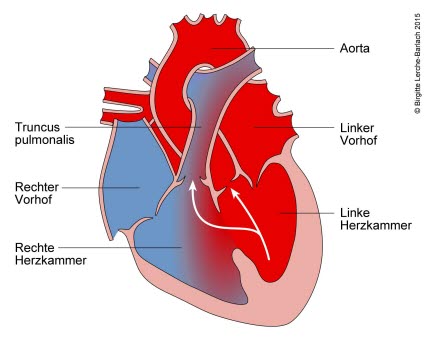
Löcher zwischen den Hauptkammern (VSD)
|
Während der Entwicklung des Herzens wächst eine Scheidewand zwischen dem rechten und linken Vorhof und zwischen dem rechten und linken Ventrikel ein. Sie dient dazu, die beiden Herzhälften voneinander zu trennen, sodass sich das Blut aus den beiden Kreisläufen nicht vermischt. Damit bleibt das sauerstoffarme Blut im rechten Herzen und das sauerstoffreiche im linken Herzen. Dies ist besonders nach der Geburt wichtig, da das Kind dann selbstständig das Blut durch die Atmung mit Sauerstoff anreichern kann.
Kommt es zu Wachstumsstörungen des Septums, kann es sein, dass ein Loch in der Scheidewand zurückbleibt. Dieses Loch wird dann als Septumdefekt bezeichnet. Liegt der Defekt in der Scheidewand zwischen dem rechten und linken Vorhof, wird er Vorhofseptumdefekt oder Atriumseptumdefekt (ASD) genannt. Bei einem Loch zwischen der rechten und linken Herzkammer spricht man von einem Kammerseptumdefekt oder Ventrikelseptumdefekt (VSD).
Die Schwere des Herzfehlers hängt von der Größe und der Lokalisation des Septumdefekts ab. Kleinere Septumdefekte können zum Teil über das ganze Leben unauffällig bleiben. Viele der kleinen Septumdefekte schließen sich von alleine.
Ventrikelseptumdefekt (VSD)
Ventrikelseptumdefekte sind die häufigsten angeborenen Herzfehler und machen ca. 40 % aller isolierten angeborenen Herzfehler aus. Zum geringeren Teil können VSD auch nicht-isoliert, also gemeinsam mit anderen komplexen Herzfehlern auftreten (z. B. Fallot-Tetralogie). Das Septum zwischen der rechten und linken Herzkammer kann beim VSD an unterschiedlichen Stellen durchbrochen sein. Die Größe variiert von kleinen Defekten, die in der Regel keine Bedeutung für die Herzleistung haben, bis hin zu großen Defekten, die schwere Symptome verursachen und eine frühe Behandlung erfordern können.
Generell gilt, dass das Blut von Orten höheren Drucks zu Orten niedrigeren Drucks fließt. Im Falle eines VSD fließt das Blut durch den hohen Druck im linken Ventrikel in Richtung des niedrigeren Drucks im rechten Ventrikel (siehe Illustration). Man spricht in diesem Falle von einem Links-Rechts-Shunt. Vor der Geburt ist der VSD meist nicht relevant, da im rechten und linken Herzen ähnliche Druckverhältnisse herrschen. Die Ausbildung der Druckunterschiede erfolgt erst mit dem Einsetzen der Atmung, wodurch sich der Widerstand der Lungenarterien reduziert und der Druck im rechten Ventrikel abfällt. In der Regel ist auch in der Neugeborenenphase der Druck im rechten Ventrikel noch relativ hoch. Symptome entwickeln sich dann meist erst im Verlauf.
Kleine Defekte haben meist keinen Einfluss auf die Herzleistung und verursachen oft keine Symptome.
Bei mittelgroßen bis großen Defekten steigt das Blutvolumen im rechten Ventrikel durch den Links-Rechts-Shunt an. Das überschüssige Blut wird vom rechten Herzen in die Lunge gepumpt. Von dort aus erreicht nun auch mehr Blut den linken Vorhof, wodurch der linke Ventrikel wiederum mehr gefüllt wird. Dieser reagiert auf das vermehrte Blutvolumen im Verlauf mit einer Zunahme der Wanddicke (Hypertrophie) und einer Erweiterung (Dilatation). Betroffene Kinder können im Alter von 4–8 Wochen durch eine zunehmende Herzschwäche (Herzinsuffizienz) an einer schnellen Atmung bis hin zur Atemnot, einem schnellen Puls, Gedeihstörungen, vermehrtem Schwitzen, Reizbarkeit, einer Vergrößerung der Leber und Milz (Hepatosplenomegalie) sowie durch die vermehrte Lungendurchblutung an Lungeninfekten leiden. Bei einigen Patienten gibt es mit zunehmendem Alter möglicherweise weitere Probleme, z. B. Entzündungen der Herzinnenwände (Endokarditis), unzureichender Verschluss der Aortenklappe (Aortenklappeninsuffizienz) sowie Herzrhythmusstörungen (Arrhythmien).
Nach den ersten Lebensjahren reagiert der Lungenkreislauf auf den erhöhten Druck mit einer Gefäßengstellung und einem Umbau des Gewebes. Dies wirkt sich auf den rechten Ventrikel aus, der nun verstärkt pumpen muss, um Blut in die Lunge zu transportieren. Wenn diese Situation nicht behoben wird, kann es passieren, dass sich ein Lungenbluthochdruck entwickelt, der nicht mehr rückgängig gemacht werden kann. Der Druck im rechten Ventrikel wird nun so groß, dass sich der Blutfluss umkehrt und von rechts nach links strömt (Eisenmenger-Reaktion). Sauerstoffarmes Blut erreicht nun den Körperkreislauf und führt zu Atemnot, Blaufärbung der Haut und einer Einschränkung der körperlichen Leistungsfähigkeit.
Atriumseptumdefekt (ASD)
Es gibt mehrere Varianten des ASD, die unterschiedlich häufig vorkommen. Insgesamt sind Atriumseptumdefekte die dritt- bis vierthäufigsten Herzfehler.
Auch hier fließt das Blut vom Ort höheren Drucks zum Ort niedrigeren Drucks, sprich vom linken in den rechten Vorhof (siehe Illustration). Das rechte Herz wird vom zusätzlichen Blutvolumen belastet. Der rechte Vorhof und Ventrikel weiten sich (Dilatation) und nehmen an Wandstärke zu (Hypertrophie). Bei langjähriger Überlastung nimmt der Widerstand im Lungenkreislauf zu und es kommt zur Entwicklung eines Lungenhochdrucks. Auch hier kehrt sich nun der Blutfluss um (Eisenmenger-Reaktion).
Kleine Defekte rufen in der Regel keine Beschwerden hervor. Auch größere Atriumseptumdefekte können während der Kindheit unauffällig sein. Oft werden Atriumseptumdefekte zufällig entdeckt. Meist fallen Symptome erst nach einigen Jahren auf, z. B. durch eine Leistungseinschränkung, eine angestrengte Atmung bei Belastung oder vermehrte Lungeninfekte. Auch die Entwicklung von Vorhofflimmern/-flattern ist möglich. In fortgeschrittenen Stadien können Wassereinlagerungen (Ödeme), eine Blaufärbung der Haut (Zyanose) oder Ohnmachtsanfälle (Synkopen) vorkommen.
Ursache
Meist ist die Ursache für die Entstehung von Septumdefekten unbekannt. Septumdefekte können aber zum Beispiel im Rahmen von genetischen Erkrankungen auftreten oder mit anderen Fehlbildungen assoziiert sein. Chromosomenabweichungen, z. B. das Down-Syndrom, rufen häufig Herzfehler hervor. Wenn Eltern oder Geschwisterkinder angeborene Herzfehler haben oder hatten, erhöht sich das Risiko für nachfolgende Kinder, ebenfalls an einem Herzfehler zu erkranken.
Es gibt auch äußerliche Faktoren, die Herzfehler verursachen können, z. B. Infektionen oder die Einnahme von bestimmten Medikamenten während der Schwangerschaft. Auch chronische Erkrankungen der Mutter können für angeborene Herzfehler ursächlich sein, z. B. Diabetes. Das Risiko kann bei dieser Erkrankung verringert werden, wenn der Blutzuckerspiegel vor und während der Schwangerschaft gut eingestellt ist.
Diagnostik
Atriumseptumdefekte und kleinere Ventrikelseptumdefekte bleiben meist unbemerkt und werden oft zufällig in Routineuntersuchungen entdeckt, z. B. bei U-Untersuchungen durch den Kinderarzt. Größere Ventrikelseptumdefekte fallen meist kurz nach der Geburt aufgrund körperlicher Anzeichen auf, z. B. durch ein vermehrtes Auftreten von Atemwegsinfektionen. Oft besteht eine geringere Gewichtszunahme als erwartet. Eine Blaufärbung der Haut, die einen Sauerstoffmangel anzeigt, tritt meist erst im späteren Verlauf eines Septumdefekts auf. Es kann dann zu Atemnot kommen.
Bei einer körperlichen Untersuchung können Herzgeräusche ein Hinweis auf einen Herzfehler sein. Manchmal treten Herzgeräusche allerdings auch zufällig auf, ohne, dass eine Krankheit dahintersteckt. Die Lautstärke des Herzgeräusches ist nicht gleichbedeutend mit der Schwere des Herzfehlers. Kleine VSD machen oft mehr Lärm als große VSD („viel Lärm um nichts"). Ein EKG kann im Falle eines Herzfehlers möglicherweise Auffälligkeiten zeigen, die auf eine Strukturveränderung des Herzens hindeuten. In einem Röntgenbild kann das Herz evtl. vergrößert erscheinen oder eine verstärkte Lungendurchblutung auffallen. Um einen Septumdefekt sichtbar zu machen und die Lokalisation zu bestimmen, kann ein Herzultraschall (Echokardiografie) hilfreich sein. Diese Untersuchung ist auch wichtig, um andere Herz- bzw. Gefäßfehler auszuschließen und auf die Druckverhältnisse innerhalb des Herzens rückschließen zu können. Auch für die Therapieplanung ist die Echokardiografie relevant. In der Regel wird zusätzlich Blut abgenommen. Selten kommen weitere spezielle Untersuchungen, z. B. eine Herzkatheteruntersuchung, zum Einsatz.
Therapie
Atriumseptumdefekt
Die meisten kleinen ASDs erfordern keine Behandlung. Bei größeren Defekten oder bei einer Überlastung des rechten Herzens wird in der Regel ein Eingriff durchgeführt. Der Verschluss kann chirurgisch, z. B. durch Aufnähen eines sogenannten Patches, oder über einen Herzkatheter durch Aufspannen eines Schirmchens erfolgen. Beide Methoden sind risikoarm und haben gute Ergebnisse. Bei Anzeichen einer Herzschwäche kann es erforderlich sein, diese medikamentös zu behandeln. In der Regel wird der Eingriff im Vorschulalter durchgeführt. Auch ältere Kinder profitieren von einem Verschluss.
Ventrikelseptumdefekt
Kleine, im Neugeborenenalter diagnostizierte VSD verschließen sich häufig innerhalb der ersten 1–2 Lebensjahre spontan und bedürfen deshalb nur selten einer Operation. Sie werden mit regelmäßigen Kontrolluntersuchungen überwacht, um Komplikationen rechtzeitig zu erkennen. Die Wahrscheinlichkeit eines spontanen Verschlusses nimmt mit zunehmendem Alter und zunehmender Größe ab. Bei größeren Defekten wird in der Regel ein Verschluss empfohlen. Bei mittelgroßen Defekten wird der Verschluss in der Regel nach dem 1. LJ bei einer fehlenden Verkleinerung und weiterhin bestehenden Volumenbelastung des rechten Ventrikels durchgeführt. Große Defekte werden in den ersten 6 Monaten verschlossen, wenn ein Lungenhochdruck oder Herzinsuffizienzzeichen/Gedeihstörungen auftreten. Nach dem 6. Lebensmonat ist eine Therapieentscheidung schwieriger. Ggf. wird dann der Druck in den Lungengefäßen durch eine Katheteruntersuchung gemessen, um das Vorgehen zu klären.
Abhängig von der Lage und Größe des VSD wird entweder eine offene Herzoperation oder eine Katheterbehandlung durchgeführt. Der operative Verschluss ist die Standardmethode und in der Regel sehr risikoarm. Der Verschluss erfolgt durch Einnähen eines Patches, im Einzelfall auch durch eine direkte Naht. Ein Verschluss mit einem Schirmchen oder Spiralen im Rahmen einer Katheterbehandlung ist technisch grundsätzlich möglich.
Bei Anzeichen einer Herzschwäche wird das Kind ggf. mit Medikamenten behandelt. Die Entstehung von Komplikationen, wie der Eisenmenger-Reaktion, sollte vermieden werden, da sie nicht rückgängig zu machen ist.
Nach dem Eingriff besteht eine erhöhte Gefahr für eine Entzündung der Herzinnenwände (Endokarditis), weshalb für 6 Monate Antibiotika verabreicht werden (Endokarditis-Prophylaxe). Diese Regelung gilt auch beim Verschluss eines ASD. Bei Restdefekten werden eventuell auch bei Eingriffen im späteren Leben, z. B. bei Zahnbehandlungen, Antibiotika verabreicht.
Prognose
Einige kleinere Septumdefekte können sich von selbst verschließen. Kleine VSD haben in der Regel keinen Einfluss auf die Lebenserwartung und die körperliche Belastbarkeit. Nach einer frühzeitigen Korrektur ist die Prognose gut, auch bei großen Defekten. In der Regel besteht dann eine normale körperliche Belastbarkeit und eine normale Lebenserwartung.
Weitere Informationen
- Angeborene Herzfehler
- Herzgeräusche bei Kindern
- Herzkatheteruntersuchung bei Kindern
- Endokarditis
- Endokarditis-Prophylaxe
- Echokardiografie
- Vorhofseptumdefekt – Informationen für ärztliches Personal
- Ventrikelseptumdefekt – Informationen für ärztliches Personal
- Angeborene Herzfehler – Informationen für ärztliches Personal
Andere angeborene Herzfehler
- Fallot-Tetralogie
- Persistierender Ductus arteriosus
- Hypoplastisches Linksherzsyndrom
- Transposition der großen Gefäße
Patientenverbände zu Herzerkrankungen im Kindesalter
- Bundesverband Herzkranke Kinder e. V.
- Interessengemeinschaft Das herzkranke Kind e. V.
- Elterninitiative Herzkranke Kinder Südbaden e. V.: Herzklopfen
- Kinderherzstiftung e. V.
Autoren
- Marleen Mayer, Ärztin, Mannheim
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Vorhofseptumdefekt. References are shown below.
- Jux C, Vogel M, Scheewe J (Deutsche Gesellschaft für Pädiatrische Kardiologie). Leitlinie Vorhofseptumdefekt im Kindes- und Jugendalter. AWMF-Nr. 023-011. Stand 2013. www.awmf.org
- Adler D. Atrial Septal Defect. Medscape, updated: May 01, 2017. Zugriff 15.07.2018. emedicine.medscape.com
- Lindinger A, Haas N, Sachweh J (Deutsche Gesellschaft für Pädiatrische Kardiologie). Leitlinie Atrioventrikulärer Septumdefekt (AVSD) im Kindes- und Jugendalter. AWMF-Nr. 023-013. Stand 2013. www.awmf.org
- Webb G, Gatzoulis A. Atrial Septal Defects in the Adult. Circulation 2006; 114: 1645-1653. doi:10.1161/CIRCULATIONAHA.105.592055 DOI
- Baumgartner H, Bonhoeffer P, De Groot N, et al. ESC Guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J 2010; 31: 2915–2957. doi:10.1093/eurheartj/ehq249 DOI
- Geva T, Martins J, Wald R. Atrial septal defects. Lancet 2014; 383: 1921-1932. www.ncbi.nlm.nih.gov
- Sologashvili T, Prêtre R, Ponti A. Angeborene Fehlbildungen des Herzens - Was Allgemeinärzte über Herzoperationen bei Kindern wissen müssen. Schweiz Med Forum 2017; 17: 570-578. doi:10.4414/smf.2017.02954 DOI
- Uz O, Aparci M, Acar G, et al. Association of plasma B-type natriuretic peptide levels with shunt size in young adults with atrial septal defect. Echocardiography 2011; 28: 243-247. doi:10.1111/j.1540-8175.2010.01285.x DOI
- Silvestry F, Cohen M, Armsby L, et al. Guidelines for the Echocardiographic Assessment of Atrial Septal Defect and Patent Foramen Ovale: From the American Society of Echocardiography and Society for Cardiac Angiography and Interventions. J Am Soc Echocardiogr 2015; 28: 910-58. doi:10.1016/j.echo.2015.05.015 DOI
- Shub C, Dimopoulos IN, Seward JB, et al. Sensitivity of two-dimensional echocardiography in the direct visualization of atrial septal defect utilizing the subcostal approach: experience with 154 patients. J Am Coll Cardiol 1983;2:127-35. PubMed
- Handke M, Schäfer D, Müller G, et al. Dynamic changes of atrial septal defect area: new insights by three-dimensional volume-rendered echocardiography with high temporal resolution. Eur J Echocardiogr 2001; 2: 46-51. doi:10.1053/euje.2000.0064 DOI
- Shrivastava S. Timing of surgery/catheter intervention in common congenital cardiac defects. Indian J Pediatr 2000; 67(3 Suppl): 2-6. link.springer.com
- Humenberger M, Rosenhek R, Gabriel H, et al. Benefit of atrial septal defect closure in adults: impact of age. Eur Heart J 2011Mar;32(5):553-60. www.ncbi.nlm.nih.gov
- Gatzoulis MA, Redington AN, Somerville J, Shore DF. Should atrial septal defects in adults be closed? Ann Thorac Surg 1996; 61:657-9. PubMed
- Helber U, Baumann R, Seboldt H, Reinhard U, Hoffmeister HM. Atrial septal defect in adults: cardiopulmonary exercise capacity before and 4 months and 10 years after defect closure. J Am Coll Cardiol 1997; 29: 1345-50. PubMed
- Ooi Y, Kelleman M, Ehrlich A, et al. Transcatheter Versus Surgical Closure of Atrial Septal Defects in Children. J Am Coll Cardiol Intv 2016; 9: 79–86. doi:10.1016/j.jcin.2015.09.028 DOI
- Fisher G, Smevik B, Kramer H, Bjørnstad PG. Catheterbased closure of atrial septal defects in the oval fossa with the Amplatzer-device in patients in their first or second year of life. Catheter Cardiovasc Interv 2009;73: 949-55. PubMed
- Masura J, Gavora P, Podnar T. Long-term outcome of transcatheter secundum-type atrial septal defect closure using Amplatzer septal occluders. J Am Coll Cardiol 2005; 45: 505-7. PubMed
- Akagi T. Current concept of transcatheter closure of atrial septal defect in adults. Journal of Cardiology 2015; 65: 17-25. doi:10.1016/j.jjcc.2014.09.002 DOI
- Schmaltz A, Bauer U, Baumgartner H, et al. Medizinische Leitlinie zur Behandlung von Erwachsenen mit angeborenen Herzfehlern (EMAH) der deutsch-österreichisch-schweizerischen kardiologischen Fachgesellschaften. Clin Res Cardiol 2008; 97: 194-214. doi:10.1007/s00392-008-0639-8 DOI
- Loomba RS, Chandrasekar S, Sanan P, et al. Association of atrial tachyarrhythmias with atrial septal defect, Ebstein's anomaly and Fontan patients. Expert Rev Cardiovasc Ther 2011; 9: 887-93. pmid:21809970 PubMed
- Ivens E, Hamilton-Craig C, Arony C et al. Early and late perforation by Amplatzer atrial septal defect and foramen ovale devices. J Am Soc Echocardiography 2009;22:1067-70. PubMed
- Diller G, Breithardt G, Baumgartner H. Congenital heart defects in adulthood. Dtsch Arztebl Int 2011; 108: 452-459. www.ncbi.nlm.nih.gov
- Gatzoulis MA, Freeman MA, Siu SC, Webb GD, Harris L. Atrial arrhythmia after surgical closure of atrial septal defects in adults. N Engl J Med 1999; 340: 839-46. PubMed