

Welche Funktion hat das vordere Kreuzband?
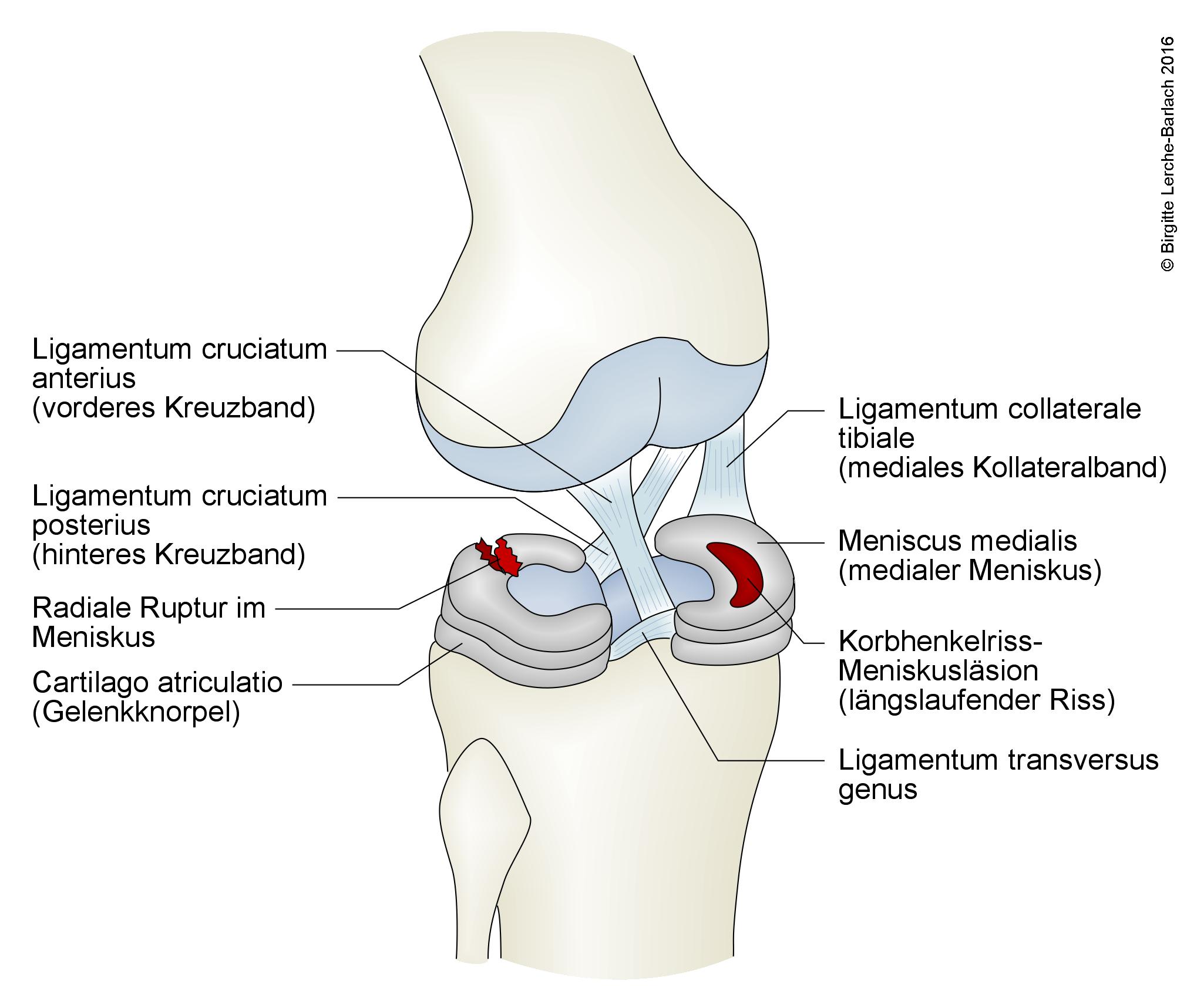
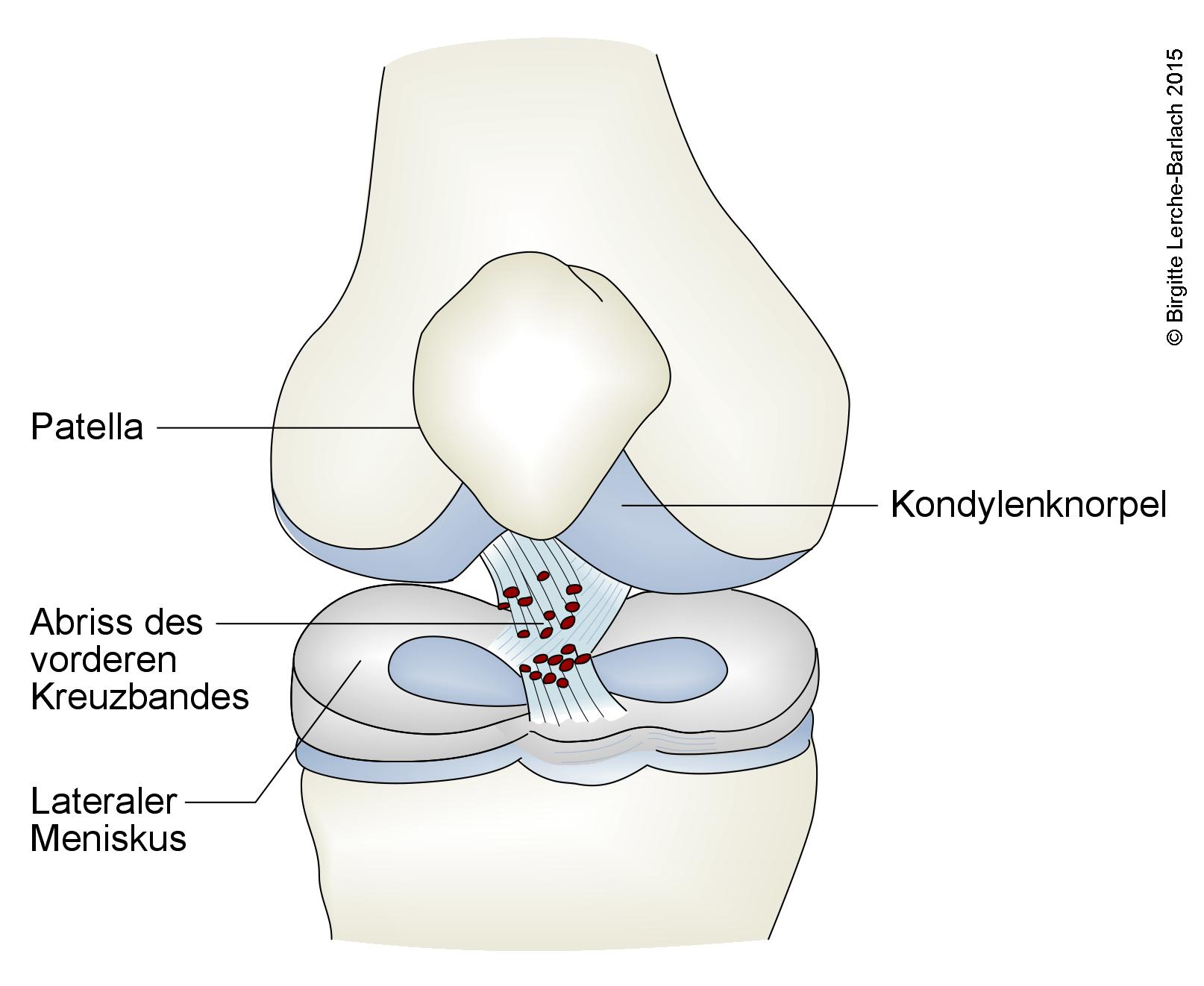
Das Kniegelenk ist die Verbindung zwischen Schienbein (Tibia), Oberschenkelknochen (Femur) und Kniescheibe (Patella). Das Gelenk wird durch das innere (mediale) und äußere (laterale) Kollateralband (Ligamentum collaterale) sowie durch das vordere und hintere Kreuzband stabilisiert. Zwei Knorpelplatten, die Menisken, wirken als Stoßdämpfer und sorgen dafür, dass das Gewicht im Gelenk gleichmäßig verteilt wird.
Die Kreuzbänder befinden sich im Inneren des Kniegelenks. Sie haben die Aufgabe, das Knie zu stützen und zu stabilisieren. Es gibt zwei Kreuzbänder: das vordere und das hintere. Beide Bänder verlaufen von der Gelenkfläche des Schienbeins (jeweils außen und innen) nach schräg oben hinten zur Gelenkfläche des Oberschenkelknochens und kreuzen einander dabei.
Die Hauptaufgabe des vorderen Kreuzbands ist, zu verhindern, dass das Schienbein im Verhältnis zum Oberschenkelknochen nach vorn rutscht, und dafür zu sorgen, dass keine übermäßigen Innendrehungen des Schienbeins (also Unterschenkels) im Verhältnis zum Oberschenkel erfolgen. Das hintere Kreuzband wiederum verhindert, dass sich das Schienbein nach hinten bewegt.
Ursache
In Deutschland erleiden jedes Jahr ca. 50.000 Personen einen Riss des vorderen Kreuzbands. Am häufigsten sind Männer zwischen 15 und 25 Jahren betroffen; fast drei Viertel der Verletzungen passieren ohne Kontakt zum Gegner oder Sportgerät. Diese Verletzung tritt meist dann auf, wenn beim Sport Schuhe mit guter Bodenhaftung getragen werden und dann das Bein bei blockiertem Fuß nach außen (wie in eine X-Bein-Stellung) gedreht wird. Das passiert typischerweise z. B. beim Handball, Fußball, Basketball oder Skifahren.
Bei Frauen, die Ballsportarten betreiben, reißt das vordere Kreuzband eher als bei Männern (2- bis 5-mal so hohes Risiko). Die Ursache dafür liegt möglicherweise in einem vergleichsweise schwächeren Bindegewebe oder einer nicht so kräftigen Muskulatur. Das vordere Kreuzband reißt beim Sport umso eher, je mehr Kraft in den Bewegungen liegt (oft häufiger in einem Wettkampf als beim Training). Nicht ausreichend trainierte Oberschenkelmuskulatur spielt als Risikofaktor bei beiden Geschlechtern eine Rolle. Fußballer, die auf Kunstrasen oder ähnlich stoppenden Belägen spielen, sind besonders gefährdet, weil der Fuß hier eher gebremst wird, und er dann eine schnelle Auswärtsbewegung im Bein nicht „mitmachen" kann. So muss das Kniegelenk (bzw. das vordere Kreuzband) die Drehbelastung abfangen. Ähnlich ist es bei Fußballschuhen mit tiefen Stollen oder fest eingestellter Bindung beim Skifahren.
Eine solche Verletzung kann ohne weitere Verletzungen am Kniegelenk (also isoliert) auftreten, allerdings kommt es häufiger zu kombinierten Schäden, bei denen andere Strukturen im Knie ebenfalls verletzt sind, beispielsweise Meniskus, Kollateralband, Gelenkkapsel oder Gelenkknorpel.
Bei einer Verletzung des vorderen Kreuzbands kann das Band vollständig oder teilweise abgerissen sein. Bei Kindern sind die Knochen im Verhältnis zu den Bändern zunächst noch etwas schwächer ausgebildet; daher bricht dann häufig eher ein Stückchen Knochen mit dem Bandansatz heraus und das Band selbst reißt nicht.
Symptome
Eine akute Verletzung macht sich sofort bemerkbar. Der Schmerz tritt unmittelbar auf, und in kürzester Zeit schwillt das Knie an. Da das vordere Kreuzband gut durchblutet ist, kommt es schnell zu einem Hämatom (einer Blutung) im Kniegelenk (Hämarthros). Die Schmerzen sind oft so stark, dass es unmöglich ist, das Knie zu bewegen oder zu belasten.
Bei einigen Menschen kann eine Verletzung des vorderen Kreuzbands eine chronische Instabilität verursachen. In der Regel ist dies auf eine frühere Kreuzbandverletzung zurückzuführen, die nicht effektiv behandelt wurde bzw. nicht ausgeheilt ist. Auch mehrere kleinere Verletzungen, die fast unbemerkt verliefen, können zu einem chronischen Schaden führen. Die betroffenen Personen empfinden dies so, als würde das Knie häufig „nachgeben“, weil es keine ausreichende Festigkeit mehr bietet. Bei einem solchen chronischen Schaden ist der Schmerz normalerweise nicht so stark.
Diagnostik
Diese Verletzung ist meist so eindeutig, dass sie sich mit einfachen Untersuchungen nachweisen lässt. Typisch sind der Verletzungsmechanismus, also die Bewegung während der der Schmerz auftrat, der akute Schmerz (oft kombiniert mit einem hörbaren Knacken beim Riss), die schnelle Schwellung und die Unbeweglichkeit im Knie, die die Betroffenen oft wie eine Blockade erleben. Die Ärztin/der Arzt wird prüfen, wie beweglich/stabil das Knie auch im Vergleich zu Gegenseite ist, ob es Begleitverletzungen, ob es einen Hinweis auf eine Fraktur gibt usw. In der akuten Phase kann es jedoch aufgrund der starken Schmerzen schwierig oder unmöglich sein, das Knie ganz genau zu untersuchen. In diesem Fall muss die Untersuchung nach einigen Tagen nachgeholt werden. Es gibt eine Reihe sehr spezieller orthopädischer Tests fürs Kniegelenk, anhand derer die Ärzte feststellen können, welche Strukturen noch intakt und welche verletzt sind.
Zur Bestätigung der Diagnose und Feststellung des Ausmaßes der Verletzung wird möglichst rasch nach dem Unfall eine Magnetresonanztomografie (MRT) des Knies durchgeführt. Die MRT-Aufnahmen zeigen meistens deutlich, ob das Kreuzband gerissen ist, und in vielen Fällen lassen sich auch eventuelle Veränderungen an anderen Bändern oder an den Menisken feststellen. Knorpel-/Knochenschäden werden dagegen im MRT leicht übersehen. Daher wird meist auch ein Röntgenbild oder auch CT angefertigt, um Knorpel und Knochenstrukturen genau darstellen zu können.
Da in mehr als der Hälfte der Fälle weitere Verletzungen im Knie vorliegen, müssen diese ebenfalls diagnostiziert und mit in die Überlegungen bezüglich der geeigneten Behandlung einbezogen werden.
Therapie
Unmittelbar nach der Verletzung sind Erste-Hilfe-Maßnahmen erforderlich, um die Schmerzen zu lindern und das Ausmaß der Verletzung zu begrenzen. Ein gerissenes Kreuzband lässt sich nur mit einem operativen Eingriff ersetzen bzw. zur Heilung bringen; jedoch ist nicht in jedem Fall eine Operation notwendig. Früher wurde die Operation vor allem bei jüngeren Menschen durchgeführt und bei Personen, die körperlich anstrengende Berufe ausübten, z. B. Profisportler und Handwerker. Doch dank den Fortschritten in der Chirurgie kann ein Eingriff heute bei viel mehr Menschen durchgeführt werden.
Erste Hilfe am Unfallort
In der akuten Phase ist es wichtig, dass Sie die so genannte „PECH-Regel“ befolgen:
- P – Pause: Unterbrechen Sie Ihre Aktivität und legen Sie sich nach Möglichkeit auf den Rücken.
- E – Eis: Legen Sie Eis auf das Knie, um den Bereich zu kühlen und die Verletzung zu begrenzen. Um Kälteschäden zu vermeiden, darf das Eis nicht direkt auf die Haut gelegt werden.
- C – Kompression (engl. Compression): Legen Sie einen Druckverband um das Knie an.
- H – Hochlagern: Lagern Sie das Knie nach Möglichkeit hoch.
Erste ärztliche Hilfe
Bei der Ärztin/beim Arzt erhalten Sie entzündungshemmende und schmerzstillende Medikamente, die ebenfalls die Verletzung eingrenzen. Die richtige Behandlung kann den Schaden begrenzen, die Heilungsphase verkürzen und den Schmerz lindern.
In vielen Fällen ist eine Therapie mit Heparin zur Vorbeugung von Blutgerinnseln erforderlich (Thromboseprophylaxe), weil sich durch die notwendige lange relative Ruhigstellung des Beins sonst leicht eine Venenthrombose bilden kann.
Wenn das Band nur teilweise gerissen ist, wird nach der akuten Phase mit einem stufenweisen Training begonnen, bei dem die Muskulatur um das Knie gestärkt wird, vor allem die Muskeln auf der Oberschenkelrückseite.
Operative Therapie
Ob Sie operiert werden wollen, können Sie nach ausführlicher ärztlicher Information der Vor- und Nachteile in Ruhe entscheiden. Es besteht keine Notwendigkeit zu einer schnellen Operation; eine Ausnahme sind jedoch zusätzliche Verletzungen anderer Bänder und Knochen. Ansonsten können frühe physiotherapeutische Übungen und Rehabilitation vielfach ausreichen, bevor man nach einiger Zeit entscheidet, ob eine Operation zusätzlichen Nutzen bringen würde oder nicht.
Sind weitere Strukturen im Knie verletzt, besteht eine ausgeprägte Instabilität des Kniegelenks und sind Sie jung, sportlich oder beruflich körperlich sehr aktiv, wird eher zu einer Operation geraten als bei recht stabilem Knie bei einer sportlich weniger aktiven Person. Das Alter an sich ist jedoch kein Kriterium gegen eine Operation mehr.
Sollte eine Operation notwendig sein, kann das Band genäht werden, wenn die Verletzung erst kürzer als 3 Wochen her ist. Ansonsten wird als Ersatz für das beschädigte Kreuzband ein Transplantat verwendet. In den meisten Fällen werden die Sehnen von zwei der Oberschenkelmuskeln genutzt (Musculus gracilis und Musculus semitendinosus). Möglich ist auch ein Ersatz aus Kunststoff. Neue chirurgische Verfahren und eine durchdachte Schmerztherapie nach dem Eingriff haben dazu geführt, dass die Rekonstruktion des vorderen Kreuzbands als ambulanter Eingriff durchgeführt werden kann. Sie finden sich am Morgen in der Klinik ein und dürfen meist einige Stunden nach der Operation wieder nach Hause gehen.
Der Eingriff wird in drei Phasen durchgeführt. In der ersten Phase wird das Kniegelenk gründlich untersucht, unter anderem per Arthroskopie (Spiegelung). In der zweiten Phase wird das Transplantat entnommen. In der dritten Phase wird das neue Kreuzband eingesetzt. Mithilfe von Präzisionsinstrumenten werden Löcher in Schienbein und Oberschenkelknochen gebohrt und das Transplantat durch die Öffnungen befestigt.
Nach der Operation passt sich das Transplantat an seine neue Funktion an; eine normale Gelenkbandfunktion wird allerdings frühestens nach einem halben Jahr erreicht. In der Erholungsphase ist unter physiotherapeutischer Anleitung ein Reha-Programm zu absolvieren. Dieses Programm ist so anzupassen, dass das Transplantat nicht überlastet wird; gleichzeitig sind Mobilität, Muskelkraft und Gleichgewicht rasch wiederherzustellen. Die meisten Reha-Programme sehen ein 10- bis 12-wöchiges intensives Krafttraining vor, doch kann die vollständige Gesundung bis zu ein Jahr beanspruchen. Starken Belastungen (Sport) sollte das Knie frühestens nach 6 Monaten wieder ausgesetzt werden.
Ergebnis der Operation
Die Rekonstruktion des vorderen Kreuzbands sorgt für Stabilität im Kniegelenk und erlaubt in der Regel, dass die sportlichen Aktivitäten auf gleichem Niveau wie zuvor wieder aufgenommen werden können. Die Mehrheit der Sportler/innen kann ihr Kniegelenk nach der Operation wieder genauso stark belasten wie zuvor.
Bei einigen der operierten Patienten wird keine vollständig normale Funktion erreicht. Ein Grund hierfür können Begleitverletzungen sein, vor allem an Meniskus und Knorpeln, aber auch an den anderen Bändern des Knies. Ein nicht zufriedenstellendes Resultat kann auch auf eine fehlerhafte Platzierung des Kreuzband-Transplantats zurückzuführen sein. Für eine korrekte Platzierung ist nicht nur die richtige Ausrüstung erforderlich, sondern auch eine erfahrene Chirurgin/ein erfahrener Chirurg.
Früher war man bei Patienten über 40 Jahren sowie bei Patienten mit erheblichen Verschleißerscheinungen im Knie zurückhaltend mit einer Rekonstruktion. Jetzt gibt es keine absolute Altersgrenze mehr.
Bei Kindern wird je nach Alter unterschiedlich vorgegangen. Bei unter 12-Jährigen liegt meist ein Knochenabriss bei intaktem Band vor; hier bietet sich eine Fixierung des Knochens an. Ansonsten ist auch bei Kindern eine Operation des Kreuzbands oder ein konservatives Vorgehen möglich; lassen Sie sich individuell beraten.
Vorbeugung von Verletzungen
Für Risikosportarten wurden spezielle Trainingsprogramme entwickelt, die die Gefahr von Kreuzbandverletzungen reduzieren sollen. In Studien wurde nachgewiesen, dass dies zu einer deutlichen Verringerung solcher Verletzungen führt. Die Trainingsprogramme konzentrieren sich auf Krafttraining und Gleichgewichtsübungen.
Eine Kniebandage während des Sports kann hilfreich sein.
Prognose
Die Prognose nach der Operation ist meist gut. Die meisten Menschen sind zufrieden mit der Funktion und haben keine nennenswerten Beschwerden. Über die langfristigen Aussichten lässt sich derzeit nichts Eindeutiges sagen, da es bisher nur Nachbeobachtungsstudien mit einer Dauer von bis zu 10 Jahren gibt. Im Langzeitverlauf können einige Betroffene Probleme mit einer erneuten Instabilität im Knie haben, vor allem jene, die Risikosportarten wie z. B. Ballsport betreiben.
Mögliche akute Komplikationen in der Zeit nach der Verletzung sind ein Thrombose, spätere Risiken eine Kraftminderung und Instabilität und nach einer Bandtransplantation eine Instabilität des Transplantats.
Eine Kreuzbandverletzung ist zudem mit einem erhöhten Risiko für eine spätere Kniegelenksarthrose verbunden. Sind zusätzlich zum Kreuzband auch ein Meniskus oder andere Strukturen verletzt, ist das Risiko für eine Arthrose höher. Eine Operation wiederum kann das Arthroserisiko verringern.
Wenn Personen nach einer konservativen Therapie im Verlauf ihr Knie im Alltag oder beim Sport wieder sehr stark belasten, ist das Risiko für eine Instabilität im Durchschnitt höher als nach einer Operation. Es kann dann doch noch eine Operation erforderlich werden.
Weitere Informationen
- Kraftübungen nach Verletzungen
- Dehnungsübungen bei Verletzungen
- Verletzung des hinteren Kreuzbands
- Kreuzbandverletzung, vorderes Kreuzband – Informationen für ärztliches Personal
Autoren
- Susanne Meinrenken, Dr. med., Bremen
- Marie-Christine Fritzsche, Ärztin, Freiburg
Illustrationen
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Kreuzbandverletzung, vorderes Kreuzband. References are shown below.
- Boden BP, Dean GS, Feagin JA, et al. Mechanisms of anterior cruciate ligament injury. Orthopedics. 2000;23:573-578. PubMed
- Cimino F, Volk BS, Setter D. Anterior cruciate ligament injury: diagnosis, management, and prevention. Am Fam Physician 2010; 82: 917-22. American Family Physician
- Deutsche Gesellschaft für Unfallchirurgie. Hintere Kreuzbandruptur. AWMF-Leitlinie 012-029. Stand 2018. www.awmf.org
- Myklebust G, Engebretsen L, Brækken IH, et al. Prevention of Anterior Cruciate Ligament Injuries in Female Team Handball Players: A Prospective Intervention Study Over Three Seasons. Clin J Sport Med 2003; 13(2): 71-8. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Unfallchirurgie. Vordere Kreuzbandruptur, AWMF-Leitlinie Nr.012-005, Stand 2018, www.awmf.org
- Myklebust G, Maehlum S, Holm I, et al. A prospec- tive cohort study of anterior cruciate ligament injuries in elite Norwegian team handball. Scand J Med Sci Sports 1998; 8(): 149-53. www.ncbi.nlm.nih.gov
- Shimokochi Y, Shultz SJ. Mechanisms of noncontact anterior cruciate ligament injury. J Athl Train 2008; 43: 396-408. PubMed
- Myer GD, Ford KR, Paterno MV, Nick TG, Hewett TE. The effects of generalized joint laxity on risk of anterior cruciate ligament injury in young female athletes. Am J Sports Med 2008; 36: 1073-80. PubMed
- Myer GD, Ford KR, Barber Foss KD, Liu C, Nick TG, Hewett TE. The relationship of hamstrings and quadriceps strength to anterior cruciate ligament injury in female athletes. Clin J Sport Med 2009; 19: 3-8. PubMed
- Bjordal JM, Arnly F, Hannestad B, Strand T. Epidemiology of anterior cruciate ligament injuries in soccer. Am J Sports Med 1997; 25: 341-5. PubMed
- Slauterbeck JR, Hickox JR, Beynnon B, et al. Anterior cruciate ligament biology and its relationship to injury forces. Orthop Clin North Am. 2006;37:585-591. PubMed
- Spindler KP, Wright RW. Clinical practice. Anterior cruciate ligament tear. N Engl J Med 2008; 359: 2135-42. New England Journal of Medicine
- Benjaminse A, Gokeler A, van der Schans CP. Clinical diagnosis of an anterior cruciate ligament rupture: a meta-analysis. J Orthop Sports Phys Ther. 2006;36:267-288. PubMed
- Scholten RJPM, Opstelten W, van der Plas CG, Bijl D, Devillé WLJM, Bouter LM. Accuracy of physical diagnostic tests for assessing ruptures of the anterior cruciate ligament: A meta-analysis. J Fam Pract 2003; 52: 689-94. PubMed
- Solomon DH, et al. The rational clinical examination. Does this patient have a torn meniscus or ligament of the knee? Value of the physical examination. JAMA 2001; 286: 1610-20. Journal of the American Medical Association
- AWMF Arbeitsgem. der Wiss. Medizin. Fachgesellschaften. S3-Leitlinie Prophylaxe der venösen Thromboembolie. AWMF-Leitlinie 003-001, Stand 2015. www.awmf.org
- Toanen C, Demey G, Ntagiopoulos PG, et al. Is There Any Benefit in Anterior Cruciate Ligament Reconstruction in Patients Older Than 60 Years. Am J Sports Med 2017; 45(4): 832-7. www.ncbi.nlm.nih.gov
- Cohen PH, . Anterior cruciate ligament injury. BMJ Best Practice, last updated March 2018 bestpractice.bmj.com
- Sanders TL, Kremers HM, Bryan AJ, et al. Is Anterior Cruciate Ligament Reconstruction Effective in Preventing Secondary Meniscal Tears and Osteoarthritis?. Am J Sports Med 2016; 44(7): 1699-707. www.ncbi.nlm.nih.gov
- Herbort M, Glasbrenner J, Michel P, et al. Aktuelle Techniken zur operativen Versorgung der Ruptur des vorderen Kreuzbandes.. Sports Orthopaedics and Traumatology Sport-Orthopädie - Sport-Traumatologie 2017; 33: 367-78. doi.org
- Freedman KB, D'Amato MJ, Nedeff DD et al. Arthroscopic anterior cruciate ligament reconstruction: a metaanalysis comparing patellar tendon and hamstring tendon autografts. Am J Sports Med 2003; 31: 2-11. PubMed
- Eriksson K, Anderberg P, Hamberg P et al. A comparison of quadruple semitendinosus and patellar tendon grafts in reconstruction of the anterior cruciate ligament. J Bone Joint Surg 2001; 83B: 348-54. www.ncbi.nlm.nih.gov
- Kohl S, Evangelopoulos DS, Schär MO, et al. Dynamic intraligamentary stabilisation: initial experience with treatment of acute ACL ruptures. Bone Joint J 2016; 6: 793-8. www.ncbi.nlm.nih.gov
- Jia ZY, Zhang C, Cao SQ et al. Comparison of artificial graft versus autograft in anterior cruciate ligament reconstruction: a meta-analysis. BMC Musculoskelet Disord. 2017; 18(1): 309. pmid:28724372 PubMed
- Janko M, Voth M, Frank J, Marzi I. Sporttraumatologische Besonderheiten am Knie im Kindesalter. OUP 2015; 6: 286–292 DOI 10.3238/oup.2015.0286–0292 www.online-oup.de
- Ramski DE, Kanj WW, Franklin CC, et al. Anterior cruciate ligament tears in children and adolescents: a meta-analysis of nonoperative versus operative treatment. Am J Sports Med. 2014; 42: 2769-76. doi: 10.1177/0363546513510889 DOI
- Hildebrandt C, Müller L, Zisch B, et al. Functional assessments for decision-making regarding return to sports following ACL reconstruction. Part I: develop- ment of a new test battery. Knee Surg Sports Traumatol Arthrosc 2015; 23: 1273–1281. www.ncbi.nlm.nih.gov
- Kim YS, Chung SW, Kim JY, et al. Is early passive motion exercise necessary after arthroscopic rotator cuff repair? Am J Sports Med 2012; 40: 815-21. PubMed
- Grant JA, Mohtadi NG, Maitland ME, Zernicke RF. Comparison of home versus physical therapy-supervised rehabilitation programs after anterior cruciate ligament reconstruction: a randomized clinical trial. Am J Sports Med 2005; 33: 1288-97. PubMed
- Bahr R. Sports medicine. Recent advances, Clinical revirew . BMJ 2001; 323: 328-31. PubMed
- Gilchrist J, Mandelbaum BR, Melancon H, et al. A randomized controlled trial to prevent noncontact anterior cruciate ligament injury in female collegiate soccer players. Am J Sports Med 2008; 36: 1476-83. PubMed
- Hanzlíková I, Richards J, Tomsa M, et al. The effect of proprioceptive knee bracing on knee stability during three different sport related movement tasks in healthy subjects and the implications to the management of Anterior Cruciate Ligament (ACL) injuries. Gait Posture 2016; 48: 165-70. www.ncbi.nlm.nih.gov
- Harilainen A, Sandelin J, Vanhanen I, et al. Knee brace after bone-tendon-bone anterior cruciate ligament re- construction. Randomized, prospective study with 2-year follow-up. Knee Surg Sports Traumatol Arthrosc 1997; 5: 10-13. www.ncbi.nlm.nih.gov
- Gagnier JJ, Morgenstern H, Chess L. Interventions designed to prevent anterior cruciate ligament injuries in adolescents and adults: a systematic review and meta-analysis. Am J Sports Med 2012 Sep 12. PMID: 22972854. PubMed
- Øiestad BE, Engebretsen L, Storheim K, Risberg MA. Knee osteoarthritis after anterior cruciate ligament injury. A systematic review. Am J Sports Med 2009; 08: 1434-43. doi:10.1177/0363546509338827 DOI
- Ajuied A, Wong F, Smith C, et al. Anterior cruciate ligament injury and radiologic progression of knee osteoarthritis: a systematic review and meta-analysis. Am J Sports Med. 2014;42(9):2242-52. doi: 10.1177/0363546513508376. www.ncbi.nlm.nih.gov
- Ardern CL, Webster KE, Taylor NF, et al. Return to sport following anterior cruciate ligament reconstruction surgery: a systematic review and meta-analysis of the state of play. Br J Sports Med. 2011;45:596-606. PubMed
- Gammons M. Anterior cruciate ligament injury. Medscape, last updated Oct 06, 2014. emedicine.medscape.com
- Salmon L, Russell V, Musgrove T, Pinczewski L, Refshauge K. Incidence and risk factors for graft rupture and contralateral rupture after anterior cruciate ligament reconstruction. Arthroscopy 2005; 21: 948-57. PubMed
- Sommerlath K, Odensten M, Lysholm J. The late course of acute partial anterior cruciate ligament tears. Clin Orthop 1992; 152-8. www.ncbi.nlm.nih.gov