Zusammenfassung
- Definition: Bruch eines Fußknochens.
- Häufigkeit:Etwa 10 % aller Frakturen betreffen den Fuß.
- Symptome:Infolge eines Traumas liegen anhaltende Schmerzen und eine Schwellung vor.
- Untersuchung: Überprüfung auf sichere sowie unsichere Frakturzeichen mit pDMS-Kontrolle.
- Diagnostik:Röntgen, ggf. ergänzend CT-Untersuchung.
- Therapie:Abhängig vom Grad der Dislokation und von der biomechanischen Gewichtsbelastung empfiehlt sich ein konservatives Vorgehen durch Immobilisation oder operative Fixierung.
Allgemeine Informationen
Definition
- Der Fuß besteht aus 26 Knochen.1
- Rückfuß
- Kalkaneus
- Talus
- Mittelfuß
- Os naviculare
- Os cuboideum
- Ossa cuneiformia (3)
- Vorfuß
- Ossa metatarsalia (5)
- Ossa digiti pedis (14)
- 2 Sesambeine
- medial und lateral am Kopf des Os metatarsale I
Häufigkeit
- Etwa 10 % aller Frakturen betreffen den Fuß.1
- Am häufigsten sind Zehen und Mittelfußknochen betroffen.1
- Bei Kindern treten Frakturen häufiger auf als Bänderverletzungen, sind jedoch u. U. schwer zu diagnostizieren.2
Ätiologie und Pathogenese
- Relativ gesehen sind bei Kindern die Bänder widerstandsfähiger als die Knochen und das Knorpelgewebe.1
- Somit treten Frakturen häufiger auf als Bänderverletzungen.
Prädisponierende Faktoren
- Traumata
ICPC-2
- L74a Fraktur Fußknochen
ICD-10
- S92 Fraktur des Fußes [ausgenommen oberes Sprunggelenk]
- S92.0 Fraktur des Kalkaneus
- S92.1 Fraktur des Talus
- S92.2 Fraktur eines oder mehrerer sonstiger Fußwurzelknochen
- S92.21 Os naviculare pedis
- S92.22 Os cuboideum
- S92.23 Os cuneiforme (intermedium) (laterale) (mediale)
- S92.3 Fraktur der Mittelfußknochen
- S92.4 Fraktur der Großzehe
- S92.5 Fraktur einer sonstigen Zehe
- S92.7 Multiple Frakturen des Fußes
- S92.9 Fraktur des Fußes, nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Die Verdachtsdiagnose ergibt sich aus einer typischen Anamnese und den typischen klinischen Befunden.
Differenzialdiagnosen
- Verletzungen des Sprunggelenks
- Kompartmentsyndrom
- Weichteilverletzungen (Bänder, Sehnen)
- Luxationen
Anamnese
- Trauma – erfragen Sie:
- den Verletzungsmechanismus
- den Zeitpunkt
- die bisher durchgeführte Maßnahmen
- die vorherigen Verletzungen am Fuß.
Klinische Untersuchung
- Vergleich mit dem anderen Fuß
- Inspektion und Palpation
- unsichere Frakturzeichen
- Schmerz
- Schwellung
- Hämatom
- Bewegungseinschränkung
- sichere Frakturzeichen
- Fehlstellung
- Krepitation
- pathologische Beweglichkeit
- sichtbare Knochenfragmente
- unsichere Frakturzeichen
- Beweglichkeit
- Dokumentieren Sie das aktive und passive Bewegungsausmaß.
- normales Bewegungsausmaß im Verhältnis zum Knöchel:1
- 45-Grad-Plantarflexion
- 20-Grad-Dorsalflexion
- 30-Grad-Inversion
- 20-Grad-Eversion
- 20-Grad-Innenrotation
- 10-Grad-Außenrotation.
- Neurologischer Status
- Periphere DMS (pDMS) überprüfen (periphere Durchblutung, Motorik, Sensibilität).
Diagnostik beim Spezialisten
- Röntgen
- Durchführung indiziert bei mindestens einem vorliegenden Ottawa-Kriterium2
- Druckschmerz über der Basis des 5. Mittelfußknochens
- Druckschmerz über dem Os naviculare
- Unfähigkeit, mehr als 3 Schritte zu laufen.
- Ottawa-Kriterien sind verlässlich ab einem Alter von 5 Jahren.3
- > 97 % Sensitivität für Frakturen4
- Frakturen der Mittelfuß- und Zehenknochen sind bei jungen Kindern aufgrund der zahlreichen Wachstumszentren u. U. schwer zu erkennen.
- Ein Vergleich mit den Aufnahmen des anderen Fußes ist sinnvoll.
- Durchführung indiziert bei mindestens einem vorliegenden Ottawa-Kriterium2
- Bei Bedarf weitere bildgebende Verfahren wie Szintigrafie, CT, MRT oder Sonografie
Indikationen zur Überweisung
- Bei Verdacht auf eine Fraktur
Therapie
Therapieziele
- Zufriedenstellende Heilung und Wiederherstellung der normalen Funktion5
Allgemeines zur Therapie
- Die Therapie ist abhängig von der Lokalisation und der noch möglichen Gewichtsbelastung.6
- Erste Hilfe – PECH-Schema:
- Pause
- Eis
- Compression
- Hochlegen.
Zehenfrakturen
- Weitere Informationen finden Sie im Artikel Fraktur der Zehen.
- Kleinzehen sind etwa 3-mal häufiger als Großzehe betroffen.7
- Operative Therapie nur bei dislozierten, nicht reponierbaren oder intraartikulären Frakturen
- Reposition dislozierter Zehen durch axialen Zug
- Immobilisierung durch Tapen an die Nachbarzehe für etwa 3 Wochen
- Die knöcherne Konsolidierung braucht 3–8 Wochen.
- Symptombesserung in der Regel deutlich früher1
- Liegt eine erhebliche Dislokation vor, kann dies insbesondere bei der Großzehe für eine operative Therapie in Form einer geschlossenen Reposition sprechen.7
Fraktur des Os metatarsale I
- Mittelfußknochen, der am seltensten von Frakturen betroffen ist.8
- Köpfchen des Os metatarsale I trägt doppelt so viel Gewicht wie die Köpfchen der anderen Mittelfußknochen.1
- Häufig ist eine operative Versorgung zur Stabilisierung nötig.
- Weitere Informationen finden Sie im Artikel Fraktur eines Metatarsalknochens.
Fraktur der Ossa metatarsalia II–IV
- Diese Frakturen treten sehr häufig auf.
- Sowohl dislozierte als auch undislozierte Frakturen heilen bei schmerzadaptierter Belastung häufig konservativ aus.
- Eine stabilisierende Bandage ist Gips gleichwertig, tendenziell sogar überlegen.9
- Marschfraktur
- Ermüdungsfraktur des 2. oder 3. Mittelfußknochens
- häufig bei Joggern
- Initial ist Röntgen unauffällig, nur MRT oder Szintigrafie mit positivem Befund.
- Therapie
- Belastende Aktivitäten für 4–6 Wochen einstellen.1
- Ermüdungsfraktur des 2. oder 3. Mittelfußknochens
- Weitere Informationen finden Sie im Artikel Fraktur eines Metatarsalknochens.
Fraktur des Os metatarsale V
- Häufigste Lokalisation von Mittelfußfrakturen ist die Basis des 5. Mittelfußknochens.10-11
- Es gibt 2 Arten von Basisfrakturen:
- proximale Abrissfraktur der lateralen Tuberositas
- sehr häufig
- Synonyme: „Tennis Fracture“, „Pseudo-Jones Fraktur“
- Verletzungsmechanismus
- laterale Sprunggelenksverletzung
- Abrissfraktur durch Sehne des M. peroneus brevis
- Therapie
- in der Regel konservativ durch Kompressionsverband und schmerzadaptierte Belastung1
- Jones-Fraktur
- seltener und problematischer
- unterer Frakturspalt proximal der Tuberositas durch Basis/Diaphyse des 5. Mittelfußknochens
- biomechanisch erhöhte Gewichtsbelastung an dieser Stelle und dadurch Dislokation
- Therapie
- proximale Abrissfraktur der lateralen Tuberositas
- Weitere Informationen finden Sie im Artikel Fraktur eines Metatarsalknochens.
Fraktur des Tarsometatarsalgelenks (Lisfranc-Gelenk)
- Lisfranc-Gelenk
- Verbindung zwischen der Fußwurzel (Ossa cuneiformia) und den Mittelfußknochen
- Dislozierte Frakturen treten in diesem Bereich selten auf, zählen aber dennoch zu den am häufigsten übersehenen Fußverletzungen.
- Häufig durch Hochrasanztraumata ausgelöst
- Therapie13
- Stabile Frakturen können immobilisiert und konservativ behandelt werden.
- Instabile Frakturen benötigen operative Fixierung.
Talusfraktur
- Hohes Risiko für Osteonekrosen bei dislozierten Frakturen wegen schlechter Blutversorgung1
- Eine CT-Untersuchung für sichere Diagnostik und Fraktureinteilung ist nötig.15
- Frakturen des Talushalses und -körpers
- häufigste Frakturlokalisation16
- dislozierte Fraktur: in der Regel operative Fixierung erforderlich
- undislozierte Fraktur: 6–10 Wochen Gips ohne Gewichtsbelastung
- Fraktur des Processus lateralis
- gehäuft bei Snowboardfahrern1
- Die Therapie besteht in Ruhigstellung ohne Belastung.
- Fraktur des Processus posterior
- Unfallmechanismus: plötzliche Plantarflexion, insbesondere bei Tänzern oder Fußballern
- häufig übersehene Fraktur
- unspezifische Symptomatik
- Verwechslung des Frakturfragments mit akzessorischem Fußknochen Os trigonum
- Die Therapie besteht in der Ruhigstellung mit schmerzadaptierter Belastung.
Fraktur des Os naviculare
- Informationen dazu finden Sie im Artikel Fraktur des Kahnbeins.
Fraktur des Kalkaneus
- Informationen dazu finden Sie im Artikel Fraktur des Kalkaneus.
Fraktur des Os cuboideum/der Ossa cuneiformia
- Diagnose
- Unfallmechanismus
- Fuß wird von einem schweren Gegenstand getroffen.
- Die Patienten haben mit viel Kraft gegen etwas getreten.
- CT ist vor allem bei schweren Traumata indiziert.
- Bessere Darstellung von Luxationen, die im Fuß zu schweren Komplikationen führen können.
- Unfallmechanismus
- Therapie
- undislozierte oder mäßig dislozierte Frakturen
- Entlastung für 3–6 Wochen, anschließend schmerzadaptierte Mobilisierung
- stark dislozierte/luxierte Frakturen
- in der Regel operative Fixierung
- undislozierte oder mäßig dislozierte Frakturen
- Prognose
- Die Fraktur kann zu chronischen Schmerzen führen und eine Arthrodese notwendig machen.
Luxationen der Fußwurzel
- Diagnose
- Verletzungsmechanismus
- Sturz auf Vorfuß in Plantarflexion-Stellung
- Einklemmung des Vorfußes
- Häufig ist die Fehlstellung klinisch sichtbar.
- Bei V. a. Luxation Röntgen in mind. 2 Ebenen sowie CT, um keine Frakturen zu übersehen.
- Bei dorsaler Luxation ist die A. dorsalis pedis gefährdet.
- stets Überprüfung von pDMS
- Verletzungsmechanismus
- Therapie
- Schnelle Reposition anstreben.
- Risiko von Ödem, Kompartmentsyndrom und Druckverletzungen
- Weichteil-/Hautnekrose
- Risiko von Ödem, Kompartmentsyndrom und Druckverletzungen
- bei Luxationen nach plantar/dorsal ohne Fraktur
- Meist ist eine Reposition möglich.
- Vorgehen: Axialen Zug und Druck auf die Basis des Mittelfußknochens ausüben.
- anschließend Entlastung in Unterschenkelgips für 6–8 Wochen
- bei lateralen Verschiebungen der Mittelfußknochen und begleitender Fraktur
- operative Reposition und Fixierung
- postoperativ Ruhigstellung für etwa 6 Wochen in Unterschenkelgips
- Schnelle Reposition anstreben.
Medikamentöse Therapie
- Ggf. Analgetika/NSAR
Weitere Therapien
- Ggf. Rehabilitationsprogramm
Verlauf, Komplikationen und Prognose
Komplikationen
- Kompartmentsyndrom
- schwere akute Komplikation
- meist in Zusammenhang mit Frakturen des Mittelfußes infolge einer Quetschung
- ausgeprägte Schwellung (frühes Stadium) und neurovaskuläre Ausfälle (spätes Stadium)1
- Klinische Diagnose, da keine eindeutigen Grenzwerte für Druckwerte am Fuß definierbar sind.17
- Therapie: Fasziotomie
- Tiefe Venenthrombose bei Immobilisation
- Spätkomplikationen1
- posttraumatische Arthrose
- Infektion
- Heilungsstörung (Pseudarthrose) oder Instabilität
- Gangstörung
Prognose
- Bei angemessener Behandlung ist die Prognose in der Regel sehr gut.
Patienteninformationen
Patienteninformationen in Deximed
- Fußfraktur, Würfelbein/Keilbein
- Fußwurzel-Luxation
- Fraktur der Mittelfußknochen
- Fraktur des Sprungbeins
- Fraktur des Mittelfußgelenks
- Zehenfraktur
Illustrationen
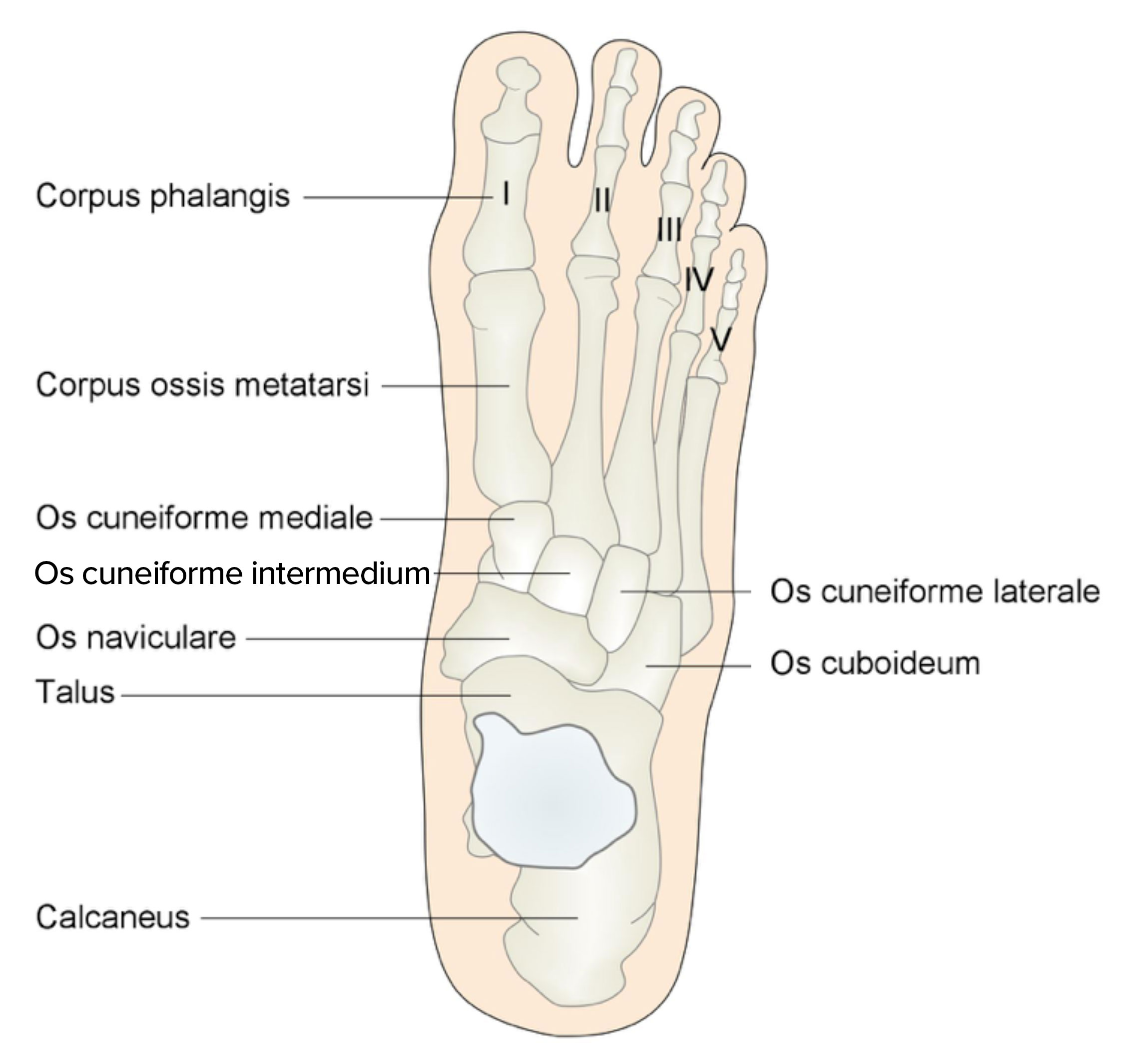
Fußknochen von oben
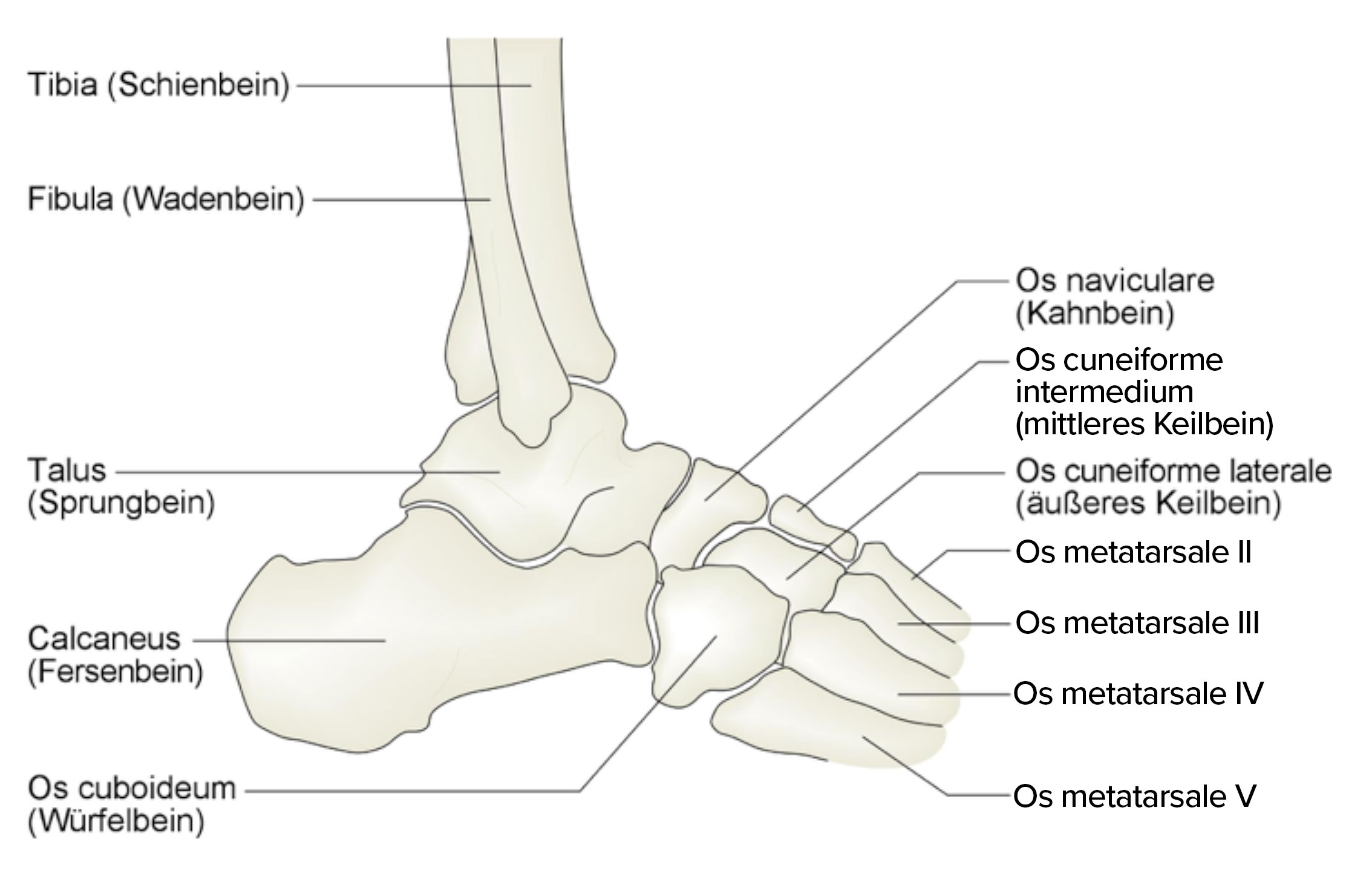
Fußknochen von lateral
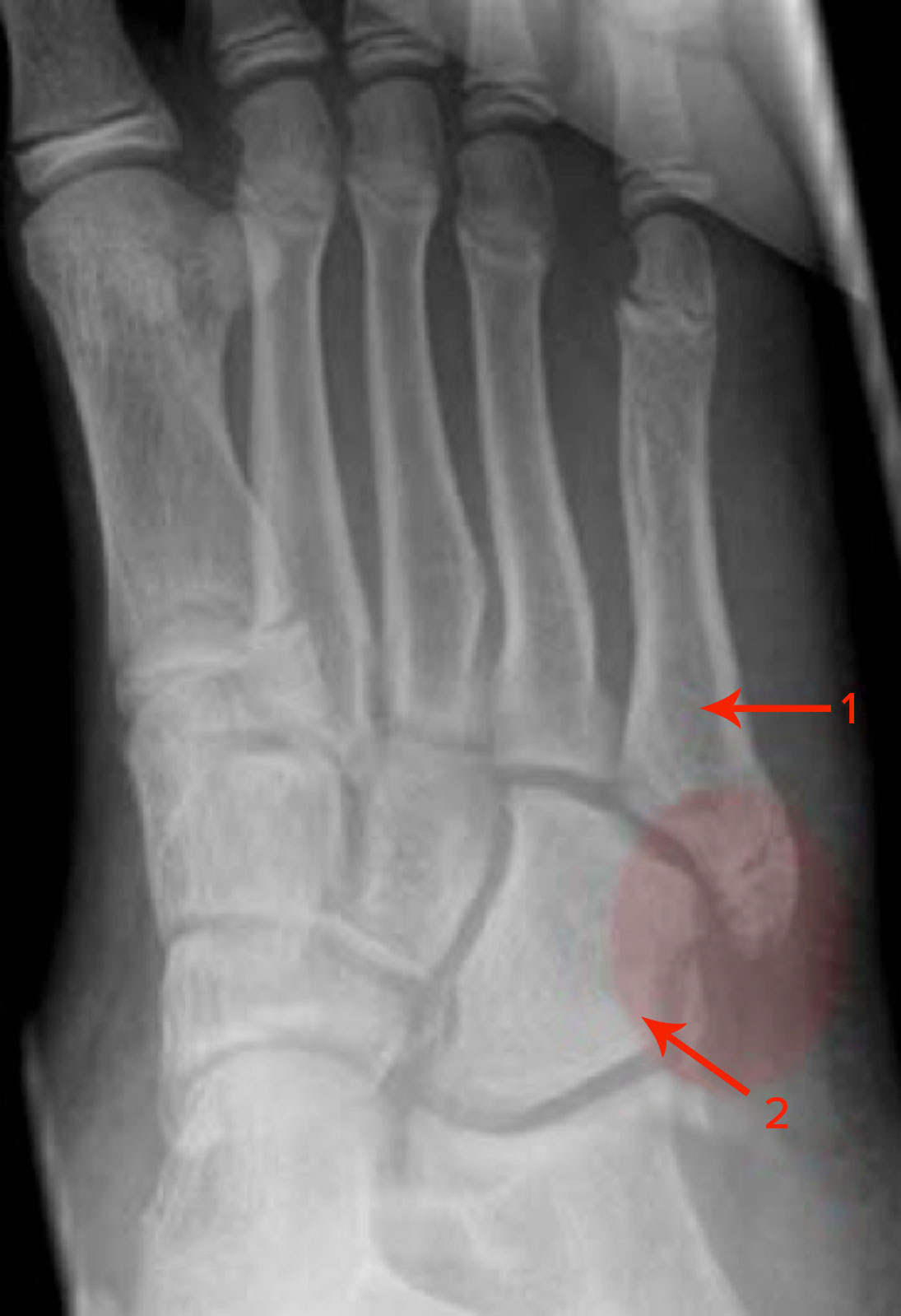
Kombinierte Fraktur des Os cuboideum (2) mit Pseudo-Jones-Fraktur des Os metatarsale V (1, Abrissfraktur der Tuberositas)
Quellen
Literatur
- Silbergleit R. Foot fracture. Medscape, last updated Sep 23, 2018. emedicine.medscape.com
- Perry JJ, Stiell IG. Impact of clinical decision rules on clinical care of traumatic injuries to the foot and ankle, knee, cervical spine, and head. Injury. 2006 Dec. 37(12):1157-65. www.ncbi.nlm.nih.gov
- David S, Gray K, Russell JA, et al. Validation of the Ottawa Ankle Rules for Acute Foot and Ankle Injuries. J Sport Rehabil 2016; 25(1): 48-51. www.ncbi.nlm.nih.gov
- Pires RES, Pereira AA, Abreu-e-Silva GM, et al. Ottawa Ankle Rules and Subjective Surgeon Perception to Evaluate Radiograph Necessity Following Foot and Ankle Sprain. Ann Med Health Sci Res 2014; 4(3): 432-5. www.ncbi.nlm.nih.gov
- Wedmore IS, Charette J. Emergency department evaluation and treatment of ankle and foot injuries. Emerg Med Clin North Am 2000; 18: 85-113. PubMed
- Bica D, Sprouse RA, Armen J. Diagnosis and Management of Common Foot Fractures. Am Fam Physician 2016; 93(3): 183-91. www.aafp.org
- Schnaue-Constantouris EM, Birrer RB, Grisafi PJ, et al. Digital foot trauma: emergency diagnosis and treatment. J Emerg Med 2002; 22(2): 163-70. www.ncbi.nlm.nih.gov
- Kataoka T, Kodera N, Takai S. The Ilizarov Mini-External Fixator for the Treatment of First Metatarsal Fracture: A Case Report. J Nippon Med Sch 2017; 84(3): 144-47. www.ncbi.nlm.nih.gov
- Zenios M, Kim WY, Sampath J, et al. Functional treatment of acute metatarsal fractures: a prospective randomised comparison of management in a cast versus elasticated support bandage. Injury 2005. www.ncbi.nlm.nih.gov
- Zwitser EW, Breederveld RS. Fractures of the fifth metatarsal; diagnosis and treatment. Injury. 2010 Jun. 41(6):555-62. www.ncbi.nlm.nih.gov
- Fetzer GB, Wright RW. Metatarsal shaft fractures and fractures of the proximal fifth metatarsal. Clin Sports Med. 2006 Jan. 25(1):139-50, x. www.ncbi.nlm.nih.gov
- Bishop JA, Braun HJ, Hunt KJ. Operative Versus Nonoperative Treatment of Jones Fractures: A Decision Analysis Model. Am J Orthop (Belle Mead NJ) 2016; 45(3): 69-76. www.ncbi.nlm.nih.gov
- Lau S, Bozin M, Thillainadesan T. Lisfranc fracture dislocation: a review of a commonly missed injury of the midfoot. Emerg Med J 2017; 34(1): 52-56. www.ncbi.nlm.nih.gov
- Saab M. Lisfranc fracture--dislocation: an easily overlooked injury in the emergency department. Eur J Emerg Med. 2005 Jun. 12(3):143-6. www.ncbi.nlm.nih.gov
- Dale JD, Ha AS, Chew FS. Update on talar fracture patterns: a large level I trauma center study. AJR Am J Roentgenol. 2013 Nov. 201(5):1087-92. www.ncbi.nlm.nih.gov
- Rammelt S, Zwipp H. Talar neck and body fractures. Injury 2009; 40(2): 120-35. www.ncbi.nlm.nih.gov
- Prayson MJ, Chen JL, Hampers D, et al. Baseline compartment pressure measurements in isolated lower extremity fractures without clinical compartment syndrome. J Trauma 2006; 60(5): 1037-40. www.ncbi.nlm.nih.gov
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Janos Solyom, överläkare, Ortopedkliniken, Sahlgrenska universitetssjukhuset, Mölndal
- Arild Aamodt, overlege/professor, Ortopedisk avdeling, Lovisenberg Sykehus, Oslo