Zusammenfassung
- Definition:Als Hydronephrose bezeichnet man eine Dilatation von Nierenbecken und Nierenkelchen über die normale Kapazität hinaus. Meist wird sie durch eine Obstruktion in den Harnwegen verursacht, z. B. durch eine Vergrößerung der Prostata, Urolithiasis oder eine Kompression von außen.
- Häufigkeit:Eine Hydronephrose ist eine häufige Erkrankung, wobei am häufigsten ältere Menschen und Säuglinge betroffen sind, bei Letzteren aufgrund von angeborenen Fehlbildungen.
- Symptome:Die Krankheit kann symptomlos sein, aber auch z. B. mit Flanken- und Bauchschmerzen oder (rezidivierenden) Harnwegsinfekten einhergehen. Es kann je nach Ursache und Verlauf zum akuten oder chronischen Nierenversagen kommen.
- Befunde:In der Regel wird die primäre Diagnose in der Bildgebung, meist sonografisch gestellt. Je nach Ursache und Ausmaß zeigt sich eine ein- oder beidseitige Dilatation der Nierenbecken, ggf. auch von Nierenkelchen und Harnleiter.
- Diagnostik: Die primäre Diagnose wird meist in der Sonografie oder ggf. im CT gestellt, die weitere Diagnostik erfolgt je nach vermuteter Ursache. Im Labor können erhöhte Retentionswerte oder bei Superinfektion erhöhte Entzündungsparameter, im Urinstatus z. B. eine Infektkonstellation oder eine Hämaturie auffallen.
- Therapie:Die Therapie hängt von der Genese der Hydronephrose ab, in den meisten Fällen besteht sie primär in der Behebung der ursächlichen Obstruktion.
Allgemeine Informationen
Definition
- Die Bezeichnung Hydronephrose leitet sich von den griechischen Wörtern Hydros (Wasser), Nephros (griech. Niere) und -osis (Zustand) ab.
- Hydronephrose
- Hydronephrose ist eine deskriptive Bezeichnung für eine Dilatation von Nierenbecken und Nierenkelchen.
- Die Bezeichnung bezieht sich nicht auf die Ursachen für die Entwicklung einer Hydronephrose.
- Obstruktive und nicht-obstruktive Hydronephrose
- obstruktive Hydronephrose1
- In den meisten Fällen wird eine Hydronephrose durch eine Obstruktion der ableitenden Harnwege verursacht.
- Die obstruktive Hydronephrose entsteht, wenn durch eine Obstruktion der ableitenden Harnwege der intrapelvine Druck erhöht ist.
- Die Obstruktion kann funktionell oder strukturell, partiell oder vollständig sein.
- Je nach Lokalisation der Obstruktion kann die Hydronephrose unilateral oder bilateral auftreten.
- Obstruktion und Hydronephrose können akut auftreten oder chronisch sein.
- nicht-obstruktive Hydronephrose2-3
- Eine Hydronephrose kann auch ohne eine Obstruktion entstehen.
- Bei Kindern kommen Fehlbildungen mit nicht-obstruktiver Hydronephrose vor, z. B. bei vesikorenalem Reflux.
- Eine mögliche Ursache ist eine massiv erhöhte Diurese, z. B. bei Diabetes insipidus oder bei psychogener Polydipsie.
- obstruktive Hydronephrose1
- Bei der Interpretation der Bildgebung ist es wichtig, zwischen Anatomie und Funktion zu unterscheiden. Der Grad der Hydronephrose muss nicht zwangsläufig den Grad einer evtl. Obstruktion widerspiegeln.2
Häufigkeit
- Die Hydronephrose ist eine häufige Erkrankung.
- Die Inzidenz einer Hydronephrose in Autopsiestudien liegt bei 3–4 %. Temporäre Formen, wie z. B. bei Urolithiasis, erscheinen in diesen Studien jedoch nicht.4
- Obstruktive Uropathie1
- Die am häufigsten betroffenen Bevölkerungsgruppen sind Säuglinge und ältere Menschen.
- Die größte Patientengruppe sind Personen ab dem 60. Lebensjahr, wobei aufgrund von Prostataerkrankungen insbesondere Männer betroffen sind.1
- 1–2 % aller Männer mit benigner Prostatahypertrophie pro Jahr entwickeln einen Harnstau.
- Bei Patient*innen des jüngeren und mittleren Erwachsenenalters, insbesondere bei Männern, ist die Urolithiasis eine häufige Ursache.5
- Urolithiasis ist eine häufige Erkrankung mit einer Prävalenz von 4–5 %.5
- bei Frauen3-4,6
- In der Schwangerschaft ist eine Hydronephrose sehr häufig, sie ist bei fast 90 % der Schwangeren nachweisbar.
- Weiterhin sollte bei Frauen an Tumoren des Genitaltraktes gedacht werden.
- Kinder machen etwa 4 % der Fälle aus, bei Geburt liegt bei ca. 1–2 % der Kinder eine Hydronephrose vor.1-2,7-8
- Bei Kindern ist eine obstruktive Uropathie eine der häufigeren Ursachen von Niereninsuffizienz und ist für 23 % aller chronischen Nierenversagen und etwa 16 % der Nierentransplantationen bei Kindern verantwortlich.
- Die nicht-obstruktive Hydronephrose ist abgesehen von Kindern mit nicht-obstruktiven Fehlbildungen ein eher seltenes Krankheitsbild.2-3
Pathophysiologie bei Obstruktion
- Der Abschnitt basiert auf diesen Referenzen.1,4,9
- Wird der normale Harnabfluss irgendwo im Bereich der ableitenden Harnwege gestört, erhöht sich der Druck in den proximalen ableitenden Harnwegen und im Nierenbecken, was zu einer Dilatation der proximalen Harnwege führen kann.
- Das Abflusshindernis kann sich in allen Abschnitten der ableitenden Harnwege befinden, z. B.:
- Niere
- Harnleiter
- Blase
- Harnröhre.
- Je nach Lokalisation der Obstruktion ist der entsprechende proximale Teil der ableitenden Harnwege dilatiert und die Stauung einseitig oder beidseitig (bei Obstruktion distal der Blase bzw. Blasenausgangsobstruktion). Auch die Symptomatik ist unterschiedlich.
- Gegenregulatorisch wird die Peristaltik der Harnleiter gesteigert. Dies kann bei einer partiellen Obstruktion hilfreich sein, führt jedoch bei einer vollständigen Blockade zu einer weiteren Steigerung des Druckes.
- Eine akute Obstruktion, z. B. bei Urolithiasis, kann durch die akute Drucksteigerung zu starken Schmerzen führen.
- Ist das renale Filtrationssystem mitbetroffen, kann es zur obstruktiven Nephropathie mit Einschränkung der Nierenfunktion kommen.
- Die glomeruläre Filtrationsrate sinkt, wenn der Druck in den renalen Tubuli durch den Harnstau den Filtrationsdruck übersteigt.
- Nach Beseitigung einer akuten Obstruktion kann sich die Nierenfunktion in den folgenden Tagen und Wochen wieder vollständig erholen.
- Eine länger andauernde, schwere Obstruktion kann zu einer permanenten Nierenschädigung führen.
Ätiologie und Pathogenese
- Eine Hydronephrose kann diverse Ursachen haben.
- Häufige Ursachen je nach Altersgruppe1-2,4,10-11
- Kinder – Fehlbildungen, z. B.:2
- Urethralklappen, Urethrastenose
- vesikouretraler Reflux
- ureteropelvine oder ureterovesikale Obstruktion
- idiopathische, transiente, nicht behandlungsbedürftige Dilatation.
- Erwachsene jüngeren bis mittleren Alters, insbesondere Männer: Urolithiasis
- Frauen: Schwangerschaft, Tumoren des Urogenitaltraktes
- Männer höheren Alters: benige Prostatahypertrophie und Prostatakarzinom
- Kinder – Fehlbildungen, z. B.:2
- Obstruktive Uropathie1,4,10-11
- Allgemeines
- Urolithiasis
- Raumforderung in Niere und ableitenden Harnwegen
- Trauma inkl. intraoperative Verletzungen
- Koagel
- Infektionen, z. B. obstruktive Pyelonephritis, aber auch Parasiten wie Schistosomiasis
- Medikamentennebenwirkungen, insbesondere Medikamente mit anticholinergen Nebenwirkungen
- Ureter
- Ureterstriktur
- Dysfunktion von ureteropelvinem oder ureterovesikalem Übergang
- Ureterozele
- Ureterklappen
- Ureterpolypen
- Blase
- Blasensteine
- Raumforderungen der Blase
- Blasendysfunktion, z. B. neurogen
- Prostata
- Urethra
- Urethralstriktur, Urethralklappen u. a.
- Phimose, Paraphimose, Meatusstenose
- Fremdkörper
- externe Kompression, z. B.:
- Raumforderungen jeglicher Art (z. B. Tumoren, Zysten, Abszesse, Aneurysmen)
- Narbengewebe nach Operation, Infektion oder Bestrahlung
- Hämatom
- Gefäße, z. B. Aortenaneurysma
- gynäkologische Ursachen (z. B. Schwangerschaft, Tumoren, Endometriose, Zysten, Abszesse, Prolaps)
- Erkrankungen des Gastrointestinaltraktes ( z. B. Divertikulitis, Abszesse, Tumoren, Obstipation)
- retroperitoneale Lymphadenopathie oder Fibrose.
- Allgemeines
- Nicht-obstruktive Hydronephrose
- Fehlbildungen2
- vesikorenaler Reflux
- nicht-obstruktiver Megaureter
- idiopathische, transiente Hydronephrose
- bei massiv erhöhter Diurese, z. B.:3
- Diabetes insipidus
- psychogene Polydipsie.
- Fehlbildungen2
- Schwangerschaft3,6,11-13
- Hier kommen obstruktive und nicht-obstruktive sowie hormonelle Faktoren zusammen.
Schwangerschaft
- Der Abschnitt basiert auf diesen Referenzen.3,6,12-13
- Eine meist asymptomatische Hydronephrose tritt bei bis zu 90 % der schwangeren Frauen auf mit einem Maximum in der 28. Schwangerschaftswoche.
- Sie kommt am häufigsten auf der rechten Seite vor.
- Ursachen liegen in einer Obstruktion des Ureters durch den Uterus sowie eine progesteroninduzierte vermehrte Diurese.
- Die Veränderung ist physiologisch und bei fehlender Symptomatik bzw. Komplikationen in der Regel nicht behandlungsbedürftig.
- Treten Beschwerden oder Komplikationen auf, sollte eruiert werden, ob es sich um einen Harnstau im Rahmen der Schwangerschaft oder durch eine andere Ursache, z. B. Urolithiasis handelt und ob eine Infektion vorliegt. Dann sollte eine entsprechende Therapie eingeleitet werden.
Angeborene Hydronephrose bei Kindern
- Der Abschnitt basiert auf diesen Referenzen.2,14
- Häufig wird die Diagnose bereits in der Pränataldiagnostik gestellt, wobei eine pränatal auffallende Hydronephrose nur in 25 % der Fälle bis zur Geburt persistiert.
- Mögliche Ursachen
- idiopathische, transiente, nicht behandlungsbedürftige Dilatation
- 60 % der Fälle, meist bereits Besserung während der Schwangerschaft
- nicht-obstruktiv: z. B. vesikourenaler Reflux, nicht-obstruktiver und nicht-refluxiver Megaureter
- obstruktiv: z. B. ureteropelvine oder uereterovesikale Obstruktion oder Urethralklappen
- neurogene Blase
- idiopathische, transiente, nicht behandlungsbedürftige Dilatation
- Mögliche Symptome sind je nach Ursache wie bei Erwachsenen Bauch- und Flankenschmerzen, Miktions- und Blasenentleerungsstörungen, Harninkontinenz oder rezidivierende Harnwegsinfektionen. Es kann auch weitgehend asymptomatische Verläufe geben, ggf. mit progredienter Niereninsuffizienz und Gedeihstörung.
- Bei pränatal diagnostizierter Hydronephrose erfolgen in der Regel zunächst postpartale Ultraschallkontrollen, je nach Befund wird eine weitere Diagnostik in die Wege geleitet.
- Bei Kindern ist eine obstruktive Uropathie eine der häufigeren Ursachen von Niereninsuffizienz und ist für 23 % aller chronischen Nierenversagen und etwa 16 % der Nierentransplantationen bei Kindern verantwortlich.
- Je nach Ursache wird eine konservative Therapie oder eine operative Intervention empfohlen, bei ausgeprägter Obstruktion manchmal sogar bereits kurz nach der Geburt.
- Ggf. wird eine antibiotische Prophylaxe empfohlen.
- Die Diagnostik und ggf. Behandlung erfolgen normalerweise durch Spezialist*innen.
ICPC-2
- U85 Angeborene Anomalie Harnorgane
- U99 Erkrankung Harnorgane, andere
ICD-10
- N13 Obstruktive Uropathie und Refluxuropathie
- N13.0 Hydronephrose bei ureteropelviner Obstruktion
- N13.1 Hydronephrose bei Ureterstriktur, anderenorts nicht klassifiziert
- N13.2 Hydronephrose bei Obstruktion durch Nieren- und Ureterstein
- N13.3 Sonstige und nicht näher bezeichnete Hydronephrose
- N13.8 Sonstige obstruktive Uropathie und Refluxuropathie
- N13.9 Obstruktive Uropathie und Refluxuropathie, nicht näher bezeichnet
- Q62 Angeborene obstruktive Defekte des Nierenbeckens und angeborene Fehlbildungen des Ureters
- Q62.0 Angeborene Hydronephrose
- Q62.1 Atresie und (angeborene) Stenose des Ureters
- Q62.2 Angeborener Megaureter
- Q62.3 Sonstige (angeborene) obstruktive Defekte des Nierenbeckens und des Ureters
- Q62.4 Agenesie des Ureters
- Q62.7 Angeborener vesiko-uretero-renaler Reflux
- Q62.8 Sonstige angeborene Fehlbildungen des Ureters
Diagnostik
Diagnostische Kriterien
- Die Diagnose einer Hydronephrose wird in der Regel in der Bildgebung gestellt, z. B. in der Sonografie der Nieren.
Differenzialdiagnosen
- In der Sonografie1,6
- peripelvine Nierenzysten
- dilatierte Nierenvenen
- extrarenales Nierenbecken
- Markpyramiden
- Klinisch
- Siehe Abschnitt Ätiologie und Pathogenese.
- Siehe auch Differenzialdiagnosen bei akuten Flankenschmerzen und Bauchschmerzen.
- andere Ursachen von akutem oder chronischem Nierenversagen
Anamnese
- Der Abschnitt basiert auf diesen Referenzen.1,4,10-11,13
- Die Symptome können je nach Lokalisation, Ausmaß und Akuität der Erkrankung von Symptomfreiheit bis zu starken Schmerzen, z. B. im Rahmen einer Harnleiterkolik, variieren.
- Insbesondere chronische, sich langsam entwickelnde Hydronephrosen sind oft symptomlos.
- Mögliche Symptome1,4,10-11
- akutes oder chronisches Nierenversagen
- Entwickelt sich ein postrenales Nierenversagen, steigen die Retentionswerte und ggf. nimmt die Urinmenge ab. Bei unklarem Anstieg der Retentionsparametern sollte an eine mögliche postrenale Genese gedacht und eine Sonografie der Nieren und ableitenden Harnwege erwogen werden.
- Flanken- und Bauchschmerzen
- Akute starke Schmerzen sind typisch für eine akute Obstruktion oder eine Infektion.
- Kolikartige Flankenschmerzen mit Ausstrahlung in Unterbauch und Leiste sind typisch für eine Ureterolithiasis. Sie kann von Übelkeit und Erbrechen begleitet werden. Meistens haben die Patient*innen einen hohen Bewegungsdrang im Gegensatz zum peritonealen Schmerz, bei dem die Patient*innen die Ruhe/Schonhaltung bevorzugen.
- Unterbauchschmerzen durch Blasendistension bei akutem Harnverhalt
- Nykturie, Dysurie, Harndrang, Pollakisurie, Träufeln, Inkontinenz und abgeschwächter Harnstrahl
- typisch bei Obstruktionen im Bereich der Urethra z. B. benigne Prostatahyperplasie und Prostatakarzinom
- B-Symptomatik bei maligner Ursache, z. B. Prostatakarzinom
- Hämaturie z. B. bei Urolithiasis oder Malignom
- Fieber spricht für eine Harnwegsinfektion und kann ein Hinweis auf eine Urosepsis sein.
- Rezidivierende Harnwegsinfektionen können ein Hinweis auf eine Hydronephrose bzw. obstruktive Uropathie sein.
- Gastrointestinale Symptome wie Obstipation, Durchfall, Übelkeit und Erbrechen können Hinweise auf eine Koprostase, einen Darmverschluss oder eine gastrointestinale Raumforderung sein, die eine Obstruktion der Harnwege auslösen oder verschlechtern kann.
- Neurologische Symptome sollten an eine neurologische Grunderkrankung denken lassen, die eine neurogene Blasenstörung verursachen kann, z. B. Schlaganfall, Bandscheibenvorfall, spinale Metastasen und Abszesse.
- Bei Kindern kann eine unklare Gedeihstörung durch eine progrediente Niereninsuffizienz mit sonst asymptomatischer Hydronephrose bedingt sein.14
- akutes oder chronisches Nierenversagen
- Wichtige Vorerkrankungen und anamnestische prädisponierende Faktoren sollten erfasst werden, z. B.:1,4,11-13
- Vorerkrankungen im Bereich von Abdomen und Urogenitaltrakt
- Operationen im Abdomen oder Urogenitaltrakt
- Eine Obstruktion der Harnwege kurz nach einer abdominellen Operation oder einer Intervention an den Harnwegen sollte an eine mögliche intraoperative Verletzung der Harnwege denken lassen.
- Bestrahlung im Urogenitaltrakt
- Interventionen an den Harnwegen
- Medikamente
- Trauma
- Schwangerschaft.
- Medikamente und Narkosemittel können zu einem Harnverhalt führen, insbesondere solche mit anticholinergen Nebenwirkungen.1,11
Klinische Untersuchung
- Bestimmung der Vitalparameter (Temperatur, Blutdruck, Puls), insbesondere bei Verdacht auf eine aufsteigende Harnwegsinfektion.1
- Körperliche Untersuchung1,4,11
- Abdomen und Urogenitaltrakt
- Narben?
- Abdomineller Druckschmerz oder Abwehrspannung?
- Distendierte Blase?
- Flankenklopfschmerz?
- Tastbare Raumforderung in der Flanke?
- Inguinale Lymphadenopathie?
- Untersuchung des äußeren Genitales
- rektale Untersuchung, insbesondere bei Verdacht auf Prostatavergrößerung oder -karzinom sowie Koprostase
- Neurologische Untersuchung, insbesondere bei Verdacht auf eine neurogene Blasenstörung
- Abdomen und Urogenitaltrakt
- Die weitere Untersuchung ist abhängig von der (vermuteten) Grunderkrankung.
Ergänzende Untersuchungen
Urinstatus und ggf. Urinkultur1,10-11
- Hämaturie?
- Hinweis auf eine Harnwegsinfektion?
Blutuntersuchungen, insbesondere1,4,10-11,15
- Nierenfunktion
- Es kann zum Anstieg der Retentionsparameter kommen, wenn der erhöhte Druck im Nierenparenchym zu einer Verschlechterung der GFR führt.
- Bei unklar erhöhten Retentionswerten sollte auch immer an eine mögliche obstruktive Uropathie gedacht und eine Sonografie erwogen werden.
- Blutbild, CRP oder BSG
- Natrium, Kalium, ggf. Kalzium, Harnsäure
Sonografie von Nieren und ableitenden Harnwegen1-2,6,10
- Füllungsstatus der Blase? Restharn?
- Gestaute Nierenbecken und ggf. Harnleiter?
- Bei Hydronephrose zeigt sich ein vergrößertes Nierenbecken und ggf. ein dilatierter Harnleiter als echofreies Areal.
- Ein gestautes Nierenbecken kann mit anderen echofreien Strukturen verwechselt werden, z. B. Nierenzysten, einem extrarenalen Nierenbecken, Hilusgefäßen oder den Markpyramiden.
- Es gibt verschiedene Klassifikationen, wobei die Folgende in Deutschland verbreitet ist:2,6
- Grad 1 – erweitertes Nierenbecken mit normalen Nierenkelchen
- Grad 2 – auch die Nierenkelche sind erweitert, die Papillen jedoch erhalten.
- Grad 3 – erweiterte Nierenkelche mit abgeflachten Papillen
- Grad 4 – hydronephrotische Sackniere mit rarefiziertem Parenchym.
- Nierenparenchymveränderungen?
- Ggf. Nachweis der Ursache der Obstruktion: z. B. Konkremente, Raumforderungen, Prostatahypertrophie1,6,10
- Bei Urolithiasis ist die Sonografie ein gut verfügbares, einfaches diagnostisches Mittel mit jedoch nur mäßiger Sensitivität und Spezifizität.
- Neben der Erweiterung von Nierenbecken und ggf. Harnleiter können Konkremente u. a. in der Niere, am Übergang von Harnleiter zu Nierenbecken und am Übergang von Harnleiter zur Blase dargestellt werden. Harnleitersteine werden sonst meist durch Darmgas verdeckt.
- Konkremente kommen als echoreiche Struktur mit dorsalem Schallschatten zur Darstellung.
- Die diagnostische Genauigkeit steigt mit dem Ausmaß des Harnstaus und der Erfahrung der Untersucher*innen.
- Klassischer Goldstandard zur Diagnose der Urolithiasis ist die native Computertomografie, wobei Studien nahelegen, dass die Sonografie in der Akutsituation nicht unterlegen ist. Die Computertomografie stellt dann die weiterführende Standarddiagnostik dar.
- Wichtig ist, dass eine fehlende Dilatation der Harnwege eine obstruktive Uropathie nicht ganz sicher ausschließen kann, z. B. falls das Geschehen akut ist oder wenn ein Tumor die Ureteren einmauert, sodass sie sich nicht ausdehnen können.1-2,4,11
Diagnostik bei Spezialist*innen
- Der Abschnitt basiert auf diesen Referenzen.1,6,10-11,14-15
- Gynäkologische Untersuchung
- Computertomografie von Abdomen und Becken6,10-11
- Nachweis einer möglichen Obstruktion, z. B. durch Konkrement, Raumforderung
- Bei V. a. Urolithiasis ist ein native Computertomografie von Abdomen und Becken der diagnostische Goldstandard.
- bei V. a. auf eine andere Ursache der Obstruktion (z. B. Malignom und/oder externe Kompression) und/oder zur Darstellung des Hohlraumsystems – Computertomografie mit Kontrastmittel
- Intravenöse Urografie/Ausscheidungsurografie
- Hierbei wird intravenös Kontrastmittel gegeben, und es erfolgt eine Darstellung der ableitenden Harnwege in der Ausscheidungsphase des Kontrastmittels.
- Nachweis einer intraluminalen Obstruktion oder einer Obstruktion durch externe Kompression
- Darstellung des Hohlraumsystems, z. B. vor einer Intervention
- Retrograde Pyelografie (auch antegrad nach Punktion möglich)
- Hierbei wird zur Darstellung von Harnleiter und Nierenbeckenkelchsystem retrograd Kontrastmittel in den Harnleiter injiziert.
- Nachweis einer intraluminalen Obstruktion oder einer Obstruktion durch externe Kompression
- Darstellung des Hohlraumsystems, z. B. vor einer Intervention
- Kein intravenöses Kontrastmittel erforderlich, sodass dies auch bei Niereninsuffizienz oder Kontrastmittelallergie möglich ist.10
- Ureterorenoskopie
- endoskopische retrograde Untersuchung von Harnleiter und ggf. Nierenbecken
- Es können in der gleichen Untersuchung therapeutische Maßnahmen wie z. B. eine Steinextraktion durchgeführt werden.
- MRT
- z. B. zur Organdarstellung oder zur Charakterisierung einer Raumforderung
- Alternative zur Computertomografie z. B. zur Vermeidung von Strahlenexposition bei Kindern und Schwangeren
- Für die Harnsteindiagnostik nicht gut geeignet, da Konkremente nicht direkt, sondern nur indirekt dargestellt werden können.10
- Miktionszystourethrogramm
- Hierbei wird retrograd Kontrastmittel in die Blase gegeben und dann der Kontrastmittelfluss bei der Miktion beobachtet.
- Nuklearmedizinische Verfahren (Nierenfunktionsszintigrafie)
- Nachweis einer Obstruktion gegenüber einer nicht-obstruktiven Erweiterung der ableitenden Harnwege
- Bestimmung der Nierenfunktion für beide Nieren separat
Indikationen zur Überweisung/Klinikeinweisung
- Der Abschnitt basiert auf dieser Referenz.1
- Patient*innen mit Hydronephrose sollten in der Regel von Spezialist*innen mitevaluiert und -behandelt werden.
- U. a. bei signifikanter Verschlechterung der Nierenfunktion, relevanten Elektrolytverschiebungen, starken Schmerzen oder V. a. Urosepsis sollte eine Krankenhauseinweisung erfolgen.
Therapie
Therapieziele
- Die Obstruktion in den Harnwegen beheben.
- Ggf. die Nierenfunktion verbessern und einen dauerhaften Nierenschaden verhindern.
- Falls erforderlich, suffiziente Analgesie
- Therapie der Grunderkrankung
Allgemeines zur Therapie
- Die Therapie ist abhängig von Genese, Ausmaß und Komplikationen der Hydronephrose.
- Je nach Ursache Therapie der Grunderkrankung
- Ggf. Analgesie
- Bei Harnleiterkoliken bei Urolithiasis sind Metamizol, Paracetamol und Diclofenac die Analgetika der 1. Wahl.10
- Ggf. Harnableitung1,4,10-11,15
- urethrale Obstruktion, z. B. durch die Prostata1,11,15
- Anlage eines Blasenkatheters
- ggf. Anlage eines suprapubischen Blasenkatheters oder Zystostomie
- Ureterobstruktion1,4,10-11
- ggf. Ureterschienung
- ggf. perkutane Nephrostomie
- bei Urolithiasis10
- Kleine Konkremente (bis 7 mm) können die ableitenden Harnwege oft spontan passieren, sodass eine konservative Therapie möglich ist.
- Bei hochgradiger Obstruktion, steigenden Retentionswerten oder persistierenden, nicht beherrschbaren Schmerzen oder Infektion sollte eine sofortige Harnableitung erfolgen.
- urethrale Obstruktion, z. B. durch die Prostata1,11,15
- Antibiotische Therapie, ggf. auch Prophylaxe, eines möglichen Harnwegsinfektes10-11,15
- Je nach Ursache und Situation konservative und/oder interventionelle bzw. operative definitive Therapie
- Aufgrund der vielseitigen Ursachen einer Hydronephrose hängt die Therapie von der entsprechenden Grunderkrankung ab. Daher werden hier nur beispielhaft Therapieansätze bei zwei häufigen Ursachen, Urolithiasis und benigne Prostatahyperplasie, angesprochen. Weitere Details sind den entsprechenden spezifischen Artikeln zu entnehmen.
- z. B. bei Urolithiasis10
- wenn möglich konservative Therapie, z. B. bei komplikationslosen, kleinen Konkrementen (< 7 mm)
- Falls erforderlich, kommt z. B. eine Ureterorenoskopie mit Steinextraktion, eine extrakorporale Stoßwellentherapie oder eine perkutane Nephrolithotomie infrage.
- Aufgrund der hohen Rezidivrate sollten die Patient*innen in Bezug auf Lebensstilmaßnahmen beraten werden, und vor allem bei Risikopatient*innen sollten eine Ursachendiagnostik und ggf. Rezidivprophylaxe erfolgen.
- z. B. bei benigner Prostatahyperplasie15
- Kommt es aufgrund einer benignen Prostatahyperplasie zu einer Dilatation des oberen Harntraktes, ist in der Regel eine operative Therapie indiziert.
- Ggf. ist eine dauerhafte Urinableitung erforderlich1-2,11
- Auf eine mögliche postobstruktive vermehrte Diurese mit Exsikkose und Elektrolytverschiebungen sollte geachtet werden.1,11
- Bei nicht-obstruktiver Hydronephrose, z. B. bei Diabetes insipidus, steht die Therapie der Grunderkrankung im Vordergrund.3
- Weitere Informationen zur Hydronephrose bei Kindern und Schwangeren s. o. in den entsprechenden Abschnitten.
Verlauf, Komplikationen und Prognose
Verlauf
- Ist von der Ursache der Hydronephrose abhängig.
Komplikationen
- Der Abschnitt basiert auf diesen Referenzen.1,11
- Akutes oder chronisches Nierenversagen
- Gedeihstörung bei Kindern
- (Rezidivierende) Harnwegsinfektionen bis zur Urosepsis
- Ruptur der ableitenden Harnwege
- Rezidiv, insbesondere bei Urolithiasis
- Interventions- oder Operationskomplikationen, z. B. Blutung, Infektion oder Verletzung von ableitenden Harnwegen und umgebenden Strukturen bei der Katheterisierung.
- Postobstruktive vermehrte Diurese mit Exsikkose und Elektrolytverschiebungen
- Komplikationen der Grunderkrankung
Prognose
- Die Prognose hängt von der Ursache und Dauer der Hydronephrose ab.
- Nach Beseitigung einer akuten Obstruktion kann sich die Nierenfunktion in den folgenden Tagen und Wochen wieder vollständig erholen.
- Eine länger andauernde, schwere Obstruktion kann zu einer permanenten Nierenschädigung führen. Dies ist eher bei chronischer, oligosymptomatischer Obstruktion oder bei Neugeborenen der Fall.1-2
- Bei der nicht-obstruktiven Hydronephrose durch eine erhöhte Diurese hängt die Prognose primär von der Grunderkrankung ab. Es werden sowohl Fälle mit spontaner Besserung bzw. stabiler Nierenfunktion trotz Hydronephrose, als auch komplizierte Fälle mit Ruptur der ableitenden Harnwege und/oder chronischem Nierenversagen beschrieben.3
Verlaufskontrolle
- Verlaufskontrollen sollten individuell je nach Akuität, Grad der Hydronephrose, Komplikationen und Erkrankungsursache stattfinden.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
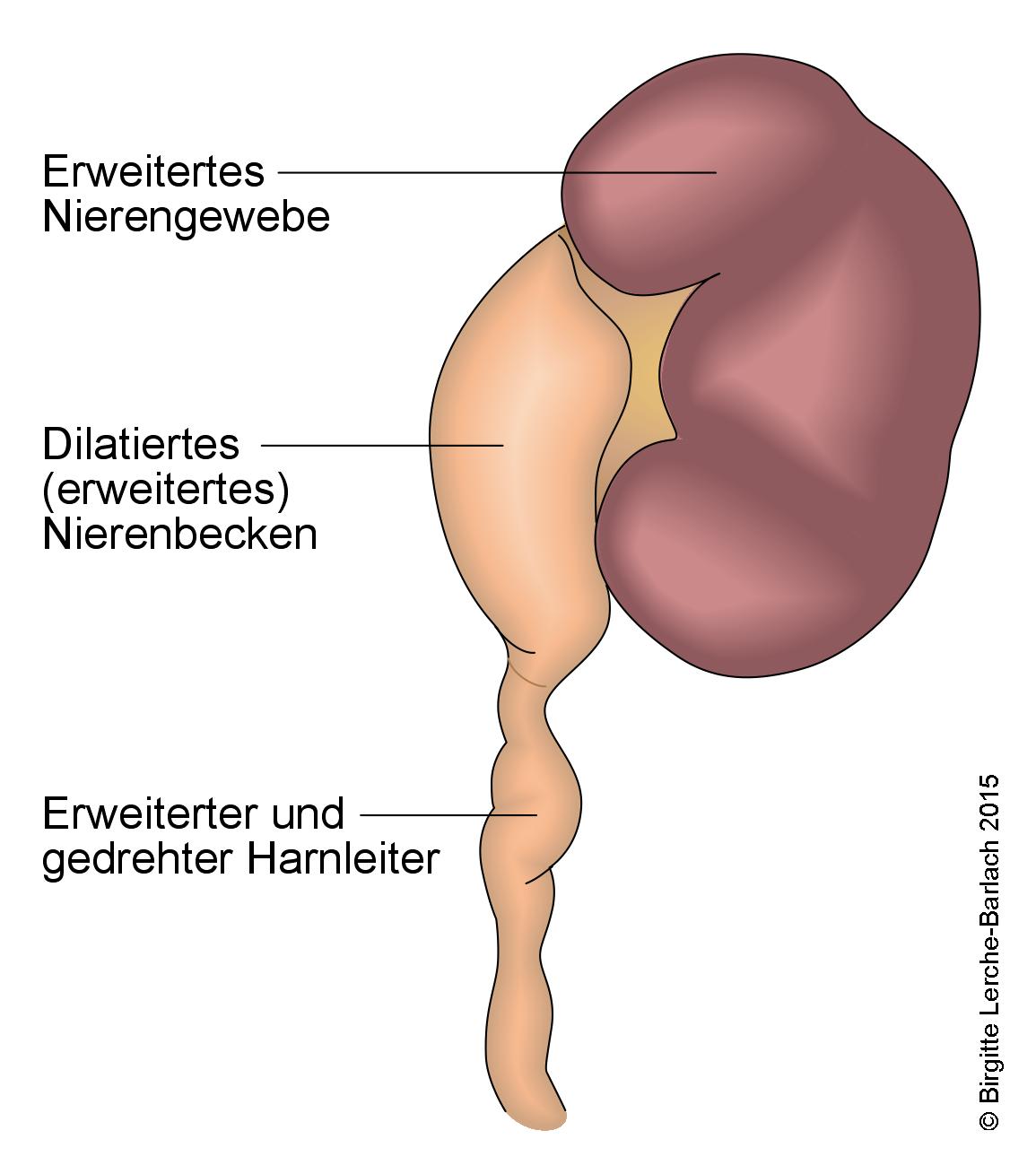
Hydronephrose

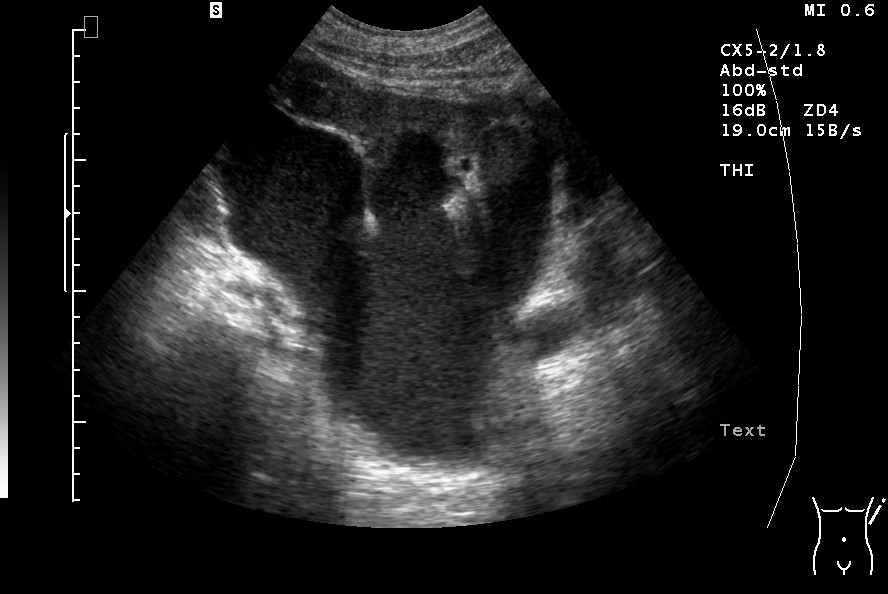
Sonografie: Hydronephrose Grad III mit kaum noch erkennbarem Sinusreflex sowie deutlicher Erweiterung von Nierenbecken und Nierenkelchen (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
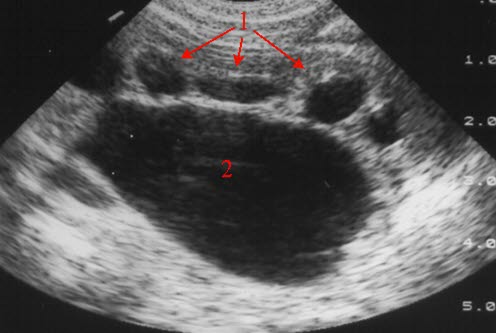
Hydronephrose Grad IV („Wassersackniere") Nierenbecken und Kelche maximal erweitert und nicht voneinander zu trennen bei Unterbauchtumor mit Ummauerung des Ureters (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V.)
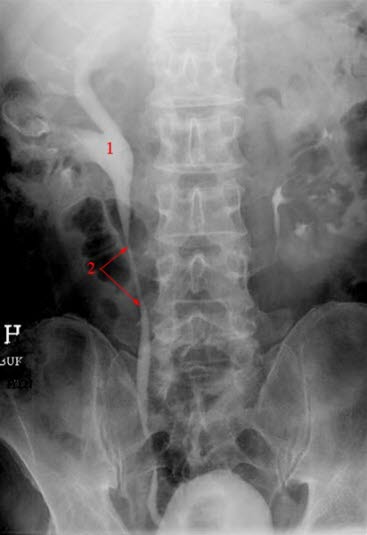
Röntgenaufnahme einer Hydronephrose, erweitertes Nierenbecken rechte Seite
Abgangsstenose (Ultraschall)
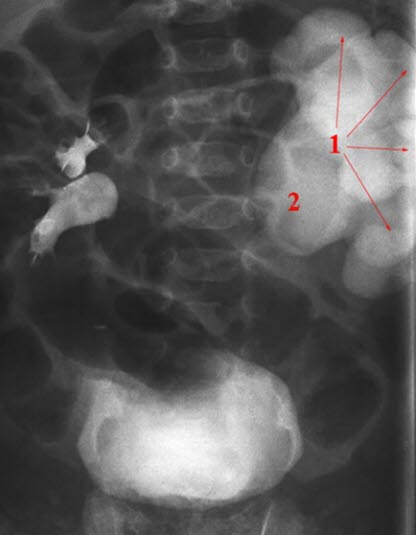
Abgangsstenose (Urografie)
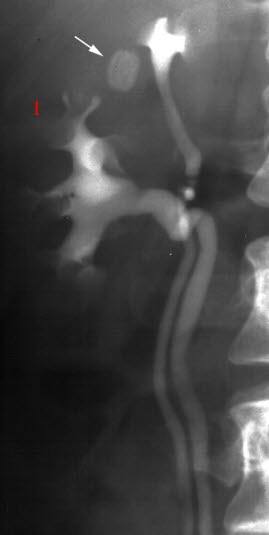
Doppelniere (Urografie)
Niere und Harnwege
Quellen
Leitlinien
- Deutsche Gesellschaft für Urologie e. V. (DGU). Diagnostik, Therapie und Metaphylaxe der Urolithiasis. AWMF-Leitlinie Nr. 043-025. S2k, Stand 2019. www.awmf.org
- Deutsche Gesellschaft für Urologie. Benignes Prostatasyndrom (BPS), Therapie. AWMF-Leitlinie Nr. 043-035. S2e, Stand 2014 (abgelaufen). www.awmf.org
Literatur
- Rishor-Olney CR, Hinson MR. Obstructive Uropathy. In: StatPearls. Treasure Island (FL): StatPearls Publishing; July 6, 2020. PMID: 32644347 pubmed.ncbi.nlm.nih.gov
- Oswald J, Haid B. Kindliche Hydronephrose. ÖÄZ 7 - 10.04.2014. www.aerztezeitung.at (23.09.2020). www.aerztezeitung.at
- Maroz N, Maroz U, Iqbal S, Aiyer R, Kambhampati G, Ejaz AA. Nonobstructive hydronephrosis due to social polydipsia: a case report. J Med Case Rep. 2012 Nov 6;6:376. PMID: 23130747. www.ncbi.nlm.nih.gov
- Klahr S. Obstructive nephropathy. Intern Med. 2000 May;39(5):355-61. PMID: 10830173. www.jstage.jst.go.jp
- Hesse A, Brändle E, Wilbert D, Köhrmann KU, Alken P. Study on the prevalence and incidence of urolithiasis in Germany comparing the years 1979 vs. 2000. Eur Urol. 2003 Dec;44(6):709-13. www.sciencedirect.com
- Southgate SJ, Herbst MK. Ultrasound of the Urinary Tract. 2020 Aug 15. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan–. PMID: 30571002. www.ncbi.nlm.nih.gov
- Lee RS, Cendron M, Kinnamon DD, et al. Antenatal hydronephrosis as a predictor of postnatal outcome: a metaanalysis. Pedriatics 2006; 118: 586. PubMed
- Estrada CR jr. Prenatal hydronephrosis: early evaluation. Curr Opin Urol 2008; 18: 401. PubMed
- Djurhus JC, Constatinou CC. Chronic ureteric obstruction and its impact on the coordinating mechanisms of peristalsis (pyeloureteral pacemaker system). Urol Res 1982; 10: 267. PubMed
- Deutsche Gesellschaft für Urologie e.V. (DGU). Diagnostik, Therapie und Metaphylaxe der Urolithiasis. AWMF-Leitlinie 043 - 025, Stand 2019. www.awmf.org
- Tseng TY, Stoller ML. Obstructive uropathy. Clin Geriatr Med. 2009 Aug;25(3):437-43. PMID: 19765491. www.geriatric.theclinics.com
- Cheung KL, Lafayette RA. Renal physiology of pregnancy. Adv Chronic Kidney Dis. 2013 May;20(3):209-14 PMID: 23928384 www.ncbi.nlm.nih.gov
- Randazzo M. Die symptomatische Schwangerschaftshydronephrose: physiologisch oder steinbedingt? Journal für Urologie und Urogynäkologie 2016; 23 (1) (Ausgabe für Schweiz), 14-15 www.kup.at
- Sitzmann C. MLP Duale Reihe Pädiatrie. Stuttgart: Thieme, 3. Auflage 2007.
- Deutsche Gesellschaft für Urologie. Benignes Prostatasyndrom (BPS), Therapie. AWMF-Leitlinie Nr. 043-034. S2e, Stand 2014 (abgelaufen). www.awmf.org
Autor*innen
- Anneke Damberg, Dr. med., Fachärztin für Allgemeinmedizin, Berlin
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).