Prüfungsrelevant für die Facharztprüfung Allgemeinmedizin1
Red Flags und abwendbar gefährliche Verläufe2-3
|
Red Flags |
Abwendbar gefährlicher Verlauf |
|
Kollaps, Schock, Arrhythmie, Zyanose |
z. B. Perforation eines Hohlorgans, rupturiertes Aneurysma, Myokardinfarkt, Lungenembolie |
|
Fieber > 38,5 °C |
Appendizitis, Cholezystitis, Cholangitis, Adnexitis, Endometritis |
|
Starke Schmerzen |
Gallenkolik, Nierenkolik, Perforation eines Hohlorgans, Mesenterialinfarkt, Pankreatitis |
|
Abwehrspannung |
Peritonitis, z. B. perforierte Appendizitis, perforiertes Magenulkus |
|
Schmerzen lokalisiert, schnell zunehmend, plötzlicher Beginn, nächtlich |
Invagination, Volvulus, Cholezystitis, Ovarialtorsion, Adnexitis, Endometritis, Pyelonephritis, inkarzerierte Hernie |
|
Erbrechen mit Blutbeimengung oder Kaffeesatz |
|
|
Rektale Blutung, Blut im Stuhl, Teerstuhl Hämatemesis und Meläna |
Divertikelblutung, Meckel-Divertikel, akuter Schub von M. Crohn/Colitis ulcerosa, obere gastrointestinale Blutung |
|
Starke Hodenschmerzen |
|
|
Bekanntes Aortenaneurysma |
rupturiertes Aortenaneurysma |
|
Bauchtrauma in den letzten 2 Wochen |
Milzruptur, Perforation |
|
Stuhl- und Windverhalten > 24 h, galliges Erbrechen |
|
|
Z. n. Bauch-OP, Kolo- oder Gastroskopie |
Perforation |
|
Anamnestisch KHK, PAVK, Z. n. Schlaganfall |
Mesenterialinfarkt, Herzinfarkt, rupturiertes Aortenaneurysma |
|
Dysurie, Harnverhalt, Miktionsstörungen |
|
|
Ikterus |
|
|
Schwangerschaft |
|
|
Absetzen von Glukokortikoiden |
Allgemeine Informationen
Definition
- Plötzlich auftretendes, potenziell lebensbedrohliches Krankheitsbild mit dem Leitsymptom abdominelle Schmerzen mit Abwehrspannung4
- Die Ursachen sind vielfältig und meist intraabdomineller, aber auch thorakaler und seltener internistischer Ursache.
- Die Diagnose „akutes Abdomen“ ist eine Notfallsituation, in der zügige Diagnostik und Therapie entscheidend für die Prognose der Patient*innen ist.4
- Das „akute Abdomen“ ist von dem „unklaren Abdomen“ abzugrenzen, bei dem eine weitere Abklärung der Bauchschmerzen im Verlauf indiziert ist, das jedoch keiner sofortigen Behandlung bedarf.
- Die klinische Unterscheidung zwischen unklarem und akutem Abdomen durch die ersteinschätzenden Ärzt*innen ist nicht immer leicht, aber für die Prognose entscheidend. Hier ist das Vorhandensein oder Fehlen einer Abwehrspannung das wichtigste Kriterium.4
Häufigkeit
- In Notfalleinrichtungen belaufen sich 7–10 % der Konsultationen auf akute Bauchschmerzen.5
- Dabei waren unspezifische Bauchschmerzen die häufigste Ursache der Beschwerden und nur 0,6 % waren durch ein akutes Abdomen verursacht.5
ICD-10
- R10 Bauch- und Beckenschmerzen
- R10.0 Akutes Abdomen
- R10.1 Schmerzen im Bereich des Oberbauches
- R10.2 Schmerzen im Becken und am Damm
- R10.3 Schmerzen mit Lokalisation in anderen Teilen des Unterbauches
- R10.4 Sonstige und nicht näher bezeichnete Bauchschmerzen
Differenzialdiagnosen
Allgemeine Diagnostik
- Häufig tritt das akute Abdomen durch heftige Bauchschmerzen, eine peritoneale Reizung mit Abwehrspannung, eine veränderte Darmperistaltik mit gestörter Darmentleerung, evtl. Fieber und Zeichen eines Kreislaufschocks durch Sepsis oder Volumenmangel zutage.4
- Die Ursache eines akuten Abdomens liegt meistens im Abdomen selbst. Daneben gilt es aber auch, extraabdominale Ursachen und Stoffwechselstörungen abzuklären, die mit der Symptomatik eines akuten Abdomens auftreten können.6
- Das akute Abdomen ist eine Notfallsituation; es bleibt wenig Zeit für diagnostische Maßnahmen, und selbst diese können manchmal nur nach sofort einsetzender Therapie des Kreislaufschocks durchgeführt werden.6
- Die zur Diagnostik verfügbare Zeit richtet sich nach dem Schweregrad des Krankheitsbildes.
- Die häufigsten Ursachen eines akuten Abdomens sind:
- Appendizitis (7–28 %)
- Cholezystitis (3–32 %)
- unkarzerierte Hernie (10–18 %)
- Divertikulitis (8–9 %)
- mechanischer Ileus (4–45 %)
- gastrointestinale Blutung (5 %)
- akute Pankreatitis (3–4 %)7
- Nierenkolik (2–3 %)6
- Perforationen des Gastrointestinaltraktes (2–18 %)
- Mesenterialgefäßverschluss (1–9 %)
- entzündliche Darmerkrankungen (0,6 %).7-8
- Seltenere Krankheitsbilder wie das rupturierte Aortenaneurysma oder eine Mesenterialischämie sollten zudem differenzialdiagnostisch ausgeschlossen werden.
Akute Appendizitis
-
Siehe Artikel Akute Appendizitis.
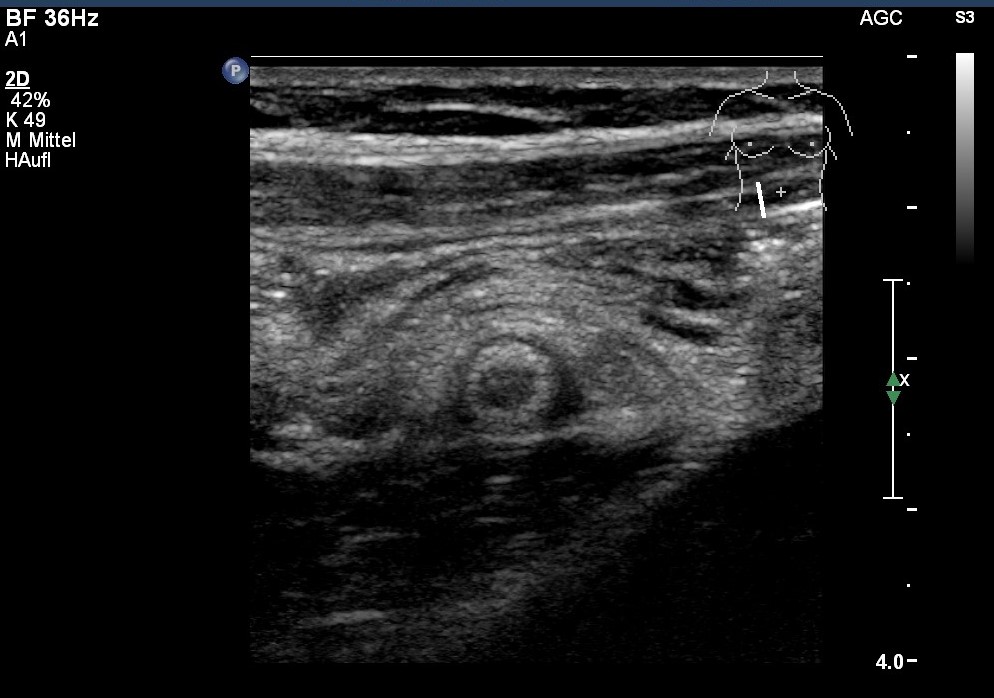 Sonografie: Appendizitis mit entzündlicher Umgebungsreaktion im Querschnitt
Sonografie: Appendizitis mit entzündlicher Umgebungsreaktion im Querschnitt - Typischerweise beginnen die abdominalen Schmerzen zunächst diffus und sind schwer lokalisierbar, bevor sie sich im rechten Unterbauch fokussieren.9
- Klassisch sind Übelkeit und Brechreiz sowie das Sistieren des Stuhlgangs. Bei Vorstellung der Patient*in existieren die Schmerzen meistens erst seit 1–2 Tagen.9
- Eine perforierte Appendizitis tritt in etwa 20–30 % der Fälle auf, bei über 60-Jährigen sogar in 30–50 % der Fälle.10
- Perforiert die Appendix, so kommt es häufig zunächst zu einer Besserung der Beschwerden, dann aber bei zunehmender lokaler Peritonitis zum Bild des akuten Abdomens.10
- Liegt eine ganz typische Symptomatik für eine Appendizitis vor, kann die Diagnose und Indikation zur Operation rein klinisch gestellt werden.9
- Zur klinischen Einschätzung bei Patient*innen über 16 Jahren können der Alvarado- oder Air-Score angewendet werden.11-12
Akute Cholezystitis
-
Siehe Artikel Akute Cholezystitis.
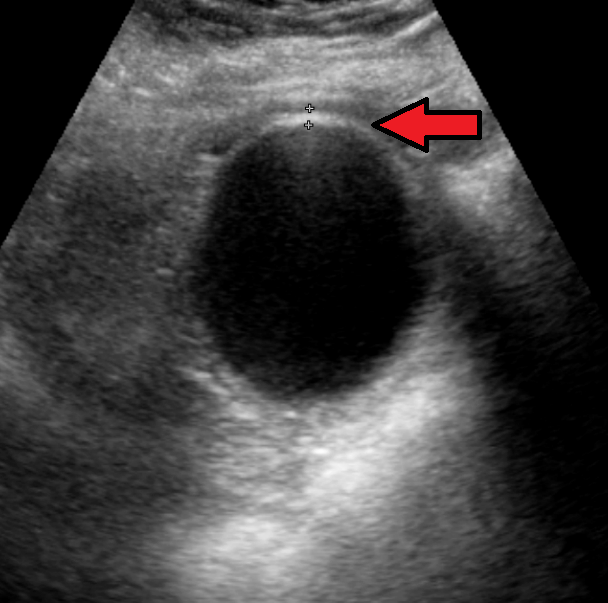 Sonografie: Akute Cholezystitis mit leicht verdickter Gallenblasenwand
Sonografie: Akute Cholezystitis mit leicht verdickter Gallenblasenwand - Der Nachweis oder Ausschluss einer akuten Cholezystitis sowie möglicher Komplikationen soll primär sonografisch in Kombination mit den klinischen Befunden erfolgen.
- Charakteristische Trias
- lokale Entzündungszeichen (Murphy-Zeichen, lokale Abwehrspannung)
- systemische Entzündungszeichen (Fieber, Leukozytose und CRP-Erhöhung)
- Wandverdickung der Gallenblase13
- Bei unklaren Ultraschallbefunden oder Verdacht auf Komplikationen können CT und MRT eine sinnvolle Ergänzung sein.13
- Die frühzeitige laparoskopische Cholezystektomie innerhalb von 24 Stunden nach Aufnahme ist die Therapie der Wahl.14
Urolithiasis
- Siehe Artikel Urolithiasis.
- Typische Anamnese
- Kolikartige Flankenschmerzen, die in die Leiste bzw. das Skrotum ausstrahlen können.
- ausgeprägter Bewegungsdrang
- oft Übelkeit und Erbrechen
- Befunde – in Kombination mit:
- Klopfempfindlichkeit über dem Nierenlager
- Hämaturie.
- Die Trias aus kolikartigen Flankenschmerzen, sonografisch diagnostizierter Ektasie des Hohlsystems und Mikrohämaturie ist nahezu pathognomonisch für die Ureterolithiasis.15
- Steine können sich im gesamten ableitenden Harnsystem bilden oder ablagern.
Akute Pankreatitis
-
Siehe Artikel Akute Pankreatitis.
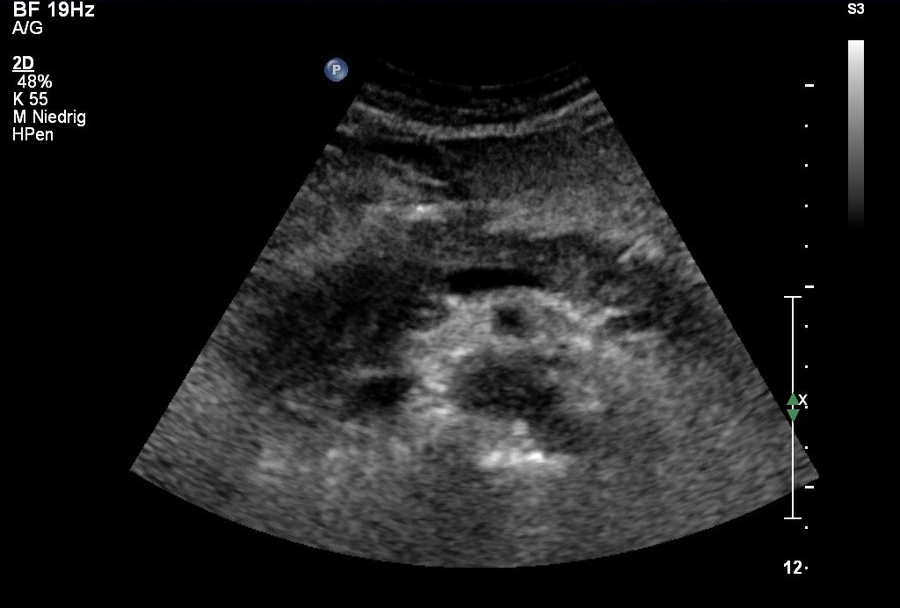 Sonografie: Ödematöse Pankreaskopfpankreatitis
Sonografie: Ödematöse Pankreaskopfpankreatitis - Durch die enzymvermittelte Selbstandauung der Bauchspeicheldrüse wird in kurzer Zeit eine Kaskade von Mediatoren aktiviert, die zu einer primär abakteriellen entzündlichen Reaktion führen.
- Leitsymptom der Pankreatitis ist der heftige epigastrische Schmerz mit gürtelförmiger Ausstrahlung in den Rücken.
- Charakteristisch für die Pankreatitis ist der „Gummibauch", d. h. eine aufgrund der retroperitonealen Lage des Pankreas nur mäßiggradige Anspannung der Bauchdecken.
- Die Pankreatitis-Hautzeichen in Form von lividen oder bräunlichen Verfärbungen periumbilikal (Cullen-Zeichen) oder in der Flankenregion (Grey-Turner-Zeichen) sind selten und prognostisch ungünstig.
- Die mit Abstand häufigsten Ursachen sind Gallensteinleiden und Alkoholismus.
Perforiertes Ulkus und andere Hohlorgan-Perforationen
- Siehe Artikel Ulkuskrankheit.
- Bei einer Perforation im Magen-Darm-Trakt kann Darminhalt in die Bauchhöhle gelangen, was zu einer Peritonitis bzw. einem Pneumoperitoneum führen kann und Symptome eines akuten Abdomens verursacht.
- Die häufigsten Ursachen für eine Ulkuskrankheit sind die Besiedelung mit Helicobacter pylori und die Einnahme von NSAR.
- Weitere Informationen sind im Artikel Komplikationen bei Magengeschwüren nachzulesen.
- Perforierte Sigmadivertikulitis
- Prävalenz der Divertikelkrankheit zunehmend, Verschiebung zu jüngeren Altersgruppen16
- Ein aggressiverer Verlauf der Divertikelkrankheit bei jüngeren Patient*innen, wie zuletzt vermutet, scheint sich in neueren Arbeiten nicht zu bestätigen.16
- Die Divertikulitis mit freier Perforation, die in der Regel mit einem akuten Abdomen einhergeht, ist eine Indikation zur notfallmäßigen OP.
Inkarzerierte Hernie
- Siehe Artikel Hernie.
- Eine Hernie besteht aus einer Bruchpforte und einem Bruchsack, in dem sich unterschiedlicher Inhalt befinden kann (z. B. Fettgewebe, Darm).
- Wenn sich Darmschlingen im Bruchsack befinden, die zwar hinein, aber nicht mehr zurück gelangen, spricht man von einer irreponiblen oder eingeklemmten Hernie.4
- Die inkarzerierte Hernie ist irreponibel, eingeklemmt und stranguliert, d. h. die Blutzufuhr zum Bruchinhalt ist unterbrochen. Folgen:
Ileus
-
Siehe Artikel Akuter Darmverschluss.
 Sonografie: Dünndarmileus
Sonografie: Dünndarmileus - Beim Darmverschluss ist es wichtig, die Lokalisation (Dünn- oder Dickdarm) sowie die zugrunde liegende Pathophysiologie (mechanisch, funktionell/paralytisch) zu unterscheiden. Zudem kann ein kompletter oder ein inkompletter Verschluss (Subileus) vorliegen, was sich auf die spätere Therapie auswirkt, klinisch aber kaum beurteilt werden kann.
- Während ein Dünndarmileus meist adhäsionsbedingt ist und sich in fast 3/4 der Fälle konservativ behandeln lässt, ist ein Kolonileus meist mit einem Malignom assoziiert und bedarf in 75 % der Fälle einer zeitnahen operativen Therapie.17
- Die Symptome des Ileus und deren Ausprägung sind in hohem Maße abhängig von der Lokalisation des Passagestopps.17
- Beim Dünndarmileus gehören Übelkeit mit Erbrechen, Krämpfe, ein aufgetriebenes Abdomen sowie Stuhl- und Windverhalt zu den häufigsten Symptomen.17
- Während der Dünndarmileus meist akut einsetzt und von ausgeprägter Symptomatik (Übelkeit, Erbrechen, aufgeriebenes Abdomen, Stuhl- und Windverhalt) begleitet wird, ist der Dickdarmileus mit Ausnahme des akut einsetzenden Volvulus initial häufig eher symptomarm. Oft geht der Symptomatik bereits eine längere Leidensgeschichte mit Veränderungen der Stuhlgewohnheiten sowie zunehmender Obstipation voraus.17
- Beim funktionellen Ileus liegt kein lumenobstruierender Prozess als Ursache für die Störung der Nahrungspassage vor, sondern eine verminderte Kontraktion der glatten Muskulatur der Darmwand.17
Rupturiertes Aortenaneurysma
- Siehe Artikel Aortenaneurysma.
- Die klassische Trias sind Schmerzen im Abdomen und/oder Rücken, niedriger Blutdruck und ein pulsierender abdominaler Tumor.
- Eine Ruptur eines Aortenaneurysmas geht mit einer hohen Mortalität einher.
- Eine freie Ruptur mit Blutfluss in die freie Bauchhöhle ist kaum zu überleben.
- Eine retroperitoneal gedeckte Ruptur, wobei das retroperitoneale Gewebe als Tamponade wirkt, hat eine deutlich bessere Prognose.
Akute Mesenterialischämie
- Siehe Artikel Darmischämie.
- Bei ca. 1 % aller Patient*innen mit „akutem Abdomen" ist die akute Mesenterialischämie ursächlich.8
- Aber: Bei Patient*innen > 70 Jahre ist bei bis zu 10 % eine akute Mesenterialischämie ursächlich.8
- In den meisten Fällen (85 %) betrifft der thromboembolische Verschluss die Arteria mesenterica superior.
- Durch den Sauerstoffmangel im Gewebe kommt es zu einer Permeabilitätsstörung, durch die eine Translokation der Darmbakterien mit möglicher Gangrän und Sepsis ermöglicht wird.
- Durch Zugrundegehen der intramuralen Schmerzrezeptoren kann es zu einem schmerzfreien Intervall kommen.
- Der mesenteriale Infarkt ist ein vaskulärer Notfall mit seit Jahren unverändert hoher Mortalität, v. a. wegen Nichteinbeziehung in die Differenzialdiagnose des akuten Abdomens (v. a. bei älteren Patient*innen).18
- Die Patient*innen leiden oft unter einer KHK, Herzinsuffizienz, Herzrhythmusstörungen, Diabetes und PAVK.18
Weitere Ursachen
Gynäkologische
- Extrauteringravidität
- Ovarialtorsion/Stieldrehung bei Zyste
- Adnexitis
- Abszess
Kardiale
Pulmonale
- Pleuritis, insbesondere basal
- Pneumothorax
- Lungenembolie
- Pneumonie
- Pleuraempyem7
Seltene (Auswahl)
- Chronisch-entzündliche Darmerkrankungen
- Akute intermittierende Porphyrie
- Addison-Krise
- Bleivergiftung
- Urämie
- Diabetische Ketoazidose
- Familiäres Mittelmeerfieber
- Hereditäres Angioödem/C1-Esterase-Inhibitor-Mangel
- Sichelzellkrankheit
- Trauma
- Invagination
Anamnese
Allgemeines
- Schmerzbeginn, -lokalisation, -ausstrahlung, -charakter
- Übelkeit, Erbrechen (blutig/kaffeesatzartig), Diarrhö (wässrig/blutig/teerstuhlartig/übelriechend)
- Stuhlunregelmäßigkeiten
- Temperatur
- Schwäche/Schwindel/Kollapsneigung/Synkope
- Vorangegangene Operationen im Bauchbereich
- Vorangegangene Ereignisse
- Komorbiditäten
- Ggf. Schwangerschaft, bekannte Ovarialzyste, Zyklusanamnese
- Medikamentenanamnese (auch rezent beendete Medikation).
Red Flags
- Schock-Zeichen (Kreislaufinstabilität, pathologische Atmung, Beeinträchtigung des Bewusstseins)
- Peritonismus
- Gastrointestinale Blutung
- Schwallartiges Erbrechen
- Schwangerschaft
Schmerzqualität
- Bei der Schmerzsymptomatik wird unterschieden:
- viszeraler Schmerz
- dumpf, tief liegend, eher diffus, häufig krampfartig
- schlecht lokalisierbar
- bedingt durch Dehnung der Hohlorgane, durch Muskelkontraktionen, Spasmen, durch schmerzhafte Hyperperistaltik des Darms oder durch abrupte Anspannung von Organkapseln (z. B. Ureterkolik, Gallenkolik, Leberkapselspannungsschmerz)
- Vorherrschend ist die motorische Unruhe.6
- somatischer Schmerz
- scharf, brennend
- meist gut zu lokalisieren
- Folge von Entzündung (z. B. Appendizitis), Verletzung oder Embolie eines Abdominalorgans
- Geht vom Peritoneum parietale, dem Mesenterium, dem Mesokolon oder dem Retroperitonealraum aus.
- Vermeidung von Bewegung und Schonatmung, da beides Schmerzen auslöst.6
- Der viszerale kann in einen somatischen Schmerz übergehen.6
- viszeraler Schmerz
- „Stadium der Illusion“: Abklingender Schmerz nach initial starkem Schmerz kann „die Ruhe vor dem Sturm“ sein, d. h. vor dem Beginn einer neuen Schmerzsymptomatik als Zeichen einer Peritonitis nach Perforation und nach Mesenterialinfarkt.6
- Die Körperhaltung der Patient*in kann wegweisend sein.6
- unruhig, sich hin- und herwälzend bei Gallen-/Harnleitersteinkolik
- gekrümmt, kauernd bei Pankreatitis
- regungslos, ruhig bei Peritonitis
Schmerzlokalisation (Beispiele)
- Rechter unterer Quadrant
- akute Appendizitis
- Lymphadenitis mesenterialis
- Meckel-Divertikulitis
- Enteritis regionalis (M. Crohn)
- Divertikulitis bei Sigma elongatum
- stenosierendes Zökumkarzinom
- Nieren-/Ureterkonkrement
- akuter Adnexprozess
- Extrauteringravidität
- akuter Harnverhalt
- akute Zystitis
- Rechter oberer Quadrant
- akute Cholezystitis
- Gallenblasenempyem
- Cholelithiasis
- Duodenalulkus
- Magenulkus
- akute Pankreatitis
- Nieren-/Ureterkonkrement
- akute Appendizitis bei langer, retrozökal hochgeschlagener Appendix
- rechts-basale Pleuritis/Pneunomie
- Leberabszess
- akute Leberstauung
- Linker oberer Quadrant
- Magenulkus
- akute Appendizitis
- links-subphrenischer Abszess
- Milzinfarkt/-ruptur
- Herzinfarkt
- links-basale Pleuritis/Pneunomie
- inkarzerierte Hiatushernie
- linksseitige Nierenerkrankung
- Harnleiterkonkrement
- Linker unterer Quadrant
- Sigmadivertikulitis
- Divertikelperforation
- stenosierendes Sigmakarzinom
- linksseitiger akuter Adnexprozess
- Extrauteringravidität
- Nieren-/Ureterkonkrement links
- akuter Harnverhalt
- Allein aufgrund der Schmerzlokalisation kann jedoch nicht mit ausreichender Sicherheit auf die Diagnose geschlossen werden.19
Schmerzausstrahlung
- Head-Zonen
- Es besteht ein Zusammenhang zwischen bestimmten Hautzonen und erkrankten inneren Organen.
- Der viszerale Schmerzimpuls wird über einen viszerokutanen Reflex fortgeleitet, da die Verschaltung im selben Rückenmarksegment stattfindet.
- So finden sich z. B. Schulterschmerzen bei Gallenblasenerkrankungen.
- Appendizitiszeichen
- lokalisierter Unterbauchschmerz und Peritonismus am McBurney- oder Lanz-Punkt: Klopfschmerz, Loslass-Schmerz und lokale Abwehrspannung
- Blumberg-Zeichen: kontralateraler Loslass-Schmerz
- Psoas-Zeichen: Schmerzen bei Anheben des gestreckten rechten Beins gegen Widerstand, klassisch bei retrozökaler Lage der Appendix
- Rovsing-Zeichen: Schmerz beim retrograden Ausstreichen des Colon ascendens
- Loslassschmerz
- Der Schmerz lässt bei langsamem, behutsamem Druck auf eine Stelle am Bauch konsekutiv nach.
- Durch anschließendes schnelles, plötzliches Loslassen wird auf ein typisches Peritonitiszeichen geprüft.
- Auch bei einem umschriebenen, einseitigen Schmerz sollte ipsi- und kontralateral geprüft werden, da bei einer Peritonitis jede Spannungsänderung schmerzhaft ist.
- Die Mimik der Patient*in während der Untersuchung gibt wertvolle Auskunft.
Klinische Untersuchung
- Siehe auch den Untersuchungskurs der Universität Freiburg – Abdomen.
Allgemeines
- Allgemeinzustand
- Schockzeichen (Puls, Blutdruck etc.)
- Temperatur
- Hautfarbe (blass, ikterisch, zyanotisch)
Auskultation
- Darmgeräusche, Gefäß-Strömungsgeräusche
Palpation
- Abwehrspannung
- zunächst lokalisiert in der Region des erkrankten Organs
- Kann aber auch schon zu Beginn oder später diffus das gesamte Peritoneum (Peritonismus) umfassen.6
- Resistenz
- Hernie/Bruchlücke
- Nierenlager
Perkussion
- Organgrenzen, Aszites, Gasgehalt, Klopfschmerz
Digital-rektale Untersuchung
- Schmerzen, Resistenzen, Tumor, Blut am Handschuh
Ergänzende Untersuchungen
In der Hausarztpraxis/in der Notaufnahme
Laborwerte
- CRP, Blutbild, Kreatinin, Harnstoff, Natrium, Kalium, Amylase, Lipase, Bilirubin, GPT, GOT, Gamma-GT, AP, Laktat, Glukose
- Urinstatus, ggf. Schwangerschaftstest
Sonografie Abdomen
- Wertvolle, wenig zeitintensive Untersuchung in der Hausarztpraxis zur Erhärtung oder zum Ausschluss der Verdachtsdiagnose aufgrund Anamnese und klinischer Untersuchung
- Befunde
- freie Flüssigkeit
- Pendelperistaltik/erweiterte Dünndarmschlingen/Strickleiterphänomen
- Wandverdickungen z. B. von Sigma oder Gallenblase
- Gallensteine, Gallenblasenhydrops, Erweiterung des Hauptgallengangs
- Bauchaortenaneurysma
- Harnstau
- Das Sichtfeld kann bei Adipositas oder starker Überblähung der Patient*innen oftmals extrem eingeschränkt sein.
- Laut einer prospektiven Beobachtungsstudie mit 128 Patient*innen, die mit unspezifischen Bauchschmerzen in die Notaufnahme kamen, führt der Ultraschall am Krankenbett zu einer verbesserten diagnostischen Genauigkeit und zu einer Verringerung des Einsatzes zusätzlicher bildgebender Untersuchungen und anderer Tests bei der Beurteilung solcher Patient*innen.20
EKG
- Herzinfarkt
- eine der wichtigsten Differenzialdiagnosen des akuten Abdomens
- Sollte daher bei jedem akuten Abdomen durchgeführt werden, dessen Ursache in der Anamnese nicht als klar im Abdomen selbst liegend beurteilt werden kann.6
In der Klinik
Konventionelles Röntgen
- Abdomenleeraufnahme
- heute weitgehend durch die Schnittbildgebung abgelöst
- Hat nur selten eine Änderung der Diagnose oder der Therapie zur Folge, kein wesentlicher Zugewinn zur Anamnese und klinischen Untersuchung.7
- Röntgen-Thorax zum Ausschluss einer basalen Pneumonie bzw. zur präoperativen Beurteilung des kardiopulmonalen Status
Computertomografie
- Sollte – nach erfolgtem Ultraschall – frühzeitig durchgeführt werden.
- Zeigt die höchste Sensitivität und Spezifität und kann Alternativdiagnosen aufspüren.7
- Ein frühzeitiger Einsatz der Computertomografie des Abdomens und des Beckens bei akutem Abdomen
- Führt zu einer Reduzierung von Letalität und Dauer des stationären Aufenthaltes.
- Kann wesentlich dazu beitragen, unvorhergesehene Erkrankungen darzustellen und potenziell ernste Komplikationen zu vermeiden.6
- CT-Angiografie
- bei Verdacht auf mesenteriale, ggf. auch lienale oder renale Durchblutungsstörungen
- großzügige und frühzeitige Indikationsstellung bei V. a. mesenteriale Durchblutungsstörungen
- zur Vermeidung von Zeitverlust bei der Diagnose einer mesenterialen Ischämie8
- ferner indiziert zur Diagnostik sonst nicht aufzufindender Blutungsquellen des Gastrointestinaltraktes und von Nierenverletzungen6
Endoskopie
- Die Endoskopie hat in der Diagnostik des akuten Abdomens keinen zentralen Stellenwert.6
Sonstige Untersuchungen
- Ggf. gynäkologische Untersuchung
- Ggf. diagnostische Laparoskopie
Maßnahmen und Empfehlungen
Indikationen zur Krankenhauseinweisung
- Patient*innen mit einem akuten Abdomen sollten sofort ins Krankenhaus eingewiesen werden.
Patienteninformationen
Patienteninformationen in Deximed
Video
Illustrationen




Quellen
Leitlinien
- Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS). Diagnostik und Therapie von Gallensteinen. AWMF-Leitlinie Nr. 021-008. S3, Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Urologie. Diagnostik, Therapie und Metaphylaxe der Urolithiasis. AWMF-Leitlinie Nr. 043-025. S2k, Stand 2019. www.awmf.org
- Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) und Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie e. V. (DGAV). Divertikelkrankheit/Divertikulitis. AWMF-Leitlinie Nr. 021-020. S3, Stand 2021. www.awmf.org
Literatur
- Lohnstein M, Eras J, Hammerbacher C. Der Prüfungsguide Allgemeinmedizin - Aktualisierte und erweiterte 3. Auflage. Augsburg: Wißner-Verlag, 2018.
- Schaufelberger M, Meer A, Furger P, Derkx H et al. Red Flags - Expertenkonsens - Alarmsymptome der Medizin. Neuhausen am Rheinfall, Schweiz: Editions D&F, 2018.
- Fleischmann T. Fälle Klinische Notfallmedizin - Die 100 wichtigsten Diagnosen. München, Deutschland: Elsevier, 2018.
- Homayounfar K, Müller-Dornieden, A: Akutes Abdomen; in: Becker H, Markus PM (Hrsg.): Allgemein- und Viszeralchirurgie I; Elsevier Urban und Fischer Verlag München 2015; S. 352-360.
- Cervellin G, Mora R, Ticinesi A et al. Epidemiology and outcomes of acute abdominal pain in a large urban Emergency Department: retrospective analysis of 5,340 cases. Ann Transl Med 2016. www.ncbi.nlm.nih.gov
- Lankisch PG, Mahlke R, Lübbers H. Das akute Abdomen aus internistischer Sicht. Deutsches Ärzteblatt 2006. www.aerzteblatt.de
- Sinz S, Schmied BM., Ukegjini K. Diagnostik und Behandlung des akuten Abdomens; Swiss Med Forum. 2021;21(4748):803-809. medicalforum.ch
- Kühn F, Schiergens TS, Klar E. Acute Mesenteric Ischemia; Visc Med. 2020 Aug;36(4):256-262. www.karger.com
- Kreis ME, Edler v. Koch F, Jauch K-W et al. Abklärung des rechtsseitigen Unterbauchschmerzes. Dtsch Arztebl Int 2007. www.aerzteblatt.de
- Braun M. Akute Appendizitis: Moderne Diagnostik und Therapie. Hessisches Ärzteblatt 2016. www.laekh.de
- Téoule P, de Laffolie J. Rolle U, Reißfelder C. Akute Appendizitis im Kindes- und Erwachsenenalter, Dtsch Arztebl Int 2020; 117: 764-74. www.aerzteblatt.de
- Di Saverio et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World Journal of Emergency Surgery. 2020. 15:27. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS). Diagnostik und Therapie von Gallensteinen. AWMF-Leitlinie 021-008, Stand 2017. www.awmf.org
- Gutt C, Schläfer S, Lammert F. Behandlung von Gallensteinleiden. Dtsch Arztebl Int 2020; 117: 148-58. www.aerzteblatt.de
- Deutsche Gesellschaft für Urologie. Diagnostik, Therapie und Metaphylaxe der Urolithiasis. AWMF-Leitlinie Nr. 043-025. S2k, Stand 2019. www.awmf.org
- Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) und Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie e. V. (DGAV). Divertikelkrankheit/Divertikulitis. Stand 2021. AWMF-Leitlinie Nr. 021-020. www.awmf.org
- Vilz TO, Stoffels B, Straßburg C et al. Ileus beim Erwachsenen – Genese, Diagnostik und Therapie. Dtsch Arztebl Int 2017. www.aerzteblatt.de
- Klar et al. Akute mesenteriale Ischämie – ein vaskulärer Notfall. Dtsch Arztebl 2012; 109(14). www.aerzteblatt.de
- Morley EJ, Bracey A, Reiter M, Thode HC Jr, Singer AJ; Association of Pain Location With Computed Tomography Abnormalities in Emergeny Department Patients With Abdominal Pain. J Emerg Med;2020;59(4):485. pubmed.ncbi.nlm.nih.gov
- Jang T, Chauhan V, Cundiff C, Kaji AH. Assessment of emergency physician-performed ultrasound in evaluating nonspecific abdominal pain. Am J Emerg Med. 2014;32(5):457. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Miriam Spitaler, Dr. med. univ., Ärztin für Allgemeinmedizin, Innsbruck/Österreich
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).