Was ist eine transitorische ischämische Attacke (TIA)?
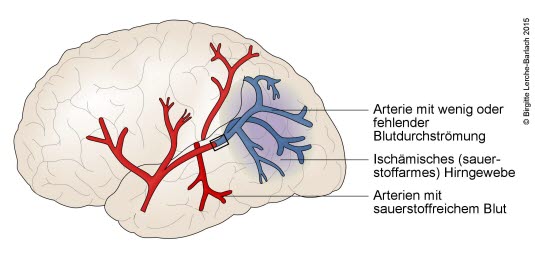
Bei einer transitorischen ischämischen Attacke (TIA) handelt es sich um eine vorübergehende Durchblutungsstörung des Gehirns. Dies führt zu plötzlichen Funktionsausfällen, wie z. B. halbseitigen Lähmungen, Gefühlsstörungen oder Sprachstörungen, die sich nach kurzer Zeit (max. 24 Stunden) vollständig zurückbilden. Umgangssprachlich spricht man gelegentlich von einem „kleinen Schlaganfall“. Zwar hält eine TIA nicht lange an und hinterlässt keine bleibenden Einschränkungen, aber es handelt sich um ein klares Warnzeichen für einen drohenden Schlaganfall. Zur Vorbeugung eines tatsächlichen Schlaganfalls sollten rechtzeitig entsprechende Maßnahmen ergriffen werden.
In Deutschland treten pro Jahr mindestens 80.000 TIA auf.
Symptome und Beschwerden
Die Symptome, die durch eine TIA verursacht werden, dauern normalerweise nur wenige Minuten an und bilden sich nach maximal 24 Stunden komplett zurück. Die Symptome einer TIA gleichen den Funktionsausfällen im Rahmen eines Schlaganfalls:
- Schwäche und Lähmungen einer Körperhälfte
- Gefühlsstörungen, wie z. B. Taubheit einer Körperhälfte
- Sprechstörungen mit verwaschener Sprache (Dysarthrie)
- Störungen des Sprachverständnis oder der Sprachproduktion (Aphasie)
- Reduziertes Gleichgewichtsgefühl und ungeschickte Bewegungen
- Schluckbeschwerden
- Schwierigkeiten beim Erinnern, Denken und beim Lösen von Problemen
- einseitige Veränderungen des Sehvermögens.
Eine TIA kann mehrmals auftreten, und die Symptome müssen nicht immer identisch mit denen der vorherigen Episode sein.
Ursachen
Eine transitorische ischämische Attacke (TIA) beruht auf einer vorübergehenden Durchblutungsstörung mit Minderversorgung in einem Teil des Gehirns. In den meisten Fällen dauert sie nur wenige Minuten an.
Die TIA wird also durch denselben Mechanismus hervorgerufen wie ein Hirninfarkt, ein Schlaganfall, der durch eine Minderdurchblutung im Gehirn entsteht. Im Gegensatz zum Schlaganfall, bei dem es aufgrund einer länger anhaltenden Durchblutungsstörung zum Absterben der Nervenzellen und damit zu bleibenden Schäden am Gehirn kommt, bilden sich die Auswirkungen einer TIA wieder zurück, wenn das Gehirnareal wieder mit Blut versorgt wird. Eine TIA ist jedoch ein klares Warnzeichen für das Risiko eines drohenden Schlaganfalls. Aus diesem Grund sollte eine TIA nicht ignoriert werden.
Der TIA liegen letzlich, wie auch dem Schlaganfall, verschiedene Ursachen zugrunde. oftmals besteht eine Schädigung der großen und/oder kleinen Blutgefäße. Bei der sogenannten Arteriosklerose lagern sich Fett und Kalk an den Gefäßinnenwänden der für die Versorgung des Gehirns verantwortlichen Arterien ab. Dies führt zu einer Verengung der Blutgefäße, was wiederum die Bildung von Blutgerinnseln begünstigt. Ein solches kann mit dem Blut mitgeschwemmt werden, bis es in einem Blutgefäß hängen bleibt und dieses blockiert. Eine andere häufige Ursache ist ein Gerinnsel, das aus dem Herzen stammt. Dort können sich beispielsweise bei unregelmäßigem Herzschlag bei Vorhofflimmern häufiger Gerinnsel (Thromben) bilden.
Risikofaktoren
Die Faktoren, die die Entstehung einer TIA begünstigen, entsprechen im Grunde den Risikofaktoren für einen Schlaganfall:
- Nikotinkonsum
- Bluthochdruck
- Übergewicht und Adipositas
- Hohe Blutfettwerte
- Diabetes mellitus
- Hoher Alkoholkonsum
- Fortgeschrittenes Alter
- Bewegungsmangel
- Ungesunde Ernährung
- Stress
- Depression
- Behandlung mit Östrogenen
- Vorhofflimmern
- Arteriosklerose, v. a. an der Halsschlagader (Karotisstenose)
- Früherer Schlaganfall oder TIA.
Einige dieser Faktoren können durch Veränderung der Lebensgewohnheiten oder eine Kontrolle und Behandlung verschiedener Grunderkrankungen günstig beeinflusst werden. Insbesondere nach einer TIA sollten Maßnahmen ergriffen werden, um einem manifesten Schlaganfall vorzubeugen.
Wann sollten Sie ärztlichen Rat suchen?
Kontaktieren Sie umgehend eine Ärztin/einen Arzt, wenn Sie bei sich oder Angehörigen Symptome oder Anzeichen einer TIA vermuten. Wie bei einem Schlaganfall weisen viele Betroffene Symptome auf, die mit dem sog. FAST-Schnelltest auch von medizinischen Laien erkannt werden können. Die Abkürzung FAST steht für die englischen Worte Face (Gesicht), Arms (Arme), Speech (Sprache) und Time (Zeit):
FAST-Test
Face (Gesicht) – Bitten Sie die betroffene Person zu lächeln. Ist das Gesicht einseitig verzogen?
Arms (Arme) – Fordern Sie die betroffene Person auf, beide Arme gleichzeitig zu heben, die Handflächen nach oben zu drehen, und die Arme so für einige Sekunden zu halten. Sinkt ein Arm ab?
Speech (Sprache) – Bitten Sie die betroffene Person einen einfachen Satz nachzusprechen. Ist sie dazu nicht in der Lage, oder ist die Aussprache undeutlich?
Time (Zeit) – Sollte die betroffene Person mit einer der genannten Aufgaben Probleme haben, zählt jede Minute! Je schneller die Person behandelt wird, desto geringer sind die zu erwartenden Folgeschäden. Rufen Sie in diesem Fall den Notruf 112!
Diagnostik
Typisch für eine transitorische ischämische Attacke (TIA) sind der plötzliche Beginn und die kurze Dauer der Symptome. Häufig sind Betroffene beim Kontakt mit Ärzt*innen bereits wieder beschwerdefrei. Die Diagnose wird daher oft nur anhand der geschilderten Ereignisse gestellt. Die ärztliche Untersuchung ist mitunter komplett unauffällig, weswegen eine gute Schilderung der vorübergehenden Beschwerden sehr wichtig ist.
Bei einigen Patient*innen lassen sich nach einer TIA allerdings klare Anzeichen für eine mögliche Schlaganfallursache, z. B. eine Gefäßverengung entdecken. In der Regel handelt es sich dabei um die Halsschlagadern (Karotisstenose). Nach einer TIA oder einem Schlaganfall werden in der Regel einige Untersuchungen durchgeführt, um die Ursache zu klären.
- Computertomografie (CT) oder Magnetresonanztomografie (MRT) des Gehirns: Diese Untersuchungen erfolgen bei Patient*innen, bei denen eine TIA zum ersten Mal auftritt oder ein Schlaganfall als Ursache der Symptome infrage kommt. Mithilfe der bildgebenden Untersuchung soll auch ausgeschlossen werden, dass die Symptome von einer anderen Erkrankung des Gehirns herrühren.
- Langzeit-EKG oder Monitorüberwachung: Der Herzrhythmus wird über eine längere Zeit aufgezeichnet, um ein mögliches Vorhofflimmern als Ursache der TIA festzustellen.
- Ultraschalluntersuchung der Halsgefäße: Mittels Ultraschall lässt sich feststellen, ob eine Verengung (Stenose) in einer der beiden vorderen Halsarterien (Karotisarterien) vorliegt.
- Echokardiografie: Bei der Echokardiografie wird das Herz mittels Ultraschall untersucht. Sie wird für die Suche nach Blutgerinnseln im Herzen, die sich lösen und mit dem Blutstrom ins Hirn gelangen können, und anderen Herzveränderungen wie z. B. Herzklappenfehlern verwendet. Man unterscheidet eine Echokardiografie über die Brustwand (transthorakal) und eine Schluckechokardiografie (transösophageal).
Therapie
Nach einer TIA wird nach der Ursache für die Erkrankung gesucht und nach Möglichkeit behoben. Die Behandlung zielt also darauf ab, einen Schlaganfall und andere Gefäßerkrankungen zu verhindern. In einigen Fällen ist dazu eine medikamentöse Therapie oder sogar eine operative Behandlung an der Halsschlagader nötig.
Medikamentöse Therapie
Verschiedene Medikamente können das Risiko eines Schlaganfalls nach einer TIA senken. Welches Medikament im jeweiligen Fall zum Einsatz kommt, hängt von der Ursache der TIA ab. Die häufigen Arzneimittelgruppen sind:
Wirkstoffe, die die Verklumpung von Blutplättchen verhindern (Thrombozytenaggregationshemmer)
Diese Medikamente verhindern, dass sich die Blutplättchen im Blut verklumpen und Blutgerinnsel ausbilden. Der gängigste Wirkstoff dieser Gruppe ist die Acetylsalicylsäure oder ASS. Für Patient*innen, die keine Acetylsalicylsäure vertragen, kommt Clopidogrel als Alternative infrage. Bei Hochrisikokonstellationen kann auch eine vorübergehende (bis zu 3 Wochen) Kombination beider Medikamente genutzt werden, um das Risiko für Schlaganfälle weiter zu senken.
Gerinnungshemmende Medikamente (Antikoagulanzien)
Oft eingesetzte Wirkstoffe dieser Gruppe sind Cumarine wie z. B. Phenprocoumon und einige neuere Präparate. Sie beeinflussen die Gerinnungsfaktoren im Blut und verhindern auf diesem Wege die Blutgerinnung. Derartige Medikamente werden häufig bei Vorhofflimmern eingesetzt.
Vorbeugung
Einer TIA oder einem Schlaganfall kann vorgebeugt werden, indem die entscheidenden Risikofaktoren kontrolliert werden. Viele davon hängen mit den Lebensgewohnheiten zusammen. Folgende Maßnahmen können das Risiko effektiv senken:
- Rauchen: Rauchen ist einer der zentralen Risikofaktoren für Schlaganfälle und sollte komplett beendet werden. Zur Entwöhnung stehen verschiedene Unterstützungsangebote zur Verfügung.
- Bewegung: Schon leichtes körperliches Ausdauertraining, beispielsweise durch Spaziergänge und Fahrradfahren, beugt Schlaganfällen vor. Auch intensiveres Ausdauertraining und Krafttraining sind empfehlenswert.
- Ernährung: Eine ausgewogene Ernährung kann das Risiko reduzieren. Empfohlen werden frisches Obst und Gemüse, ausreichend Ballaststoffe, wenig Salz und einmal pro Woche Fisch.
- Übergewicht: Bei starkem Übergewicht wirkt sich eine Gewichtsabnahme positiv auf das Schlaganfallrisiko aus.
- Alkohol: Als Grenze für den gefährlichen Alkoholkonsum gelten bei Frauen 1 Glas, bei Männern 2 Gläser alkoholhaltiger Getränke pro Tag.
- Blutdruck: Eine Kontrolle des Blutdrucks kann sinnvoll sein. Bluthochdruck ist in der Regel asymptomatisch und lässt sich oftmals nur durch regelmäßige Blutdruckmessungen nachweisen. Der Blutdruck kann mit Medikamenten gesenkt werden.
- Grunderkrankungen: Andere Krankheiten wie Herzerkrankungen, Fettstoffwechselstörungen mit erhöhten Blutfetten und Diabetes mellitus erhöhen das Risiko für Schlaganfälle. Durch optimale Behandlung und regelmäßige Kontrolluntersuchungen dieser Erkrankungen lässt sich das Schlaganfallrisiko senken.
Prognose
Bei einer transitorischen ischämischen Attacke (TIA) gehen die Symptome innerhalb von 24 Stunden vollständig zurück.
Nach einer TIA ist das Risiko für einen Schlaganfall erhöht. Laut einer neueren Studie tritt bei 5 % der Betroffenen innerhalb eines Jahres ein Schlaganfall auf.
Weitere Informationen
- Schlaganfall
- Schlaganfall, Risikofaktoren und Vorbeugung
- Schlaganfall, Störungen der Wahrnehmung
- Schlaganfall, Notfalltherapie
- Schlaganfall, Therapieplan
- Schlaganfalltherapie – Was können Patienten und Angehörige tun?
- Schlaganfall, Rehabilitation
- Schlaganfall, Maßnahmen in der Rehabilitation
- Schlaganfall, Vorbereitung auf die Krankenhausentlassung
- Arteriosklerose mit Verengung der Halsschlagadern (Karotisststenose)
- Arteriosklerose
- Vorhofflimmern und Vorhofflattern
- Rauchen schadet Ihrer Gesundheit
- Warum sollten Sie das Rauchen aufgeben, und wie gelingt es?
- Übergewicht und Adipositas
- Bluthochdruck
- Hohe Blutfettwerte
- Diabetes mellitus
- Alkohol – Missbrauch oder Abhängigkeit?
- Schlaganfall und TIA – Informationen für ärztliches Personal
- Schlaganfall, Rehabilitation – Informationen für ärztliches Personal
- Stiftung Deutsche Schlaganfall-Hilfe
Autor*innen
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
- Jonas Klaus, Arzt in Weiterbildung, Neurologie, Freiburg im Breisgau
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Schlaganfall und TIA. References are shown below.
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin. Schlaganfall. AWMF-Leitlinie Nr. 053-011, Stand 2020. www.awmf.org
- Busch M, Schienkiewitz A, Nowossadeck E, et al. Prävalenz des Schlaganfalls bei Erwachsenen im Alter von 40 bis 79 Jahren in Deutschland. Bundesgesundheitsbl 2013; 56: 656-660. doi:10.1007/s00103-012-1659-0 DOI
- Stahmeyer J, Stubenrauch S, Geyer S, et al. Häufigkeit und Zeitpunkt von Rezidiven nach inzidentem Schlaganfall. Dtsch Arztebl Int 2019; 116: 711-717. www.aerzteblatt.de
- Robert Koch-Institut (Hrsg). Gesundheit in Deutschland 2015. Gesundheitsberichterstattung des Bundes. Gemeinsam getragen von RKI und Destatis. www.rki.de
- Groß N, Erbguth F. Könnte es ein Schlaganfall sein? CME 2017; 14: 9-23. doi:10.1007/s11298-017-5978-1 DOI
- Kolominsky-Rabas PL, Heuschmann PU, Marschall D et al. Lifetime cost of ischemic stroke in Germany: results and national projections from a population-based stroke registry: the Erlangen Stroke Project. Stroke 2006; 37: 1179-83. www.ncbi.nlm.nih.gov
- Luengo-Fernandez R, Violato M, Candio P, et al. Economic burden of stroke across Europe: A population-based cost analysis. Eur Stroke J 2020; 5: 17-25. doi:10.1177/2396987319883160 DOI
- Diener HC, Grond M. Embolic Stroke of Undetermined Source. Cardiovasc 2018; 18: 38-40. doi:10.1007/s15027-018-1405-0 DOI
- Böttger P, Grond M, Lemm H, et al. 10 Kernaussagen zum Embolic Stroke of Undetermined Source und kryptogenen Schlaganfall. Med Klin Intensivmed Notfmed 2018; 113: 664–671. www.springermedizin.de
- Adams H Jr, Bendixen B, Kappelle L, et al. Classification of subtype of acute ischemic stroke. Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment. Stroke 1993;24:35-41. pubmed.ncbi.nlm.nih.gov
- Küpper C, Heinrich J, Müler K, et al. Der akute Schlaganfall. MMW - Fortschritte der Medizin 2019; 51: 22-28. doi:10.1007/s15006-019-0008-8 DOI
- Berlit P. Schlaganfall: Differenzialdiagnostische Übersicht. eMedpedia. Zugriff 17.07.22. www.springermedizin.de
- Hossmann K. Pathophysiological basis of translational stroke research. Folia Neuropathol 2009; 47: 213-227. www.termedia.pl
- Heiss W. The Pathophysiology of Ischemic Stroke Studied by Radionuclide Imaging. J Neurol Neuromedicine 2016; 1: 22-28. www.jneurology.com
- Kuriakose D, Xiao Z. Pathophysiology and Treatment of Stroke: Present Status and Future Perspectives. Int J Mol Sci 2020; 21: 7609. doi:10.3390/ijms21207609 DOI
- Easton J, Albers G, Caplan L, et al. Discussion: Reconsideration of TIA terminology and definitions. Neurology. 2004; 62: 29-34. pubmed.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Neurologie, Deutsche Schlaganfall-Gesellschaft. Akuttherapie des ischämischen Hirninfarktes. AWMF-Leitlinie Nr. 030-046. Stand 2021. www.awmf.org
- Gudmundsson L, Scher A, Aspelund T et al. Migraine with aura and risk of cardiovascular and all cause mortality in men and women: prospective cohort study. BMJ 2010;341:c3966. www.bmj.com
- Boehme A, Esenwa C, Elkind M. Stroke Risk Factors, Genetics, and Prevention. Circ Res 2017; 120: 472-495. doi:10.1161/CIRCRESAHA.116.308398 DOI
- O'Donnell MJ, Xavier D, Liu L, et al. Risk factors for ischaemic and intracerebral haemorrhagic stroke in 22 countries (the INTERSTROKE study): a case control study. Lancet 2010; 376: 112-23. pubmed.ncbi.nlm.nih.gov
- Lakatos L, Christ M, Müller M, et al. „Stroke mimics“ – Differenzialdiagnose des Schlaganfalls in der Notfallmedizin. Notfall Rettungsmed 2021; 24: 990–996. doi:10.1007/s10049-021-00877-x DOI
- Schuler L, Bolognese M, Lakatos L. Strukturierte Erkennung von Patienten mit Schlaganfall in der Notfallsituation. Notfall Rettungsmed 2021; 24: 984-989. doi:10.1007/s10049-021-00916-7 DOI
- Kraft P, Nasri S, Dreikorn M. Diagnostik und Akuttherapie des ischämischen Schlaganfalls. DNP - Die Neurologie und Psychiatrie 2019; 20: 28-32. doi:10.1007/s15202-019-2118-7 DOI
- Stroke Unit Trialists' Collaboration. Organised inpatient (stroke unit) care for stroke. Cochrane Database Syst Rev. 2013 Sep 11;9:CD000197. pubmed.ncbi.nlm.nih.gov
- Berkhemer OA, Fransen PSS, van den Berg LA, et al. A randomized trial of intraarterial treatment for acute ischemic stroke. N Engl J Med 2014. doi:10.1056/NEJMoa1411587 DOI
- Goyal M, Demchuk AM, Menon BK, et al for the ESCAPE Trial Investigators. Randomized assessment of rapid endovascular treatment of ischemic stroke. N Engl J Med 2015. doi:10.1056/NEJMoa1414905 DOI
- Campbell BCV, MitchellPJ, Kleinig TJ, et al for the EXTEND-IA Investigators. Endovascular therapy for ischemic stroke with perfusion-imaging selection. N Engl J Med 2015. doi:10.1056/NEJMoa1414792 DOI
- Jovin TG, Chamorro A, Cobo E, et al. Thrombectomy within 8 Hours after Symptom Onset in Ischemic Stroke. N Engl J Med 2015. doi:DOI: 10.1056/NEJMoa1503780 DOI
- Deutsche Gesellschaft für Neurologie, Deutsche Schlaganfall-Gesellschaft. Sekundärprophylaxe ischämischer Schlaganfall und transitorische ischämische Attacke – Teil 1: Plättchenhemmer, Vorhofflimmern, Hypercholesterinämie und Hypertonie. AWMF-Leitlinie Nr. 030-133. Stand 2022. dgn.org
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin: Neue Thrombozyten-Aggregationshemmer. Einsatz in der Hausarztpraxis. DEGAM-Leitlinie. AWMF-Leitlinie Nr. 053-041. S2e. Stand 2019 www.awmf.org
- Ge F, Lin H, Liu Y et al. Dual antiplatelet therapy after stroke or transient ischaemic attack – how long to treat? The duration of aspirin plus clopidogrel in stroke or transient ischaemic attack: a systematic review and meta-analysis Eur J Neurol. 2016;23:1051-7. pubmed.ncbi.nlm.nih.gov
- Johnston C, Amarenco P, Albers G et al for the SOCRATES Steering Committee and Investigators. Ticagrelor versus Aspirin in acute stroke or transient ischemic attack. N Engl J Med 2016;375:35-43. www.nejm.org
- Johnston C, Amarenco P, Denison H, et al. for the THALES Investigators. Ticagrelor and aspirin or aspirin alone in acute ischemic stroke or TIA. N Engl J Med 2020;383:207-17. www.nejm.org
- Amarenco P, Bogousslawsky J, Callahan A, et al. The Stroke Prevention by Aggressive Reduction in Cholesterol Levels (SPARCL) Investigators. N Engl J Med 2006;549:59. www.nejm.org
- Furberg C, Wright J, Davis B et al for the ALLHAT officers. Major outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blocker vs diuretic. JAMA 2002;288:2981-97. pubmed.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Allgemeinmedizin (DEGAM). Leitlinie: Hausärztliche Risikoberatung zur kardiovaskulären Prävention. S3, Stand 2017 www.awmf.org
- Deutsche Gesellschaft für Neurologie, Deutsche Schlaganfall-Gesellschaft. Sekundärprophylaxe ischämischer Schlaganfall und transitorische ischämische Attacke – Teil 2: Lebensstil, arterielle Stenosen, andere Antithrombotika-Indikationen, Hormone, Diabetes mellitus, Schlafapnoe. AWMF-Leitlinie Nr. 030-143. Stand 2022. dgn.org
- Siegmar N, von Büdigen H. Lebenserwartung und Prognose nach einem Schlaganfall. Schlaganfall Begleitung, Zugriff 01.08.22. schlaganfallbegleitung.de
- Jauch E. Ischemic stroke. Medscape, updated Jul 14, 2022. Zugriff 01.08.22 emedicine.medscape.com
- Prognose und Verlauf bei Schlaganfall. Neurologen und Psychiater im Netz. Zugriff 01.08.22. www.neurologen-und-psychiater-im-netz.org
- Kunz J, von Büdigen H. Schlaganfall-Nachsorge. Zugriff 01.08.22. schlaganfallbegleitung.de