Hintergrund
Bei einem Herzinfarkt kommt es durch einen Gefäßverschluss zu einer Unterversorgung eines Teils des Herzmuskels mit Sauerstoff. Wird das Gefäß nicht rechtzeitig wiedereröffnet, so stirbt der betroffene Teil der Herzmuskulatur ab und wird durch Bindegewebe ersetzt. Bindegewebe ist jedoch für den Herzmuskel sozusagen nutzlos, weil es nicht kontrahieren, sich also nicht zusammenziehen (pumpen) kann. In der Akutphase eines Herzinfarkts ist ein Behandlungsziel deshalb, die Durchblutung schnellstmöglich wieder herzustellen und auf diese Weise den Schaden am Herzen zu begrenzen. Die betroffene Person soll daher sofort in ein Krankenhaus gebracht werden, in dem eine sog. perkutane Koronarintervention durchgeführt werden kann, bei der das verengte Blutgefäß eröffnet wird.
Die Thrombolyse
Eine andere Möglichkeit, ein Gefäß wiederzueröffnen, ist die Auflösung des Blutgerinnsels, das das Gefäß verstopft, mithilfe von Medikamenten. Diese Methode wird auch Thrombolyse genannt. Eine Thrombolyse erfolgt jedoch heutzutage in der Regel nur noch, wenn es für die Person mit Herzinfarkt unmöglich ist, rasch genug (innerhalb von weniger als 2 Stunden) eine Klinik mit Herzkatheterlabor zu erreichen. Da ein Kathetereingriff erfolgversprechender ist als die Thrombolyse, wird für die Patient*innen nach zunächst erfolgter Thrombolyse möglichst anschließend (innerhalb von 24 Stunden) eine Herzkatheteruntersuchung organisiert.
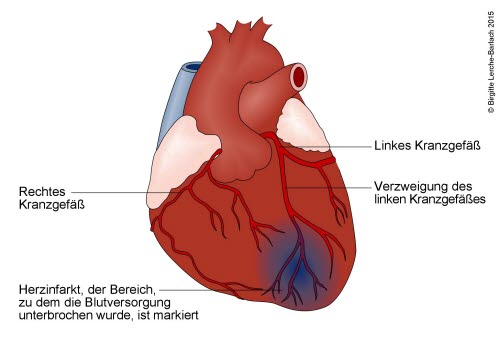
Wie funktioniert eine Thrombolyse?
Bei einer Thrombolyse werden den Patient*innen über ein Blutgefäß Medikamente verabreicht, die Blutgerinnsel auflösen. Dies ist umso erfolgreicher, je früher die Medikamente gegeben werden. Idealerweise sollte mit der Behandlung nur wenige Minuten bis maximal 6 Stunden nach Auftreten der ersten Symptome begonnen werden. Nach 12 Stunden oder mehr ist eine Thrombolyse oft kaum noch effektiv – das entsprechende Herzmuskelgewebe ist bereits endgültig geschädigt.
Die Vorteile der Thrombolyse-Therapie müssen abgewogen werden gegen ihre Nebenwirkungen bzw. Risiken. Nach Thrombolyse treten gehäuft Blutungen auf. Patient*innen, die in der Vergangenheit schon eine Hirnblutung hatten oder vor Kurzem operiert wurden, werden aus diesem Grund grundsätzlich nicht mittels Thrombolyse behandelt.
Die Thrombolyse-Therapie, also das Auflösen eines vorhandenen Blutgerinnsels (Thrombus), darf dabei nicht verwechselt werden mit Medikamenten, die die Bildung von Blutgerinnseln vorbeugend verhindern sollen. Zur Thrombolyse werden daher auch andere Medikamente eingesetzt als zur Gerinnungshemmung (hier z. B. Blutplättchenhemmer und andere Gerinnungshemmer). Thrombolytika kommen heutzutage eher zur Therapie eines Schlaganfalls oder einer Lungenembolie zum Einsatz.
Die Thrombolyse bei Patient*innen mit Herzinfarkt hingegen wurde in den letzten Jahren wie oben erwähnt weitgehend durch eine notfallmäßige Herzkatheteruntersuchung abgelöst, da die Wiedereröffnung der betroffenen Gefäße hierbei häufiger gelingt und die Nebenwirkungen geringer sind. In Situationen, in denen das nächste Krankenhaus nicht rechtzeitig zu erreichen ist, ist die Thrombolyse aber nach wie vor die Therapie der Wahl.
Weitere Informationen
- Herzinfarkt
- Thrombolyse bei Herzinfarkt – Informationen für ärztliches Personal
Autorin
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Thrombolyse bei ACS (STEMI). References are shown below.
- McNamara RL, Wang Y, Herrin J, et al, for the NRMI Investigators. Effect of door-to-balloon time on mortality in patients with ST-segment elevation myocardial infarction. J Am Coll Cardiol 2006; 47: 2180-6. www.ncbi.nlm.nih.gov
- De Luca G, Biondi-Zoccai G, Marino P. Transferring patients with ST-segment elevation myocardial infarction for mechanical reperfusion: a meta-regression analysis of randomized trials. Ann Emerg Med 2008; 52: 665-76. www.ncbi.nlm.nih.gov
- Ibanez B, James S, Agewall S, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. Eur Heart J 2018; 39: 119–177. doi:10.1093/eurheartj/ehx393 DOI
- Kelm M, Kastrati A, Nef H, et al. Kommentar zu den Leitlinien 2017 der Europäischen Gesellschaft für Kardiologie (ESC) zur Therapie des akuten Herzinfarktes bei Patienten mit ST-Streckenhebung. Kardiologe 2018; 12: 145-149. doi:10.1007/s12181-018-0237-6 DOI
- Thygesen K, Alpert J, Jaffe A, et al. Third universal definition of myocardial infarction. Eur Heart J 2012; 33: 2551–2567. doi:10.1093/eurheartj/ehs184 DOI