Allgemeine Informationen
- Beim Bluthochdruck (arterielle Hypertonie) ist der Druck in den arteriellen Blutgefäßen des Körpers erhöht.
- Der Blutdruck sollte unterhalb eines Wertes von 140/90 mmHg liegen, darüber spricht man von Bluthochdruck.
- Bluthochdruck ist oftmals asymptomatisch, d. h., die Betroffenen verspüren keine Beschwerden.
- Bei längerfristig erhöhtem Blutdruck besteht ein erhöhtes Risiko für verschiedene schwere Erkrankungen. Daher ist das Behandlungsziel bei Bluthochdruck, das Risiko für Herz-Kreislauf-Erkrankungen zu verringern.
- Für primären/essenziellen Bluthochdruck sind die Ursachen nicht vollständig geklärt. Erbliche Veranlagung, Übergewicht, Alkohol, Rauchen, Ernährung und evtl. Stress können bei der Entstehung von Bluthochdruck von Bedeutung sein. Bei einigen Patient*innen (etwa 10 %) kommt es zu einem Bluthochdruck infolge anderer Krankheiten (z. B. der Niere); dies wird als sekundärer Bluthochdruck bezeichnet.
- Übergewicht und Rauchen erhöhen das Risiko für die Entstehung von Herz-Kreislauf-Erkrankungen zusätzlich erheblich.
- Gesunde Ernährung, regelmäßige Bewegung und körperliche Aktivität gelten als effektive Maßnahmen, um einem erhöhten Blutdruck entgegenzuwirken. Verschiedene Medikamente werden ebenfalls eingesetzt, um den Blutdruck wirksam zu senken.
Was können Sie selbst tun?
Beim Bluthochdruck (arterielle Hypertonie) ist der Druck in den arteriellen Blutgefäßen des Körpers erhöht. Bluthochdruck ist normalerweise kein akut gefährlicher Zustand. Ausnahmen sind plötzliche extrem hohe Blutdruckwerte; diese können zu Sehstörungen, Kopfschmerzen, Nasenbluten führen oder auch akut schwere Komplikationen verursachen.
Ist der Blutdruck nicht deutlich erhöht, zeigen sich zu Beginn in der Regel keine Symptome. Dennoch wirkt sich Bluthochdruck langfristig äußerst schädlich auf die Gesundheit aus.
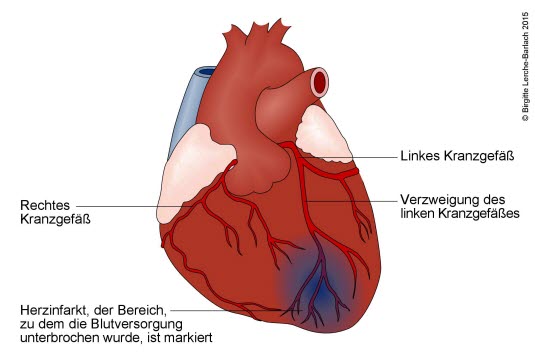
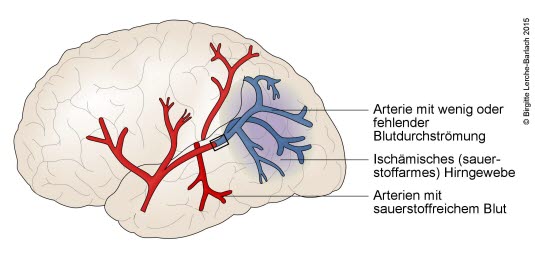
Die schädlichen Auswirkungen auf die Blutgefäßwände entwickeln sich schleichend und über mehrere Jahre unbemerkt, bis es durch die zunehmende Gefäßschädigung plötzlich zu lebensgefährlichen Komplikationen wie Herzinfarkt oder Schlaganfall kommen kann (siehe Abbildungen). Auch Nierenfunktionsstörungen bzw. Nierenversagen, Sehstörungen und chronische Durchblutungsstörungen der Extremitäten können Folge von lang anhaltendem Bluthochdruck sein. Bluthochdruck zählt heutzutage zu den größten Gesundheitsproblemen der westlichen Welt und ist eng mit sogenannten Lebensstil-Erkrankungen wie Diabetes mellitus und Übergewicht/Adipositas verbunden. Unbehandelt geht ein längerfristig erhöhter Blutdruck mit einem erhöhten Risiko für ernste und lebensbedrohliche Erkrankungen einher und führt zu verminderter Lebensqualität sowie geringerer Lebenserwartung.
 |
 |
Glücklicherweise gibt es mehrere Maßnahmen, mit denen Sie den schädlichen Auswirkungen von Bluthochdruck auf den Körper effektiv entgegenwirken können. Oftmals bedarf es einer medikamentösen Therapie, um den Blutdruck zu senken. Mindestens ebenso wichtig sind allerdings die Maßnahmen, die Sie selbst ergreifen können. Eine grundlegende Änderung der Lebensgewohnheiten wird in jedem Fall empfohlen.
Da die meisten Patient*innen mit Bluthochdruck keinerlei Beschwerden haben und sich daher auch nicht krank fühlen, kann es mitunter schwer sein, sich zu einer Behandlung und einer Änderung der Lebensgewohnheiten zu motivieren. Denken Sie in diesem Fall immer daran, dass Sie Ihre Chance auf ein längeres Leben und eine höhere Lebensqualität deutlich erhöhen können, wenn Sie es schaffen, bestimmte Lebensgewohnheiten dauerhaft zu ändern.
Allgemeines zur Behandlung von Bluthochdruck
Zunächst einmal ist es wichtig, den Blutdruck genau zu messen. Dabei weisen viele Menschen in der Arztpraxis etwas höhere Blutdruckwerte auf als bei der Messung zu Hause. Deshalb empfehlen Ärzt*innen bei Verdacht auf Bluthochdruck regelmäßige Messungen in der Praxis und zu Hause oder auch eine Langzeitmessung über 24 Stunden. Ziel ist es, den Blutdruck mindestens in einem Bereich unter 140/90 mmHg (Werte zu Hause < 135/90 mmHg) zu halten, bei Menschen < 65 Jahre gelten niedrigere Zielwerte von 120–129 mmHg. Dabei wird der erste Wert als systolischer, der zweite Wert als diastolischer Blutdruck bezeichnet.
Ziel der Behandlung von Bluthochdruck ist es, durch Senkung der Blutdruckwerte das Risiko für Herz-Kreislauf-Erkrankungen und einen verfrühten Tod zu minimieren. Bluthochdruck ist dabei lediglich einer von mehreren Risikofaktoren. Weitere Faktoren, die das Risiko von Herz-Kreislauf-Erkrankungen entscheidend beeinflussen, sind Adipositas, Rauchen, Bewegungsmangel und zu hohe Blutfettwerte. Gemeinsam werden sie unter dem Oberbegriff „Risikofaktoren für Herz-Kreislauf-Erkrankungen“ zusammengefasst.
Um das Risiko für Herz-Kreislauf-Erkrankungen zu minimieren, sollten so viele Risikofaktoren wie möglich ausgeschaltet oder begrenzt werden. Die Behandlung von Bluthochdruck umfasst daher weit mehr als nur die Blutdrucksenkung durch Medikamente. Mindestens ebenso wichtig sind eine gesunde Ernährung mit viel Obst und Gemüse, Fisch und wenig Fett sowie regelmäßige körperliche Bewegung (mit dem Ziel eines gesunden Körpergewichts), Einschränkung des Alkoholkonsums (Männer: < 20–30 g Alkohol/Tag; Frauen: < 10–20 g Alkohol/Tag) und Rauchverzicht.
Wer unter leicht bis mäßig erhöhtem Blutdruck leidet und keine anderen Risikofaktoren für Herz-Gefäßkrankheiten aufweist, dem wird in der Regel zunächst eine Änderung von Ernährung, körperlicher Bewegung etc. empfohlen. Bestehen jedoch ein deutlicher Bluthochdruck und/oder Risikofaktoren für Gefäßkrankheiten oder bereits manifeste Krankheiten der Gefäße, Niere oder andere, wird wahrscheinlich gleich auch eine medikamentöse Therapie angeraten. Auch wenn man Medikamente verschrieben bekommt, ist es zusätzlich sehr hilfreich und wichtig, die hier genannten Ratschläge umzusetzen. Im Verlauf sollte man den Blutdruck regelmäßig selbst messen oder messen lassen, um den Erfolg der Maßnahmen zu überprüfen.
Ernährung
Eine gesunde Ernährung ist für jeden Menschen wichtig und v. a. bei Bluthochdruck von Bedeutung. Über die Nahrungsaufnahme wird der Körper mit lebensnotwendigen Vitaminen und Mineralien versorgt.
Eine gesunde Ernährung sollte abwechslungsreich und ausgewogen sein. Zu den Nahrungsmitteln, die sich besonders vorteilhaft auf die Gesundheit auswirken und somit vor Herz-Kreislauf-Erkrankungen schützen können, zählen v. a. Obst, Gemüse, Nüsse und ungesättigte Fettsäuren (z. B. Olivenöl). Auch Fisch ist sehr gesund, und fettarme Milchprodukte sind in Maßen zu empfehlen. Zu den Lebensmitteln, die das Risiko für Herz-Kreislauf-Erkrankungen erhöhen können, gehören Zucker, Fett, rotes Fleisch und Molkereiprodukte mit hohem Fettanteil.
Neben den allgemeinen Empfehlungen zu gesunder Ernährung sollten Personen mit Bluthochdruck zudem insbesondere darauf achten, ihren Salzkonsum zu reduzieren. Anzustreben ist eine Menge von < 5 g Speisesalz pro Tag.
Die Nahrungsaufnahme dient auch der Regulierung des Körpergewichts. Übersteigt die Energiezufuhr über die Nahrungsaufnahme den täglichen Bedarf, so werden überschüssige Nährstoffe vom Körper in Form von Fett gespeichert.
Gewichtsreduktion
Übergewicht ist ein entscheidender Risikofaktor für Herz-Kreislauf-Erkrankungen. Außerdem wirkt sich das Gewicht direkt auf den Blutdruck aus. Adipositas führt zu einer Erhöhung des Blutdrucks und stellt eine große Belastung für das Herz dar. Eine der wichtigsten Maßnahmen für die eigene Gesundheit und Lebensqualität ist daher die langfristige Vermeidung von Übergewicht und Adipositas.
Eine Gewichtsreduktion sollte stets kontrolliert geschehen. Regelmäßige Bewegung und körperliche Aktivität sind wichtig, aber auch eine gewisse Reduktion der Nahrungsaufnahme ist erforderlich. Insbesondere sollten zucker- und fetthaltige Lebensmittel gemieden werden.
Als Grenzwert kann gelten: ein Body Mass Index (BMI) von < 30 kg/m2 und ein Taillenumfang von < 102 cm (Männer) bzw. < 88 cm (Frauen). Zu empfehlen ist jedoch ein BMI von 20–25 kg/m2 sowie ein Taillenumfang von < 94 cm bzw. < 80 cm.
Rauchverzicht
Rauchen geht mit einer enormen Gefahr für die Gesundheit eines jeden Menschen einher und stellt einen wesentlichen Risikofaktor für Herz-Kreislauf-Erkrankungen dar. Außerdem bringt der Nikotinkonsum eine Menge weiterer gefährlicher Konsequenzen mit sich (darunter v. a. Lungenkrebs). Raucher*innen haben zudem insgesamt eine kürzere Lebenserwartung sowie eine geringere Lebensqualität als Nichtraucher*innen. Weitere Informationen zum Thema Rauchverzicht finden Sie hier: Warum sollten Sie das Rauchen aufgeben, und wie gelingt es?
Regelmäßige körperliche Bewegung
Tägliche körperliche Aktivität wirkt sich besonders vorteilhaft auf die Gesundheit aus. Regelmäßige Bewegung verringert das Risiko für Herz-Kreislauf-Erkrankungen und steigert überdies bei den meisten Menschen das allgemeine Wohlbefinden.
Sie müssen nicht besonders hart oder intensiv trainieren, um positive Ergebnisse zu erzielen. Leichte bis mäßige körperliche Aktivität genügt vollkommen. Als Ausdauertraining sollten Sie so oft wie möglich, idealerweise täglich, z. B. spazieren gehen oder Rad fahren. Günstig ist es, sich an 5–7 Tagen pro Woche jeweils mindestens 30 Minuten lang mäßig intensiv körperlich zu bewegen. Auch durch ein 2- bis 3-mal wöchentliches Fitnesstraining mit mäßiger Belastungsintensität lässt sich der Blutdruck bei vielen Menschen senken.
Alkohol in Maßen
Alkohol kann zu einer Erhöhung des Blutdrucks führen, weshalb Personen mit Bluthochdruck täglich nicht mehr als 1–2 Einheiten Alkohol zu sich nehmen sollten. Diese Menge entspricht ungefähr einem Bier (0,5 l), 1–2 Gläsern Wein oder einem Cocktail.
Weitere Informationen
- Bluthochdruck
- Bluthochdruck, Behandlung
- Bluthochdruck, medikamentöse Behandlung
- Bluthochdruck, Ursachen
- Bluthochdruck, Symptome
- Bluthochdruck, Untersuchungen und Diagnose
- Bluthochdruck, Komplikationen
- Akute Probleme bei schwerem Bluthochdruck (hypertensiver Notfall)
- Augenschäden bei Bluthochdruck
- Blutdruckmessung über 24 Stunden
- Rauchen schadet Ihrer Gesundheit
- Warum sollten Sie das Rauchen aufgeben, und wie gelingt es?
- Körperliche Aktivität, Empfehlungen
- Übergewicht und Adipositas
- Übergewicht und Gewichtsabnahme
- Hohe Blutfettwerte
- Ratschläge für eine ausgewogene Ernährung
- Arterielle Hypertonie – Informationen für ärztliches Personal
- Sekundäre arterielle Hypertonie – Informationen für ärztliches Personal
Autor*innen
- Markus Plank, MSc BSc, Medizin- und Wissenschaftsjournalist, Wien
- Susanne Meinrenken, Dr. med., Bremen
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Hypertonie, arterielle. References are shown below.
- Lohnstein M, Eras J, Hammerbacher C. Der Prüfungsguide Allgemeinmedizin - Aktualisierte und erweiterte 3. Auflage. Augsburg: Wißner-Verlag, 2018.
- Messerli FH, Williams B, Ritz E. Essential hypertension. Lancet 2007; 370: 591-603. PubMed
- Williams B, Mancia G, Spiering W, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018; 39: 3021-3104. doi:10.1093/eurheartj/ehy339 DOI
- Neuhauser H, Thamm M. Blutdruckmessung im Kinder- und Jugendgesundheitssurvey (KiGGS). Bundesgesundheitsbl - Gesundheitsforsch - Gesundheitsschutz 2007; 50: 728-735. doi:10.1007/s00103-007-0234-6 DOI
- Lurbe E, Agabiti-Rosei E, Cruickshank J, et al. 2016 European Society of Hypertension guidelines for the management of high blood pressure in children and adolescents.. J Hypertens 2016; 34: 1887-1920. doi:10.1097/HJH.0000000000001039 DOI
- Rascher W, Kiess W, Körner A. Bluthochdruck bei Adipositas im Kindes- und Jugendalter. Bundesgesundheitsbl 2013; 56: 492-499. doi:10.1007/s00103-012-1638-5 DOI
- Deutsche Hochdruckliga - Deutsche Gesellschaft für Hypertonie und Prävention. Bluthochdruck (k)ein Thema bei Kindern und Jugendlichen. Zugriff 26.01.20. www.hochdruckliga.de
- Robert-Koch-Institut. Beiträge zur Gesundheitsberichterstattung des Bundes. Referenzperzentile für anthropometrische Maßzahlen und Blutdruck aus der Studie zur Gesundheit von Kindern und Jugendlichen in Deutschland (KiGGS). 2. erweiterte Auflage 2013. www.rki.de
- Deutsche Hochdruckliga - Deutsche Gesellschaft für Hypertonie und Prävention. Blutdruckwerte von Kindern. Zugriff 26.01.20. www.hochdruckliga.de
- Barmer Pressemitteilung 16.05.2017 - Mehr als jeder Vierte leidet unter Bluthochdruck. www.barmer.de
- Robert-Koch-Institut. Zahl des Monats: Januar 2016. www.rki.de
- Neuhauser H, Diederichs C, Boeing H, et al. Bluthochdruck in Deutschland. Dtsch Arztebl Int 2016; 113: 809-815. doi:10.3238/arztebl.2016.0809 DOI
- ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults . hyper.ahajournals.org
- Bolivar J. Essential Hypertension: An Approach to Its Etiology and Neurogenic Pathophysiology. Int J Hypertens 2013; 2013: 1-11. doi:10.1155/2013/547809 DOI
- Oparil S, Zaman A, Calhoun D. Pathogenesis of Hypertension. Ann Intern Med 2003; 139: 761-776. www.ncbi.nlm.nih.gov
- Rimoldi S, Scherrer U, Messerli F. Secondary arterial hypertension: when, who, and how to screen?. Eur Heart J 2014; 35: 1245-1254. European Heart Journal
- Schmiemann G, Gebhardt K, Hummers-Pradier E, Egidi E. Prevalence of hyperaldosteronism in primary care patients with resistant hypertension. J Am Board Fam Med 2012;25:98-103. www.ncbi.nlm.nih.gov
- Prisant LM, Gujral JS, Mulloy AL. Hyperthyroidism: a secondary cause of isolated systolic hypertension. J Clin Hypertens (Greenwich). 2006 Aug;8(8):596-9. www.ncbi.nlm.nih.gov
- Franklin SS, Larson MG, Khan SA, et al. Does the relation of blood pressure to coronary heart disease change with aging? The Framingham Heart Study. Circulation 2001; 103: 1245-49. www.ncbi.nlm.nih.gov
- Vasan RS, Larson MG, Leip EP, et al. Impact of high-normal blood pressure on the risk of cardiovascular disease. N Engl J Med 2001; 345: 1291-97. New England Journal of Medicine
- Thomas F, Bean K, Guize L, Quentzel S, Argyriadis P, Benetos A. Combined effects of systolic blood pressure and serum cholesterol on cardiovascular mortality in young (<55 years) men and women. Eur Heart J 2002; 23: 528-35. pubmed.ncbi.nlm.nih.gov
- Lewington S, Clarke R, Qizilbash N, Peto R and Collins R. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet 2002; 360: 1903-13. PubMed
- Wilsgaard T, Schirmer H, Arnesen E. Impact of body weight on blood pressure with a focus on sex differences: the Tromso Study, 1986-1995. Arch Intern Med 2000; 160: 2847-2853. PubMed
- Diez Roux AV, Chambless L, Merkin SS, Arnett D, Eigenbrodt M, Nieto FJ, Szklo M, Sorlie P. Socioeconomic disadvantage and change in blood pressure associated with aging. Circulation 2002; 106:703–710. www.ncbi.nlm.nih.gov
- Mozaffarian D, Fahimi S, Singh GM, et al. Global Sodium Consumption and Death from Cardiovascular Causes. N Engl J Med 2014; 371: 624-34. New England Journal of Medicine
- Mente A, O'Donnell MJ, Rangarajan S, et al. Association of Urinary Sodium and Potassium Excretion with Blood Pressure. N Engl J Med 2014; 371: 601-11. New England Journal of Medicine
- Husain K, Ansari R, Ferder L. Alcohol-induced hypertension: Mechanism and prevention. World J Cardiol 2014; 6: 245-252. www.ncbi.nlm.nih.gov
- Roerecke M, Kaczorowski J, Tobe SW, Gmel G, Hasan OSM, Rehm J. The effect of a reduction in alcohol consumption on blood pressure: a systematic review and meta-analysis. Lancet Public Health. 2017 Feb;2(2):e108-e120. www.ncbi.nlm.nih.gov
- de Simone G, Devereux R, Chinali M, et al. Risk Factors for Arterial Hypertension in Adults With Initial Optimal Blood Pressure The Strong Heart Study. Hypertension 2006; 47: 162-167. PubMed
- Wiernik E, Pannier B, Czernichow S, et al. Occupational status moderates the association between current perceived stress and high blood pressure. Hypertension. Published online before print January 14, 2013. hyper.ahajournals.org
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin. Hausärztliche Risikoberatung zur kardiovaskulären Prävention. AWMF-Leitlinie Nr. 053-024, Stand 2017. www.awmf.org
- Banegas JR, Ruilope LM, de la Sierra A, Vinyoles E, Gorostidi M, de la Cruz JJ, Ruiz-Hurtado G, Segura J, Rodriguez-Artalejo F, Williams B. Relationship between clinic and ambulatory blood-pressure measurements and mortality. N Engl J Med 2018;378:1509–1520. pubmed.ncbi.nlm.nih.gov
- Verdecchia P, Staessen JA, White WB, Imai Y, O'Brien ET. Properly defining white coat hypertension. Eur Heart J 2002; 23: 106-09. www.ncbi.nlm.nih.gov
- Mancia G, Bombelli M, Brambilla G, et al. Long-term prognostic value of white coat hypertension: An insight from diagnostic use of both ambulatory and home blood pressure measurements . Hypertension 2013; 62: 168. www.ncbi.nlm.nih.gov
- Mancia G, Facchetti R, Bombelli M, Grassi G and Sega R. Long-term risk of mortality associated with selective and combined elevation in office, home, and ambulatory blood pressure. Hypertension 2006; 47: 846-53. PubMed
- Tholl U, Forstner K and Anlauf M. Measuring blood pressure: pitfalls and recommendations. Nephrol Dial Transplant 2004; 19: 766-70. PubMed
- Myers MG. Replacing manual sphygmomanometers with automated blood pressure measurement in routine clinical practice. Clin Exp Pharmacol Physiol. 2014 Jan;41(1):46-53. PubMed
- Zweiker R, Schumacher M, Fruhwald FM, Watzinger N and Klein W. Comparison of wrist blood pressure measurement with conventional sphygmomanometry at a cardiology outpatient clinic. J Hypertens 2000; 18: 1013-8. PubMed
- Verberk WJ, Kroon AA, Kessels AG, de Leeuw PW. Home blood pressure measurement. A systematic review. J Am Coll Cardiol 2005; 46: 743-51. PubMed
- Uhlig K, Patel K, Ip S, et al. Self-measured blood pressure monitoring in the management of hypertension: A systematic review and meta-analysis. Ann Intern Med 2013; 159: 185-94. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Kardiologie - Pocketleitlinien für das Management der arteriellen Hypertonie. leitlinien.dgk.org
- Pewsner D, Jüni P, Egger M, Battaglia M, Sundström J, Bachmann LM. Accuracy of electrocardiography in diagnosis of left ventricular hypertrophy in arterial hypertension: systematic review. BMJ. 2007 Oct 6;335(7622):711. www.ncbi.nlm.nih.gov
- NICE Chronic kidney disease in adults: assessment and management. Updated 2014. www.nice.org.uk
- KDIGO 2012 clinical practice guideline for the evaluation and management of chronic kidney disease. 2013a; 3,1. www.sciencedirect.com
- DEGAM S3-Leitlinien. Versorgung von Patienten mit chronischer nicht-dialysepflichtiger Nierenerkrankung in der Hausarztpraxis. Stand 2019. www.awmf.org
- LeFevre ML; U.S. Preventive Services Task Force. Screening for asymptomatic carotid artery stenosis: U.S. Preventive Services Task Force recommendation statement published correction appears in Ann Intern Med. 2015 Feb 17;162(4):323. Ann Intern Med. 2014;161(5):356-362. pubmed.ncbi.nlm.nih.gov
- Misra S, Khosla A, Allred J, Harmsen WS, Textor SC, McKusick MA. Mortality and Renal Replacement Therapy after Renal Artery Stent Placement for Atherosclerotic Renovascular Disease. J Vasc Interv Radiol. 2016 Aug;27(8):1215-24. www.ncbi.nlm.nih.gov
- Mach F, Baigent C, Catapano AL, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020;41(1):111-188. pubmed.ncbi.nlm.nih.gov
- Gois PHF, Souza ERM. Pharmacotherapy for hyperuricemia in hypertensive patients. Cochrane Database Syst Rev. 2017 Apr 13;4:CD008652. www.ncbi.nlm.nih.gov
- DEGAM-Leitlinie: Hausärztliche Risikoberatung zur kardiovaskulären Prävention. Stand 2017, Kurzfassung. www.degam.de
- Bundy JD, Li C, Stuchlik P, Bu X, Kelly TN, Mills KT, He H, Chen J, Whelton PK, He J. Systolic Blood Pressure Reduction and Risk of Cardiovascular Disease and Mortality: A Systematic Review and Network Meta-analysis. JAMA Cardiol. 2017 Jul 1;2(7):775-781. www.ncbi.nlm.nih.gov
- Khan NA, Rabkin SW, Zhao Y, McAlister FA, Park JE, Guan M, Chan S, Humphries KH. Effect of Lowering Diastolic Pressure in Patients With and Without Cardiovascular Disease: Analysis of the SPRINT (Systolic Blood Pressure Intervention Trial). Hypertension. 2018 May;71(5):840-847. www.ncbi.nlm.nih.gov
- Lee TC, Cavalcanti RB, McDonald EG, Pilote L, Brophy JM. Diastolic Hypotension May Attenuate Benefits from Intensive Systolic Targets: Secondary Analysis of a Randomized Controlled Trial. Am J Med. 2018 Oct;131(10):1228-1233.e1. www.ncbi.nlm.nih.gov
- Wright JM, Musini VM, Gill R. First-line drugs for hypertension. Cochrane Database Syst Rev. 2018 Apr 18;4:CD001841. www.ncbi.nlm.nih.gov
- Wiysonge CS, Bradley H, Mayosi BM, Maroney R, Mbewu A, Opie LH, Volmink J.Beta-blockers for hypertension. Cochrane Database Syst Rev. 2007 Jan 24;(1):CD002003. Review. Update in: Cochrane Database Syst Rev. 2012;8:CD002003. www.ncbi.nlm.nih.gov
- Garjón J, Saiz LC, Azparren A, Elizondo JJ, Gaminde I, Ariz MJ, Erviti J. First-line combination therapy versus first-line monotherapy for primary hypertension. Cochrane Database Syst Rev. 2017 Jan 13;1:CD010316. www.cochranelibrary.com
- Garjon J, Saiz LC, Azparren A, et al. First-line combination therapy versus first-line monotherapy for primary hypertension. Cochrane Database Syst Rev. 2020 Feb 6;2:CD010316. doi: 10.1002/14651858.CD010316.pub3. www.cochranelibrary.com
- Rote-Hand-Brief zu Hydrochlorothiazid (HCT): Risiko von nichtmelanozytärem Hautkrebs; Plattenepithelkarzinom der Haut.17.10.2018. www.bfarm.de
- arznei-telegramm. HAUTKREBS UNTER HYDROCHLOROTHIAZID ... in welcher Dosis von HCT auf Chlortalidon umstellen? a-t 2018; 49: 91 www.arznei-telegramm.de
- arznei-telegramm: ...Lieferengpass bei Chlortalidon - Indapamid als Alternative? arznei-telegramm 2019;Jg50, Nr.1. www.arznei-telegramm.de
- Arzneimittelkommission der deutschen Ärzteschaft. Hydrochlorothiazid: Risiko von nichtmelanozytärem Hautkrebs – Empfehlungen der AkdÄ zur Behandlung von Hypertonie und Herzinsuffizienz. Drug-Safety-Mail 73-2018. www.akdae.de
- Cocco G. Erectile dysfunction after therapy with metoprolol: the Hawthorne effect. Cardiology. 2009;112(3):174-177. www.researchgate.net
- Jose J, AlHajri L. Potential negative impact of informing patients about medication side effects: a systematic review. Int J Clin Pharm. 2018;40(4):806-822. pubmed.ncbi.nlm.nih.gov
- Viera AJ, Hinderliter AL. Evaluation and management of the patient with difficult-to-control or resistant hypertension. Am Fam Physician 2009; 79: 863-9. PubMed
- Lobo MD, de Belder MA, Cleveland T, et al. Joint UK societies' 2014 consensus statement on renal denervation for resistant hypertension. Heart 2015; 101(1):10-6. www.ncbi.nlm.nih.gov
- DEGAM-S1-Handlungsempfehlung. Hausärztliche Beratung zum Thema Renale Denervierung bei therapieresistenter Hypertonie. Stand 2015. www.degam.de
- Ramos R, Comas-Cufí M, Martí-Lluch R, Balló E, Ponjoan A, Alves-Cabratosa L, Blanch J, Marrugat J, Elosua R, Grau M, Elosua-Bayes M, García-Ortiz L, Garcia-Gil M. Statins for primary prevention of cardiovascular events and mortality in old and very old adults with and without type 2 diabetes: retrospective cohort study. BMJ. 2018 Sep 5;362:k3359. www.ncbi.nlm.nih.gov
- ASCEND Study Collaborative Group, Bowman L, Mafham M, Wallendszus K, Stevens W, Buck G, Barton J, Murphy K, Aung T, Haynes R, Cox J, Murawska A, Young A, Lay M, Chen F, Sammons E, Waters E, Adler A, Bodansky J, Farmer A, McPherson R, Neil A, Simpson D, Peto R, Baigent C, Collins R, Parish S, Armitage J. Effects of Aspirin for Primary Prevention in Persons with Diabetes Mellitus. N Engl J Med. 2018 Oct 18;379(16):1529-1539. www.ncbi.nlm.nih.gov
- McNeil JJ, Wolfe R, Woods RL, Tonkin AM, Donnan GA, Nelson MR, Reid CM, Lockery JE, Kirpach B, Storey E, Shah RC, Williamson JD, Margolis KL, Ernst ME, Abhayaratna WP, Stocks N, Fitzgerald SM, Orchard SG, Trevaks RE, Beilin LJ, Johnston CI, Ryan J, Radziszewska B, Jelinek M, Malik M, Eaton CB, Brauer D, Cloud G, Wood EM, Mahady SE, Satterfield S, Grimm R, Murray AM; ASPREE Investigator Group. Effect of Aspirin on Cardiovascular Events and Bleeding in the Healthy Elderly. N Engl J Med. 2018 Oct 18;379(16):1509-1518. www.ncbi.nlm.nih.gov
- Herttua K, Tabak AG, Martikainen P, et al. Adherence to antihypertensive therapy prior to the first presentation of stroke in hypertensive adults: population-based study. Eur Heart J 2013. www.ncbi.nlm.nih.gov
- Sheppard JP, Stevens S, Stevens R, Martin U, Mant J, Hobbs FDR, McManus RJ. Benefits and Harms of Antihypertensive Treatment in Low-Risk Patients With Mild Hypertension. JAMA Intern Med. 2018 Oct 29. jamanetwork.com
- Diao D, Wright JM, Cundiff DK, Gueyffier F. Pharmacotherapy for mild hypertension. Cochrane Database Syst Rev. 2012 Aug 15;(8):CD006742. www.ncbi.nlm.nih.gov
- Birtwhistle RV, Godwin MS, Delva MD, et al. Randomised equivalence trial comparing three and six months of follow-up of patients with hypertension by family practitioners. BMJ 2004; 328:204-6. PubMed
- O’Brien E, Asmar R, Beilin L, Imai Y, Mancia G, Mengden T, et al. Practice guidelines of the European Society of Hypertension for clinic, ambulatory and self blood pressure measurement. J Hypertens 2005; 23: 697-701. PubMed
- McManus RJ, Mant J, Franssen M, et al. Efficacy of self-monitored blood pressure, with or without telemonitoring, for titration of antihypertensive medication (TASMINH4): an unmasked randomised controlled trial. Lancet 2018 Mar 10; 391(10124): 949-959. pmid:29499873 PubMed