Allgemeine Informationen
Definition
- Zur Bildung von Bullae und Vesikeln kommt es infolge einer Gewebeschädigung, die zu einer Flüssigkeitsansammlung in oder unter der Epidermis führt.
- Bei einem Durchmesser von weniger als 1 cm spricht man von Vesikeln (Bläschen), größere werden Blasen oder Bullae genannt.1-2
- Sie enthalten seröses Exsudat oder Serum vermischt mit Blut, oder sie haben seropurulenten (vesikopustulösen) Charakter.
- Für ihre Bildung können mechanische, thermische, infektiöse, chemische und/oder immunologische Ursachen verantwortlich sein.
Häufigkeit
- Die Inzidenz bullöser Autoimmundermatosen beträgt circa 25 Neuerkrankungen/1 Mio. Einwohner/Jahr.3
Diagnostische Überlegungen
- Einzelne Blasen können durch lokale Irritation entstehen: das häufigste Beispiel sind Blasen an den Füßen durch lange Wanderungen, aber auch repetitives Benutzen von z.B. Gartengeräten kann durch Druck und Reibung zu lokaler Blasenbildung führen.
- Auch Verbrennungen, Erfrierungen oder Verätzungen können zu Blasen führen.
- Dann gibt es einige Hauterkrankungen, die mit Bläschenbildung einhergehen.1
- Herpes simplex
- Dyshidrose, akutes Ekzem
- Varizelle
- Zoster
- Dermatitis herpetiformis
- Insektenstiche
- Einige Formen der Psoriasis
- Impetigo contagiosa
- Auch Arzneimittel können zu Blasenbildung an der Haut führen2
- Toxische epidermale Nekrolyse
- Bullöses Arzneimittelexanthem
- Darüber hinaus gibt es eine Reihe von blasenbildenden Autoimmunerkrankungen der Haut (bullöser Autoimmundermatosen), wozu die Pemphigus- Gruppe, die Dermatitis herpetiformis, das Pemphigoid und die Epidermolysis bullosa gehören.
ICPC-2
- S06 Rötung / Ausschlag, lokalisiert
- S07 Rötung / Ausschlag, generalisiert
ICD-10
- R21 Hautausschlag und sonstige unspezifische Hauteruptionen
Differenzialdiagnosen
Druckverletzungen und Blasen am Fuß
- Eindeutige Anamnese und typische Lokalisation
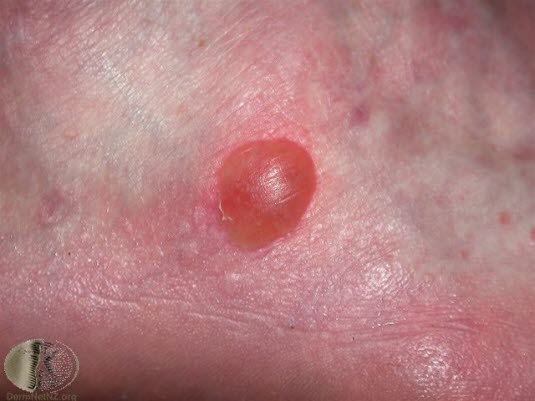 Blase am Fuß
Blase am Fuß
Verbrennungen und Erfrierungen
- Eindeutige Anamnese
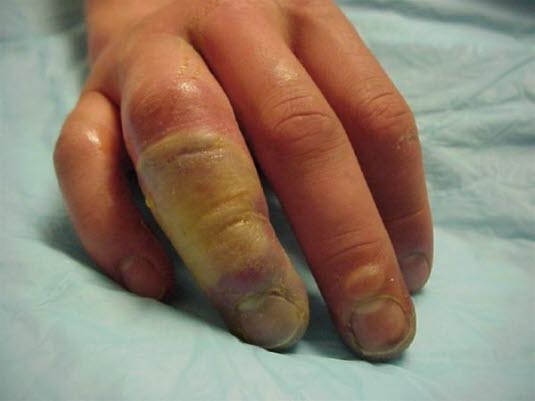 Erfrierung
Erfrierung
Herpes simplex
- Herpes-simplex-Viren (HSV-1 und HSV-2) können zu rezidivierenden Ausbrüchen kleiner gruppierter Bläschen auf erythematösem Grund, häufig orolabial und genital, führen.
Hand-Fuß-Mund-Krankheit
- Papeln und Vesikeln zumeist im vorderen Bereich des Mundes, Kinn und Zunge; ursächlich ist eine Infektion mit Coxsackievirus.
- Oft Hautausschlag an Händen und Füßen gleichzeitig
Zoster
- Ein Zoster entsteht durch die endogene Reaktivierung einer Infektion mit dem Varizella-Zoster-Virus (VZV), das nach einer meist jahre- bis jahrzehntelang zurückliegenden Primärinfektion in den sensiblen Spinal- und/oder Hirnnervenganglien persistiert und dort vom Immunsystem kontrolliert wird.4
- Rötung und makulopapulösen Effloreszenzen entwickeln sich rasch zu Bläschen, meist sind sie auf ein (oder mehrere) Dermatom(e) beschränkt. Sie treten immer einseitig auf und sind gegenüber den umgebenden Dermatomen scharf abgegrenzt.
- In der Regel treten sie am Rumpf oder im Gesicht auf.
- Die Therapie besteht in lokalen, adstringierenden, schmerz- und juckreizstillenden Maßnahmen, eine spezifische antivirale Therapie ist je nach Lokalisation, Alter und Immunkompetenz des Patienten indiziert.
Impetigo contagiosa
- Oberflächliche bakterielle Hautinfektion, die durch Staphylokokken und/oder Streptokokken verursacht wird.
- Bildet sich ein Toxin, kommt es zu einer Aufspaltung der Epidermis und Blasenbildung.
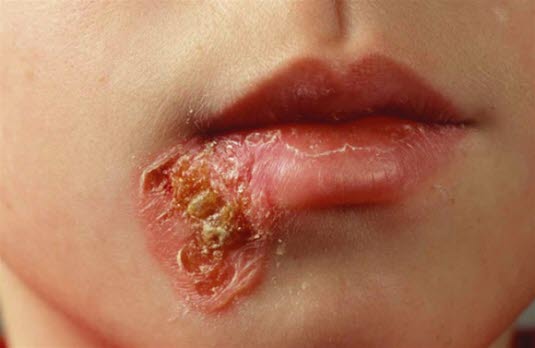 Impetigo contagiosa
Impetigo contagiosa - Häufig bei Kindern
- Purulente Bläschen bzw. Blasen und Läsionen mit einer honiggelben Kruste
- Bei der bullösen Form der Impetigo ist meist eine systemische Antibiotikatherapie erforderlich, möglichst nach Abstrich.5
Dyshidrotisches Ekzem, Pompholyx
- Die Ursache ist unbekannt, mögliche Auslöser sind jedoch Hitze oder Erregung.
- Die Beschwerden können über einige Wochen anhalten und rezidivieren.
- Es bilden sich größere Bläschen und Blasen in der Handfläche und an den Fingern, evtl. auch an den Fußsohlen.
- Manchmal kann sich eine sekundäre Infektion entwickeln.
Insektenstiche
- Culicosis bullosa:
- Manchmal kann es nach Insektenstichen (Mückenstiche) zur Blasenbildung kommen.
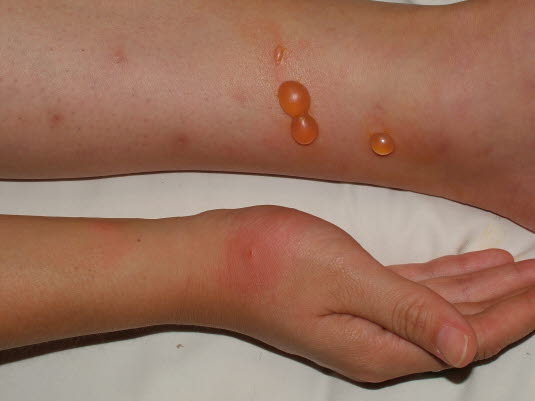 Mückenstich, bullöse Reaktion
Mückenstich, bullöse Reaktion
Photoallergische oder phototoxische Reaktion
- Topische oder systemische Medikamente können mit Sonnenlicht interagieren und immunologische Reaktionen hervorrufen.
 Sonnenekzem (polymorphe Lichtdermatose)
Sonnenekzem (polymorphe Lichtdermatose) - Erscheinungsbild sehr variabel. Es kann zu Blasenbildung kommen.
Porphyria cutanea tarda
- Eine bullöse Photodermatitis mit schmerzlosen Blasen, brüchiger Haut und verstärkter Behaarung lichtexponierter Areale; Leberschäden (Siderose, Steatose, Nekrose, chronische Hepatitis, Karzinom) möglich.
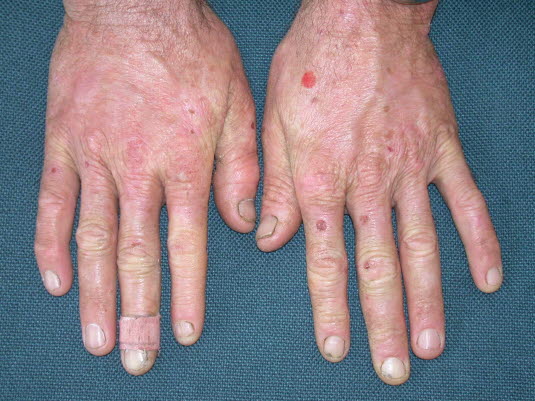 Porphyria cutanea tarda
Porphyria cutanea tarda - Die Porphyria cutanea tarda (PCT) wird autosomal dominant vererbt und ist die häufigste Porphyrieform weltweit.
Pemphigoid, bullöses
- Tritt meist bei älteren Patienten auf.
- Das Erscheinungsbild der Erkrankung ist vielfältig: Sie kann in lokalisierter, vesikulärer, erythematöser, erythrodermischer und nodulärer Form auftreten.
- Das bullöse Pemphigoid ist eine relativ benigne Erkrankung, die durch Juckreiz und das Vorliegen praller, subepidermaler Bullae in Bereichen mit erythematöser oder gesund aussehender Haut gekennzeichnet ist.
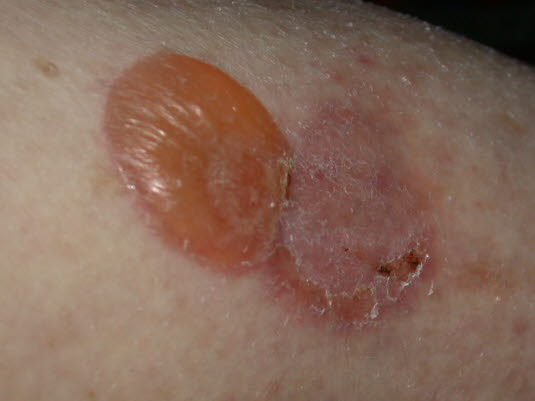 Bullöses Pemphigoid
Bullöses Pemphigoid - Die runden, prallen Bullae, die über die Haut verteilt sind, können eine Größe von mehreren Zentimetern erreichen.
- Negatives Nikolski-I-Zeichen: Ausübung von tangentialem Druck durch Reibung mit behandschuhtem Daumen auf erythematöser Haut erlaubt keine Ablösung der Epidermis.6
- Die Behandlung richtet sich nach der Schwere der Erkrankung von lokalen Steroiden bis zu systemischen Immunsuppressiva.6
Pemphigus
- Es handelt sich um eine Autoimmunerkrankung, die mit intradermalen Bullae einhergeht und die Haut und die Schleimhäute befällt.
- Es gibt verschiedenen Subtypen.
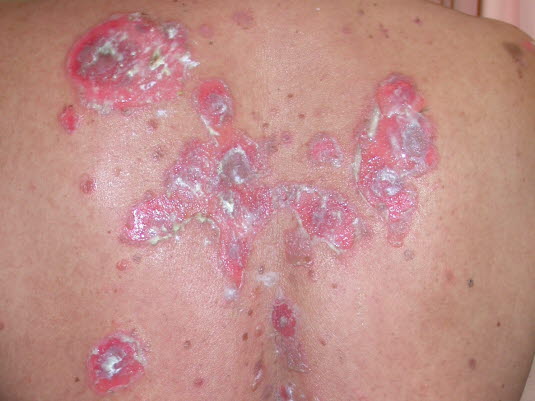 Pemphigus vulgaris
Pemphigus vulgaris - Sie wird in der Regel nicht von Juckreiz begleitet.
- Erosionen durch Schiebedruck auf gesunder Haut (positives Nikolski-Phänomen)6
- Bei der Untersuchung der Biopsie zeigt sich eine Akantholyse. Immunfluoreszenztests dienen der Diagnosesicherung und -differenzierung.
- Eine komplette Remission sollte mit einer systemischen immunsuppressiven oder immunmodulierenden Therapie in Kombination mit topischen antiseptischen Substanzen und ggf. topischen Kortikosteroiden angestrebt werden.7
Dermatitis herpetiformis
- Die Dermatitis herpetiformis ist relativ selten.
- Häufig sind jüngere Patienten betroffen.
- Eine Mehrheit der Patienten weist gleichzeitig eine symptomarme Zöliakie auf.
- Es entwickeln sich stark juckende, papulovesikuläre, mitunter bullöse Hautveränderungen.
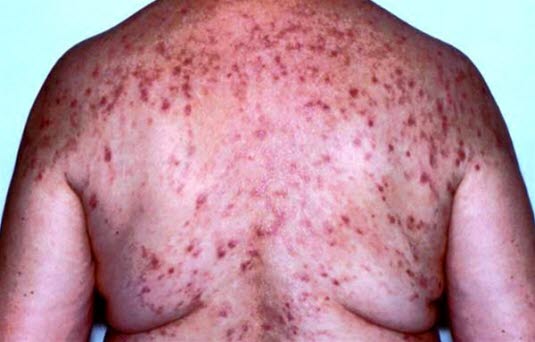 Dermatitis herpetiformis
Dermatitis herpetiformis - Diese sind vorrangig auf den Streckseiten der Schultern und Knie (symmetrisch), dem Gesäß, am Hals und auf der Kopfhaut lokalisiert.
- Eine Bestimmung der IgA-Autoantikörper gegen Gewebstransglutaminase und eine Hautbiopsie sichern die Diagnose.
- Die Behandlung besteht in einer konsequent glutenfreien Diät. Bis die Wirkung der Ernährungsumstellung eintritt, sprechen die Hautsymptome sehr gut auf Dapson an.
- Dapson 50–150 mg/d , max. 300 mg/d
Erythema multiforme
- Dieses kann auf eine Infektion oder eine allergische Reaktion, häufig auf ein Medikament, zurückzuführen sein, es kann sich aber auch um ein paraneoplastisches Phänomen handeln.
- Es tritt hauptsächlich symmetrisch auf Streckseiten oder den Handflächen, Fußsohlen und Schleimhäuten auf.
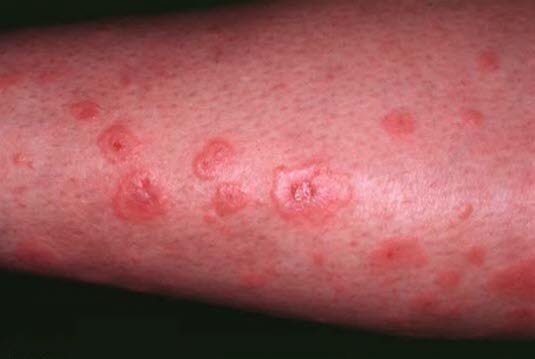 Erythema multiforme
Erythema multiforme - Typisch für das Erythema multiforme minor sind kokardenförmige Läsionen mit einer mittigen Aufhellung und konzentrischen erythematösen Ringen.
- Die exsudative Form geht häufig mit Blasenbildung einher.
- Therapie
- Der Auslöser sollte beseitigt werden.
- Da es sich um eine selbstlimitierende Erkrankung handelt, die meist gut ausheilt, genügt meist eine symptomatische Therapie.
Stevens-Johnson-Syndrom und toxisch epidermale Nekrolyse
- Das Stevens-Johnson-Syndrom (SJS) und die toxische epidermale Nekrolyse (TEN) werden als verschiedene Entwicklungsstadien der gleichen Krankheit angesehen.
Beim SJS sind jedoch nur max. 10 % der Haut betroffen. - SJS und TEN sind akute, potenziell lebensbedrohliche Haut- und Schleimhauterkrankungen mit verbreitetem Erythem, Blasenbildung und schließlich der Ablösung der Epidermis.8
- Die Erkrankung ist fast ausschließlich durch Arzneimittel induziert.
- In Deutschland gilt Allopurinol als häufigster Auslöser.9
- Therapie
- Absetzen der verursachenden Medikamente
- Patienten mit einem schweren Stevens-Johnson-Syndrom oder einer toxisch epidermalen Nekrolyse benötigen eine intensivmedizinische Behandlung.
Epidermolysis bullosa
- Eine Gruppe von teils schweren Erbkrankheiten, die von Geburt an vorliegen.10
Lokalisation
| Generalisiert | Lokalisiert |
| Stevens-Johnson-Syndrom/toxisch epidermale Nekrolyse | Druckverletzung |
| Staphylococcal Scalded Skin Syndrome | bullöse Erkrankung bei Diabetes |
| Varizella | Ödemblasen |
| Zoster generalisatus | akutes palmoplantares (dyshidrotisches) Ekzem |
| Disseminierte Herpes-simplex-Erkrankung | Dermatophytose |
| Bullöser systemischer Lupus erythematodes | Blasen am Fuß |
| Miliaria | Saugblasen (Säuglinge) |
| Bullöse Impetigo contagiosa | Erythema multiforme |
| Pemphigus | lokalisierte Epidermolysis bullosa simplex |
| Bullöses Pemphigoid | polymorphe Lichtdermatose |
| Pemphigoid gestationis | Porphyria cutanea tarda |
| Dermatitis herpetiformis | Pseudoporphyrie |
| Epidermolysis bullosa | Sonnenbrand und phototoxische Reaktionen |
| Herpes simplex |
Beteiligung der Schleimhaut
- Schleimhautpemphigoid
- Pemphigus vulgaris11
- Paraneoplastischer Pemphigus
- Bullöses Pemphigoid
- Erythema multiforme
- Stevens-Johnson-Syndrom und toxisch epidermale Nekrolyse8
- Herpes-simplex-Virusinfektion
Anamnese
- Beginn und Lokalisation sowie Dauer der Blasenbildung
- Begleitsymptome wie Juckreiz, Schmerzen oder Fieber
- Familiäre Belastung
- Vorerkrankungen
- Medikamenteneinnahme
Klinische Untersuchung
- Lokalisation, Größe und Erscheinungsbild der Bläschen oder Blasen
- Zeichen einer Grunderkrankung
- Schuppen- oder Narbenbildung
- Nikolski-Phänomen12
- Eine oberflächliche Ablösung der Haut nach Druck oder Trauma sowie die Verschieblichkeit bereits bestehender Blasen werden als Nikolski-Zeichen I und II gewertet und deuten auf verschiedene Krankheitsentitäten hin.
Ergänzende Untersuchungen
- Eine genaue Identifikation der jeweiligen Erkrankung sollte angestrebt werden, um die bestmögliche Therapie einleiten zu können; auch die Prognose hängt davon ab.13
- Bei generalisierten blasenbildenden Erkrankungen sollten eine histologische Untersuchung, Immunfluoreszenzuntersuchung und serologische Tests durchgeführt werden.14
- Porphyria cutanea tarda
- evtl. Screening-Tests auf Porphyrine
- mit Hepatitis C und Lebererkrankungen assoziiert: evtl. Antikörper-Test und Bestimmung der Leberfunktionswerte
- Erythema multiforme
- mit Infektionen assoziiert: evtl. Bestimmung von CRP, Leukozyten und BSG
- Dermatitis herpetiformis
- evtl. Untersuchungen im Hinblick auf eine etwaige Glutenintoleranz
- Kultur oder PCR bei Verdacht auf eine Infektion
Maßnahmen und Empfehlungen
Indikationen zur Überweisung
- Generalisierte blasenbildende Erkrankungen sollten durch einen Dermatologen behandelt werden.
- Da die autoimmunologisch blasenbildenden Erkrankungen häufig mit anderen Autoimmunerkrankungen assoziiert sind und auch als paraneoplastisches Phänomen auftreten, kann eine Abklärung bezüglich Begleiterkrankungen notwendig sein.
- Ein vollständiges Spektrum der Diagnostik für blasenbildenden Autoimmunerkrankungen bietet z. B. das Labor der Hautklinik am Universitätsklinikum Schleswig-Holstein in Lübeck.13
Checkliste zur Überweisung
Blasen in der Haut
- Zweck der Überweisung
- Diagnostik? Sonstiges?
- Anamnese
- Klinische Untersuchung
- Lokalisation? Größe der Läsionen?
- Allgemeinzustand?
- Ergänzende Untersuchungen
- ggf. Hb, Leukozyten, CRP, BSG
- Evtl. Screening-Tests auf Porphyrie?
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen

Erfrierung

Kind mit Impetigo contagiosa: typisches Bild mit purulenten Bullae und Läsionen mit einer honiggelben Kruste

Menschen reagieren unterschiedlich auf Insektenstiche. Das Bild zeigt eine starke Reaktion auf Stiche (Blasenbildung).

Bei einem Sonnenekzem kommt es zur Entzündung und Rötung der sonnenexponierten Haut sowie evtl. zur Bildung von Vesikeln und Bullae.

Bei der Porphyria cutanea tarda bilden sich Bullae in sonnenexponierten Hautbereichen, insbesondere auf dem Handrücken.

Das bullöse Pemphigoid ist eine relativ benigne Erkrankung, die durch Juckreiz und das Vorliegen praller, subepidermaler Bullae in Bereichen mit erythematöser oder gesund aussehender Haut gekennzeichnet ist.

Der Pemphigus ist eine Autoimmunerkrankung, die mit intradermalen Bullae einhergeht.

Bei der Dermatitis herpetiformis entwickeln sich stark juckende, papulovesikuläre, mitunter bullöse Hautveränderungen. Bei den meisten Menschen mit dieser Erkrankung liegt gleichzeitig auch eine Zöliakie vor.

Typisch für das Erythema multiforme sind kokardenförmige Läsionen mit einer mittigen Aufhellung und konzentrischen erythematösen Ringen.
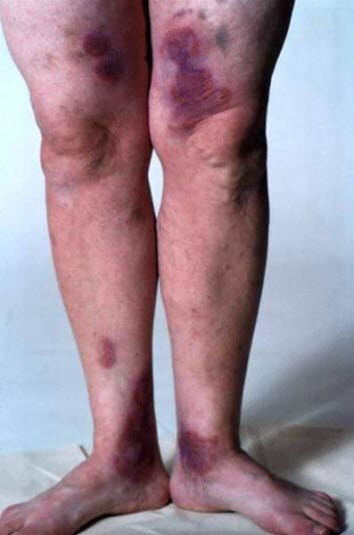
Die Papeln beim Erythema multiforme nehmen oft stetig an Größe zu und entwickeln sich zu Plaques mit einem Durchmesser von mehreren Zentimetern.
Quellen
Leitlinien
- Deutsche Dermatologische Gesellschaft. Diagnostik und Therapie des Pemphigus vulgaris/foliaceus und des bullösen Pemphigoids. AWMF-Leitlinie Nr. 013-071. S2k, Stand 2019. www.awmf.org
- Deutsche Dermatologische Gesellschaft (DDG) und Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. (PEG). Diagnostik und Therapie des Zoster und der Postzosterneuralgie. AWMF-Leitlinie Nr. 013-023. S2k, Stand 2019. www.awmf.org
Literatur
- P. Altmeyer.E. Die Online Enzyklopädie der Dermatologie, Venerologie, Allergologie und Umweltmedizin. Vesikel. Zugriff 19.01.2020 www.enzyklopaedie-dermatologie.de
- P. Altmeyer.E. Die Online Enzyklopädie der Dermatologie, Venerologie, Allergologie und Umweltmedizin. Blase. Zugriff 19.01.2020 www.enzyklopaedie-dermatologie.de
- Schmidt E, Zillikens D: The diagnosis and treatment of autoimmune blistering skin diseases. Dtsch Arztebl Int 2011; 108(23): 399–405 www.aerzteblatt.de
- Deutsche Dermatologische Gesellschaft (DDG) und Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. (PEG). Diagnostik und Therapie des Zoster und der Postzosterneuralgie. AWMF-Leitlinie Nr. 013-023. S2k, Stand 2019 www.awmf.org
- Mempel M, Schnopp C, Ausgewählte bakterielle Infektionen der Haut im Kindesalter: Der Hautarzt 2015, 66: 252-257 www.deepdyve.com
- Deutsche Dermatologische Gesellschaft. Diagnostik und Therapie des Pemphigus vulgaris/foliaceus und des bullösen Pemphigoids. AWMF-Leitlinie Nr. 013-071. S2k, Stand 2019. www.awmf.org www.awmf.org
- Santi C, Gripp A, Roselino A. Consensus on the treatment of autoimmune bullous dermatoses: bullous pemphigoid, mucous membrane pemphigoid and epidermolysis bullosa acquisita - Brazilian Society of Dermatology. An. Bras. Dermatol. 2019. www.scielo.br
- Gerull R, Nelle M, Schaible T. Toxic epidermal necrolysis and Stevens-Johnson syndrome: a review. Crit Care Med 2011; 39:1521. PubMed
- Arzneimittelkommison der deutschen Ärzteschaft (AKdÄ). Allopurinol ist die häufigste Ursache für Stevens-Johnson-Syndrom und Toxisch epidermale Nekrolyse in Europa und Israel (UAW-News International). 2010. www.akdae.de
- Fine JD, Bruckner-Tuderman L, Eady RA, et al. Inherited epidermolysis bullosa: updated recommendations on diagnosis and classification. J Am Acad Dermatol. 2014;70:1103-1126. PubMed
- Ioannides D, Lazaridou E, Rigopoulos D. Pemphigus. J Eur Acad Dermatol Venereol 2008; 22:1478. PubMed
- Uzun S, Durdu M. The specificity and sensitivity of Nikolskiy sign in the diagnosis of pemphigus. J Am Acad Dermatol 2006; 54:411. PubMed
- van Beek N, Zillikens D, Schmidt E. Diagnosis of autoimmune bullous diseases. J Dtsch Dermatol Ges. (2018) 16:1077–91. www.ncbi.nlm.nih.gov
- Schmidt E, Zillikens D. Modern diagnosis of autoimmune blistering skin diseases. Autoimmun Rev. 2010;10:84-89. PubMed
Autoren
- Monika Lenz, Fachärztin für Allgemeinmedizin, Neustadt am Rübenberge
- Terje Johannessen, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim
- Sylvi Torvund, spesialist i allmennmedisin, Nidarvold legesenter, Trondheim
- Kristin Ryggen, overlege, Hudavdelingen, Regionsykehuset i Trondheim