Allgemeine Informationen
Definition
- Die Finger- und Fußnägel können Veränderungen aufweisen, die durch eine lokale Erkrankung oder eine systemische Grunderkrankung hervorgerufen werden.1
- Erkrankungen können sich ausschließlich an der Nagelplatte manifestieren oder auch andere Bereiche der Haut betreffen bzw. Hinweise auf systemische Erkrankungen sein.2
Pathophysiologie
- Die Nagelplatte besteht aus hartem Keratin und bedeckt den dorsalen Teil der distalen Phalanx.
- Die Nagelplatte wird im proximalen Teil des Nagelbettes aus der Nagelmatrix gebildet.
- Im Laufe des Nagelwachstums bildet der distale Teil der Matrix die tieferen Schichten der Nagelplatte, während der proximale Teil die oberflächlichen Schichten produziert.
- Die Nägel wachsen langsam. Die Fingernägel werden innerhalb von 6 Monaten erneuert, die Fußnägel benötigen 12–18 Monate.
- Ein Defekt in der Nagelplatte kann somit auch auf eine Krankheit zurückzuführen sein, die mehrere Monate zurückliegt.1
- Störungen des Nagelwachstums in der proximalen Matrix können zu oberflächlichen Nagelschäden wie etwa Tüpfelnägeln bei der Psoriasis führen.
- Störungen des Wachstums in der distalen Matrix können Probleme in den tieferen Schichten des Nagels hervorrufen und zu kantigen oder aufgespaltenen Nägeln führen.
- Eine vorübergehende Wachstumsstörung des Nagels tritt als Querlinie im Nagel in Erscheinung.
Diagnostische Überlegungen
- Nagelveränderungen können lokal enstehen oder aber einen von mehreren Befunden bei einer Hauterkrankung oder einer systemischen Erkrankung darstellen.3
Konsultationsgrund
- Die häufigsten Gründe für den Arztbesuch sind:
- akute Verletzungen (subunguales Hämatom)
- eine chronische oder akute Paronychie
- ein eingewachsener Nagel (Unguis incarnatus) sowie
- der Verdacht auf einen Nagelpilz.
- Nicht wenige Patienten befürchten bei rissigen, brüchigen Nägeln auch eine (Vitamin-)Mangelerkrankung, die sich jedoch nicht immer bestätigt.
ICPC-2
- S22 Nagelsymptomatik / -beschwerden
ICD-10
- L60 Krankheiten der Nägel
- L60.0 Unguis incarnatus
- L60.1 Onycholysis
- L60.2 Onychogryposis
- L60.3 Nageldystrophie
- L60.4 Beau-Reil-Querfurchen
- L60.5 Yellow-nail-Syndrom
- L60.8 Sonstige Krankheiten der Nägel
- L60.9 Krankheit der Nägel, nicht näher bezeichnet
- L62 Krankheiten der Nägel bei anderenorts klassifizierten Krankheiten
- L62.0 Pachydermoperiostose mit Uhrglasnägeln
- L62.8 Krankheiten der Nägel bei sonstigen anderenorts klassifizierten Krankheiten
Differenzialdiagnosen
Nagelveränderungen
Dystrophische Nägel
- Eine Dystrophie kann auf wiederholte, selbst vorgenommene Manipulationen der Nagelplatte, etwa die Maniküre oder ein Beißen oder Reiben, zurückzuführen sein.
- Ein häufiges Zurückschieben der Nagelhaut oder häufige Manipulationen längs der Nagelrichtung können Veränderungen der Nagelhaut und der Nagelplatte hervorrufen, in deren Folge die Nagelhaut nach innen gedrückt wird, die Mittellinie des Nagels gespalten oder eingesunken ist oder eine Entzündung oder Verdickung des proximalen Nagelfalzes vorliegt.
Leukonychie
- Die Leukonychie ist auf eine fehlerhafte Keratinisierung der Nagelmatrix zurückzuführen, in deren Folge sich die Nagelplatte weiß verfärbt.4
- Solche uneinheitlichen weißen Streifen und Punkte können Teile der Nagelplatte oder den gesamten Nagel betreffen und in einem oder mehreren Nägeln auftreten.
- Diese Anomalie ist bei gesunden Erwachsenen und Kindern weit verbreitet und klinisch ohne Bedeutung.
Longitudinale Melanonychie
- Diese wird auch als streifenförmige Nagelpigmentierung bezeichnet.
- Ein solcher hyperpigmentierter Streifen liegt bei 90 % der Menschen mit dunkler Hautfarbe als Normalvariante vor.5-6
- Die Streifen können sich von der Lunula bis hin zum distalen Nagelrand über den gesamten Nagel erstrecken und in vielen Nägeln gleichzeitig vorliegen.
- Es muss eine Abgrenzung zum subungualen Melanom erfolgen, das bei Menschen dunkler Hautfarbe die Hälfte aller Melanome ausmacht.3
Nagelpilz, Onychomykose
- Es handelt sich um eine Pilzinfektion des Nagels.
- Pilzinfektionen sind für die Hälfte aller Nagelveränderungen verantwortlich und liegen bei mehr als 10 % der Bevölkerung vor.7
- Sie treten vorrangig in den distalen und seitlichen Bereichen der Zehennägel auf. Die häufigste Form ist die distale subunguale Onychomykose.
- Es kommt zu einer weiß-gelblichen Verfärbung und einer ausgeprägten Vermehrung keratinösen Gewebes unter der Nagelplatte.
- Der Nachweis kann mykologisch-kulturell aus Nagelstückchen erbracht werden.
- Therapeutische Optionen siehe Artikel Nagelpilz.
- Vor Anwendung von lokalen Antimykotika kann ein verdickter Nagel mit 40–prozentiger Harnstoffsalbe (Urea) aufgeweicht werden, was das Einwirken des Antimykotikums verbessert.
Paronychie, akute oder chronische
- Am häufigsten sind die Fingernägel von Personen mit einer feuchten Arbeitsumgebung betroffen.
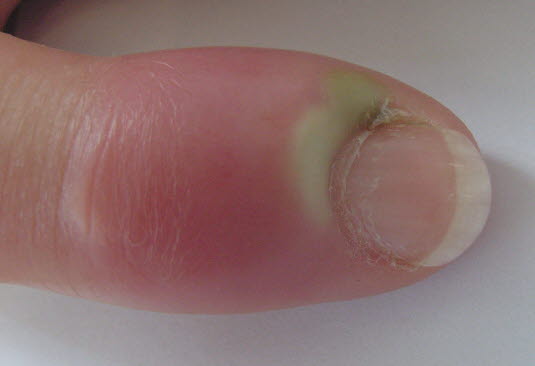 Paronychie, akute Reaktion
Paronychie, akute Reaktion - Der Nagelfalz ist schmerzempfindlich und entzündet.
- Mitunter wird Eiter abgesondert.
Plattenepithelkarzinom des Nagels
- Plattenepithelkarzinome des Nagels können in Form proliferierender, erythematöser Tumoren in Erscheinung treten, die die normale Nagelmorphologie zerstören.
- Sie können mit einer Onychomykose, einer verrukösen Läsion, einem amelanotischen Melanom und anderen chronischen nichtentzündlichen Prozessen im Nagel verwechselt werden.
- Die Sicherung der Diagnose erfolgt mithilfe einer Biopsie.
Subunguales Hämatom
- Subunguale Hämatome sind initial schmerzhafte, dunkelrote bis schwarze Verfärbungen, die auf eine traumatisch bedingte Blutung im vaskulären Nagelbett zurückzuführen sind.
- Durch das Bohren eines Lochs durch den Nagel (z.B. mit einer Kanüle) kann der Druck gemindert werden, sodass der Schmerz verschwindet.8
Trommelschlägelfinger
- Die Vermutung liegt nahe, dass die Entwicklung von Trommelschlägelfingern mit Veränderungen im Blutkreislauf bzw. der Oxygenierung des Blutes oder auch dem Sauerstofftransport in die Kapillaren zusammenhängt.
- Es handelt sich um eine Verdickung des Weichgewebes unter der proximalen Nagelplatte, in deren Folge die proximale Nagelplatte rundlich aufgetrieben ist. In der Regel sind sämtliche Fingernägel betroffen.
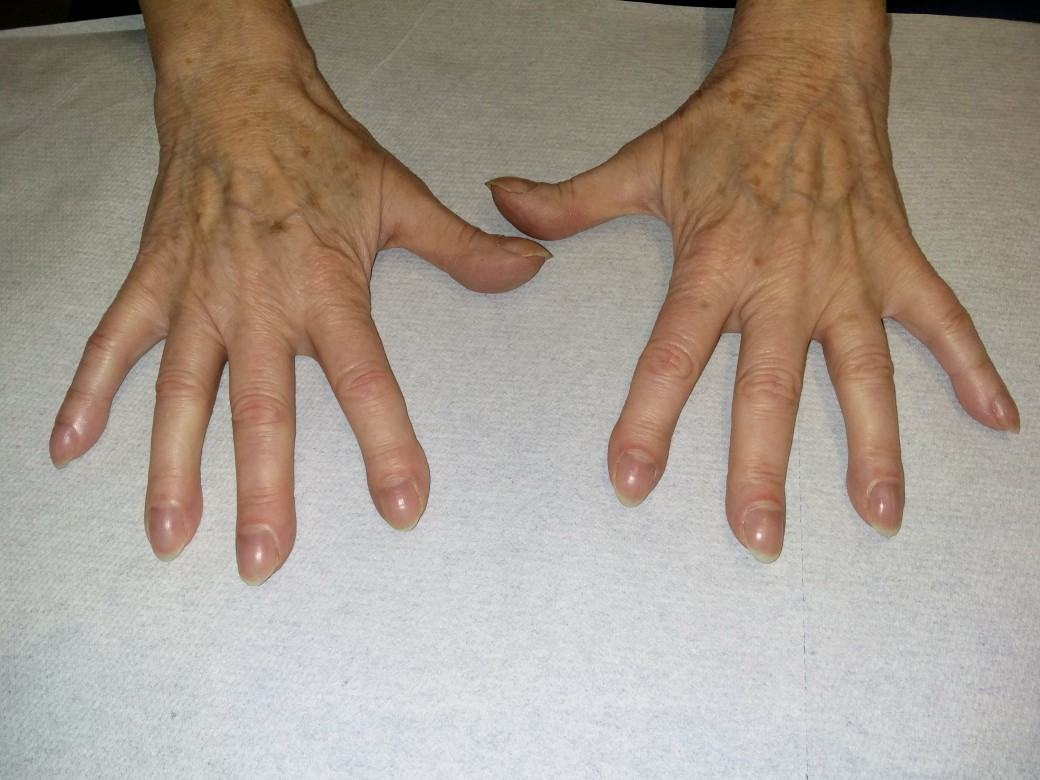 Trommelschlegelfinger
Trommelschlegelfinger - Trommelschlägelfinger können in Verbindung mit neoplastischen Erkrankungen, insbesondere der Lunge und der Pleura, auftreten.
- Sie sind bei einer Vielzahl anderer Erkrankungen wie COPD, Bronchiektasen, Lungenabszess, Empyem, Lungenfibrose, zystische Fibrose, AV-Malformation, Zöliakie, Leberzirrhose, entzündliche Darmerkrankungen oder angeborene Herzfehler zu beobachten.
Koilonychie
- Als Koilonychie werden muldenförmige Einsenkungen der Nagelplatte bezeichnet, in deren Folge der Nagel „löffelförmig“ erscheint.
- Bei Neugeborenen kann es sich um eine Normalvariante handeln, die im Laufe einiger Jahre von selbst verschwindet.
- Die Veränderung kann infolge eines Traumas, einer berufsbedingten Exposition gegenüber Lösungsmitteln auf Erdölbasis, einer Osteoonychodysplasie, eines Eisenmangels9 oder einer Hämochromatose auftreten.
Tüpfelnägel
- Als Tüpfelnägel werden Nagelveränderungen bezeichnet, die in Verbindung mit einer Psoriasis auftreten können.
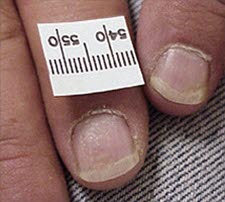 Psoriasis, Tüpfelnägel
Psoriasis, Tüpfelnägel - Es handelt sich um punktförmige Grübchen in der Nagelplatte.
- Sie sind bei 10–50 % der Psoriasis-Patienten zu beobachten.10
- Weitere Erkrankungen, die Tüpfelnägel verursachen können, sind Reiter-Syndrom, Sarkoidose, Pemphigus, Alopecia areata sowie Incontinentia pigmenti.11
Yellow-Nail-Syndrom
- Die Ursache der Erkrankung ist nicht eindeutig geklärt.5,12
- Der Nagel wächst langsamer, verdickt sich, wird konvexer und verfärbt sich gelblich und die Lunula (Nagelmond) verschwindet.
- Das Syndrom kann bei Patienten mit einer chronischen Bronchiektasie oder Sinusitis, einer internen malignen Erkrankung, einem Immundefektsyndrom13 oder einer rheumatoiden Arthritis14 auftreten.
- Davon abzugrenzen, da nicht auf einer systemischen Erkrankung beruhend, sind Verfärbungen einzelner Finger: Manchmal sind nur die drei ersten Finger einer Hand betroffen, was dann auch an einer direkten Einwirkung von Nikotin, Teer u. a. Inhaltsstoffen durch Halten einer Zigarette in dieser Hand liegt.
Onycholysis
- Es kommt zu einer Ablösung der Nagelplatte vom Nagelbett und in der Folge zu einer weißen Verfärbung des betroffenen Bereichs.
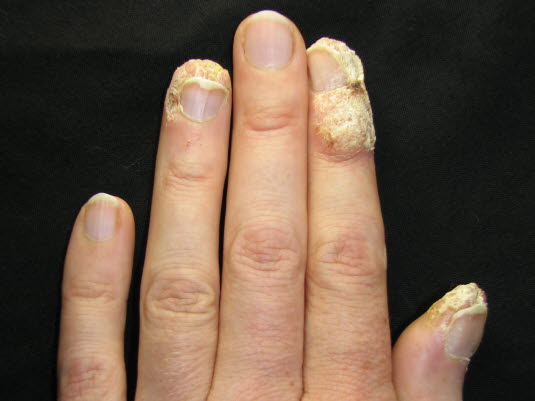 Periunguale Warzen
Periunguale Warzen - Die Onycholysis kann auf lokale Probleme wie periunguale Warzen oder eine Onychomykose zurückzuführen sein, meist ist die Ursache jedoch ein Trauma.
Querfurchen
- Quer verlaufende, lineare Einsenkungen im Nagel werden als Beau-Linien oder Beau-Reil-Querfurchen bezeichnet.
- Die Läsionen treten in den meisten oder allen Nägeln der betroffenen Person an der gleichen Stelle in der Nagelplatte auf.
- Sie können auf jedwede Erkrankung, die das Nagelwachstum stört, sowie auf Traumata oder bei Patienten mit Raynaud-Syndrom auf eine Kälteexposition zurückzuführen sein.
Längsrillen
- Häufig anzutreffen
- Können altersbedingt auftreten.
- Ohne echten Krankheitswert
- Können am Rand des Nagels zu Einrissen und Aufsplitterungen führen.
Mees-Nagelbänder
- Dies sind weiße Bänder, die quer über den mittleren Teil der Nägel oder evtl. auch bis zum Nagelrand verlaufen. Sie können in einem oder mehreren Nägeln auftreten.
- Sie werden in der englischsprachigen Fachliteratur auch als Aldrich- oder Reynolds-Linien bezeichnet.
- Sie werden in der Regel in Phasen mit hohem Stress gebildet und sind auf eine Grunderkrankung zurückzuführen.
- Mögliche Ursachen sind Vergiftungen (Arsen, Thallium, Fluorid), schwere Infektionen, Nierenerkrankungen, Herzinsuffizienz oder maligne Erkrankungen.
Muehrcke-Bänder
- Dies sind paarweise auftretende, quer verlaufende weiße Linien, die auf eine lokale pathologische Veränderung des Nagelbetts und nicht des Nagels zurückzuführen sind.
- Da sie im Nagelbett lokalisiert sind, wandern sie nicht nach distal.
- Die Linien verschwinden bei Druck auf die Nagelplatte.
Zangennagel
- Dabei liegt in Querrichtung des Nagels eine übermäßige Rundung vor. Die Anomalie kann erblich bedingt oder erworben sein.
- Die Ursache ist unbekannt, der Zangennagel ist jedoch mit der Anwendung von Betablockern, mit Psoriasis, Onychomykose, Nageltumoren, dem systemischen Lupus erythematodes, Kawasaki-Syndrom und Malignomen assoziiert.15
Mögliche Grunderkrankungen
Physiologische Phänomene
- Konkave Nägel sind bei kleinen Kindern normal.
- Nagelveränderungen treten häufig in Verbindung mit Hautveränderungen an den Händen auf, Nagelbefunde sind im Hinblick auf bestimmte Hauterkrankungen jedoch nur selten diagnostisch wegweisend.
Allgemeiner Krankheitsprozess
- Liegen symmetrische und ausgedehnte Nagelveränderungen vor, sind sie höchstwahrscheinlich Teil eines systemischen Krankheitsprozesses.
- Zur Bildung quer verlaufender Furchen (Beau-Linien) in allen Nägeln kann es infolge großer Traumata kommen, gleichzeitig kann ein telogenes Effluvium (Haarausfall) vorliegen.
- Mees-Nagelbänder sind meist auf eine schwere Grunderkrankung zurückzuführen.
Mangelzustände
- Eine beeinträchtige Nagelqualität mit einer lamellären Aufspaltung und einer konkaven Nagelplatte ist bei verschiedenen Mangelzuständen zu beobachten.
- Veränderungen bei:2
- Hypalbuminämie: weiße Nägel
- Hypoparathyreoidismus: brüchige Nägel
- Eisenmangel: dünne, brüchige Nägel
- Zinkmangel: Beau-Reil-Querfurchen
- Vitamin-B12-Mangel: Braunverfärbung.
Exposition gegenüber Lösungsmitteln
- Dies ist eine der häufigsten Ursachen von Nagelveränderungen.
- Nagellackentferner sowie ein feuchtes Milieu, in dem das Keratin ständig aufquillt, wirken sich negativ aus.
Psoriasis
- Eine chronische, rezidivierende, entzündliche Hauterkrankung unbekannter Ätiologie, bei der jedoch familiäre Häufungen zu beobachten sind.
- Lebenszeitprävalenz: 1–2 %
- Befällt die Streckseiten häufiger als die Beugeseiten; am häufigsten auf der Kopfhaut, an den Ellenbogen und den Knien lokalisiert.
- Scharf begrenzte, erythematöse Plaques, bedeckt mit dicken, weißen oder silbrig glänzenden, stearinartigen, teilweise festsitzenden Schuppen Tüpfelnägel bei der Hälfte der Patienten, Splitterhämorrhagie (s. u.), Leukonychie, Onycholyse

Tüpfelnägel
- Nagelveränderungen sind häufig assoziiert mit einer Psoriasisarthritis.16
- Bei Bedarf Bestätigung der Diagnose durch Biopsie und Histologie
Splitterhämorrhagie
- Splitterhämorrhagien treten in Form rotbrauner, längs verlaufender Linien in Erscheinung, die im Nagelbett und nicht in der Nagelplatte vorliegen und auf kapilläre Leckagen zurückzuführen sind.3
- Die Streifen verschwinden bei Druck auf die Nägel nicht.
- Früher war diese Nagelveränderung häufig mit einer Endokarditis assoziiert. Heute sind die häufigsten Ursachen Traumata, Psoriasis, Erkrankungen der Niere/Lunge/endokrinen Organe sowie systemische Hauterkrankungen.17
Kollagenosen
- Kollagenosen können periunguale Teleangiektasien hervorrufen, die sich entsprechend dem Krankheitsverlauf verändern.
Chronische Lungeninsuffizienz und zyanotische Herzkrankheit
- Ein klassischer Befund sind hierbei Uhrglasnägel in Kombination mit Trommelschlegelfingern.
 Trommelschlegelfinger
Trommelschlegelfinger
Genetische Syndrome
- Nagelanomalien können angeboren sein und sind mitunter Teil des klinischen Bildes seltener vererbter Syndrome.
Lokale Infektionen oder Traumata
- Veränderungen, die nur einen oder einige wenige Nägel betreffen, deuten meist auf eine lokale Infektion hin oder sind das Ergebnis eines Traumas.
Verfärbungen
- Falls ein entsprechendes Trauma stattgefunden hat und insbesondere, wenn sich die Verfärbung in der Geschwindigkeit des Nagelwachstums nach distal bewegt, handelt es sich um ein Hämatom.
- Differenzialdiagnostisch muss an ein malignes Melanom gedacht werden.
Malignes Melanom
- Ein malignes Melanom muss in Betracht gezogen werden, falls sich unter einem Nagel eine dunkle Verfärbung entwickelt.
- Eine Pigmentierung der Haut proximal des Nagels ist ein pathognomonisches Zeichen eines Melanoms.
Anamnese
Anzeichen einer chronischen Erkrankung?
- Bei ausgedehnten symmetrischen Nagelveränderungen soll nach Allgemeinsymptomen, Haarausfall und Zeichen einer Hauterkrankung gefragt werden.
- Auch nach Zeichen systemischer Grunderkrankungen oder maligner Erkrankungen sollte bei gefragt werden.
Traumata?
- Liegen isolierte Veränderungen vor, sollte nach lokalen Traumata und den Nagelpflegegewohnheiten gefragt werden.
Exposition gegenüber Lösungsmitteln?
- Diese können Nagelveränderungen hervorrufen.
Klinische Untersuchung
- Die Zehen- und Fingernägel sollten stets gemeinsam beurteilt werden, da dies Aufschluss darüber geben kann, ob eine generalisierte Erkrankung vorliegt.
Ergänzende Untersuchungen in der Hausarztpraxis
- Bei Anzeichen einer systemischen Erkrankung sollte die Indikation verschiedener Blutuntersuchungen beurteilt werden.
- Bei Verdacht auf einen Nagelpilz sind ggf. Proben für eine Pilzuntersuchung zu nehmen.
Maßnahmen und Empfehlungen
Indikationen zur Überweisung
- Bei Hauterkrankungen, die mit störenden Nagelveränderungen einhergehen, sollten die Patienten an eine Hautarztpraxis überwiesen werden.
- Bei Verdacht auf ein malignes Melanom sollten die Patienten zur Durchführung einer Biopsie umgehend an eine Hautarztpraxis überwiesen werden.
Empfehlungen
- Für genauere Therapieempfehlungen siehe jeweils die entsprechenden Artikel.
- Nagelpilz
- Dieser ist mit Antimykotika zu behandeln.
- lokal oder systemisch
- Chronische Paronychie der Fingernägel
- Der betroffene Nagel sollte trocken gehalten und weitere Schädigungen der Nagelhaut verhindert werden.
- Es kommt erst zu einer kompletten Heilung, wenn die Nagelhaut wieder herauswächst und die physiologische Barriere wiederhergestellt ist.
- Die Patienten sollten bei Arbeiten in feuchter oder nasser Umgebung stets Handschuhe mit einer Innenbeschichtung aus Baumwolle tragen. Zudem sollte entlang der Nagelhaut mehrmals täglich ein Schutzfilm aus Vaseline aufgetragen werden.
- Unangenehm verdickte Fußnägel
- Kann keine Grunderkrankung ausgemacht werden oder kann diese nicht therapiert werden, sollten die Patienten einen Podologen oder Fußpfleger aufsuchen, um Unterstützung und praktische Empfehlungen für die Eigenbehandlung zu erhalten.
- Ein Teil des Keratins kann aufgelöst werden, indem 40-prozentige Harnstoffsalbe auf den Nagel aufgetragen, die umliegende Haut mit Zinkpaste geschützt und der Finger mit einer Fingerkappe, einem abgeschnittenen Finger eines Handschuhs oder einem wasserdichten Pflaster über Nacht okkludiert wird, bevor der Nagel geschnitten wird.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen

Trommelschlegelfinger (mit freundlicher Genehmigung von Dr. med. Erich Ramstöck)

Tüpfelnägel sind durch punktförmige Grübchen in der Nagelplatte gekennzeichnet. Diese liegen bei bis zu 50 % der Psoriasis-Patienten vor.

Eine Onycholysis, also eine Trennung der Nagelplatte vom Nagelbett, kann auf lokale Probleme wie periunguale Warzen (im Bild) oder eine Onychomykose zurückzuführen sein, meist ist die Ursache jedoch ein Trauma.

Die akute Paronychie ist normalerweise auf eine kleinere Verletzung zurückzuführen, die die physiologische Barriere zwischen dem Nagelbett und dem Nagel zerstört, wodurch infektiöse Organismen in den Körper gelangen können.
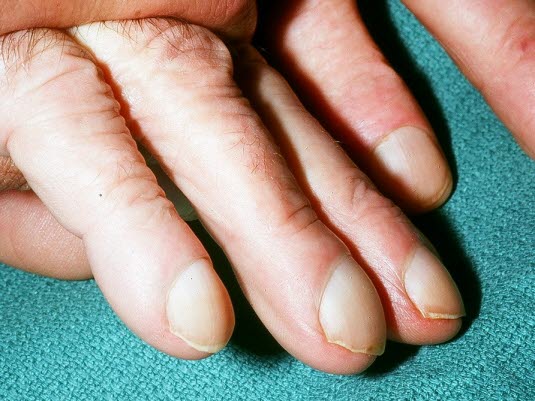
Trommelschlägelfinger können in Verbindung mit neoplastischen Erkrankungen, insbesondere der Lunge und der Pleura, auftreten.
Quellen
Literatur
- Tully AS, Trayes KP, Studdiford JS. Evaluation of nail abnormalities. Am Fam Physician 2012; 85: 779-87. www.ncbi.nlm.nih.gov
- Altmeyer P. Dermatologie Enzyklopädie. Nagelerkrankungen (Übersicht). Springer 2019 www.enzyklopaedie-dermatologie.de
- Fawcett RS, Linford S, Stulberg DL. Nail abnormalities: Clues to systemic disease. Am Fam Physician 2004; 69: 1417-24. PubMed
- Lawry MA, Haneke E, Strobeck K, et al. Methods for diagnosing onychomycosis: a comparative study and review of the literature. Arch Dermatol 2000; 136: 1112-6. PubMed
- D'Alessandro A, Muzi G, Monaco A, Filiberto S, Barboni A, Abbritti G. Yellow nail syndrome: does protein leakage play a role? Eur Respir J 2001;17:149-52. PubMed
- Levit EK, Kagen MH, Scher RK, Grossman M, Altman E. The ABC rule for clinical detection of subungual melanoma. J Am Acad Dermatol 2000; 42: 269-74. PubMed
- Allevato MA. Diseases mimicking onychomycosis. Clin Dermatol 2010; 28: 164-77. PubMed
- Helms A, Brodell RT. Surgical pearl: prompt treatment of subungual hematoma by decompression. J Am Acad Dermatol 2000; 42: 508-9. PubMed
- Ghaffari S, Pourafkari L. Koilonychia in Iron-Deficiency Anemia. N Engl J Med 2018379. pmid:30157401 www.ncbi.nlm.nih.gov
- Mayeaux EJ Jr. Nail disorders. Prim Care 2000;27: 333-51. PubMed
- Tosti A, André M, Murrell DF. Nail involvement in autoimmune bullous disorders. Dermatol Clin 2011; 29:511. PubMed
- Maldonado F, Ryu JH. Yellow nail syndrome. Curr Opin Pulm Med 2009; 15:371. PubMed
- Maldonado F, Tazelaar HD, Wang CW, Ryu JH. Yellow nail syndrome: analysis of 41 consecutive patients. Chest 2008; 134:375. PubMed
- Lehuede G, Toussirot E, Despaux J, Michel F, Wendling D. Yellow nail syndrome associated with thiol compound therapy for rheumatoid arthritis. Two case reports. Joint Bone Spine 2002;69:406-8. PubMed
- Tosti A, Iorizzo M, Piraccini BM, Starace M. The nail in systemic diseases. Dermatol Clin 2006; 24: 341-7. PubMed
- Ogdie A, Weiss P. The Epidemiology of Psoriatic Arthritis. Rheum Dis Clin North Am 2015; 41: 545-68. pmid:26476218. www.ncbi.nlm.nih.gov
- Saladi RN, Persaud AN, Rudikoff D, Cohen SR. Idiopathic splinter hemorrhages. J Am Acad Dermatol 2004; 50: 289-92. PubMed
Autoren
- Caroline Beier, Dr. med., Fachärztin für Allgemeinmedizin, Hamburg
- Günter Ollenschläger, Prof. Dr. Dr. med., Professor für Innere Medizin, Uniklinikum Köln
- Terje Johannessen, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim
- Sylvi Torvund, spesialist i allmennmedisin, Nidarvold legesenter, Trondheim
- Kristin Ryggen, overlege, Hudavdelingen, Regionsykehuset i Trondheim