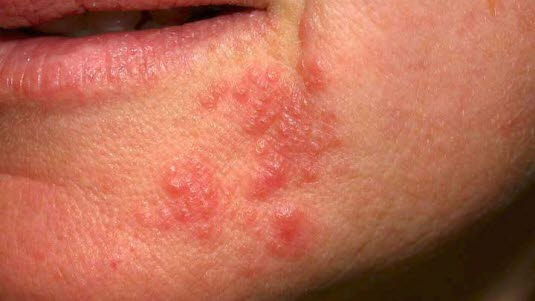
Was ist periorale Dermatitis?
Es handelt sich um einen Hautausschlag um den Mund herum, der aus roter Haut und oft pickelähnlichen kleinen Knötchen (Papeln) besteht. Um die Lippen herum gibt es eine symptomfreie Zone. Gelegentlich bilden sich mit Eiter gefüllte Bläschen (Pusteln). Der Ausschlag kann auch leicht schuppen. Obwohl er in erster Linie um den Mund herum auftritt, kann er auch um die Nase und seltener um die Augen anzutreffen sein. Die betroffene Haut kann jucken oder brennen. Die Erkrankung betrifft allein die Haut und ist nicht ansteckend.
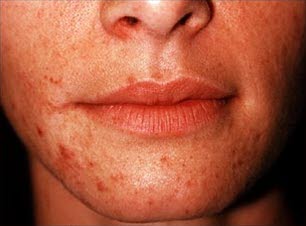
Periorale Dermatitis kommt vor allem bei Frauen im Alter zwischen 16–45 Jahren vor. Die Rate der Neuerkrankungen pro Jahr liegt bei ca. 0,5–1 %. Frauen stellen mehr als 90 % der Fälle, doch scheint das Vorkommen unter Männern zu steigen – was möglicherweise mit veränderten Gewohnheiten der Männer im Gebrauch von Kosmetika zusammenhängen kann. Periorale Dermatitis kommt weltweit bei allen ethnischen Gruppen vor.
Ursachen
Die Ursache der Erkrankung ist nicht bekannt, aber verschiedene Faktoren scheinen als Auslöser bei der Erkrankung eine Rolle zu spielen.
Die Erkrankung entsteht häufig durch die längere Verwendung von Kortisonsalben und -cremes im Gesicht. Viele betroffene Personen haben Kortisonsalbe gegen den Ausschlag verwendet. Anfänglich führt diese eine gewisse Linderung herbei, aber nach einiger Zeit wird der Hautausschlag schlimmer. Auch wenn versucht wird, mit der Anwendung der Kortisonsalbe aufzuhören, verschlimmert sich der Hautausschlag. Insbesondere scheint die Verwendung starker Kortisonsalben diese Wirkung hervorzurufen. Die Erkrankung tritt teilweise auch nach der Anwendung von kortisonhaltigen Nasen- oder Inhalationsprays ein.
Weitere Faktoren, die die Erkrankung begünstigen, sind fettige Haut, Magen-Darm-Störungen, Kosmetika, hormonelle Empfängnisverhütungsmittel, Besiedelung mit Bakterien oder Pilzen, Sonneneinstrahlung, Hitze, Wind und Hormonschwankungen bei Frauen.
Behandlung
Wenn Sie Kortisonsalben verwenden, sollten Sie deren Gebrauch nach und nach ausschleichen, um ein Aufflammen des Ausschlags zu verhindern. Ebenso sollten fetthaltige Hautpflegeprodukte und Parfums vermieden werden. Während der Behandlungszeit sollten Sie vorsichtig mit Kosmetika, Reinigungsprodukten und Feuchtigkeitscremes umgehen. In den meisten Fällen reicht eine „Nulltherapie“ aus, das heißt, Sie dürfen bis der Aussschlag abgeklungen ist, keine Cremes, Make-up etc. verwenden.
Alternativ können Lösungen oder Cremes mit den Wirkstoffen Erythromycin, Metronidazol oder Pimecrolimus verschrieben werden. Umschläge mit Schwarztee oder mit synthetischen Gerbstoffen können das Spannungsgefühl mindern.
Schwerere Verläufe werden mit Antibiotika zum Einnehmen (z. B. Doxycyclin oder Minocyclin) behandelt. Die Therapie soll solange fortgeführt werden, bis der Ausschlag vollständig verschwunden ist.
In manchen Fällen kann auch eine photodynamische Therapie helfen.
Prognose
Periorale Dermatitis wird prinzipiell als gutartige und selbstheilende Erkrankung eingestuft. Bei einigen Betroffenen geht die Erkrankung unbehandelt innerhalb einiger Monate zurück. Bei anderen hingegen kann die Erkrankung unbehandelt mehrere Jahre bestehen. Die Verwendung lokaler Kortikosteroide trägt dazu bei, dass die Erkrankung chronisch wird.
Die Krankheit ist harmlos, die Prognose gut. Die Hautveränderungen gehen in der Regel ohne Narbenbildung zurück.
Weitere Informationen
- Kortisonsalben und -cremes
- Antibiotikatherapie
- Periorale Dermatitis – Informationen für ärztliches Personal
Autoren
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Periorale Dermatitis. References are shown below.
- Winterhagen I. Vorsicht Mundrose!. DAZ 2020; 8: 32. www.deutsche-apotheker-zeitung.de
- Kammler HJ. Perioral dermatitis. Medscape, last updated Nov 13, 2020. emedicine.medscape.com
- Lipozencic J, Ljubojevic S. Perioral dermatitis. Clin Dermatol 2011; 29:157. PubMed
- Wollenberg A, Bieber T, Dirschka T, et al. Periorale Dermatitis S2-Leitlinie. JDDG 2011; 9(5): 422-28. onlinelibrary.wiley.com
- Chen AY, Zirwas MJ. Steroid-induced rosacealike dermatitis: case report and review of the literature. Cutis. 2009 Apr. 83(4):198-204. www.ncbi.nlm.nih.gov
- Goel NS, Burkhart CN, Morrell DS. Pediatric periorificial dermatitis: Clinical course and treatment outcomes in 222 patients. Pediatr Dermatol 2015; 32: 333 PMID: 25847356 PubMed
- Hall CS, Reichenberg J. Evidence based review of perioral dermatitis therapy. G Ital Dermatol Venereol 2010; 145:433. PubMed
- Deutsche Dermatologische Gesellschaft. Psychosomatische Dermatologie (Psychodermatologie). AWMF-Leitlinie Nr. 013-024. Stand 2018. www.awmf.org
- Wollenberg A, Oppel T. Scoring of Skin Lesions with the Perioral Dermatitis Severity Index (PODSI). ActaDV 2005. www.medicaljournals.se
- Altmeyer P. Dermatitis periorale. Enzyklopädie Dermatologie. Springer. Stand 09.03.2022. Zugriff 27.03.2023. www.enzyklopaedie-dermatologie.de
- Tempark T, Shwayder TA. Perioral Dermatitis: A Review of the Condition with Special Attention to Treatment Options. American Journal of Clinical Dermatology. April 2014, Volume 15, Issue 2, pp 101-113. link.springer.com