Red Flags und abwendbar gefährliche Verläufe1-2
|
Red Flags |
Abwendbar gefährlicher Verlauf |
|
Stridor |
Verlegung der Atemwege (Fremdkörper), Aspiration, Epiglottitis (Impfstatus?) |
|
Meningeale Zeichen |
|
|
Dyspnoe |
Pseudokrupp, Epiglottitis, Aspiration (Fremdkörper), Anaphylaxie |
|
Schluckschwierigkeiten, Schwellung im Rachen, Speichelfluss |
|
|
Eingeschränkte Kieferbewegung, unvollständige Mundöffnung, Verschiebung des Gaumensegels |
|
|
Schwellung des Halses |
Anaphylaxie, Abszess |
|
Stark berührungsempfindliche Halshaut |
Phlegmone, Abszess, Thyreoiditis de Quervain |
|
Rauchgasinhalation oder Inhalation schädlicher Substanzen/Reizgas |
Intoxikation, Lungenödem, Ödem der oberen Atemwege, Bronchospasmus, Kohlenmonoxidvergiftung |
|
Schlechter AZ, hohes Fieber, massiver Rachenbefund |
Agranulozytose, akute Leukämie, Malignom, Lymphom, Peritonsillarabszess, Lemierre-Syndrom, Diphtherie |
|
Einseitiger Befund, einseitige Ulzeration langsamer Verlauf, Nikotin- und/oder Alkoholkonsum |
|
|
Palmar-, Plantarerythem, polymorphes Exanthem, zervikale Lymphknotenvergrößerung, Konjunktivitis, mangelnde Wirkung von Antibiotika |
Allgemeine Informationen
Definition
- Schmerzen oder Beschwerden im Rachen3
- Akute Halsschmerzen: Dauer maximal 14 Tage4
- Chronische Halsschmerzen: Dauer > 14 Tage4
Häufigkeit
- In Deutschland sind Halsschmerzen mit 2,7 % auf Platz 6 der häufigsten Beratungsanlässe in der Hausarztpraxis.5
- Die häufigste, infektiologisch bedingte Ursache des Halsschmerzes sind (altersunabhängig) selbstlimitierende virale Infektionen des Pharynx.4
- Obwohl bakterielle Ursachen somit eher selten sind, werden bei über 60 % der Halsschmerz-Patient*innen Antibiotika verschrieben.6
Ätiologie
- Beim Leitsymptom Halsschmerz kommen sowohl infektiologische als auch nichtinfektiologische Ursachen in Betracht.
Infektiologische Ursachen
- Die häufigste Ursache des Leitsymptoms Halsschmerzen sind Infektionen des Pharynx.
- Verteilung der ursächlichen Erreger4
- in mehr als 2/3 der Fälle virale Erreger, am häufigsten Rhinoviren
- Streptokokken der Gruppe A (GAS) sind ursächlich bei etwa 15–30 % der ärztlich vorgestellten Pharyngitis-Fälle bei Kindern und 5–10 % der Fälle bei Erwachsenen.
Nichtinfektiologische Ursachen
- Vor allem bei chronischen Halsschmerzen sollte an nichtinfektiologische Ursachen gedacht werden, jedoch sind auch bei akuten Halsschmerzen nichtinfektiologische Gründ möglich (z. B. nach erfolgter Intubation).
- Im Folgenden werden mögliche Ursachen genannt, in Klammern die jeweilige Prävalenz bei entsprechender Exposition, Erkrankung oder Einnahme.4
- Rauchen (70 %)
- Schnarchen/OSAS (17 x häufiger als bei Menschen, die nicht schnarchen)
- Medikamente
- ACE-Hemmer (unbekannt)
- inhalative Glukokortikoide (etwa 2-fach erhöhtes Risiko für Pharyngitiden im Vergleich zu Placebo; Risikoreduktion durch anschließendes Ausspülen des Mundes oder Anwendung eines Spacers möglich7)
- Gastroösophagealer Reflux (10 %)
- Nach Intubation (40 %)
- Stimmbelastung, z. B. Lehrer*in oder Sänger*in (60 %)
- Schilddrüsenerkrankungen (4–40 %)
- Kawasaki-Syndrom (fast immer)
- Umweltfaktoren, wie z. B. Luftverschmutzung (Beispiel: Im Jahr nach dem Terroranschlag auf das World Trade Center mit extremer Staubentwicklung klagten 62 % der Feuerwehrleute über Halsschmerzen, im Vergleich zu 3 % vor dem Anschlag.8)
ICPC-2
- R21 Hals-/Rachensymptome/-beschwerden
ICD-10
- R07.0 Halsschmerzen
Differenzialdiagnosen
Infektion der oberen Atemwege (Erkältung)
- Siehe Artikel Erkältungskrankheit.
- Virusbedingt
- Beschwerden in Nase und Rachen, leichte Schluckbeschwerden
- Mäßig beeinträchtigter Allgemeinzustand, selten Fieber
- Die klinischen Befunde sind wenig ausgeprägt.
Pharyngitis
- Siehe Artikel Pharyngitis.
- Meistens viral, aber auch durch S. pyogenes oder andere Bakterien möglich
- Der Allgemeinzustand ist relativ gut, gelegentlich kann die Temperatur leicht erhöht sein.
- Typische Befunde sind eine Hyperämie des Rachens und Gaumensegels.
Steptokokken-Infektion des Halses
- Siehe Artikel Streptokokken-Infektion des Halses.
- Krankheitsgefühl und Schluckbeschwerden, häufig Fieber, jedoch kein Husten9
- Mandelentzündung, gelegentlich mit Eiterstippchen/-belägen, lokale Lymphadenitis
- Betrifft meist Kinder zwischen 5 und 15 Jahren, Häufigkeitsgipfel im Winter
Scharlach
- Scharlach wird durch eine toxinbedingte Immunreaktion auf eine S. pyogenes Infektion verursacht.
- Die Tonsillen sind wie bei anderen Tonsillitiden in Mitleidenschaft gezogen.
- Im Verlauf von wenigen Tagen tritt der typische Ausschlag mit stecknadelkopfgroßen Flecken (palpatorisch: Sandpapier) sowie Rötung des Gesichts mit perioraler Blässe und gelegentlich Himbeerzunge auf.
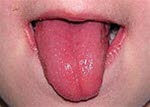 Scharlach, Himbeerzunge
Scharlach, Himbeerzunge - Nach dem Abklingen der Erkrankung kann es zu einer Schuppung der Handflächen und Fußsohlen kommen.
Mononukleose
- Siehe Artikel Mononukleose.
- Infektion mit dem Epstein-Barr-Virus, von der häufig Jugendliche betroffen sind.
- Häufigkeitsgipfel zwischen 16–20 Jahren
- Bei Kindern meist subklinischer Verlauf
 Mononukleose (Quelle: Wikipedia)
Mononukleose (Quelle: Wikipedia) - Typische Symptome sind Fieber, Pharyngitis, Müdigkeit und ein eingeschränkter Allgemeinzustand.
- Typische Befunde sind eine meist symmetrische Lymphadenopathie. Bei etwa der Hälfte der Betroffenen bilden sich Beläge auf den Tonsillen, und Milz und Leber sind vergrößert.
- Typische Laborbefunde sind eine Lymphozytose und atypische Monozyten im Blutausstrich. Bei Verdacht kann eine positive Serologie (EBV Ig-M, EBV IgG) den Infekt bestätigen. Um falsch negative Befunde zu reduzieren, sollte die Serologie erst in der 2. Krankheitswoche erfolgen.
- Unter Amoxicillintherapie entwickelt sich bei 90 % ein makulopapulöser Ausschlag.10
Peritonsillarabszess
- Siehe Artikel Peritonsillarabszess.
- Anfänglich treten die gleichen Symptome wie bei einer gewöhnlichen Mandelentzündung auf.
- Im Verlauf entwickeln sich Trismus (Kiefersperre), Foetor ex ore und eine heisere Stimme.
- Pathognomonisch ist der sog. Kulissenverzug (asymmetrisches Gaumensegel)
- DD: Glossopharyngeusparese.
- Infolge des Trismus kann die Untersuchung des Rachens erschwert sein. Es fällt eine deutliche Asymmetrie von Tonsillen und Gaumenbogen ins Auge. Das peritonsilläre Gewebe ist infiziert, ödematös, und die betroffene Tonsille ist in Richtung der gesunden Seite verschoben.
- Ursächlich sind meist GAS, seltener Anaerobier wie Fusobacterium.
- Bei Verdacht auf einen Peritonsillarabszess sollte eine rasche ambulante Abklärung in der HNO-Praxis erfolgen bzw. eine Krankenhauseinweisung.
- Therapieoptionen sind Punktion oder Inzision des Abszesses sowie die Antibiotikagabe (Aminopenicillin + Betalaktamase-Inhibitor)
Lemierre-Syndrom
- Siehe Artikel Lemierre-Syndrom.
- Oropharyngeale Infektion mit Abszessbildung durch den Anaerobier Fusobacterium necrophorum, die sich vorwiegend bei Jugendlichen oder jungen Erwachsenen manifestiert.
- Das Bakterium kann Tonsillitis verursachen.
- Komplikationen sind eine Thrombophlebitis der Vena jugularis interna und septische Thromboembolie.
- Diese Komplikation tritt ungefähr bei 1 von 400 Tonsillitiden auf.11
- Warnsymptome sind: starkes Krankheitsgefühl, im Verlauf rasch zunehmende Beschwerden und eine Nackenschwellung.12
Herpangina
- Siehe Artikel Herpangina.
- Tritt vorwiegend bei Kindern unter 4 Jahren auf.
- Verursacht wird die Erkrankung durch Coxsackie-A-Viren, die Inkubationszeit beträgt 2–9 Tage.
- Akutes Einsetzen mit hohem Fieber, Krankheitsgefühl und Schluckbeschwerden
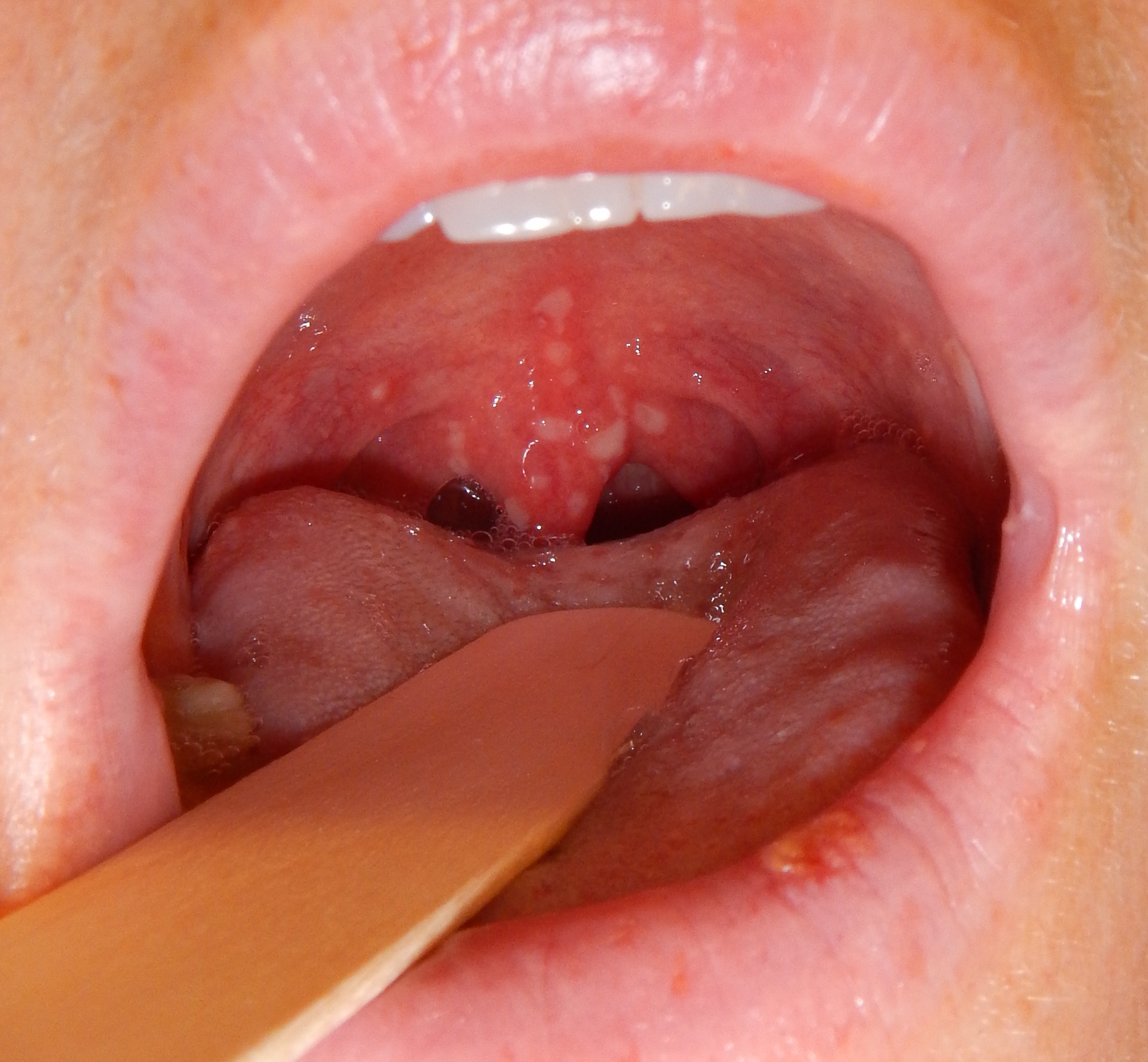 Herpangina (James Heilmann, Wikimedia Commons)
Herpangina (James Heilmann, Wikimedia Commons) - Die Rachenschleimhaut ist stark gerötet, am Gaumen (und gelegentlich auf den Tonsillen) bilden sich kleine Bläschen, nach deren Aufplatzen entstehen kleine Wunden.
- Die Erkrankung ist selbstlimitierend.
Epiglottitis
- Siehe Artikel Akute Epiglottitis.
- Akute, lebensbedrohliche Infektion des Kehlkopfdeckels, meist durch Haemophilus influenzae.
- Seit Einführung der Impfung gibt es kaum noch Erkrankungen.
- Erkrankte Kinder sind schwer erschöpft und haben Fieber, Atemnot, inspiratorischen Stridor und Schluckbeschwerden mit vermehrtem Speichelfluss.
- Sie wollen nicht liegen, sondern sitzen lieber mit offenem Mund und nach vorne gestrecktem Kopf.
- Weitere Symptome sind Reizbarkeit und motorische Unruhe.
- Verdachtsfälle werden dem Krankenhaus gemeldet, und es erfolgt direkt der Transport in die Klinik.
- Die Patient*innen sollten beim Transport ärztlich unter Intubationsbereitschaft begleitet werden.
Opportunistische Infektionen bei Immunsuppression
- Im Rahmen einer Immunsuppression kommt es gehäuft zu opportunistischen Infektionen der oberen Atemwege.
- Dabei kann die Immunsuppression iatrogen bedingt (z. B. Chemotherapie oder immunsupprimierende Medikamente bei z. B. chronisch-entzündlichen Darmerkrankungen) oder durch Krankheit (z. B. HIV) verursacht sein.
- Typische Krankheitsbilder sind in diesen Fällen:
Mukositis bei onkologischer Therapie
- Siehe Artikel Strahlentherapie.
- Durch Bestrahlungen im Mund/Rachenraum, wie z. B. bei Oropharynxkarzinomen, oder durch eine Vielzahl von Chemotherapeutika können stark schmerzende Mukosaschädigungen ausgelöst werden, die den Patient*innen die orale Nahrungs- oder Flüssigkeitszufuhr nahezu unmöglich machen.
Laterale Halszyste
- Siehe Artikel Mediane und laterale Halszysten.
- Laterale Zysten werden durch eine Rückbildungsstörung vom Ductus thymopharyngeus verursacht.
- Laterale Halszysten werden häufig erst durch zunehmende Größe oder aufgrund von rezidivierenden Infektionen bei Jugendlichen und jungen Erwachsenen diagnostiziert.
- Diagnosestellung durch Ultraschall
- Bei Beschwerden oder rezidivierenden Infektionen chirurgische Exzision
Mediane Halszyste
- Siehe Artikel Mediane und laterale Halszysten.
- Mediane Zysten werden durch eine Rückbildungsstörung vom Ductus thyreoglossus verursacht.
- Lokalisation zwischen Zungenbein und Schilddrüse
- Rezidivierende Schwellung/Schmerzen, die an der vorderen Mittellinie des Halses in Erscheinung treten.
- Zweithäufigste Ursache für Schwellungen im Hals (nach der Lymphadenopathie) bei Kindern, sie können sich aber auch erst im Erwachsenenalter manifestieren.
- Diagnosestellung durch Ultraschall
- Bei Beschwerden oder rezidivierenden Infektionen chirurgische Exzision
Fremdkörperaspiration
- Siehe Artikel Verschluckter Fremdkörper.
- Vor allem bei Kleinkindern
- Insbesondere bei akutem Auftreten von Schmerzen ohne Fieber
- Inspiratorischer Stridor: Verlegung der oberen Atemwege
- Exspiratorischer Stridor: Verlegung der unteren Atemwege
Diphtherie
- Siehe Artikel Diphtherie.
- Infektion durch Corynebacterium diphtheriae, primär ist meist der Respirationstrakt und hier am häufigsten die tonsillopharyngeale Region betroffen.
- In Deutschland werden dank Impfung nur noch Einzelfälle beschrieben, höhere Inzidenzen in Osteuropa.
- Auf den Tonsillen bilden sich spinnennetzartige, festsitzende gelblich-weiße oder graue membranöse Beläge.
- Versucht man die Beläge zu entfernen, beginnt es zu bluten.
- Der Allgemeinzustand ist in der Regel stark beeinträchtigt.
- Stationäre Therapie mit schnellstmöglicher Antitoxin- und Antibiotikagabe
Kawasaki-Syndrom
- Siehe Artikel Kawasaki-Syndrom.
- Akute Vaskulitis der mittelgroßen Arterien mit häufiger Mitbeteiligung der Koronargefäße, wird auch als mukokutanes Lymphknotensyndrom bezeichnet.13
- Selten, meist sind Kinder unter 5 Jahren betroffen.
- Charakteristische Anzeichen und Symptome sind:
- Fieber über mindestens 5 Tage, das nicht auf Antibiotika anspricht.
- beidseitige nichteitrige Konjunktivitis
- Vergrößerung der vorderen Halslymphknoten
- gerötete Mundschleimhaut, Stomatitis
- Entzündung der Pharynx mit Himbeerzunge.
- Im Verlauf zeigen sich aufgesprungene, gerötete Lippen, ein generalisierter, polymorpher, erythematöser Ausschlag mit Ödem und Erythem an Händen und Füßen, später Schuppung der Hände.
- Bei Verdacht soll eine Klinikeinweisung erfolgen.
- Therapie mittels intravenöser Immunglobuline in Kombination mit Acetylsalicylsäure.
Sialadenitis
- Siehe Artikel Sialadenitis.
- Infektiöse oder nichtinfektiöse Entzündung der Speicheldrüsen, meist ist die Parotisdrüse betroffen.
- Schmerzhafte Schwellung der Drüsen
- Akute bakterielle Infekte werden durch Speichelsteine begünstigt, eher bei älteren Patient*innen.
- Virale Infekte sind häufig durch Mumpsviren verursacht, eher bei Kindern.
- Mitbeteiligung der Speicheldrüsen im Rahmen des Sjögren-Syndroms möglich
- Eine schlechte Mundhygiene oder chronische Erkrankungen wie Diabetes oder Niereninsuffizienz sind Risikofaktoren.
- Beidseitiges Auftreten spricht für Mumps, allerdings können die Schwellungen um einige Tage zeitversetzt auftreten.
Sialolithiasis
- Siehe Artikel Sialolithiasis.
- Steinbildung in der Speicheldrüse oder deren Ausführungsgängen
- Selten, 1 Fall auf 15.000–30.000 Einw. pro Jahr
- Als ursächliche Faktoren kommen eine Verengung der Speichelgänge, Sekretionsstörungen und bakterielle Infektionen infrage.
- Beim Essen oder in anderen Situationen mit Stimulation der Speichelproduktion kommt es zu einer schmerzhaften Schwellung und kolikartigen Schmerzen.
- Die Sonografie ist nach der klinischen Untersuchung das diagnostische bildgebende Verfahren der 1. Wahl.
- Die Behandlung besteht aus der Manipulation und evtl. operativen Entfernung, evtl. Behandlung einer Infektion.
- Die Patient*innen können selbst vorsichtig die Speicheldrüse und ihren Ausführungsgang massieren und versuchen, das Konkrement „auszumelken".
Andere Ursachen
- Siehe Abschnitt Nichtinfektiologische Ursachen.
Diagnostik
Allgemeines zur Diagnostik
- Häufigste Ursache für Halsschmerzen sind Virusinfektionen.
- Infektionen des Rachens klingen in den meisten Fällen von allein ab, Komplikationen treten selten auf, und die Beschwerden sind meist leicht bis mäßig.
- Daher hat die Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) in der Leitlinie Halsschmerzen das Ziel genannt, eine Überdiagnostik und Überversorgung beim Symptom Halsschmerz zu vermeiden und somit den nicht nutzengerechten Antibiotikaverbrauch bei Patient*innen mit banalen Atemwegsinfekten zu senken.4
- Aus diagnostischer und therapeutischer Hinsicht kommt vor allem der Erkennung von Patient*innen mit GAS oder dem Epstein-Barr-Virus (EBV) große Bedeutung zu.14
- Die klinische Differenzialdiagnose von Halsschmerzen, insbesondere die Differenzierung virale vs. bakterielle Genese, ist schwierig.
- Zur Verbesserung der klinischen Diagnose wurden zahlreiche unterschiedliche Scores entwickelt.15-17
Hinweise auf bakterielle bzw. virale Genese4
- Klinisch ist es nicht sicher möglich, zwischen einer viralen, bakteriellen oder nichtinfektiösen Pharyngitis zu unterscheiden.
- Eine bakterielle Genese ist wahrscheinlicher bei:
- plötzlichem Beginn der Halsschmerzen
- 5.–15. Lebensjahr
- Fieber
- scharlachartigem Ausschlag
- Übelkeit, Erbrechen, Bauchschmerzen
- Tonsillopharyngeale Entzündung
- fleckige tonsillopharyngeale Exsudate
- Petechien am Gaumen
- anteriore zervikale Lymphknotenschwellung
- Auftreten im Winter und Frühling
- mehrmalige Streptokokkeninfektionen in der Anamnese.
- Eine virale Genese ist wahrscheinlicher bei:
- Konjunktivitis
- Rhinitis
- Husten
- Diarrhö
- Heiserkeit
- diskrete ulzerative Stomatitis
- Exanthem.
Anamnese
Anzeichen einer Atemwegsinfektion?
- Verstopfte Nase, Rhinorrhö, Niesen, Konjunktivitis, Husten und ein geringfügig herabgesetzter Allgemeinzustand sprechen für eine viral bedingte Atemwegsinfektion.
Allgemeinzustand der Patienten*innen?
- Schwere Beeinträchtigung des Allgemeinzustandes gilt als Red Flag und sollte an abwendbar gefährliche Verläufe denken lassen.
Schluckbeschwerden?
- Erhebliche Schluckbeschwerden in Kombination mit einer „belegten Stimme“, Fieber und herabgesetztem Allgemeinzustand sprechen für eine bakteriell bedingte Tonsillitis.
- Bei fehlender Fähigkeit, Speichel zu schlucken, sollte an gefährliche Verläufe, z. B. Epiglottitis, Peritonsillarabszess oder Diphtherie gedacht werden.
Ohrenschmerzen?
- Häufiges Begleitsymptom bei Halsbeschwerden, keine Zuordnung zu viraler oder bakterieller Genese möglich
Symptome bei Kindern?
- Häufig wenig ausgeprägt und unspezifisch
- Verweigerung der Nahrungsaufnahme, Teilnahmslosigkeit, Fieber und Bauchschmerzen
Klinische Untersuchung
Allgemeines
- Beurteilung des Allgemeinzustandes
- Rachen: Beurteilung der Tonsillengröße, Farbe, etwaige Beläge; Schleimhautkolorit, Petechien, Asymmetrie, Anzeichen einer peritonsillären Schwellung, Trismus
- Außenseite des Halses: geschwollene Lymphknoten, Tumoren
- Inspektion von Gehörgang und Trommelfell bei Ohrenschmerzen
Klinischer Verdacht auf Mononukleose oder Malignom
- Palpation des Abdomens (Vergrößerung von Leber und Milz)
Klinischer Verdacht auf Streptokokkeninfektion
- Sehen Sie hierzu auch die Artikel Tonsillitis und Streptokokkeninfektion
Scores4,18
- Zur Ermittlung der Wahrscheinlichkeit einer bakteriellen Genese empfiehlt die DEGAM den McIsaac-Score (Patient*innen 3–14 Jahre) oder den Centor-Score (Patient*innen > 14 Jahre) oder den FeverPAIN-Score.4
- Nur Entscheidungshilfen, keine sichere Diagnose möglich
- Cave: bei komplizierenden Befunden nicht anwendbar (s. u.)!
- Centor-Score (Patient*innen > 14 Jahre): 1 Punkt für jede positive Antwort
- McIsaac-Score (Patient*innen 3–14 Jahre): Erweiterte Form des Centor-Scores, der zusätzlich nach dem Alter fragt.
- unter 15 Jahren: + 1 Punkt
- über 45 Jahren: – 1 Punkt
- FeverPAIN-Score: 1 Punkt für jede positive Antwort
-
- Fieber während der letzten 24 Stunden
- belegte Tonsillen
- Arztbesuch in den letzten 3 Tagen nach Symptombeginn
- stark gerötete Tonsillen
- kein Husten oder akute Rhinitis
-
- Auswertung
- Centor-Score, Mc-Isaac-Score, FeverPAIN-Score
- bei 3 Punkten mittleres Risiko für den Nachweis von Streptokokken im Rachenabstrich
- bei 4 bzw. 4–5 Punkten höheres Risiko für den Nachweis von Streptokokken im Rachenabstrich
- Centor-Score, Mc-Isaac-Score, FeverPAIN-Score
- Bei folgenden komplizierenden Befunden sind die o. g. Scores nicht anwendbar, und es sollte eine individuelle Diagnostik und Therapiestrategie verfolgt werden:4
- Alter < 3 Jahre
- typisches Scharlach-Exanthem
- V. a. infektiöse Mononukleose
- Infektion mit anderem Fokus (Pneumonie, Bronchitis usw.)
- anamnestisch erhöhtes Risiko für akutes rheumatisches Fieber
-
- z. B. Herkunft aus Risikogebiet
- typische Konditionen mit schwerer Immunsuppression
- z. B. AIDS oder Z. n. Transplantation
Abstrich
- Bei Patient*innen < 15 Jahren mit mittlerer bis hoher klinischer Wahrscheinlichkeit für eine Streptokokken-Tonsillopharyngitis erscheint die Anwendung von Schnelltests sinnvoll, um bei negativem Schnelltestergebnis bei einer zusätzlichen Anzahl von Kindern auf eine unnötige antibiotische Therapie verzichten zu können.4
- Aufgrund der Spezifität von 95 % (Falsch-positiv-Rate von 5 %) sollte bei geringem klinischem Risiko auf einen Schnelltest auch bei Kindern in jedem Fall verzichtet werden.
Antistreptolysin-Titer
- Die Bestimmung eines Antistreptolysin-Titers ist nicht sinnvoll. Lediglich bei Verdacht auf eine Folgeerkrankung (rheumatisches Fieber, Glomerulonephritis) kann er eine abgelaufene Infektion anzeigen.4
Ergänzende Untersuchungen
In der Hausarztpraxis
- Im Allgemeinen handelt es sich bei der Beurteilung von Halsschmerzen um eine klinische Diagnose, bei unsicherer Diagnose sind nur im Einzelfall Zusatzuntersuchungen erforderlich.
- Laboranalyse wird nicht routinemäßig empfohlen.
- Blutausstrich/Differenzialblutbild
- bei Verdacht auf Mononukleose oder Leukämie
- erhöhte Anzahl atypischer Monozyten, normale Anzahl Granulozyten
- Schnelltest auf Mononukleose aus dem Blut
- Ein positives Ergebnis ist erst nach einer Krankheitsdauer von 1–2 Wochen zu erwarten.
- Serologische Untersuchung auf Mononukleose EBV
- Nur wenn eine Diagnosesicherung wichtig ist, z. B. Ausschluss von Leukämie oder protrahierter Krankheitsverlauf.
- EBV(VCA)-IgM-ELISA ist in der Frühphase bis zu 8 Wochen positiv.
- EBV(VCA)-IgG-ELISA ist in der Frühphase oft auch schon positiv, persistiert meist lebenslang.
- Siehe Tabelle Halsschmerzen, serologische Untersuchung auf Mononukleose EBV.
Maßnahmen und Empfehlungen
Indikationen zur Überweisung (HNO-Praxis)
- Bei V. a. Peritonsillarabszess
- Bei V. a. Tonsillenkarzinom
- Bei V. a. Angina specifica
- Indikationsprüfung einer Tonsillektomie bei rezidivierenden Tonsillitiden (mind. 3 ärztlich dokumentierte Episoden in den letzten 6 Monaten)18
- Chronische Halsschmerzen
Checkliste zur Überweisung
Halsschmerzen
- Zweck der Überweisung
- Unterstützende Diagnostik? Behandlung?
- Anamnese
- Seit wann besteht die Erkrankung? Verlauf? Rezidivierend: wie oft?
- Besondere Bedingungen, die eine Überweisung erforderlich machen?
- Andere Erkrankungen von Bedeutung? Familiäre Prädisposition?
- Regelmäßige oder gelegentliche Einnahme von Arzneimitteln?
- Konsequenzen?
- Klinische Untersuchung
- Allgemeinzustand? Anzeichen einer Infektion? Tonsillengröße? Lymphadenopathie im Hals?
- Ergänzende Untersuchungen
- Hb, Leukozyten, BSG, CRP, evtl. Streptokokkentest
Indikationen zur Krankenhauseinweisung
- Bei Atemnot oder Stridor in notärztlicher Begleitung
- V. a. Diphtherie
- Bei V. a. peritonsillären Abszess, wenn keine ambulante Abklärung am selben Tag möglich ist.
- V. a. Lemierre-Syndrom
Therapie
Allgemeines zur Therapie
Leitlinie: Halsschmerzen4
- Bei allen Patient*innen (Alter ≥ 3 Jahre) mit akuten Halsschmerzen (< 14 Tagen Dauer) ohne Red Flags sollte eine Beratung zu folgenden Punkten erfolgen:
- voraussichtlicher Verlauf: selbstlimitierend, Beschwerdedauer ca. 1 Woche
- das geringe Risiko für behandlungsnotwendige suppurative (eitrige) Komplikationen
- Selbstmanagement (z. B. Flüssigkeit, körperliche Schonung, andere nichtmedikamentöse Maßnahmen)
- die geschätzte Wahrscheinlichkeit für das Vorliegen einer bakteriellen Tonsillopharyngitis auf Basis von Anamnese und Befunderhebung
- Vor- und Nachteile einer antibiotischen Therapie
- Symptomverkürzung von durchschnittlich 16 Stunden
- hohe Number Needed to Treat von ca. 200 zur Vermeidung einer suppurativen Komplikation
- ca. 10 % unerwünschte Arzneimittelwirkungen (Diarrhöen, Anaphylaxie, Mykosen) bei Antibiotikagabe
- auf Nachfrage der Patient*innen
- Die geschätzte Inzidenz des akuten rheumatischen Fiebers (ARF) und der akuten postinfektiösen Glomerulonephritis (ASPGN) in Deutschland ist sehr gering. Weder das ARF noch eine ASPGN können durch eine antibiotische Therapie nachweislich verhindert werden.
Symptomatische Therapie
- Der gesamte Abschnitt basiert auf dieser Referenz.4
- Als Lokaltherapeutika können sowohl nichtmedikamentöse Lutschtabletten als auch medikamentöse Lutschtabletten, die Lokalanästhetika und/oder nichtsteroidale Antirheumatika (NSAR) enthalten, mit dem Ziel der Symptomlinderung empfohlen werden.
- Das Lutschen von medizinischen Lutschtabletten mit Lokalantiseptika und/oder Antibiotika zur lokalen Schmerzlinderung soll nicht empfohlen werden.
- Zur kurzzeitigen symptomatischen Therapie von Halsschmerzen können Ibuprofen oder Naproxen angeboten werden.
- Kortikosteroide sollen laut DEGAM-Leitlinie nicht zur analgetischen Therapie bei Halsschmerzen genutzt werden.
- Nach Einschätzung einer Auswertung durch das British Medical Journal besteht allerdings eine schwache Evidenz für den Nutzen einer einmaligen oralen Gabe bei akuten Halsschmerzen.19
- Die Schmerzdauer kann damit im Durchschnitt um 1 Tag verkürzt werden, mit Nebenwirkungen ist bei einmaliger Gabe in der Regel nicht zu rechnen.
- empfohlene Dosis: 10 mg Dexamethason (oder äquivante Dosis eines alternativen Glukokortikoids) für Erwachsene
- Nach Einschätzung einer Auswertung durch das British Medical Journal besteht allerdings eine schwache Evidenz für den Nutzen einer einmaligen oralen Gabe bei akuten Halsschmerzen.19
- Für naturheilkundliche Präparate oder Homöopathika zur Behandlung von Halsschmerzen gibt es keinen gesicherten Wirkungsnachweis aus kontrollierten Studien.
Spezifische Therapie
- Streptokokkeninfektionen
- Sehen Sie hierzu bitte auch den Artikel Tonsillitis, wo die ggf. nötige antibiotische Therapie beschrieben wird.
- Wenn der klinische Effekt als relevant eingeschätzt wird, sollte eine Antibiotikatherapie erfolgen.20
- Die Verhinderung von Folgeschäden ist keine Indikation für die antibiotische Behandlung.21
- Asymptomatische Träger von GAS
- Eine Antibiotikatherapie ist nicht erforderlich.22
- Häufig besteht bei diesen Patient*innen eine Infektion oder Besiedelung mit niedrigvirulenten Streptokokkenstämmen, die zu einer angemessenen Immunitätsentwicklung beitragen.
Empfehlungen für Patient*innen
- Kalte oder lauwarme Getränke können Linderung bewirken.
- Ausruhen.
- Rauchen reduzieren/stoppen.
Nachkontrolle
- Bei Verschlechterung oder Ausbleiben einer Besserung nach 3–5 Tagen sollte erneut ärztlicher Rat gesucht werden.
Patienteninformationen
Patienteninformationen in Deximed
Weitere Informationen
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM): Halsschmerzen
Video
Illustrationen



Quellen
Leitlinien
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin. Halsschmerzen. AWMF-Leitlinie Nr. 053-010. S3, Stand 2020. www.awmf.org
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Entzündliche Erkrankungen der Gaumenmandeln/Tonsillitis, Therapie. AWMF-Leitlinie Nr. 017-024. S2k, Stand 2015. www.awmf.org
Literatur
- Schaufelberger M, Meer A, Furger P, Derkx H et al. Red Flags - Expertenkonsens - Alarmsymptome der Medizin. Neuhausen am Rheinfall, Schweiz: Editions D&F, 2018.
- Fleischmann T. Fälle Klinische Notfallmedizin - Die 100 wichtigsten Diagnosen. München, Deutschland: Elsevier, 2018.
- Vincent MT, Celestin N, Hussain AN. Pharyngitis. Am Fam Physician 2004; 69: 1465-70. American Family Physician
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin. Halsschmerzen. AWMF-Leitlinie Nr. 053-010. S3, Stand 2020. www.awmf.org
- Laux G, Kühlein T, Gutscher A, et al. Versorgungsforschung in der Hausarztpraxis: Ergebnisse aus dem CONTENT-Projekt 2006 - 2009. München: Urban & Vogel, 2010.
- Faber MS, Heckenbach K, Velasco E, et al. Antibiotics for the common cold: expectations of Germany’s general population. Eurosurveillance 2010; 15(35): 19655. pubmed.ncbi.nlm.nih.gov
- Rachelefsky GS, Liao Y, Faruqi R. Impact of inhaled corticosteroid-induced oropharyngeal adverse events: results from a meta-analysis. Ann Allergy Asthma Immunol 2007; 98(3): 225-38. pubmed.ncbi.nlm.nih.gov
- Trends in Respiratory Symptoms of Firefighters Exposed to the World Trade Center Disaster: 2001–2005. Trends in Respiratory Symptoms of Firefighters Exposed to the World Trade Center Disaster: 2001–2005. Environ Health Perspect 2009; 117(6): 975-80. www.ncbi.nlm.nih.gov
- Bisno AL. Acute pharyngitis. N Engl J Med 2001; 344:205-11. New England Journal of Medicine
- Peter J, Ray CG. Infectious mononucleosis. Pediatr Rev 1998;19:276-9. PubMed
- Centor RM. Expand the Pharyngitis Paradigm for Adolescent and Young Adults. Ann Intern Med 2009 Dec 1;151(11); 812-5. www.ncbi.nlm.nih.gov
- Johannesen KM, Bodtger U. Lemierre's syndrome: current perspectives on diagnosis and management. Infect Drug Resist. 2016;9:221-227. www.ncbi.nlm.nih.gov
- Golshevsky D, Cheung M, Burgner D. Kawasaki disease. The importance of prompt recognition and early referral. Australian Family Physician 42 (6), June 2013. www.racgp.org.au
- Strömberg A, Schwan A, Cars O. Throat carrier rates of beta-hemolytic streptococci among healthy adults and children. Scand J Infect Dis.1988;20(4):411-7. pubmed.ncbi.nlm.nih.gov
- McIsaac WJ, Goel V, To T, Low DE. The validity of a sore throat score in family practice. CMAJ 2000; 163:811-5. pubmed.ncbi.nlm.nih.gov
- Centor RM, Witherspoon HM, Dalton HP, Brody CE, Link K. The diagnosis of strep throat in adults in the emergency room. Med Decis Mking 1981; 1: 39-46. PubMed
- Hoffmann S. An algorithm for a selective use of throat swabs in the diagnosis of group A streptococcal pharyngo-tonsillitis in general practice. Scand J Prim Health Care 1992; 10: 295 - 300. PubMed
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Entzündliche Erkrankungen der Gaumenmandeln/Tonsilitis, Therapie (S2k). AWMF-Leitlinie Nr. 017-024, Stand 2015. www.awmf.org
- Aertgeerts B, Agoritsas T, Siemieniuk RAC, et al. Corticosteroids for sore throat: a clinical practice guideline. BMJ 2017; 358: 4090. www.bmj.com
- De-Meyere M, Mervielde Y, Verschraegen G, Bogaert M. Effect of penicillin on the clinical course of streptococcal pharyngitis in general practice. Eur J Clin Pharmocol 1992; 43: 581-5. PubMed
- ESCMID Sore Throat Guideline Group, Pelucchi C, Grigoryan L et al (2012) Guideline for the management of acute sore throat. Clin Microbiol Infect 18 Suppl 1:1–28. doi: 10.1111/j.1469-0691.2012.03766.x. www.ncbi.nlm.nih.gov
- Del Mar C, Glasziou PP, Spinks AB. Antibiotics for sore throat. I: The Cochrane Library, Issue 1, 2000. Oxford: Update software, 2000. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Guido Schmiemann, Dr. med., Facharzt für Allgemeinmedizin, Bremen (Review)
- Jean-François Chenot, Prof. Dr. med., Facharzt für Allgemeinmedizin, Institut für Community Medicine, Universitätsmedizin Greifswald (Review)
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).