Was ist eine Mittelohrentzündung?
Definition
Eine akute Mittelohrentzündung ist eine Infektion der Schleimhaut des Mittelohrs, die durch Viren oder Bakterien verursacht wird. Die Infektion entwickelt sich in der Regel aus einem oberen Atemwegsinfekt (Erkältung). Entzündliche Veränderungen im Mittelohr führen dazu, dass der Druck im Mittelohr zunimmt, was Schmerzen verursacht.
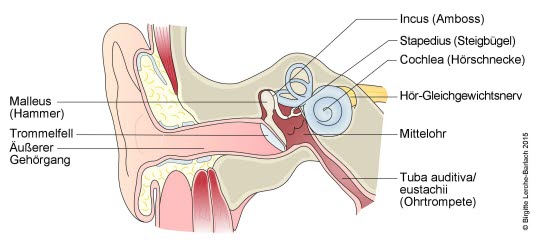
Das Mittelohr ist ein mit Luft gefüllter Hohlraum, in dem sich die drei Gehörknöchelchen (Hammer, Amboss und Steigbügel) befinden. Vom Mittelohr verläuft ein schmaler Kanal, die Ohrtrompete (Tuba auditiva), herunter zum hinteren Teil der Nase/oberen Teil des Rachens. Auf diese Weise wird das Mittelohr belüftet und Druckunterschiede (z. B. in großer Höhe) können ausgeglichen werden.
Symptome
Eine Mittelohrentzündung tritt häufig in Verbindung mit Erkältungen auf, und die häufigsten Symptome dieser Erkrankung sind Ohrenschmerzen und Fieber. Häufig beginnen die Schmerzen während der Nacht. Der Schmerz wird schlimmer, wenn das Kind liegt. Das Gehör im entzündeten Ohr ist häufig beeinträchtigt und der Allgemeinzustand leicht eingeschränkt.
Bei manchen Kindern nehmen die Schmerzen ab, wenn sich der Eiter, der von der Innenseite auf das Trommelfell drückt, in den Gehörgang ergießt und aus dem Ohr fließt (Ohrausfluss).
Ursachen
Bei einer Erkältung schwillt die Schleimhaut der Ohrtrompete an, wodurch der Kanal verstopft werden kann. Das Risiko dafür ist am größten bei Kindern unter 6 Jahren, die häufig Schwellungen im Rachen und kürzere Kanäle haben als größere Kinder und Erwachsene. Wenn die Ohrtrompete verstopft, kann die Flüssigkeit, die in der Schleimhaut des Mittelohrs erzeugt wird, nicht abfließen – gute Wachstumsbedingungen für Bakterien.
Risikofaktoren
Kleine Kinder sind am häufigsten betroffen. Die Erkrankung tritt häufiger auf, wenn auch die Eltern oder Geschwister häufig an Mittelohrentzündungen litten. Kinder im Kindergarten sind deshalb anfälliger, weil sie oft Infektionen der Atemwege ausgesetzt sind. Eine Gaumenspalte, vergrößerte Mandeln (Tonsillen) und große Polypen (Adenoide) erhöhen das Risiko von Mittelohrentzündungen.
Weitere Risikofaktoren bei Kindern sind Passivrauch, kein Stillen in den ersten 3 Lebensmonaten und der Gebrauch von Schnullern.
Häufigkeit
- Innerhalb der ersten 3 Lebensjahre erkranken insgesamt 2/3 aller Kinder an akuter Mittelohrentzündung.
- Jungen sind häufiger betroffen als Mädchen.
Untersuchungen
- Die Beschwerden (Ohrenschmerzen, Fieber) sind in der Regel typisch bei einer Mittelohrentzündung.
- Mit einer Untersuchung des Ohres mit dem Otoskop (Otoskopie = Ohrspiegelung) kann die Ärztin oder der Arzt bestätigen oder ausschließen, ob eine Mittelohrentzündung vorliegt.
- Bei Komplikationen und wiederkehrenden Infektionen ist eine mikrobiologische Untersuchung sinnvoll, um die Erreger zu bestimmen.
Behandlung
In den meisten Fällen sind Antibiotika nicht notwendig, da der Körper es schafft, die Krankheit selbst zu bekämpfen. In vielen Fällen wird eine Mittelohrentzündung durch Viren verursacht, gegen die Antibiotika nicht helfen. Die Behandlung richtet sich daher in erster Linie darauf, die Schmerzen zu mildern und das Fieber zu senken.
Medikamente
- Bei Ohrenschmerzen und/oder Fieber können Schmerzmittel (Paracetamol oder Ibuprofen) eingenommen werden.
- Insbesondere bei Schnupfen kann die Gabe von Nasentropfen helfen.
Antibiotika
Bei einer unkomplizierten Mittelohrentzündung kann die Erkrankung ohne Antibiotika 1‒2 Tage lang beobachtet werden. Antibiotika empfehlen Ärzt*innen meist nur bei:
- schwerer Mittelohrentzündung
- Kindern unter 6 Monaten
- Kindern unter 2 Jahren mit einer beidseitigen Ohrenentzündung
- Ohrenfluss mit anhaltenden Beschwerden (Schmerzen und/oder Fieber)
- Kindern mit besonderen Risikofaktoren oder anderen Grunderkrankungen.
Weitere Therapien
Bei wiederkehrenden Mittelohrentzündungen kann eine Parazentese (Schnitt ins Trommelfell) sinnvoll sein und evtl. der Einsatz eines sog. Paukenröhrchens (Belüftungsröhrchen), um den Eiter aus dem Mittelohr abfließen zu lassen.
Kindergarten/Tagesbetreuung
Kinder mit einer nicht mehr akuten Ohrenentzündung und gutem Allgemeinzustand können ggf. in den Kindergarten oder zur Tagesbetreuung gehen. Sind sie beeinträchtigt und haben Fieber über 38 ºC, sollten sie zu Hause bleiben.
Was können Sie selbst tun?
- Eine Höherlagerung des Kopfes (z. B. mit einem Kissen) kann die Schmerzen etwas lindern.
- Bei Bedarf Schmerzmittel. Beachten Sie die angegebene Höchstdosis!
- Abschwellende Nasensprays und Kaugummikauen (bei größeren Kindern) können die Belüftung der Ohrtrompete verbessern, sodass Sekret aus dem Mittelohr besser abfließen kann.
- Achten Sie auf ausreichende Flüssigkeitszufuhr.
- Außerdem werden körperliche Schonung und Zuwendung für erkrankte Kinder empfohlen.
Vorbeugung
Impfung
- Die Impfung gegen Pneumokokken reduziert das Risiko für Mittelohrentzündungen, die durch Pneumokokken verursacht werden.
Weitere Maßnahmen
- Vermeiden Sie Risikofaktoren für Mittelohrentzündungen wie Zigarettenrauch, Flaschenfütterung und Schnuller.
- Regelmäßiges Kaugummikauen kann die Häufigkeit von Mittelohrentzündungen reduzieren. Dies wird jedoch erst bei älteren Kindern empfohlen.
- Stillen und die Einnahme von Probiotika wirken vermutlich vorbeugend.
Prognose
Die akute Mittelohrentzündung geht in der Regel von selbst vorüber, und bei mehr als 80 % der Patient*innen bessern sich die Beschwerden innerhalb der ersten 2–3 Tage.
Häufig treten vorübergehende Einschränkungen des Hörvermögens durch Flüssigkeit im Ohr und Verletzungen des Trommelfells auf.
Wiederholte akute Mittelohrentzündungen können dazu führen, dass das Trommelfell einen permanenten Schaden nimmt, und die Erkrankung kann in eine chronische Mittelohrentzündung übergehen. Selten kann sich eine akute Mittelohrentzündung in den Knochen um das Ohr herum (Mastoiditis) ausbreiten. Dies ist eine ernste Komplikation, die eine sofortige Einweisung ins Krankenhaus erfordert. Sie sollten deshalb immer ärztlichen Rat suchen, wenn die Entwicklung nicht so gut wie erwartet ist oder wenn es Ihnen bzw. Ihrem Kind während der Behandlung schlechter geht.
Weitere Informationen
- Erkältung
- Antibiotikatherapie
- Chronische Mittelohrentzündung
- Akute Otitis media (AOM) – Informationen für ärztliches Personal
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM): Mittelohrentzündung
Autorin
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Otitis media, akute. References are shown below.
- Rovers MM, Schilder AGM, Zielhuis GA, Rosenfeld RM. Otitis media. Lancet 2004; 363: 465-73. PubMed
- Harmes KM, Blackwood A, Burrows HL, et al. Otitis media: diagnosis and treatment. Am Fam Physician 2013; 88: 435-40. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Allgemeinmedizin (DEGAM). Ohrenschmerzen. AWMF Leitlinie Nr. 053-009. S2k. Stand 2014. www.awmf.org
- Gates GA, Klein JO, Lim DJ, et al. Recent advances in otitis media, 1: definitions, terminology, and classification of otitis media. Ann Otol Rhinol Laryngol 2002; 111: 8-18. PubMed
- Thomas JP, Berner R, Zahnert T, Dazert S. Strukturiertes Vorgehen bei akuter Otitis media. Dtsch Arztebl Int 2014;111(9): 151–60. DOI: 10.3238/arztebl.2014.0151 DOI
- Daly KA, Hoffman HJ, Kvaerner KJ, Kvestad E, et al. Epidemiology, natural history, and risk factors: Panek report from the ninth international research conference on otitis media. Int J Pediatr Otorhinolaryngol 2010; 74: 231-40. PubMed
- Weber BP. Otitis media — häufig, aber nicht trivial. HNO Nachrichten 2019; 49: 18-23. link.springer.com
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Antibiotikatherapie HNO-Infektionen. AWMF Leitlinie Nr. 017-066. S2. Stand 2019. www.awmf.org
- Ladomenou F, Kafatos A, Tselentis Y, Galanakis E. Predisposing factors for acute otitis media in infancy. J Infect 2010; 61: 49-53. PubMed
- Marcy M, Takata G, Shekelle P, et al. Management of acute otitis media: evidence report/technology assessment no. 15 (prepared by the Southern California Evidence-based Practice Center under contract no. 290-97-0001). AHRQ Publication No. 01-E010. Rockville, MD: Agency for Healthcare Research and Quality, 2001. www.ncbi.nlm.nih.gov
- Carlens J, Schütz K, Baumann U. Akute Otitis media. Monatsschr Kinderheilkd 2016; 164: 349-58. link.springer.com
- Venekamp RP, Sanders SL, Glasziou PP, Del Mar CB, Rovers MM. Antibiotics for acute otitis media in children. Cochrane Database of Systematic Reviews 2015, Issue 6. Art. No.: CD000219. DOI: 10.1002/14651858.CD000219.pub4 DOI
- Kozyrskyj AL, Klassen TP, Moffatt M, Harvey K. Short-course antibiotics for acute otitis media. Cochrane Database of Systematic Reviews 2010, Issue 9. Art. No.: CD001095. DOI: 10.1002/14651858.CD001095.pub2 DOI
- Tapiainen T, Kujala T, Renko M, et al. Effect of antimicrobial treatment of acute otitis media on the daily disappearance of middle ear effusion: a placebo-controlled trial. JAMA Pediatr. 2014 Jul 1;168(7):635-41. PubMed
- Aliud Pharma. Fachinformation Ibuprofen 2 % Saft für Kinder. Stand Januar 2021. Letzter Zugriff 12.08.21. fachinformation.srz.de
- Michel O. Analgesierende Ohrentropfen bei Otitis media: voll im Trend. HNO Nachrichten 2021; 51: 20-25. link.springer.com
- Roderick P, Venekamp RP,Mick P, Schilder AGM, Nunez DA. Grommets (ventilation tubes) for recurrent acute otitis media in children. Cochrane Database of Systematic Reviews 2018, Issue 5. Art. No.: CD012017. DOI: 10.1002/14651858.CD012017.pub2. cochranelibrary-wiley.com
- Rovers MM, Numans ME, Langenbach E, Grobbee DE, Verheij TJ, Schilder AG. Is pacifier use a risk factor for acute otitis media? A dynamic cohort study. Fam Pract 2008; 25: 233-6. PubMed
- Salah M, Abdel-Aziz M, Al-Farok A, Jebrini A. Recurrent acute otitis media in infants: analysis of risk factors. Int J Pediatr Otorhinolaryngol 2013; 77: 1665-9. pmid:23953241 PubMed
- Pichichero M, Kaur R, Scott DA, et al. Effectiveness of 13-valent pneumococcal conjugate vaccination for protection against acute otitis media caused by Streptococcus pneumoniae in healthy young children: a prospective observational study. The Lancet - Child and Adolescent Health 2018; 2(8): 561-8. www.thelancet.com
- Fortanier AC, Venekamp RP, Boonacker CW, et al. Pneumococcal conjugate vaccines for preventing acute otitis media in children. Cochrane Database Syst Rev 2019. pubmed.ncbi.nlm.nih.gov
- Norhayati MN, Ho JJ, Azman MY. Influenza vaccines for preventing acute otitis media in infants and children. Cochrane Database of Syst Rev 2015; 3: CD010089. doi:10.1002/14651858.CD010089.pub2 DOI
- Azarpazhooh A, Limeback H, et.al. Xylitol for preventing acute otitis media in children up to 12 years of age. The Cochrane Library, 9 Nov, 2011. CD007095.pub2 Cochrane (DOI)
- Koivunen P, Uhari M, Luotonen J, et al. Adenoidectomy versus chemoprophylaxis and placebo for recurrent acute otitis media in children aged under 2 years: randomised controlled trial. BMJ 2004; 328(7438): 487. pubmed.ncbi.nlm.nih.gov
- Scott AM, Clark J, Julien B et al. Probiotics for preventing acute otitis media in children. Cochrane Database of Systematic Reviews 2019, Issue 6. Art. No.: CD012941. DOI: 10.1002/14651858.CD012941.pub2. www.cochranelibrary.com