Zusammenfassung
- Definition:Akute Entzündung des Gleichgewichtsnerven mit plötzlichem einseitigem Funktionsausfall des Labyrinths, vermutlich postviral.
- Häufigkeit:Inzidenz 25–30 pro 100.000/Jahr.
- Symptome:Akuter Beginn mit Drehschwindel, Übelkeit/Erbrechen, Sturzneigung. Kopfbewegungen verschlimmern oft Symptomatik.
- Befunde:Spontannystagmus zur gesunden Seite, Sturzneigung zur erkrankten Seite, positiver Kopfimpulstest. Keine Einschränkung des Gehörs.
- Diagnostik:Klinische Diagnose mit objektiv messbarem Funktionsausfall im Nervus vestibularis. HINTS-Test zum Ausschluss zentraler Ursache empfohlen.
- Therapie:In Zusammenarbeit mit Spezialist*in (HNO). Antiemetika und Antivertiginosa in Akutsituation. Frühzeitiges vestibuläres Rehabilitationsprogramm.
Allgemeine Informationen
Definition
- Akute Entzündung des Gleichgewichtsnerven mit plötzlichem einseitigem Funktionsausfall des Labyrinths1-2
- klassische Klinik: erheblicher Drehschwindel, Fallneigung zur kranken Seite, Spontannystagmus sowie Übelkeit und fast immer Erbrechen
Häufigkeit
- Inzidenz in Berlin (keine gesamtdeutschen Daten vorliegend)3
- 25–30 Fälle pro 100.000 Einw. und Jahr
- mittleres Alter 54 Jahre
- Verhältnis Männer zu Frauen etwa 1,1:1
- vermehrtes saisonales Auftreten in den Herbstmonaten
- International etwas geringere Inzidenz (13,6 Fälle pro 100.000), bei ähnlichem Erkrankungsalter und Geschlechterverhältnis4
- Nach benignem paroxysmalem Lagerungsschwindel und Morbus Menière dritthäufigste kausal zuzuordnende Ursache eines Drehschwindels1
Ätiologie und Pathogenese
- Als Ursache wird in meisten Fällen eine Herpesviren-Reaktivierung mit nachfolgender Entzündungsreaktion im vestibulären Anteil des 8. Hirnnerven vermutet.2
- Auftreten nahezu ausschließlich im Erwachsenenalter nach abgelaufener Primärinfektion mit Herpesviren
- Weitere seltene Auslöser sind vermutlich vaskulärer oder immunologischer Genese.3
- Die asymmetrische Aktivität in Vestibulariskernen liefert ein stereotypes Symptombild:
- Drehschwindel (vestibulokortikale Bahnen)
- Übelkeit (Verbindungen zum Brechzentrum)
- Sturzneigung zur erkrankten Seite (vestibulospinale Bahnen)
- Nystagmus zur gesunden Seite (vestibulookuläre Bahnen).
Prädisponierende Faktoren
- Abgelaufene Primärinfektion mit Herpesviren2
- Patient*innen > 50 Jahre mit kardiovaskulären Risikofaktoren4
ICPC-2
- H82 Schwindelsyndrom
ICD-10
- H81.2 Neuropathia vestibularis
Diagnostik
Diagnostische Kriterien
- Die Diagnose beruht auf einem Ausschluss anderer Schwindelursachen.3
- Typische Befunde
- Ein neu entstandener Gehörverlust spricht gegen die Diagnose Neuritis vestibularis.
Differenzialdiagnosen
- Benigner paroxysmaler Lagerungsschwindel (BPPV)
- Differenzierung mittels Nystagmusuntersuchung
- Neuritis vestibularis verursacht einen Spontannystagmus.
- BPPV verursacht einen Positionsnystagmus.
- Differenzierung mittels Nystagmusuntersuchung
- Morbus Menière
- Rezidivierende Anfälle, die zwischen 20 Minuten und mehreren Stunden andauern und in der Regel von Hörverlust, Tinnitus und Ohrendruck begleitet sind.
- Labyrinthitis
- Kann bakteriell, viral, toxisch oder autoimmun/steril entstehen.
- Schwindel und Nystagmus treten meist im Verlauf einer Otitis oder im Zusammenhang mit neurogenem Hörverlust auf.
- Vestibularis-Schwannom (Akustikusneurinom)
- Allmählicher, schleichender Beginn mit asymmetrischem Hörverlust und Tinnitus.
- Sichere Differenzialdiagnose nur durch MRT des inneren Gehörganges und des Kleinhirnbrückenwinkels möglich.
- Hörsturz
- pötzlich auftretender oder schnell voranschreitender einseitiger Hörverlust
- Traumata
- Verletzungen wie Schläfenbeinfraktur, Commotio labyrinthi, Barotrauma oder Dekompressionskrankheit können ähnliche Symptomatik auslösen.
- daher Traumaanamnese notwendig
- Medikamenteninduziertes Schwindelgefühl
- Bei Therapie mit ototoxischen Medikamenten (Aminoglykosiden) und Medikamenten, die Hypotonie (Antihypertensiva etc.) oder Nebenwirkungen im zentralen Nervensystem verursachen können (Psychopharmaka etc.), sollte Verdacht auf medikamenteninduziertes Schwindelgefühl bestehen.
- bei medikamenteninduziertem Schwindel in der Regel kein Nystagmus
- Schlaganfall
- meistens gleichzeitige neurologische Begleitsymptome oder -befunde wie Bewusstseinseintrübung, Sprachschwierigkeiten, Paresen
- Hinweise auf zentrale Ursache des Schwindels durch HINTS-Test (Head Impulse, Nystagmus, Test of Skew)2
- unauffälliger Kopfimpulstest
- Nystagmus, der beim Seitenblick die Richtung ändert.
- Sehachsenfehlstellung (Test of Skew)
- Tumoren in der hinteren Schädelgrube
- Multiple Sklerose
- Migräne
- einseitige, pulsierende Kopfschmerzen, vorübergehende Sehstörungen, Licht- und Geräuschempfindlichkeit, Übelkeit und/oder Erbrechen5
- Übersicht der Differenzialdiagnosen des akuten Schwindels sowie die Häufigkeit ihres Auftretens in der Hausarztpraxis liefert die DEGAM-Leitlinie Akuter Schwindel.1
Anamnese
- Akuter Beginn mit Drehschwindel („wie im Karussell“), Fallneigung zur erkrankten Seite und Oszillopsie (Sehstörung durch Nystagmus, der zu verwackelten Bildern führt)1
- Nach kurzer Zeit lernen die Patient*innen oft, die Fallneigung zu kompensieren.
- Dauer des Schwindels hält über mehr als 24 Stunden an.
- Zusätzlich oft Übelkeit und Erbrechen
- Kein Hörverlust, Tinnitus, Verlust des Bewusstseins, Kopfschmerzen oder andere neurologische Symptome3
- Zum Ausschluss anderer Ursachen Medikamenten- und Trauma-Anamnese
Klinische Untersuchung
Neuritis vestibularis
- Horizontaler Spontannystagmus zur gesunden Seite1
- Positiver Kopfimpulstest zur erkrankten Seite2
- Patient*in wird aufgefordert die Nase der untersuchenden Person mit den Augen zu fixieren und die Halsmuskulatur zu entspannen.
- Untersucher*in nimmt den Kopf der Patient*in in die Hände und führt wiederholt sehr schnelle (hochfrequente), geringgradige (kleinamplitudige) seitliche Kopfdrehung abwechselnd in beide Richtungen durch.
- dabei Untersuchung der Augenbewegungen von Patient*in auf (Nachstell-)Sakkaden
- Bei Neuritis vestibularis treten pathologische Nachstellsakkaden auf (Ausfall des vestibulookulären Reflexes).
- Bei einem Schlaganfall bleibt der vestibulookuläre Reflex dagegen erhalten und der Kopfimpulstest ist unauffällig.
- Sturzneigung zur erkrankten Seite1
- Otoskopie
- Vesikel im Gehörgang als Hinweis auf Herpes zoster oticus
- Otitis als Hinweis auf Labyrinthitis
- Keine Einschränkung des Hörvermögens
HINTS-Test
- Für die Beurteilung einer möglichen zentralen Ursache (Schlaganfall)6
- Akronym: Head Impulse, Nystagmus, Test of Skew
- In der Frühphase höhere Sensitivität für Schlaganfall als MRT7
- Wenn folgende Befunde zutreffen, ist die Wahrscheinlichkeit für eine zentrale Ursache/Schlaganfall sehr hoch:
- Head Impulse (Kopfimpulstest): normal
- Nystagmus: Ändert die Richtung bei einer Änderung der Blickrichtung.
- Test of Skew (Abdecktest auf Achsabweichung): vertikale okuläre Divergenz (ein Auge steht höher als das andere).
- Kombination der 3 Befunde mit einem akuten gleichseitigen Hörverlust spricht noch stärker für einen Schlaganfall („HINTS plus“).2
- HINTS von Neurolog*innen mit spezieller Schulung durchgeführt:
- Sensitivität 96,7 % und Spezifität 94,8 %8
- HINTS von Notärzt*innen durchgeführt:
- Sensitivität 83 % und Spezifität 44 %8
Klinische Untersuchung bei Schwindel generell
- Falls Schwindel mit unklarer Ursache besteht, empfiehlt die DEGAM die folgenden Untersuchungen, von denen oft nur ein Teil notwendig ist.1
- Allgemeiner Status
- Blässe (Konjunktiven)
- Angst/Beunruhigung
- Bewegung der Patient*innen (halten sie sich fest?)
- Darstellung der Symptomatik (dramatisierend: psychogene Ursachen)
- Medikamentenanamnese und mögl. Einflüsse
- Intoxikationen
- Kreislauf
- Blutdruck (ggf. Schellong-Test)
- Herzauskultation
- ggf. Karotis-Druck-Versuch unter EKG-Monitoring durch Geübte
- ggf. Pulsstatus bei Armheben (Subclavian Steal Syndrom)
- HWS
- Myogelosen
- zervikaler Schwindel
- Neurologische Untersuchung
- Reflexstatus, Sensibilität an Beinen (plus Stimmgabel)
- Vorhalteversuch (Ausschluss latenter Paresen)
- Romberg-Stehversuch/Unterberger-Tretversuch (zerebellär, spinal, vestibulär)
- Diadochokinese (zerebellär)
- Finger-Nase- und Knie-Hacken-Versuch (zerebral, zerebellär)
- HNO-Untersuchung
- Nystagmusprüfung: Spontannystagmus-Hinweis auf vestibuläre Störung
- Einstell-Nystagmus bei extremer Blickeinstellung: wenn erschöpflich, dann physiologisch; ansonsten Hinweis auf vestibuläre Störung
- Blickrichtungsnystagmus: sakkadierende Bewegung, Hinweis auf zerebelläre Störung
- schneller Kopfdrehtest/Kopfimpulstest (horizontal) als Auslöser für Schwindel/Nystagmus: Neuritis vestibularis sowie Vestibulopathien
- Lagerungsversuch nach Dix-Hallpike bei Lagerungsschwindel
- Hörprüfung bei Vorliegen von Hinweisen auf eine vestibuläre Störung
Diagnostik bei Spezialist*innen
- Kalorische Prüfung3
- Spülung des äußeren Gehörgangs mit kaltem bzw. warmen Wasser
- Physiologisch wird durch Temperaturgradient Nystagmus ausgelöst.
- Bei Neuritis vestibularis fehlt die Antwort auf den kalorischen Reiz durch Untererregbarkeit oder Ausfall des horizontalen Bogengangs bzw. des oberen Anteils des Nervus vestibularis.
- Spülung des äußeren Gehörgangs mit kaltem bzw. warmen Wasser
- MRT des Kopfs
- bei V. a. Schlaganfall (positiver HINTS-Test) oder V. a. Tumoren der hinteren Schädelgrube
Indikationen zur Überweisung/Klinikeinweisung
- Überweisung an HNO
- bei Verdacht auf vestibuläre Genese des Schwindels immer empfohlen (Ausnahme benigner paroxysmaler Lagerungsschwindel)1
- Stationäre Einweisung bei:
- akutem Pflegebedarf
- starker Übelkeit und Erbrechen
- Sturzneigung und
- fehlender häuslicher Versorgungsmöglichkeit.
Therapie
Therapieziele
- Symptome lindern.
- Krankheitsverlauf verkürzen.
- Residualsymptome verhindern.
Allgemeines zur Therapie
- Die Therapie sollte immer von Spezialist*innen (HNO) durchgeführt bzw. begleitet werden.1
- In der Akutphase Ruhe verordnen und Patient*in über die gute Prognose aufklären.1
- Medikamentöse Therapie in Akutphase symptomatisch Antiemetika sowie Antivertiginosa, ggf. ergänzt durch Glukokortikoide2
- Bezüglich der Glukokortikoide gibt es international keinen Konsens; neueste Studien sehen keine Indikation für ihren Einsatz.9
- Ein frühzeitiges vestibuläres Rehabilitationsprogramm verbessert die Prognose.10
Glukokortikoide
- In einer Metaanalyse gab es kurzfristig (nach 1 Monat) einen positiven Effekt, langfristig (nach 12 Monaten) gesehen gibt es jedoch keinen nachweisbaren Vorteil.9
- Laut Autor*innen gibt es somit aktuell keine ausreichende Evidenz, um einen Einsatz zu befürworten.
Antiemetika und Antivertiginosa
- Die Indikation besteht nur für einen kurzfristigen Einsatz.1
- Von der DEGAM empfohlenes Kombinations-Präparat: Dimenhydrat plus Cinnarizin1
- Dosierungsempfehlungen gemäß Fachinformation für eine Tablette mit 20 mg Cinnarizin und 40 mg Dimenhydrinat:11
- 3 x pro Tag 1 Tablette unzerkaut mit ausreichend Flüssigkeit nach den Mahlzeiten einnehmen.
- Zu Beginn der Behandlung und in schweren Fällen kann die Dosis auf bis zu 5 Tabletten täglich erhöht werden.
- Die Dauer der Behandlung sollte so kurz wie möglich sein, sich im Allgemeinen auf Akutbehandlung beschränken und 4 Wochen nicht überschreiten.
- Für Kinder und Jugendliche liegen keine ausreichenden Erfahrungen vor; bei Schwangerschaft und Stillzeit ist der Einsatz kontraindiziert.
- Kontraindikationen: u. a. Alkoholmissbrauch, akutes Asthma bronchiale, Epilepsie
- Cave: mögliche Nebenwirkung u. a. QT-Zeit-Verlängerung!
- Nicht indizierte Medikamente: Metoclopramid, Promethazin und Benzodiazepine1
Vestibuläres Rehabilitationsprogramm
- In Kompensationsphase (so bald wie möglich nach Eintreten der Symptome)2
- Absetzen der Antivertiginosa, um Verzögerung der zentralen Kompensation zu vermeiden.
- Mobilisation
- Gleichgewichtsübungen/vestibuläre Rehabilitation
- Zusätzlich sind häufige Pausen, Ruhe und Schlaf empfohlen.
Empfehlungen für Patient*innen
Rehabilitation nach Neuritis vestibularis
- Patient*innen sollten zu einer frühzeitigen Mobilisierung mit Schulung der Gleichgewichtsfunktion im Stehen und Gehen auf ebenen und unebenen Flächen ermuntert werden.
- Am Anfang ist es wichtig, die Fähigkeit zur Blickfixierung zu trainieren (Unterdrückung von Nystagmus), sowohl bei ruhendem Kopf als auch dann, wenn der Kopf in Bewegung ist.
- Diese Aktivitäten verursachen zu Beginn erhöhtes Unwohlsein und Müdigkeit, werden aber auf längere Sicht Symptome reduzieren und Funktionsfähigkeit verbessern.
- Patient*innen sollten dazu ermuntern werden, selbständig zu trainieren. Siehe die Patienteninformation Trainingsübungen bei Neuritis vestibularis.
- Je nach Fortschritt und Komorbidität benötigen manche Patient*innen eine besondere physiotherapeutische/gleichgewichtstherapeutische Verlaufskontrolle.
Verlauf, Komplikationen und Prognose
Verlauf
- Mobilisation ohne Erbrechen und Gehen ohne Hilfe ist meist innerhalb von 3–4 Tagen möglich.1
- Oft 1–2 Monate bis zur vollen Arbeitsfähigkeit1
- Die Mehrzahl der Patient*innen hat 1–2 Tage starke Beschwerden mit anschließend allmählicher Besserung.
- Frühe Verbesserung der Symptome wird zentraler Kompensation zugeschrieben.
- Der akute Verlauf dauert selten länger als ein paar Tage, manchmal bis zu ein paar Wochen.
- In einigen Fällen können mäßiger Schwindel, Gleichgewichtsstörungen und Müdigkeit über mehrere Monate lang andauern.
- Etwa 20–30 % sind von einem langwierigen Verlauf betroffen.1
Komplikationen
- Persistierender postural-perzeptiver Schwindel
- Vestibularisneuritis scheint Risiko für benignen paroxymalen Lagerungsschwindel (BPLS) auf dem selben Ohr zu erhöhen.13
- Bei 10–15 % der Patient*innen tritt innerhalb von 5 Jahren ein BPLS auf.14
Prognose
- Die Prognose ist im Allgemeinen sehr gut, und die meisten Patient*innen erlangen eine gute Gleichgewichtsfunktion zurück.2
- nach 1 Jahr bei etwa der Hälfte der Patient*innen vollständige Erholung der peripheren Gleichgewichtsfunktion
- Aber auch ein Großteil der Patient*innen mit fortbestehendem Funktionsverlust ist dann beschwerdefrei, vorausgesetzt zentrale Kompensationsmechanismen wurden erfolgreich auftrainiert.
- 20–30 % nur mit partieller Restitution1
- Residualsymptome sind z. B. Übelkeit, Schwindel und verwackelte Bilder durch Nystagmus.
- Ein Rezidiv im erkrankten Ohr ist sehr selten, einige Patient*innen erleiden jedoch eine Erkrankung der Gegenseite.15
- < 5 % mit Rezidiv innerhalb von 5 Jahren
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Die Symptome werden durch eine Entzündung des Gleichgewichtsnervs im Innenohr verursacht.
- Die Erkrankung ist ungefährlich, und die Symptome gehen mit der Zeit zurück.
- Leichte Residualsymptome, die über Wochen bis Monate anhalten, sind normal.
- Körperliche Aktivität, vor allem Gehen mit natürlichen Kopfbewegungen, wie beim Gehen in unebenem Gelände, ist für die Genesung wichtig.
- Rezidive sind selten. Bei zunehmenden Symptomen sollte ärztliche Hilfe aufgesucht werden.
Patienteninformationen in Deximed
Weitere Informationen
- Siehe Artikel Beurteilung der Fahreignung.
Illustrationen
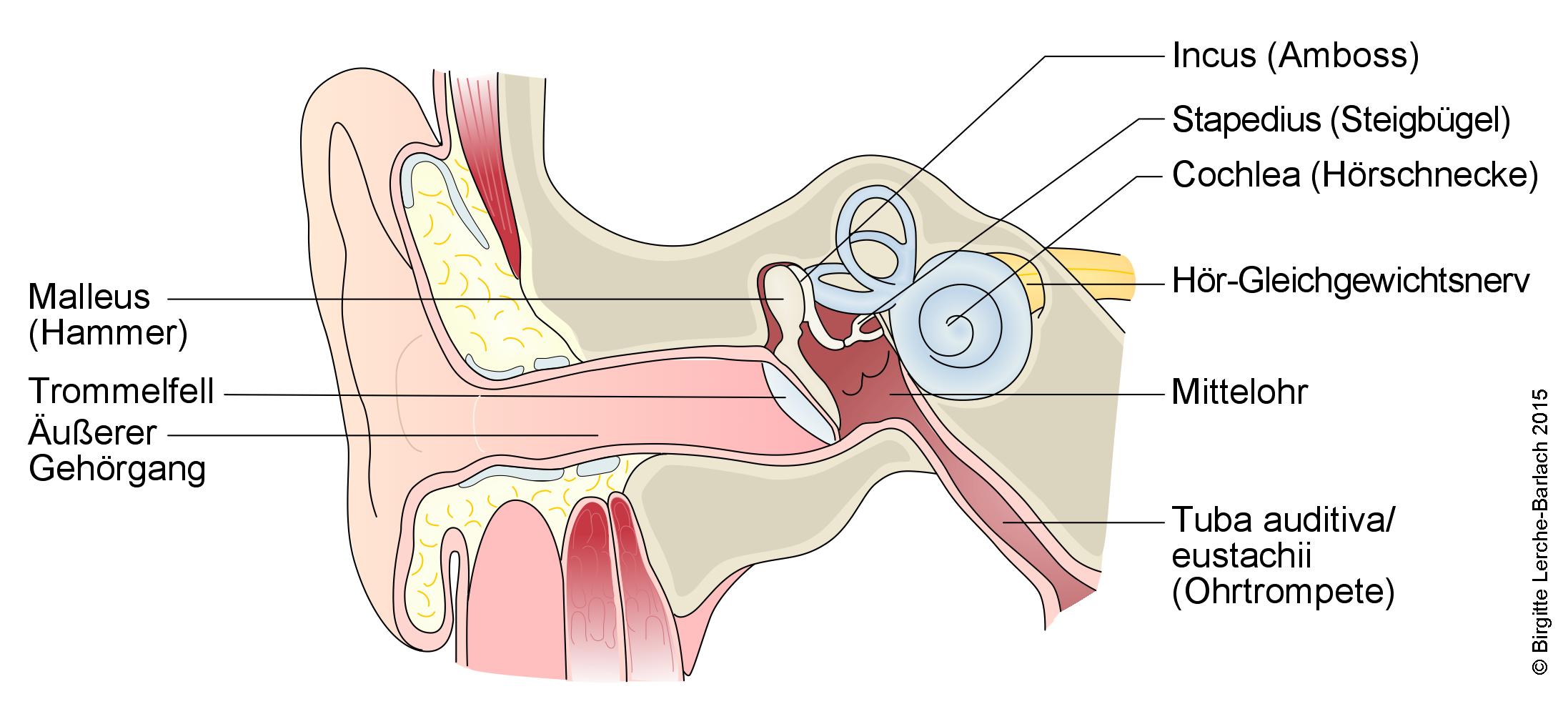
Ohr, Übersicht
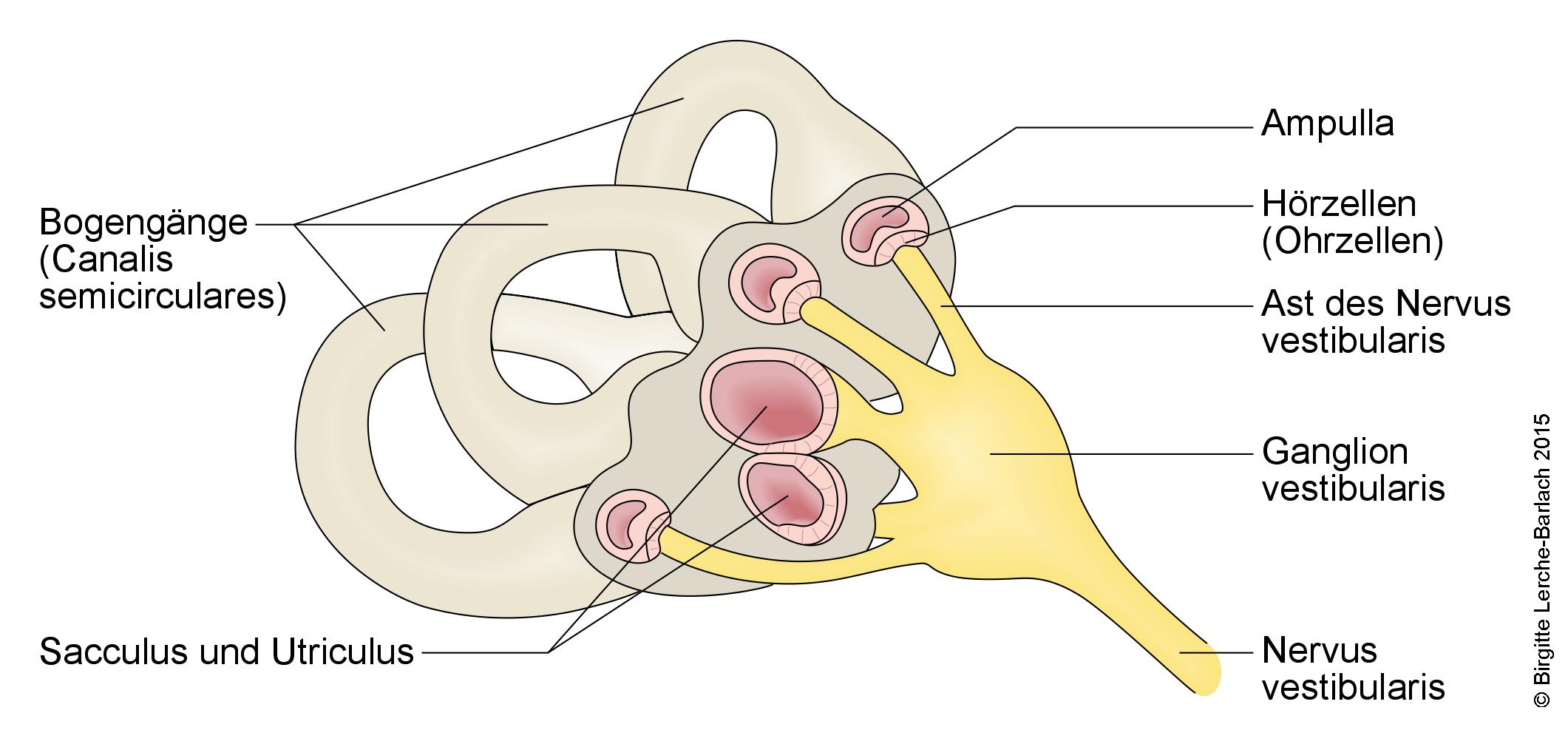
Ohr, Bogengänge und Nerven
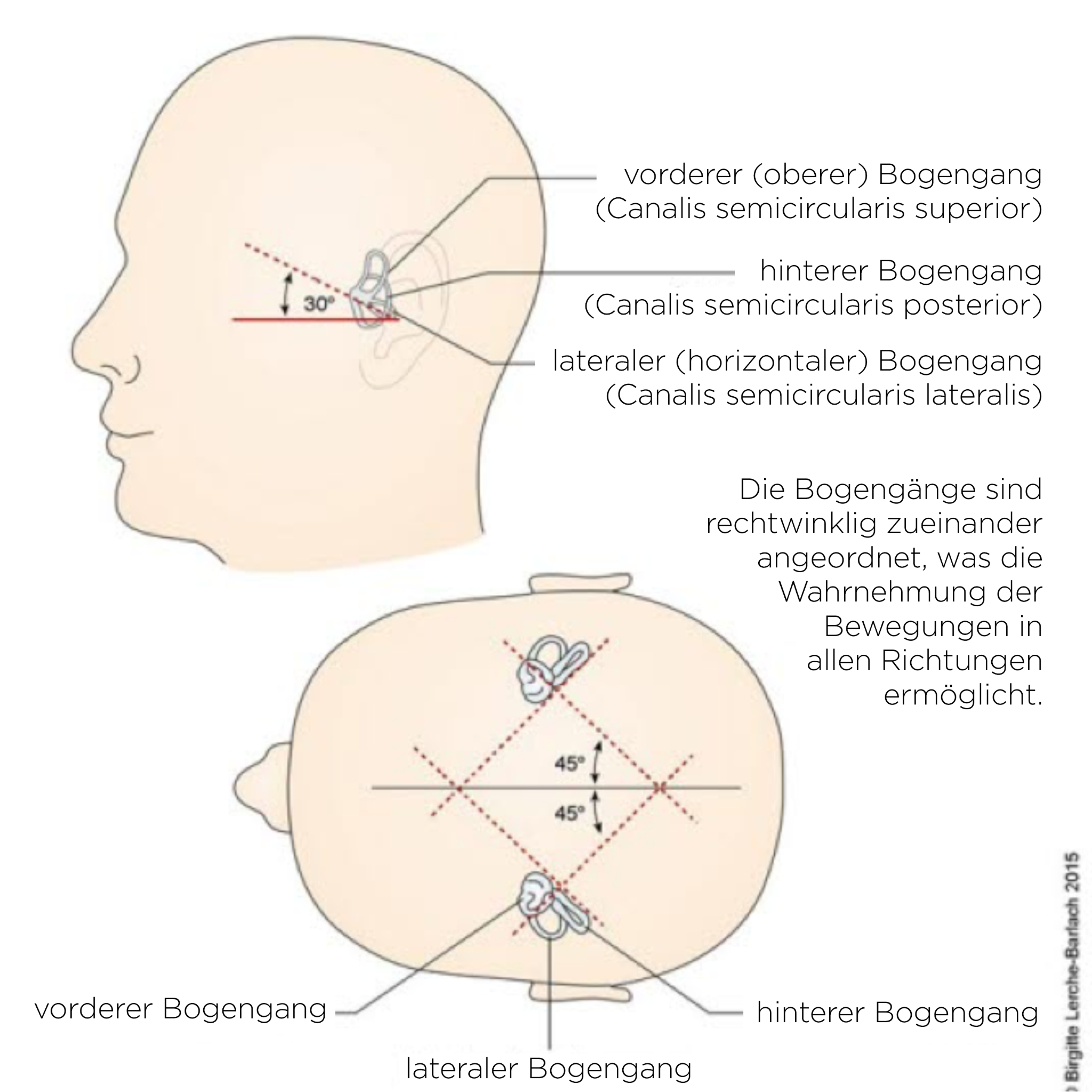
Bogengänge
Quellen
Leitlinie
- Deutsche Gesellschaft für Allgemeinmedizin (DEGAM). Schwindel, akut in der Hausarztpraxis. AWMF-Leitlinie Nr. 053-018. S3, Stand 2015 (abgelaufen). www.awmf.org
Literatur
- Deutsche Gesellschaft für Allgemeinmedizin (DEGAM). Schwindel, akut in der Hausarztpraxis. AWMF Leitlinie Nr. 053-018. S3. Stand 2015. (abgelaufen) www.awmf.org
- Krause E. Akuter Schwindel: Diagnostik und hno-ärztliche Therapieoptionen. HNO Nachrichten 2018; 48: 37-42. link.springer.com
- Busch-Petersen KUC. Inzidenz der Neuritis vestibularis unter besonderer Berücksichtigung saisonaler Schwankungen. Dissertation - FU Berlin 2021. refubium.fu-berlin.de
- Adamec I, Krbot Skorić M, Handžić J, Habek M. Incidence, seasonality and comorbidity in vestibular neuritis. Neurol Sci 2015; 36: 91-5. pubmed.ncbi.nlm.nih.gov
- Lempert T, Olesen J, Furman J, et al. Vestibular migraine: diagnostic criteria. J Vestib Res 2012; 22: 167–72. pubmed.ncbi.nlm.nih.gov
- Schell A, Held V, Rotter N, et al. „HINTS“-Untersuchung. Laryngorhinootologie 2021; 100(7): 529-31. www.thieme-connect.com
- Newman-Toker DE, Kerber KA, Hsieh YH, et al. HINTS outperforms ABCD2 to screen for stroke in acute continuous vertigo and dizziness. Acad Emerg Med 2013; 20: 986-96. pubmed.ncbi.nlm.nih.gov
- Ohle R, Montpellier RA, Marchadier V, et al. Can Emergency Physicians Accurately Rule Out a Central Cause of Vertigo Using the HINTS Examination? A Systematic Review and Meta-analysis. Acad Emerg Med. 2020. PMID: 32167642. pubmed.ncbi.nlm.nih.gov
- Leong KJ, Lau T, Stewart V. Systematic Review and Meta-analysis: Effectiveness of Corticosteroids in Treating Adults With Acute Vestibular Neuritis. Otolaryngol Head Neck Surg 2021; 165(2): 255-66. pubmed.ncbi.nlm.nih.gov
- Tokle G, Morkved S, Brathen G, et al. Efficacy of Vestibular Rehabilitation Following Acute Vestibular Neuritis: A Randomized Controlled Trial. Otol Neurotol 2020; 41(1): 78-85. pubmed.ncbi.nlm.nih.gov
- Hennig. Fachinformation Arlevert. Stand 2018. s3.eu-central-1.amazonaws.com
- McDonnell MN, Hillier SL. Vestibular rehabilitation for unilateral peripheral vestibular dysfunction. Cochrane Database of Systematic Reviews 2015, Issue 1. Art. No.: CD005397. pubmed.ncbi.nlm.nih.gov
- Mandala M, Santoro GP, Awrey J, et al. Vestibular neuritis: recurrence and incidence of secondary benign paroxysmal positional vertigo. Acta Otolaryngol 2010; 130: 565–67. pubmed.ncbi.nlm.nih.gov
- Kim YH, Kim KS, Kim KJ, et al. Recurrence of vertigo in patients with vestibular neuritis. Acta Otolaryngol 2011; 131: 1172–77. pubmed.ncbi.nlm.nih.gov
- Huppert D, Strupp M, Theil D, et al. Low recurrence rate of vestibular neuritis: a long-term follow-up. Neurology 2006; 67: 1870-1. pmid:17130428 PubMed
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Frankfurt a. M.
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).