Zusammenfassung
- Definition:Serumkaliumspiegel < 3,5 mmol/l.
- Häufigkeit:Bei unselektierten Patient*innen > 55 Jahre in Hausarztpraxis Prävalenz von 2,5 %. Bei hospitalisierten Patient*innen etwa 20 %.
- Symptome:Unspezifische Symptome wie Müdigkeit und Muskelschwäche.
- Befunde:Keine typischen klinischen Befunde.
- Diagnostik:Bestimmung des Serumkaliums. Zur Ursachenfindung genaue Anamnese (u. a. Medikamenteneinnahme, Erbrechen, Diarrhö, Polyurie, Ernährungsgewohnheiten). Falls nicht zielführend, nächster diagnostischer Schritt Bestimmung Kalium im Urin zur Unterscheidung zwischen renalem und nicht-renalem Kaliumverlust.
- Therapie:In der Regel geht Hypokaliämie durch Therapie der Grunderkrankung zurück; ggf. orale Substitution, in schweren Fällen intravenöse Substitution.
Allgemeine Informationen
Definition
- Hypokaliämie = Serumkaliumspiegel < 3,5 mmol/l1
Einteilung
- Leichte Hypokaliämie: 3,0–3,4 mmol/l
- Mittelgradige Hypokaliämie: 2,5–2,9 mmol/l
- Schwere Hypokaliämie: < 2,5 mmol/l
Häufigkeit
- Prävalenz
Ätiologie und Pathogenese
- Kaliumhaushalt vor allem über Nieren reguliert, die für 90 % der Kalium-Exkretion verantwortlich sind.4
- Die restlichen 10 % werden über den Stuhl ausgeschieden; bei Niereninsuffizienz Hochregulation der Ausscheidung über Stuhl.
- 5 Ursachen der Hypokaliämie sind bekannt:4
- renaler Verlust (mit Abstand häufigste Ursache)
- medikamenteninduziert: vor allem Diuretika (Thiazide, Schleifendiuretika), aber auch z. B. hochdosiertes Penicillin G
- primärer oder sekundärer Hyperaldosteronismus
- Hypomagnesiämie (Magnesium inhibiert exkretorische Kaliumkanäle)
- seltene Erkrankungen: z. B. Bartter-Syndrom, Gitelman-Syndrom oder Liddle-Syndrom
- nichtrenaler Verlust
- Diarrhö, Einnahme von Laxantien
- Erbrechen
- intrazellulärer Kalium-Shift
- klassisch bei Insulin oder Beta2-Sympathomimetika wie Salbutamol
- verminderte Kalium-Aufnahme (selten)
- bei stark verminderter Nahrungsaufnahme, z. B. im Rahmen einer Demenz oder Anorexia nervosa
- Pseudo-Hypokaliämie (selten)
- Bei Leukozytenzahlen > 75.000 x 106/ml (z. B. AML) und Lagerung von Blutproben bei Raumtemperatur können Leukozyten Kalium aufnehmen.
- renaler Verlust (mit Abstand häufigste Ursache)
- Auswirkungen einer Hypokaliämie
- Kalium ist quantitativ gesehen das wichtigste Ion zur Ausbildung des Ruhemembranpotenzials.
- Hypokaliämie erzeugt eher negatives Ruhemembranpotenzial.
- Die Zellen sind somit weniger stark erregbar.
- Auswirkungen sind an vielen Organsystemen möglich, insbesondere Muskulatur, Herz-Kreislauf-System, zentralem Nervensystem, Nieren sowie Gastrointestinaltrakt.5
Prädisponierende Faktoren
- Nierenerkrankung
- Einnahme von Diuretika, insbesondere Schleifendiuretika
- Hyperglykämie (osmotische Diurese)
- Diarrhö und Erbrechen
- Laxanzienabusus
- Hypovolämie/Dehydratation (Aktivierung Renin-Angiotensin-Aldosteron-System)
- Hyperaldosteronismus (Conn-Syndrom)
- Magnesiummangel
- Einnahme von Insulin oder β2-Sympathomimetika (Kaliumverschiebung in Zellen)
- Sehr geringe Aufnahme von Kalium über Ernährung
ICPC-2
- T99 Endo./metab./ernäh. Erkrank., andere
ICD-10
- E87.6 Hypokaliämie
Diagnostik
Diagnostische Kriterien
- Serumkaliumspiegel < 3,5 mmol/l
- Bei der Blutentnahme möglichst wenig stauen, um den Kaliumwert nicht fälschlich zu erhöhen.
- Mit einer ausführlichen Anamnese ist die Ursache meistens eruierbar.4
- bei unklaren Fällen weitere Diagnostik mit Kalium-Bestimmung im Urin einleiten
Differenzialdiagnosen
- Pseudohypokaliämie (siehe Abschnitt Ätiologie und Pathogenese)
- bei stark erhöhter Leukozytenzahl und Lagerung der Blutprobe bei Raumtemperatur
Anamnese
- Häufig Zufallsbefund, Symptome treten in der Regel erst ab Serumkalium < 3 mmol/l auf.4-5
- Die Symptomatik ist abhängig vom Schweregrad der Hypokaliämie sowie der zeitlichen Entstehung (abrupt oder schleichend).
- Zur Ursachenfindung Frage nach:
- Medikamenteneinnahme, u. a.:
- Diuretika, Antibiotika, Laxanzien (vermehrte Kaliumausscheidung)
- Insulin, Beta2-Sympathomimetika (Kaliumverschiebung in Zellen).
- Erbrechen, Diarrhö
- starker Flüssigkeitsverlust, z. B. durch Schwitzen
- Volumenmangel aktiviert das Renin-Angiotensin-Aldosteron-System und verstärkt die Kalium-Ausscheidung.
- Ernährungsgewohnheiten (mangelhafte Aufnahme)
- Polyurie (z. B. osmotische Diurese bei Diabetes)
- Medikamenteneinnahme, u. a.:
- Die häufigste Symptomatik ist Müdigkeit und Muskelschwäche.4
- erklärbar durch verminderte Erregbarkeit der Zellen aufgrund des negativen Membranpotenzials
- Bei schwerer Hypokaliämie ist auch Rhabdomyolyse möglich.
- Bei Beteiligung der glatten Muskulatur z. B. Obstipation oder Ileus
- Herzrhythmusstörungen mit Palpitationen und Tachyarrhythmien4
- Risiko bei Einnahme von Digitalis stark erhöht
- Neurologische Manifestationen wie Delir, Halluzinationen oder Depression
Klinische Untersuchung
- Volumenstatus: Anhalt für Volumenmangel?
- verminderter Hautturgor mit stehenden Hautfalten
- trockene Schleimhäute
- Blutdruck
- Hypertonie in Kombination mit Hypokaliämie Hinweis auf Hyperaldosteronismus
- Orientierende Untersuchung der Muskulatur
- Verminderte Kraft?
- Reduzierte Reflexe?
Ergänzende Untersuchungen in der Hausarztpraxis
- Bei anamnestisch eindeutiger Ursache ist in der Regel keine weitere Diagnostik notwendig.
- Eine Kontrolle der Nierenretentionsparameter (Kreatinin, Harnstoff) und Blutzucker ist jedoch meistens sinnvoll.4
- Bei begleitender Hypertonie wird ein Screeningtest auf Hyperaldosteronismus mittels Aldosteron-Renin-Quotient empfohlen.6
- Der Quotient ist bei Hyperaldosteronismus deutlich erhöht.
- Bei unklarer Ätiologie ist eine weitere Diagnostik notwendig.4
- Bestimmung von Serum-Magnesium
- Kalium im 24-Stunden-Sammelurin oder Kalium/Kreatinin-Ratio im Spontan-Urin
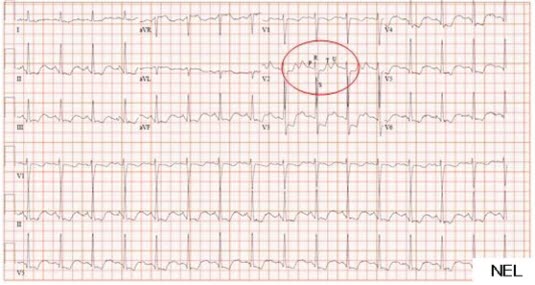 EKG-Veränderungen bei Hypokaliämie
EKG-Veränderungen bei Hypokaliämie- renaler Kalium-Verlust als Ursache für Hypokaliämie wahrscheinlich bei Kalium > 30 mmol/l im Sammelurin bzw. Kalium/Kreatinin-Ratio > 1,5
- bei schwerer Hypokaliämie Überprüfung von akuten Komplikationen:
- Kreatinkinase (CK) zum Ausschluss einer Rhabdomyolyse
- Säure-Base-Haushalt: meist Azidose
- EKG zum Ausschluss von Rhythmusstörungen
- typisch im EKG: muldenförmige ST-Senkungen, Abflachung der T-Welle und U-Welle nach T-Welle5
Indikationen zur Überweisung/Klinikeinweisung
- Bei schwerer Hypokaliämie (Serumkalium < 2,5 mmol/l) oder Anhalt für akute Organschäden, wie z. B. Herzrhythmusstörungen, Einweisung in Krankenhaus
- stationär intravenöse Kaliumsubstitution
- Bei unklarer Ursache und persistierender Hypokaliämie Überweisung an eine endokrinologische Praxis
Therapie
Therapieziele
- Normalisierung des Kaliumspiegels
- Behebung der Ursache
- Verhindern von Komplikationen
Allgemeines zur Therapie
- Schnelle Behebung der Ursache anstreben.
- Abhängig von Schweregrad der Hypokaliämie und Symptomatik orale oder intravenöse Kalium-Substitution
- Patient*innen können durch kaliumreiche Lebensmittel selbst mithelfen.
- Nicht immer ist eine Substitution notwendig.
- Beispiel: Hypokaliämie durch Dauermedikation mit Thiazid kann oft mit kaliumsparendem Diuretikum behoben werden.
- Kalium-Brausetabletten sind erst ab Serumkalium < 3,2 mmol/l zugelassen.7
Empfehlungen für Patient*innen
- Lebensmittel, die viel Kalium enthalten:4
- Bananen, getrocknete Früchte (Pflaumen, Datteln, Feigen), Spinat, Brokkoli, Kiwi, Mango, Orangen, Tomaten, Avocado
- 1 Banane enthält etwa 20 mmol Kalium.
Medikamentöse Therapie
- Um Komplikationen durch ein verändertes Membranpotenzial bei Hypokaliämie vorzubeugen, sollte eine ausgeprägte Hypokaliämie in der Regel durch orale oder intravenöse Substitution ausgeglichen werden.
Orale Substitution
- Nach Möglichkeit orale Substitution der intravenösen Gabe vorziehen (sofern keine Indikation für i. v. Behandlung vorliegt; s. u. für Indikationen).5
- Beispiele für Substitution
- Kalium-Brausetabletten7
- 1 Brausetablette mit 40 mmol Kalium
- Dosierung: Richtet sich nach dem zu ersetzenden Defizit, wobei im Allgemeinen 40–80 mmol Kalium pro Tag ausreichen. Maximaldosis 160 mmol pro Tag.
- Einnahme zu den Mahlzeiten verbessert die gastrointestinale Verträglichkeit.
- Cave: Dauerhafter Gebrauch kann schädlich für die Zähne sein (Karies).
- Kalium-Retardkapseln8
- 1 Hartkapsel mit 8 mmol Kalium
- Dosierung: Zur Behandlung eines manifesten Kaliummangels mit 3 x 2 Kapseln täglich beginnen. Danach die Dosierung den individuellen Bedürfnissen der Patient*innen anpassen.
- Einnahme: zu den Mahlzeiten unzerkaut mit reichlich Flüssigkeit (wenigstens Inhalt eines Wasserglases entsprechend)
- Bei Schluckbeschwerden kann die Kapsel geöffnet werden. Inhalt (retardierte Mikropellets) wird in flüssiger bzw. halbfester Nahrung suspendiert eingenommen.
- Auch eine dauerhafte Substitution ist bei nicht behebbarer Ursache der Hypokaliämie möglich.
- Kalium-Brausetabletten7
Indikationen für intravenöse Behandlung9
- Serumkaliumspiegel < 2,5 mmol/l
- Rückläufige Werte trotz oraler Kaliumpräparate
- Serumkaliumspiegel < 3,0 mmol/l bei hohem Risiko von Arrhythmien (Digitalis, Herzerkrankungen usw.)
- Serumkaliumspiegel < 4,0 mmol/l bei wiederholten Fällen einer ventrikulären Tachykardie (Torsades de Pointes)
- Fehlende orale Aufnahmemöglichkeit, z. B. schweres Erbrechen und Diarrhö5
- Cave: nach Möglichkeit Gabe über zentralen Venenkatheter, da Kalium venenreizend!
Weitere Maßnahmen
- Pausieren von Laxanzien und Diuretika (Thiazide, Schleifendiuretika)
- Behandlung von Erbrechen und Diarrhö, z. B. durch Antiemetikum
- Bei dauerhafter Notwendigkeit von Diuretika, z. B. bei Herzinsuffizienz, Einsatz von kaliumsparenden Diuretika (Amilorid oder Aldosteron-Antagonisten wie Spironolacton)4
Verlauf, Komplikationen und Prognose
Verlauf
- In der Regel sind erst ab Serumkaliumspiegel < 3,0 mmol/l Symptome zu erwarten.
- Unbehandelt kann Hypokaliämie zu schweren Komplikationen bis hin zu letalen Herzrhythmusstörungen führen.
Komplikationen
- Herzrhythmusstörungen
- Rhabdomyolyse
- Verstärkung der Toxizität von Digitalis
- Hypokaliämie ist der häufigste Auslöser für Digitalisvergiftung bei Herzinsuffizienz.
- Patient*innen werden oft mit hohen Dosen von Diuretika behandelt.
- Digitalispräparate wirken durch Hemmung der Natrium-Kalium-Pumpe (3 Na+/2 K+-ATPase), die Na+ aus der Zelle und K+ in die Zelle pumpt und damit zur Erhöhung des intrazellulären Na+ und Ca2+ führt. K+ und Digitalispräparate konkurrieren um die Bindung an Na+-K+-ATPase. Geringeres extrazelluläres (K+) verstärkt so die Wirkung von Digitalispräparaten.
- Neurologische Störungen, wie Psychosen oder Halluzinationen
- Muskelschwäche bis Paralyse
- Obstipation bis paralytischer Ileus
- Störungen des Säure-Basen-Haushalts
Prognose
- Abhängig von Schweregrad der Hypokaliämie
- Durch Behebung der Ursache häufig Erreichen der physiologischen Kaliumspiegel
- Oft reicht die Substitution über Tage bis Wochen für den Ausgleich des Kaliumdefizits aus.8
- Dauerhafte Substitution ist nur selten notwendig.
Verlaufskontrolle
- Engmaschige Kontrollen des Kaliumspiegels u. a. in folgenden Situationen sinnvoll:
- neue Therapie oder Dosiserhöhung von Thiaziden und Schleifendiuretika
- Dauermedikation mit Digitalis
- bei schweren gastrointestinalen Infekten mit Diarrhö und Erbrechen
- bekannte Niereninsuffizienz
- während der Substitutionstherapie von Kalium.
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Die erhöhte Aufnahme von kaliumhaltigen Lebensmitteln ist eine Alternative zur medikamentösen Substitution bei chronischen Erkrankungen bzw. nicht behebbaren Ursachen der Hypokaliämie.
Patienteninformationen in Deximed
Illustrationen
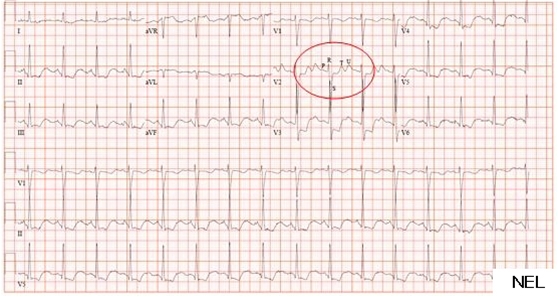
EKG-Veränderungen bei Hypokaliämie: abgeflachte T-Welle, betonte U-Welle, ST-Senkung, QT-Verlängerung
Quellen
Literatur
- Viera AJ. Potassium disorders: Hypokalemia and hyperkalemia. Am Fam Physician 2015 Sep 15; 92(6): 487-495. www.aafp.org
- Liamis G, Rodenburg EM, Hofman A, et al. Electrolyte disorders in community subjects: prevalence and risk factors. Am J Med 2013; 126(3): 256–63. pubmed.ncbi.nlm.nih.gov
- Lippi G, Favaloro EJ, Montagnana M, et al. Prevalence of hypokalaemia: the experience of a large academic hospital. Intern Med J 2010; 40(4): 315-6. pubmed.ncbi.nlm.nih.gov
- Tinawi M. Hypokalemia: A Practical Approach to Diagnosis and Treatment. Arch Clin Biomed Res 2020; 4(2): 48-66. fortuneonline.org
- Kardalas E, Paschou SA, Anagnotis P, et al. Hypokalemia: a clinical update. Endocrine Connections 2018; 7(4): 135-46. ec.bioscientifica.com
- Schmidmaier R, Reincke M. Fortschritte in der Endokrinologie: Was für den Hausarzt wichtig ist. MMW - Fortschritte der Medizin 2018; 160: 54-58. link.springer.com
- Desma GmbH. Fachinformation Kalinor-Brausetablette. Stand 2008. Letzter Zugriff 20.10.2021. www.pharmatrix.de
- Desma GmbH. Fachinformation Kalinor Retard Hartkapsel. Stand 2010. Letzter Zugriff 20.10.2021. s3.eu-central-1.amazonaws.com
- Tazmini K. Hypokalemi. Norsk legemiddelhåndbok. Sist oppdatert 20.02.2017.
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Allgemeinmedizin, Frankfurt
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).