Zusammenfassung
- Definition: Blutansammlung in der vorderen Augenkammer, in der Regel Folge eines externen Traumas oder einer Operation.
- Häufigkeit: Relativ selten.
- Symptome: Zunehmende Sehstörungen nach einer Augenverletzung.
- Befunde: Blutansammlung im unteren Teil der vorderen Augenkammer.
- Diagnostik: Tonometrie.
- Therapie: Ruhe. Die Erkrankung ist in den meisten Fällen selbstlimitierend.
Allgemeine Informationen
- Der Abschnitt beruht, sofern nicht anders gekennzeichnet, auf folgenden Referenzen:1-3
Definition
- Als Hyphäma bezeichnet man eine Blutansammlung in der vorderen Augenkammer, in der Regel infolge eines externen Traumas3 oder einer Operation.4
- Ein Hyphäma kann bei Patienten mit Neovaskularisation der Iris nach einem Zentralvenenverschluss oder bei Diabetes mellitus auch ohne vorheriges Trauma auftreten.
- In seltenen Fällen ist das Hyphäma Anzeichen eines Iristumors.
- Spontan kann ein Hyphäma bei extremer intraokulärer Hypotonie vorkommen, wenn das Blut retrograd von den episkleralen Venen durch das Trabekelwerk nach außen fließt.
Häufigkeit
- Relativ selten.
- Inzidenz ca. 12 pro 100.000.
- Männer sind 3-5 mal häufiger betroffen als Frauen
- Bis zu 70% der traumatischen Hyphäma treten bei Kindern auf.
Ätiologie und Pathogenese
- Ursächlich ist häufig, dass ein kleineres Blutgefäß in der Iris rupturiert und Blut in die vordere Augenkammer austritt.
- Anfangs vermischt sich das Blut mit der wässerigen Augenflüssigkeit.
- Im Anschluss koaguliert das Blut und sammelt sich als separate Schicht im unteren Teil der vorderen Augenkammer an.
- Nach meist 1–3 Tagen wird das Koagel durch die Fibrinolyse aufgelöst.
- Beim Liegen (z. B. im Schlaf) vermischt sich das Blut in der vorderen Kammer häufig wieder mit der wässrigen Augenflüssigkeit, was nach dem Aufstehen als Sehstörung empfunden werden kann.
- Eine persistierende Mydriasis und eine deformierte Pupille können durch Verletzungen der den M. sphincter pupillae innervierenden Nervenfasern und/oder durch Ruptur der Iriswurzel (Irisdialyse) verursacht sein.
- Eine Hyphäma kann zu einem erhöhtem intraokulären Druck führen.4
Prädisponierende Faktoren
- Schläge auf das Auge, Prellungen
- Spontanes Hyphäma im Rahmen folgender Grunderkrankungen möglich: Diabetes mellitus, Irismelanom, Retinoblastom, seltene Augentumore, Juveniles Xanthogranulom, Sichelzellanämie und Blutgerinnungsstörungen.
- Medikamentöse Risikofaktoren: Antikoagulanzien, Thrombozytenaggregationshemmer.
ICPC-2
- F75 Kontusion/Blutung im Auge
ICD-10
- H21 Sonstige Affektionen der Iris und des Ziliarkörpers
- H21.0 Hyphäma
- S05 Verletzung des Auges und der Orbita
- S05.1 Prellung des Augapfels und des Orbitagewebes
Diagnostik
- Der Abschnitt beruht, sofern nicht anders gekennzeichnet, auf folgenden Referenzen:1-3
Diagnostische Kriterien
- Typische Anamnese und klinischer Befund.
Anamnese
- Meist Verletzung des Auges (Schlag oder Prellung), ggf. nach einer Augenoperation.
- Allmählich zunehmende Sehschwäche?
- Lichtempfindlichkeit?
- Oft verstärkte Sehstörung nach längerem Liegen, z. B. nach dem Schlaf.
- Schmerzen des betroffenen Auges?
- Übelkeit und Erbrechen bei erhöhtem Augeninnendruck möglich.
- Bei Kleinkindern: Hinweise auf Kindesmisshandlung, Schütteltrauma?
Klinische Untersuchung
- Klinische Diagnose: Blutansammlung in einer separaten Schicht im unteren Teil der vorderen Augenkammer.
- Überprüfung der Sehschärfe.
- Überprüfung der Augenfolgebewegungen.
- Pupillenveränderungen:
- leicht dilatierte und reaktionsträge Pupille
- evtl. aufgrund einer Verletzung der Irismuskulatur mit nachfolgender Iridoplegie.
Ergänzende Untersuchungen
- Bei Augenärzt*in: Fundoskopie sowie Tonometrie, gelegentlich Fluorescein-Färbung.
- Laboruntersuchung:
- bei Hinweisen auf Gerinnungsstörung: Blutbild, PTT, INR
- (selten: bei Hinweisen auf Sichelzellanämie: Hämoglobin-Elektrophorese)
Indikationen zur Überweisung
- Es ist empfehlenswert alle Patient*innen mit Hyphäma augenärztlich vorzustellen.
Therapie
- Der Abschnitt beruht, sofern nicht anders gekennzeichnet, auf folgenden Referenzen:1-3
Therapieziel
- Nachblutungen und Komplikationen verhindern.
Allgemeines zur Therapie
- In der Regel ist ein Hyphäma selbstlimitierend, eine aktive Therapie ist dann nicht notwendig.
- Keine signifikant wirksame Maßnahme nachweisbar mit Ausnahme von Antifibrinolytika, die (vermutlich) das Risiko einer Nachblutung reduzieren könnten.5
Empfehlungen für Patienten
- Bettruhe mit 30-Grad-Oberkörper-Hochlagerung ist in schweren Fällen zu empfehlen.
- Grundsätzlich:
- Vermeiden von körperlicher Aktivität, die das Nachblutungsrisiko erhöhen könnte.
- Aufenthalt in ruhiger und leicht abgedunkelter Umgebung ist sinnvoll.
Medikamentöse Therapie
- Antifibrinolytika
- Aminocapronsäure und Tranexamsäure können das Nachblutungsrisiko vermeintlich verringern, werden jedoch nicht standardisiert empfohlen.5
- Kortikosteroid-Augentropfen (z.B. Dexamethason-haltig); Indikationsstellung durch Augenärzt*in.
- Können die Entzündungsreaktion der Iris und des Ziliarkörpers infolge der Blutung reduzieren.
- Behandlungzeit 5 Tage.
- Behandlung einer Zykloplegie
- Kann ggf. indiziert sein, über ca. 5 Tage; Indikationsstellung durch Augenärzt*in.
- Betablocker-haltige Augentropfen (z.B. Cyclopentolat-haltig)
- Miotika und Mydriatika sollten wegen der Gefahr einer sekundären Blutung nicht verabreicht werden.
- Lindern Ziliarspasmen und verhindern die Bildung von Adhäsionen zwischen der Iris und der Linsenvorderseite.
- Evtl. Antikoagulans vorübergehend absetzen
- wenn das Blut nach einigen Tagen nicht resorbiert ist oder der hohe Augendruck nicht abnimmt (falls keine vitale Indikation vorliegt).
Weitere Therapien
- Chirurgische Intervention
- bei Fortbestehen eines erhöhten intraokulären Drucks (> 35 mmHg über 7 Tage oder > 50 mmHg über 5 Tage).
- um Sehnervenschäden und Korneaverfärbung (Eisenab-lagerungen) zu verhindern.
- Zuweilen kann es erforderlich werden, ein intraokuläres Koagel zu entfernen.
- bei Fortbestehen eines erhöhten intraokulären Drucks (> 35 mmHg über 7 Tage oder > 50 mmHg über 5 Tage).
- Evtl. Vernähung der Iridodialyse.
Verlauf, Komplikationen und Prognose
- Der Abschnitt beruht, sofern nicht anders gekennzeichnet, auf folgenden Referenzen:1-3
Verlauf
- Meist ist ein Hyphäma im Laufe von einigen Tagen spontan rückläufig, wenn keine Nachblutung eintritt.
- Nachblutungen treten bei 16–20 % der Fälle innerhalb von 2-3 Tagen auf.
Komplikationen
- Synechien
- bindegewebige Verwachsungen bzw. Verklebungen.
- Verfärbung der Kornea
- Eisenablagerungen an der Innenseite der Kornea.
- Meistens spontan rückläufig innerhalb eines Jahres.
- Akutes Glaukom
- bei Blockade des Trabekelwerks durch Fibrin.
- bei Entwicklung eines Pupillarblocks durch die Bildung von Koageln.
- Nachblutungen erhöhen das Risiko eines akuten Glaukoms.
- Chronisches Glaukom
- Kann sich über längeren Zeitraum entwickeln, insbesondere, wenn eine Ruptur der Iriswurzel vorliegt.
Prognose
- Gute Prognose bei ca. 75 % der Fälle4
- Ein traumatisches Hyphäma ohne weitere intraokuläre Schäden führt selten zu einem dauerhaften Verlust des Sehvermögens.5
Verlaufskontrolle
- Patienten mit traumatischem Hyphäma sollten nach erfolgter Resorption ophthalmologisch nachuntersucht werden zum Ausschluss von peripheren Netzhautrissen und Verletzungen des vorderen Kammerwinkels.
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Vermeiden von körperlicher Aktivität, die das Nachblutungsrisiko erhöhen könnte.
- dazu zählen unter anderem: starkes Pressen, Drücken, Heben oder Tätigkeiten, die den Blutdruck erhöhen.
Patienteninformationen in Deximed
Illustrationen
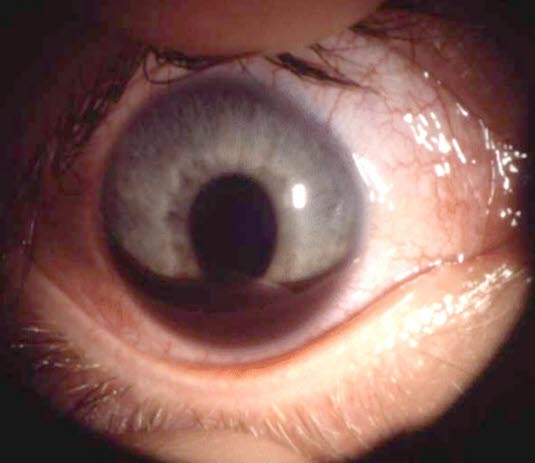
Hyphäma
Quellen
Literatur
- Andreoli CM, Gardiner MF. Traumatic hyphema: Clinical features and diagnosis. UpToDate. Last updated Jan 2022. www.uptodate.com. www.uptodate.com
- Andreoli CM, Gardiner, MF. Traumatic hyphema: Management. UpToDate. Last updated Jan 2022. www.uptodate.com. www.uptodate.com
- Deutsche Ophthalmologische Gesellschaft. Verletzungen des Auges und seiner Anhangsgebilde. DOG-Leitlinie Nr. 8, Stand 2011. www.augeninfo.de
- Nash DL. Hyphema. Medscape, last updated Nov 17, 2015. emedicine.medscape.com
- Gharaibeh A, Savage HI, Scherer RW, et al. Medical interventions for traumatic hyphema. Cochrane Database Syst Rev. 2013 Dec 3;12:CD005431. Cochrane (DOI)
- Genadry KC, Shrock C, O'Shea D, Vatsa R, Shah AS, Gise R, Lipsett SC. Traumatic Hyphema. J Emerg Med. 2021. www.jem-journal.com. www.jem-journal.com
Autoren
- Moritz Paar, Dr. med., Facharzt für Allgemeinmedizin, Münster/W
- Johan H. Eivind Seland, Professor Emeritus, Universität Bergen
- Anders Behndig professor och överläkare, Ögonkliniken, Norrlands universitetssjukhus, Umeå (Medibas)