Zusammenfassung
- Definition: Eintrübung der Augenlinse (sog. grauer Star); meistens ein natürlicher Teil des Alterns. Weiterhin gibt es: Katarakt bei systemischen Erkrankungen, medikamentös induzierte Katarakt, Strahlenkatarakt, Katarakt als Komplikationsfolge/nach Verletzungen und angeborener Katarakt.
- Häufigkeit: Nimmt mit dem Alter zu; 5 % der 60-Jährigen und die Hälfte aller 75-Jährigen.
- Symptome:Visusverschlechterung, Blendungsempfindlichkeit und monokulare Doppelbilder.
- Befunde:Verschattung des Fundusrotreflexes beim Brücknertest.
- Diagnostik:Zusatzuntersuchungen haben keinen diagnostischen Wert.
- Therapie:Operatives Entfernen der Augenlinse und Einsetzen einer Kunstlinse.
Allgemeine Informationen
Definition
- Die Katarakt bzw. der graue Star ist eine Eintrübung der Augenlinse und führt zu Visusverschlechterung, Blendungsempfindlichkeit und monokularen Doppelbildern.1-2
- Die Erkrankung kann mit dem heutigen Kenntnisstand weder verzögert noch verhindert werden, und die Behandlung ist operativ.
- Es wird zwischen altersbedingter Katarakt (dominierend), konsekutiver, sekundärer und traumatischer Katarakt unterschieden. Außerdem gibt es die angeborene Katarakt, die metabolisch oder genetisch bedingt sein kann.3-4
- Eine Katarakt ist nur dann klinisch relevant, wenn die Sehfähigkeit der Patienten deutlich eingeschränkt ist.
Häufigkeit
- Viele von Katarakt Betroffene suchen den Arzt nicht auf.5
- Prävalenz
- 5 % der 60-Jährigen und die Hälfte aller 75-Jährigen6
- in Europa: dritthäufigste Ursache für Erblindung und die zweithäufigste Ursache für eine Sehverschlechterung7
- weltweit die führende Ursache für Erblindung
- Altersbedingte Katarakt ist weltweit für 51 % der Erblindungsfälle verantwortlich – entspricht 20 Mio. Menschen.8
- 30 % der Personen mit Down-Syndrom erkranken vor dem 30. Lebensjahr an Katarakt.
- Die Häufigkeit nimmt aufgrund der steigenden Anzahl von älteren Menschen in der Bevölkerung zu.
- Operative Eingriffe
- Kongenitale Katarakt
- selten, aber dennoch die wichtigste Ursache für Blindheit bei Kindern
Ätiologie und Pathogenese
- Multifaktorielle, altersbedingte Veränderungen des Metabolismus der Linse, die zu Veränderung der Farbe und der Proteinzusammensetzung führen.2
- Veränderungen in den Proteinen der Linse (Kristallinen) wirken sich darauf aus, wie die Linse das Licht bricht, reduzieren deren Klarheit und führen zu einer Reduzierung der Sehschärfe.11
- Mitwirkende Faktoren
- andere intraokuläre Erkrankungen
- systemische Erkrankungen
- medikamentöse oder metabolische Einwirkung
- Verletzungen
- Die angeborene Katarakt kann erblich oder exogen bedingt sein (z. B. nach Rötelnerkankung der Mutter während der Schwangerschaft).
Haupttypen der altersbedingten Katarakt
- Kernkatarakt (Cataracta nuclearis)
- Im Alterungsprozess der Linse werden neue Faserschichten gebildet, wodurch der Linsenkern zusammengedrückt, fester und gelblicher wird.
- Diese Sklerosierung entwickelt sich langsam über viele Jahre.
- Bei manchen Menschen führt dies lediglich zu einer leichten Beeinträchtigung des Sehvermögens oder einer Myopisierung aufgrund des erhöhten Brechungsindexes des Linsenkernes.
- Bei anderen kommt es zur deutlichen Verschlechterung des Sehvermögens (betrifft eher das Weit- als das Nahsehen) und zur Beeinträchtigung des Farbsehens, da durch die milchig gelbe Linse der Blauanteil des Farbspektrums herausgefiltert wird.
- Rindenkatarakt (Cataracta corticalis)
- Der Kortex (Linsenkapsel) ist die äußerste Schicht der Linse und besteht aus den jüngsten Faserzellen.
- Während des Alterns kommt es zu keinem Faserverlust, sondern es entstehen innerhalb der Linsenkapsel neue Fasern auf der Oberfläche.
- Mit zunehmendem Alter werden trübe Linsenfasern gebildet, meistens zuerst peripher in der Äquatorregion des Kortex. Zu Symptomen kommt es erst, wenn die Eintrübung die optische Achse erreicht hat, was wiederum von der Pupillengröße abhängt.
- Cataracta subcapsularis posterior
- Subkapsuläre und meist granulare Eintrübungen, die im zentralen hinteren Kapselbereich vorkommen.
- Die Erkrankung kann auch bei jüngeren Patienten auftreten.
- Die Eintrübungen liegen in der Mitte der optischen Achse und können bereits frühzeitig zu großen Sehproblemen führen.
Disponierende Faktoren
- Alter
- Genetische Faktoren
- Stoffwechselerkrankungen
- Typ-1- und Typ-2-Diabetes
- Galaktosämie, Hypokalzämie, Hyperparathyreoidismus, Gicht, Schilddrüsenerkrankungen usw.
- Atopisches Ekzem
- Down-Syndrom
- Rauchen14
- Traumata, toxische Noxen und Strahlung, u. a. UV-Strahlen15-16
- Medikamente
- Glukokortikoide
- Chlorpromazin
- Statine
- Es besteht ein erwiesener Zusammenhang zwischen der Einnahme von Statinen und einem erhöhten Kataraktrisiko (OR 1,09–95 % KI 1,02–1,17). Ein sicherer kausaler Zusammenhang kann jedoch nicht ermittelt werden (III).19
- Maternale Erkrankungen während der Schwangerschaft
- z. B. Röteln
- Chronische intraokuläre Erkrankungen
- z. B. Uveitis/Iridozyklitis, Tumor
- Durchblutungsstörungen im Auge
- Intraokuläre Operationen
- Chronische Unterernährung
- häufige Ursache in Entwicklungsländern
ICPC-2
- F92 Katarakt
ICD-10
- H25 Grauer Star, altersbedingt
- H25.0 Beginnender altersbedingter grauer Star
- H25.1 Kernstar bei Älteren
- H25.2 Altersbedingter grauer Star, Typ Morgagni
- H25.8 Altersbedingter grauer Star, NB
- H25.9 Altersbedingter grauer Star, NNB
- H26 Sonstiger grauer Star
- H26.0 Infantile, juvenile und präsenile Katarakt
- H26.1 Traumatische Katarakt
- H26.2 Komplizierte Katarakt
- H26.3 Durch Arzneimittel verursachte Katarakt
- H26.4 Nachstar
- H26.8 Sonstiger grauer Star, NB
- H26.9 Altersbedingter grauer Star, NNB
- H27 Sonstige Krankheitszustände in der Linse (Lens crystallina)
- H27.0 Aphakie
- H27.1 Linsendislokation
- H27.8 Sonstige Krankheitszustände in der Linse, NB
- H27.9 Krankheitszustände in der Linse, NNB
- H28 Grauer Star und andere Krankheitszustände in der Linse bei anderenorts klassifizierten Erkrankungen
- H28.0 Grauer Star bei Diabetes mellitus
- H28.1 Grauer Star bei sonstigen endokrinen Erkrankungen, Ernährungserkrankungen und metabolischen Störungen
- H28.2 Grauer Star bei sonstigen anderenorts klassifizierten Krankheiten
- H28.8 Sonstige Krankheitszustände in der Linse bei anderenorts klassifizierten Erkrankungen
Diagnostik
Diagnostische Kriterien
- Verschattungen des Fundusrotreflexes beim Durchleuchtungstest nach Brückner (direkte Ophthalmoskopie)20
- Die weitere Abklärung erfolgt bei der Augenärztin/beim Augenarzt.
Differenzialdiagnosen
- Verschattungen aufgrund anderer Ursachen
- vor allem Glaskörperblutung
Anamnese
- Langsame zunehmende Verschlechterung des Sehvermögens über mehrere Jahre
- einseitig oder doppelseitig
- insbesondere beim Weitsehen
- Blendungsüberempfindlichkeit gegenüber starkem Licht
- Sonnenlicht, entgegenkommende Autos im Tunnel etc.
- Veränderungen des Farben- und Kontrastsehens
Klinische Untersuchung
- Sehtest mit Sehtafel
- verminderter Visus bis hin zur Erblindung
- Wird meist bei vorgehaltener Lochblende (Test mit stenopäischer Lücke) besser.
- verminderter Visus bis hin zur Erblindung
- Fundusrotreflex-Test (Brücknertest)20
- einfache und schnelle Untersuchung mit dem Ophthalmoskop
- Mit einem direkten Ophthalmoskop werden beide Augen der betroffenen Person aus der Ferne beleuchtet und von der Ärztin/vom Arzt durch das Einblickfenster des Ophthalmoskops gleichzeitig betrachtet und verglichen.
- Liefert deutliche Hinweise auf visusrelevante Katarakte (Verschattung des Rotreflex = Trübung der Augenlinse).
- Befunde sollen dann durch Ophthalmologen weiter abgeklärt werden.
- Katarakt ist aus 10–20 cm Abstand einfach erkennbar.21
- getrübtes Pupillenleuchten bzw. Schatten im Rotreflex
- einfache und schnelle Untersuchung mit dem Ophthalmoskop
Diagnostik beim Spezialisten
- Ophthalmoskopie
- unterschiedlich ausgeprägte Verschattung des Fundusrotreflexes
- Schwierigkeiten bei der Beurteilung des Augenhintergrunds
- Evtl. Spaltbogenlampe
- Untersuchung der Linse nach Pupillendilatation
- Tonometrie
- Normalbefund
Präoperative Überlegungen
- Kardiovaskulärer Status22
- Hohes Alter (Arteriosklerose) und Hypertonie, insbesondere in Kombination mit einem Glaukom, erhöhen das Risiko einer intra- und postoperativen suprachorodiale expulsiven Blutung.
- Tachykardie (> 85 spm) trägt ebenfalls zur Risikoerhöhung dieser Komplikation bei; vor allem bei sehr ängstlichen Patienten (Sedativum) und Patienten mit schlecht eingestelltem Vorhofflimmern.23
- Antikoagulation24
- Katarakt-Operationen zählen zu den Eingriffen mit einem niedrigen Blutungsrisiko (< 1,5 %) und bedürfen keiner Unterbrechung der Blutgerinnungshemmung.
- Der INR-Wert sollte 2–3 Tage vor der Operation kontrolliert werden.
- Ein INR-Wert um 2 ist ausreichend.
- Alphablocker26
- Erhöhtes Komplikationsrisiko für IFSI (Intraoperative Floppy Iris Syndrome) bei Patienten, die den Alphablocker Tamsulosin einnehmen, und wahrscheinlich auch bei Einnahme anderer Alphablocker (BPH-Therapie).
- Können die Patienten flach liegen?
- Während der Kataraktoperation liegen die Patienten flach.
- Dies kann bei Patienten mit Orthopnoe und Kyphoskoliose zu Schwierigkeiten führen.
- Ophthalmologische Beurteilung
- Abklärung ggf. anderer okulärer Komorbiditäten
- präoperative Biometrie
- Bestimmung der Stärke der Kunstlinse27-28
Indikationen zur Überweisung
- Bei Verdacht erfolgt die Überweisung zur Augenärztin/zum Augenarzt.
- kongenitale/juvenile Katarakt
- Frühzeitig, um die Entwicklung einer Amblyopie zu verhindern.
- erworbene Katarakt/Altersstar
- Ausschluss anderer zugrunde liegender Erkrankungen
- ggf. Ausgleich des beeinträchtigten Sehvermögens mithilfe von passenden Brillengläsern (bis zu einem gewissen Grad)
- Indikationsstellung zur Kataraktoperation (nach Bewertung der Gesamtsituation der Patienten und deren Anforderungen an das Sehen im Alltag)
- kongenitale/juvenile Katarakt
- Informieren Sie die Patienten mit Katarakt ohne Visusprobleme darüber, dass es sich nicht um eine Krankheit, sondern um eine altersbedingte Veränderung handelt: „Grauer Star ist genauso normal wie graues Haar.“
Checkliste zur Überweisung
Katarakt
- Zweck der Überweisung
- Bestätigende Diagnostik? Therapie? Sonstiges?
- Anamnese
- Seit wann besteht die Linsentrübung? Entwicklung? Beide Augen betroffen?
- Langsam fortschreitende Beeinträchtigung des Sehvermögens? Überempfindlichkeit gegenüber starkem Licht? Visusstärke?
- Sonstige relevante Krankheiten? Regelmäßige eingenommene Medikamente?
- Beeinträchtigungen im Alltag (Autofahren, sozial, anderes?)
- Klinische Untersuchung
- Visus, Gesichtsfeld, Fundusrotreflex beim Brücknertest
- Blutdruck
Therapie
Therapieziel
- Sehschärfe verbessern.
Allgemeines zur Therapie
Leitlinie: Katarakt – Therapie4
- Die Standardbehandlung zur Wiederherstellung des Sehvermögens ist der operative Linsenaustausch.
- Die Kataraktoperation erfolgt immer ambulant, sofern keine medizinische oder soziale Kontraindikation vorliegt.
- Indikation für Operation
- Sehverschlechterung führt zu Problemen im Alltag, z. B. beim Autofahren, Lesen, Fernsehen.
- zwingende medizinische Gründe (z. B. Engwinkelsituation, Linsenquellung nach Trauma, im Rahmen vitreoretinaler Eingriffe)
- Medikamente haben kaum eine Bedeutung in der Behandlung.
Operative Therapie
- In der Regel Implantation einer intraokulären Kunstlinse
- Die meisten Eingriffe erfolgen ambulant und unter örtlicher Betäubung.
- Standardoperationsmethode
- kleine laterale Inzision in der Kornea und Phakoemulsifikation
- Extrakapsulär: Der Linsenkern wird mittels Ultraschall zerkleinert und die Fragmente werden abgesaugt, die Kapsel bleibt jedoch erhalten. Dadurch kann die Kunstlinse an dem ursprünglichen Platz der Linse in der hinteren Augenkammer eingesetzt werden.
- Es gibt nur wenige Komplikationen.
- Injizierbare intraokuläre Linsen
- Führen zu einer deutlichen Verringerung an postoperativer Endophthalmitis (III).29
- Die Öffnung der hinteren Kapsel bei Nachstar kann ggf. mit YAG-Laser erfolgen.
Relative Kontraindikationen gegen intraokuläre Linsenimplantate
- Rezidivierende Uveitiden
- Proliferative diabetische Retinopathie
- Rubeosis iridis
- Neovaskuläres Glaukom
Operative Überlegungen
- Korrektur des Astigmatismus3
- Die Hornhautinzision führt ein gewisses Maß an Astigmatismus mit sich (Fehlen der sphärischen Symmetrie).
- Je größer die Inzision desto höher ist der Grad des postoperativen Astigmatismus.30
- Inzisionen von weniger als 3 mm sind mittlerweile üblich und führen nur minimal zum Astigmatismus.
- Eine Inzision kann auch so gelegt werden, dass ein bereits präoperativ bestehender Hornhautastigmatismus korrigiert wird (astigmatische Keratotomien).
- Die Hornhautinzision führt ein gewisses Maß an Astigmatismus mit sich (Fehlen der sphärischen Symmetrie).
- Linsenimplantation1
- Moderne Linsentechnologie macht es möglich, faltbare Silikon- und Akryllinsen zu produzieren, die durch sehr kleine, selbstheilende Inzisionen im Inneren des Auges platziert werden können. Daher müssen keine Nähte gesetzt werden.
- Die Standardintraokularlinse ist monofokal, das heißt, sie hat einen festen Brennpunkt.
- Multifokale Linsen, die es den Patienten ermöglichen, sowohl in der Ferne als auch im Nahbereich scharf zu sehen, haben den Nachteil, dass sie zu Sehstörungen und zur Einschränkung des Kontrastsehens führen können.31
- Noch erforscht werden sog. akkomodative Intraokularlinsen, die den Brennpunkt auf die gleiche Art wie die natürliche Linse verändern können.32
- Es werden ständig bessere Linsen entwickelt, wodurch es in immer höherem Maß möglich ist, für die Betroffenen „maßgeschneiderte“ Linsen herzustellen.
- Linsenplatzierung
- Die hintere Augenkammer ist sowohl im Hinblick auf die optische Qualität als auch auf potenzielle Komplikationen die ideale Lokalisation für die Platzierung der Kunstlinse.
- Andere Lokalisationen können je nach individueller Gegebenheit indiziert sein, z. B. die vordere Augenkammer und der Sulkus.
Postoperative Überlegungen
- Meistens verbessert sich das Sehvermögen bereits schon am ersten postoperativen Tag.
- Das endgültige Ergebnis kann jedoch erst nach 3–4 Wochen bewertet werden.
- Nach dem Eingriff können Brillengläser zur Korrektur der Sehschärfe erforderlich seien.
Komplikationen
- Variieren von einem verzögerten Erlangung des Sehvermögens über langanhaltende Augenbeschwerden bis hin zu Schäden, die das Sehvermögen stark gefährden können.33
- Sind selten, insgesamt unter 2 %.2
- Ausnahme sind posteriore Kapseltrübungen (Komplikationsrate: 10–20 %).
Medikamentöse Therapie
- Medikamente haben bei der Vorbeugung und Behandlung des grauen Stars kaum eine Bedeutung.
- Antioxidanzien (z. B. Vitamin C, E oder Betakarotin) haben keine präventive Wirksamkeit hinsichtlich einer Kataraktentwicklung.34
- Mydriatika können bei beginnender Linsentrübung nahe der optischen Achse sinnvoll sein. Die Pupillendilatation kann die Sehschärfe verbessern.
Prävention
- Gute metabolische Kontrolle bei Menschen, die an Diabetes leiden.
- Regelmäßige Untersuchungen von Personen mit Down-Syndrom
Verlauf, Komplikationen und Prognose
Verlauf
- Die altersbedingte Katarakt kann zur Erblindung führen, nicht aber zum Verlust des Hell-/Dunkelsehens.
- Bei Traumen, ggf. mit Eindringen von Fremdkörpern in die Linse, kann sich eine Katarakt schnell entwickeln.
Komplikationen
- Eine kongenitale Katarakt führt unbehandelt zu Amblyopie.
- Rezidive in Form von postoperativen Sehproblemen können auf erneuten Verschattungen in der verbliebenen hinteren Kapsel beruhen. Dies kann mit Lasertechnik behandelt werden.
- Engwinkelglaukom
- Kann durch Anschwellen der Linse auftreten.
- Ist selten.
- Endophthalmitis
- Tritt bei ca. 0,10 % nach der Operation auf.
Komplikationen der Operation
- Selten, niedrige Komplikationsrate35
- bei 1–2 % der Eingriffe
- schwere Komplikationen bei < 0,5 %
- Infektionen, Blutungen oder Dislokationen der Linsenfragmente
- gefürchtete Komplikationen
- Hornhautödem und erhöhter Augeninnendruck
- weniger schwerwiegend
- Nachstar
- häufigste Komplikation
- Entsteht durch Proliferation der Linsenepithelzellen im hinteren Teil der Linsenkapsel.
- Tritt meist 3–6 Monate postoperativ auf.
- Behandlung mittels Laser möglich
- Intraoperative Floppy Iris Syndrome (IFIS)
Prognose
- Zunehmende Verschlechterung bei altersbedingter Katarakt, wobei die Progressionsgeschwindigkeit nicht vorhersehbar ist.37
- Gute Prognose nach operativer Behandlung
- Eine Auswertung der im europäischen Register erfassten Katarakt-Operationen zeigt, dass ein hoher Anteil der Operierten postoperativ ein Sehvermögen von 100 % erreicht und die Komplikationsraten gering sind.35
Anerkennung als Berufskrankheit
- Tritt eine Katarakt durch Wärmestrahlung im Zusammenhang mit der beruflichen Tätigkeit auf, kann diese Erkrankung als Berufskrankheit anerkannt werden.38
- Zuständig hierfür sind die gesetzlichen Unfallversicherungsträger.
- Der Verdacht auf eine Berufskrankheit muss dort gemeldet werden (Meldebogen39).
- Es wird eine ausführliche Arbeits- und Gefährdungsanamnese erhoben und ein Gutachten entscheidet über die Anerkennung als Berufskrankheit.
- Dann können bestimmte Maßnahmen auf Kosten der GUV durchgeführt werden:
- geeignete Schutzvorrichtungen
- spezielle therapeutische Maßnahmen
- Einstellung der gefährdenden Tätigkeit
- Minderung der Erwerbsfähigkeit bis zur Zahlung einer Rente.40
- Manchmal muss die Tätigkeit erst vollständig aufgegeben werden, damit die Anerkennung als Berufskrankheit erfolgen kann.
Verlaufskontrolle
- Bei der Augenärztin/beim Augenarzt
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Katarakt ist meist eine natürliche, altersbedingte Veränderung und keine Krankheit.
- „Grauer Star ist genauso normal wie graues Haar."
- Der Operationszeitpunkt hat keinen Einfluss auf das Ergebnis.
- OP kann ausgesetzt werden.
- Refraktionsfehler (+ oder –) können in Zusammenhang mit der Operation korrigiert werden.
Patienteninformationen in Deximed
Illustrationen
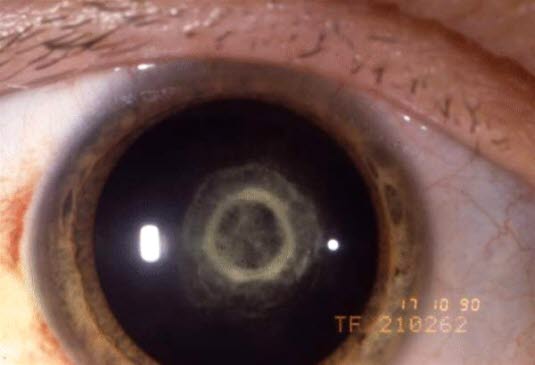
Angeborene Katarakt: zentrale zonuläre Trübungen
Quellen
Leitlinien
- Deutsche Ophthalmologische Gesellschaft, Berufsverband der Augenärzte Deutschlands. Katarakt (Grauer Star) im Erwachsenenalter. BVA/DOG-Leitlinie Nr. 19, Stand 2012. augeninfo.de
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Bridging. AWMF-Leitlinie Nr. 053-027. S1, Stand 2013. www.awmf.org
Literatur
- Woodcock M, Shah S, Smith RJ. Recent advances in customising cataract surgery. BMJ 2004; 328: 92-6. PubMed
- Asbell PA, Dualan I, Mindel J, Brocks D, Ahmad M, Epstein S. Age-related cataract. Lancet 2005; 365: 599-609. PubMed
- Allen D, Vasavada A. Cataract and surgery for cataract. BMJ 2006; 333: 128-32. PubMed
- Deutsche Ophthalmologische Gesellschaft, Berufsverband der Augenärzte Deutschlands. Katarakt (Grauer Star) im Erwachsenenalter. BVA/DOG-Leitlinie Nr. 19, Stand 2012. (Zugriff 17.12.2015) augeninfo.de
- Reidy A, Minassian DC, Vafidis G, Joseph J, Farrow S, Wu J, et al. Prevalence of serious eye disease and visual impairment in a north London population: population based, cross sectional study. BMJ 1998;316: 1643-6. www.ncbi.nlm.nih.gov
- Leibowitz HM, Krueger DE, Maunder LR, et al. The Framingham Eye Study monograph: an ophthalmological and epidemiological study of cataract, glaucoma, diabetic retinopathy, macular degeneration, and visual acuity in a general population of 2631 adults, 1973–1975. Surv Ophthalmol 1980;24(suppl):335-610.
- Bourne RR, Jonas JB, Flaxman, et al. Prevalence and causes of vision loss in high-income countries and in Eastern and Central Europe: 1990-2010. Br J Ophtalmol 2014. pmid:24665132 PubMed
- WHO visited 11.10.13. (http://www.who.int/blindness/causes/priority/en/index1.html)
- Berufsverband der Augenärzte Deutschland e.V. (BVA) und Deutsche Ophthalmologische Gesellschaft (DOG): Patientenbroschüre Staroperation und Intraokularlinse, 2009. (Zugriff 01.12.2015) www.augeninfo.de
- Solomon R, Donnenfeld ED. Recent advances and future frontiers in treating age-related cataracts. JAMA 2003; 290: 248 - 51. PubMed
- Varma SD, Hedge KR. Susceptibility of the ocular lens to nitric oxide: implications in cataractogenesis. J Ocul Pharmacol Ther 2007;23:188-195. PubMed
- Hammond CJ, Snieder H, Spector TD, Gilbert CE. Genetic and environmental factors in age-related nuclear cataracts in monozygotic and dizygotic twins. N Engl J Med 2000; 342: 1786-90. New England Journal of Medicine
- Hammond CJ, Duncan DD, Snieder H, et al. The heritability of age-related cortical cataract: the twin eye study. Invest Ophthalmol Vis Sci 2001; 42: 601-05.
- Flaye DE, Sullivan KN, Cullinan TR, et al. Cataracts and cigarette smoking: the City Eye Study. Eye 1989;3:379-384. PubMed
- Taylor HR, West SK, Rosenthal FS, et al. Effect of ultraviolet radiation on cataract formation. N Engl J Med 1988;319:1429-1433. New England Journal of Medicine
- Hightower KR. A review of the evidence that ultraviolet irradiation is a risk factor in cataractogenesis. Doc Ophthalmol 1995; 88: 205-20. PubMed
- Carnahan MC, Goldstein DA. Ocular complications of topical, peri-ocular, and systemic corticosteroids. Curr Opin Ophthalmol 2000; 11: 478-83. PubMed
- Jick SS, Vasilakis-Scaramozza C, Maier WC. The risk of cataract among users of inhaled steroids. Epidemiology 2001; 12: 229-34. PubMed
- Leuschen J, Mortensen EM, Frei CR, et al. Association of statin use with cataracts. A propensity score-matched analysis. JAMA Ophtalmol 2013. doi:10.1001/jamaophthalmol.2013.4575 DOI
- Schönfelder Y. Brückner-Test deckt Sehstörungen auf. Der Allgemeinarzt 2017; 39 (2): 62-63. www.allgemeinarzt-online.de
- Lenzen-Schulte M. FUNDUSROTREFLEX-TEST Augenscreening in der Pädiatrie. Dtsch Arztebl 2017; 114 (4): 165. www.aerzteblatt.de
- Keay L, Lindsley K, Tielsch J, et al. Routine preoperative medical testing for cataract surgery. Cochrane Database Syst Rev 2012;(3):CD007293. Cochrane (DOI)
- Speaker MJ, Guerriero PN, Met JA, Coad CT, Berger A, Marmor M. A case-control study of risk factors for intraoperative suprachoroidal haemorrhage. Ophthalmology 1991;98: 202-10. PubMed
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Bridging. AWMF-Leitlinie Nr. 053 - 027, Stand 2013 www.awmf.org
- Katz J, Feldman MA, Bass EB, et al. Risks and benefits of anticoagulant and antiplatelet medication use before cataract surgery. Ophthalmology 2003; 110: 1784-8. PubMed
- Zaman F, Bach C, Junaid I, et al. The floppy iris syndrome - what urologists and ophthalmologists need to know. Curr Urol 2012; 6: 1-7. doi: 10.1159/000338861 DOI
- Findl O, Drexler W, Menapace R, Heinzl H, Hitzenberger CK, Fercher AF. Improved prediction of intraocular lens power using partial coherence interferometry. J Cataract Refract Surg 2001;27: 861-7. PubMed
- Sanders DR, Retzlaff J, Kraff MC. Comparison of empirically derived and theoretical aphakic refraction formulas. Arch Ophthalmol 1983;101: 965-7. PubMed
- Weston K, Nicholson R, Bunce C, Yang YF. An 8-year retrospective study of cataract surgery and postoperative endophthalmitis: injectable intraocular lenses may reduce the incidence of postoperative endophthalmitis. Br J Ophthalmol. Published online first 13 April 2015 . doi:10.1136/bjophthalmol-2014-306372 DOI
- Ernest P, Tipperman R, Eagle R, Kardasis C, Lavery K, Sensoli A, et al. Is there a difference in incision healing based on location? J Cataract Refract Surg 1998;24: 482-6. PubMed
- Calladine D, Evans JR, Shah S, Leyland M. Multifocal versus monofocal intraocular lenses after cataract extraction. Cochrane Database of Systematic Reviews 2012. doi:10.1002/14651858.CD003169.pub3 DOI
- Ong HS, Evans JR, Allan BDS. Accommodative intraocular lens versus standard monofocal intraocular lens implantation in cataract surgery. Cochrane Database of Systematic Reviews 2014. Issue 5. Art. No.: CD009667. doi:10.1002/14651858.CD009667.pub2 onlinelibrary.wiley.com
- Ng DT, Rowe NA, Francis IC, et al. Intraoperative complications of 1000 phacoemulsification procedures: a prospective study. J Cataract Refract Surg 1998; 24: 1390-95. PubMed
- Mathew MC, Ervin AM, Tao J, et al. Antioxidant vitamin supplementation for preventing and slowing the progression of age-related cataract. Cochrane Database Syst Rev 2012;(6):CD004567. Cochrane (DOI)
- Gerste R. Medizinrapport, Studien im Fokus. Qualität der Kataraktoperation: Sehr guter Visus bei fast allen Patienten. Dtsch. Arztebl.2013; 110(16). (Zugriff 17.12.2015) www.aerzteblatt.de
- Bell CM, Hatch WV, Fischer HD. Association between tamsulosin and serious ophtalmic advers events in older men following catarct surgery. JAMA 2009; 301: 1991-6. www.ncbi.nlm.nih.gov
- Allen D. Cataract. BMJ Clin Evid 2011; 2011: 0708. www.ncbi.nlm.nih.gov
- Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAuA). Dortmund. Merkblätter und wissenschaftliche Begründungen zu den Berufskrankheiten der Anlage 1 zur Berufskrankheiten-Verordnung (BKV), zuletzt aktualisiert durch die Dritte Verordnung zur Änderung der Berufskrankheiten-Verordnung vom 22. Dezember 2014. Zugriff 24.1.2017. www.baua.de
- DGVU Formtexte für Ärzte: Ärztliche Anzeige bei Verdacht auf eine Berufskrankheit. www.dguv.de
- Mehrtens, G. Valentin, H. Schönberger, A. Arbeitsunfall und Berufskrankheit : rechtliche und medizinische Grundlagen für Gutachter, Sozialverwaltung S. 878ff. Berlin: Erich Schmidt Verlag 9: Auflage, 2017.
Autoren
- Nicola Herzig, Dr. med., Fachärztin für Allgemeinmedizin, Sandnes (Norwegen)
- Terje Johannessen, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, Trondheim
- Anders Behndig, professor och överläkare, Ögonkliniken, Norrlands universitetssjukhus, Umeå (Medibas)