Zusammenfassung
- Definition: Ein Auge, bei dem sich parallele Strahlen nicht auf der Netzhaut sammeln, wenn sich das Auge in Akkommodationsruhe befindet.
- Häufigkeit: Refraktionsfehler sind sehr weit verbreitet.
- Symptome: Die Symptome sind Kurzsichtigkeit (Myopie) oder Weitsichtigkeit (Hypermetropie), Kopfschmerz, Blinzeln bei Myopie, Strabismus bei Kindern.
- Befund: Die klinischen Befunde sind verminderte Sehschärfe, die mit Prismengläsern korrigiert werden können, ansonsten normaler Augenstatus.
- Diagnostik: Für Diagnose und Behandlung ist eine gründliche Visusuntersuchung erforderlich.
- Behandlung: Die Behandlung erfolgt durch Korrektur durch Brille, ggf. Lasertherapie, ggf. Chirurgie.
Allgemeine Informationen
Definition
- Brechungsfehler liegen vor, wenn sich parallele Strahlen nicht auf der Netzhaut sammeln, wenn das Auge sich in Akkomodationsruhe befindet.1
Terminologie
- Emmetropie: Normalsichtigkeit, d. h. kein Brechungsfehler
- Ametropie, d. h. Brechungsfehler
- Anisometropie: Unterschiede in der Brechkraft in den beiden Augen
- Myopie: Kurzsichtigkeit
- Hypermetropie (Synonym Hyperopie): Weitsichtigkeit
- Astigmatismus: Brechungsfehler, der mehrere Brennpunkte verursacht. Die Brechung ist in einigen Ebenen größer als in anderen.
- Presbyopie: eingeschränkte Nahsicht aufgrund abnehmender Elastizität der Linse mit zunehmendem Alter
Häufigkeit
- Die höchste Prävalenz von Kurzsichtigkeit findet sich in Ostasien, die Häufigkeit steigt mit zunehmendem Bildungsniveau in der Gesellschaft.2
- Geschlecht
- Etwas mehr Frauen als Männer sind kurzsichtig.
- Alter 3
- Die Prävalenz von Myopie steigt ab dem Kindesalter an und erhöht sich deutlich im Schulalter.
- Nach der Pubertät nimmt die Myopiefrequenz aufgrund der Entwicklung von adulter Myopie, in der Regel im Alter von 17‒25 Jahren, zu.
- Die Refraktion stabilisiert sich im Alter von 30‒40 Jahren.
- Nach dem 50. Lebensjahr verringert sich die Prävalenz von Kurzsichtigkeit, während Weitsichtigkeit zunimmt.
- Die Frequenz von Myopie steigt erneut im Alter von 70‒80 Jahren an, hauptsächlich aufgrund des grauen Stars.
- Sehschwäche und Erblindung
- Ein nicht korrigierter Brechungsfehler ist die häufigste Ursache für eingeschränkte Sehfähigkeit (< 6/18, aber ≥ 3/60) und die zweithäufigste Ursache für Erblindung in Europa (< 3/60).4
Ätiologie und Pathogenese
- Die Ursache für die Entwicklung eines Brechungsfehlers im Auge ist nicht bekannt. Vererbung und Umweltbedingungen spielen eine wichtige Rolle.5
- Myopathie
- Es gibt Anhaltspunkte dafür, dass viel Nachtarbeit (z. B. Lesen) die Entwicklung von Brechungsfehlern bei Personen mit Prädisposition begünstigen kann.
- Das zunehmende Bildungsniveau der Bevölkerung stellt dann ein Risiko dar, dass immer mehr Menschen kurzsichtig werden.6
- Umgekehrt kann mehr Aktivität im Freien bei Kindern die Inzidenz der Myopie reduzieren.7
- Brechungsametropie
- Die Abweichung von der Norm ist in der Hornhaut oder der Linse lokalisiert.
- Achsenametropie
- Die Abweichung von der Norm ist in der Achslänge des Auges lokalisiert.
Prädisponierende Faktoren
- Brechungsfehler liegen häufig in der Familie.
- Myopie (Kurzsichtigkeit) steht in Zusammenhang mit Ethnizität, Bildungsstand, Alter, Geschlecht und sozioökonomischem Status.
- Presbyopie ist ein sicheres Zeichen des Alters.
ICPC-2
- F91 Refraktionsfehler
ICD-10
- H52 Akkommodationsstörungen und Refraktionsfehler
- H52.0 Hypermetropie
- H52.1 Myopie
- H52.2 Astigmatismus
- H52.3 Anisometropie und Aniseikonie
- H52.4 Presbyopie
- H52.5 Akkommodationsstörungen
- H52.6 Sonstige Refraktionsfehler
- H52.7 Refraktionsfehler, nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Visusuntersuchung per Snellen-Index
- Die Visusuntersuchung beim Optiker bietet eine präzisiere Refraktionierung.
- In Ausnahmefällen, vor allem bei kleinen Kindern, Retinoskopie beim Augenarzt
Differenzialdiagnosen
- Sehstörungen jeglicher Ursache
Anamnese
Myopathie
- Eingeschränkte Fernsicht
- Blinzeln
- Ggf. unklare, häufig auftretende Kopfschmerzen oder Muskelbeschwerden in Nacken oder Schultern
Hypermetropie
- Asthenopie: Ermüdung beim Lesen, die Buchstaben sind kurzzeitig verschwommen.
- Die Kopfschmerzen zeichnen sich durch ein Druckgefühl in der Glabella-Region aus.
- Strabismus im Kindesalter
Klinische Untersuchung
Hypermetropie
- Eine manifeste Hypermetropie stellt man fest, indem schrittweise stärkere Pluslinsen vor dem Auge platziert werden, bis der Fernvisus zurückgeht.
- Intermittierendes Schielen kommt häufig vor. Führen Sie einen Abdecktest durch.
- Der Durchmesser der Kornea kann zu klein sein, die vordere Augenkammer zu flach.
- Im Ophthalmoskop ist die Grenze der Papille nasal verschwommen, die Papille weist keine physiologische Exkavation auf. Die Papillenfärbung kann etwas stärker gerötet sein als normal; eine andeutungsweise Prominenz des Papillengewebes, eine sog. Pseudoneuritis nervi optici, liegt vor.
- Bei der direkten Ophthalmoskopie zeigt sich der Vergrößerungsgrad umgekehrt proportional zur Hypermetropie.
Myopathie
- Bei stärker ausgeprägter Myopie kann das Auge sichtbar vergrößert sein, einen großen Kornea-Durchmesser, eine tiefe vordere Augenkammer und einen Pseudoexophtalmus aufweisen.
- Im Ophthalmoskop ist zu sehen, dass die Choroidea vom Papillenrand weggezogen wird, ein grau-weißer Streifen entlang des temporalen Papillenrandes (Conus myopicus).
- Bei der direkten Ophthalmoskopie zeigt sich der Vergrößerungsgrad proportional zum Grad der Myopie.
Indikationen zur Überweisung
- Wenn Weit- oder Fernsicht oder das Lesen eingeschränkt sind.
Therapie
Therapieziel
- Korrektur des Brechungsfehlers
Allgemeines zur Therapie
- Brille tragen; Kinder sollten von einem Augenarzt untersucht werden.
- Kontaktlinsen
- Operative Therapie
Weitere Therapien
Brille
- Optiker können Brillen für Erwachsene anfertigen, bei denen nicht der Verdacht auf eine Augenerkrankung oder eine ausgeprägte Abweichung in der Refraktion vorliegt. Doch Kinder, die eine Brille benötigen, sollten zunächst einem Augenarzt vorgestellt werden.
- Kinder mit Hypermetropie kommen meist ohne Brille aus, wenn die Refraktionsabweichung unter +2 dpt liegt.
- Kurzsichtige Kinder sollten eine Brille für den Alltag bekommen.
- Presbyopie-Korrektur: Mit abnehmender Elastizität der Linse im Alter zwischen 40‒50 Jahren nimmt die Korrektur von +1 dpt mit 45 zu bis auf 2,5 dpt mit 60 zu.
- Astigmatismus muss in den Presbyopie-Gläsern nicht korrigiert werden, es sei denn, der Patient trägt eine Brille gegen Weitsichtigkeit mit Astigmatismuskorrektur.
- Achtung: Ausnahmen bei „Computer-Brille“!
Kontaktlinsen
- Die meisten verwenden Kontaktlinsen aus kosmetischen Gründen; doch vor allem kurzsichtige Patienten werden feststellen, dass das Gesichtsfeld größer wird und sie mit Kontaktlinsen besser sehen können als mit Brille.
- Harte und sauerstoffdurchlässige Linsen korrigieren Brechungsfehler, indem sie die Kurvatur auf der Oberfläche des Auges ändern.
- Sie sind in der Lage, kornealen Astigmatismus zu korrigieren, indem sie die Oberfläche des Auges in eine sphärische Form verändern.
- Dies ist vor allem bei Keratokonus sinnvoll.
- Weiche Kontaktlinsen passen sich der Hornhautform des Patienten an, können Astigmatismus aber weniger gut korrigieren, es sei denn, eine zylindrische Korrektur ist inkorporiert.
- Kann sinnvoll sein zur Behandlung von Erkrankungen der kornealen Oberfläche.
- Kontaktlinsen werden ausgehend von der Kurvatur der Kornea und nach Erprobung ausgewählt.
Operative Therapie
- Erwachsene mit hochgradiger Myopie (> 6 dpt) können heutzutage zu einem Facharzt überwiesen werden. Die refraktive Chirurgie kann Myopie und andere Brechungsfehler reduzieren oder eliminieren.
- Radiale Keratotomie
- Älteres Verfahren, bei dem radiale Inzisionen durch 90 % der Stärke der Kornea bis zum Limbus vorgenommen wurden. Am wirksamsten bei niedriggradiger Myopie (–2 bis –4 dpt).
- Die Ergebnisse waren teilweise unvorhersehbar, und Sehstörungen traten recht häufig auf.
Laserbehandlung
- Eine Laserbehandlung führt zu deutlich besseren Ergebnissen. Sie kann zur Korrektur sowohl von Myopie und Astigmatismus als auch von Hypermetropie eingesetzt werden. Die Ergebnisse sind am besten bei moderater Myopie (–2 bis –4 dpt).
- Heutzutage gibt es zwei Standardverfahren zur chirurgischen Korrektur einer moderaten bis schweren Myopie.
- Extraokuläre Verfahren
- Excimerlaser-Verfahren (photorefraktive Keratomie [PRK], Laser-in-situ-Keratomileusis [LASIK] und lasergestützte subepitheliale Keratomileusis [LASEK]) sowie intrastromale korneale Ringsegmente (INTAC)
- Der Excimerlaser gibt UV-Strahlung ab, die ausreichend Energie aufweisen, um die intermolekulären Verbindungen in der Kornea aufzubrechen (Photoablation), wodurch die Form und damit der Brechungsgrad der Kornea verändert werden können.
Intraokularlinsen (IOL ‒ Phake Intraokularlinse)
- Dabei wird die Linse des Auges durch eine Kunststofflinse ersetzt oder ergänzt.
- Das Verfahren ist besser geeignet als LASIK, um eine postoperative volle Sehschärfe durch die Korrektur zu erreichen; doch kommt es etwas häufiger zu frühen Katarakten.8
Beurteilung der Kraftfahreignung
- Näheres siehe die Artikel Beurteilung der Fahreignung und Sehstörungen.
Präventive Maßnahmen
- Es wird geforscht, ob die Entwicklung einer Myopie aufgehalten werden kann.
- Vorläufige Ergebnisse zeigen, dass die Verwendung von Augentropfen mit Atropin und möglicherweise bifokale Brillengläser sich leicht auf eine Verschlechterung der Myopie auswirken können. Doch die Nebenwirkungen des Atropins führen dazu, dass jetzt auch andere Medikamente erprobt werden.
Verlauf, Komplikationen und Prognose
Verlauf
- Hypermetropie und Myopie treten meist schon im Kleinkindalter auf.
Komplikationen
Hypermetropie
Myopathie
- Veränderungen der Retina/Choroidea, ggf. in Kombination mit Blutungen, können zu Glaskörpertrübungen führen (Opazitäten). In der roten Reflexion sind sie als dunkle Fasern oder Fäden zu sehen, die sich im flüssigen Corpus vitreum umherbewegen.
- Spontan entstandene Risse in der Netzhaut finden sich meist peripher. Sie können zu einer Netzhautablösung führen.
- Konvergenzinsuffizienz, latenter oder sogar manifester Strabismus divergens
Prognose
- Hypermetropie kann bei Kindern Schielen und Amblyopie verursachen, wenn man die Entwicklung der Sehfähigkeit im unterdrückten Auge nicht sicherstellt.
- Auch eine Myopie kann Schielen zur Folge haben; doch das Risiko, eine Amblyopie zu entwickeln, ist geringer.
Verlaufskontrolle
- Die Prävalenzzahlen illustrieren dynamische Veränderungen in der Refraktion des Auges in verschiedenen Lebensphasen.
- Dies bedeutet häufige Augenuntersuchungen und Änderungen der Korrektur.
- Die Korrektur von Brechungsfehlern durch chirurgische Eingriffe ist relativ neu. Die Verfahren zeigen die besten Ergebnisse bei Augen mit stabiler Refraktion.
- Bisher gibt es keine Erfahrung hinsichtlich der Wirkung solcher Eingriffe auf das menschliche Auge über einen langen Lebenslauf.
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Die Patienten sollten jährlich das Sehvermögen kontrollieren lassen.
Patienteninformationen in Deximed
Illustrationen
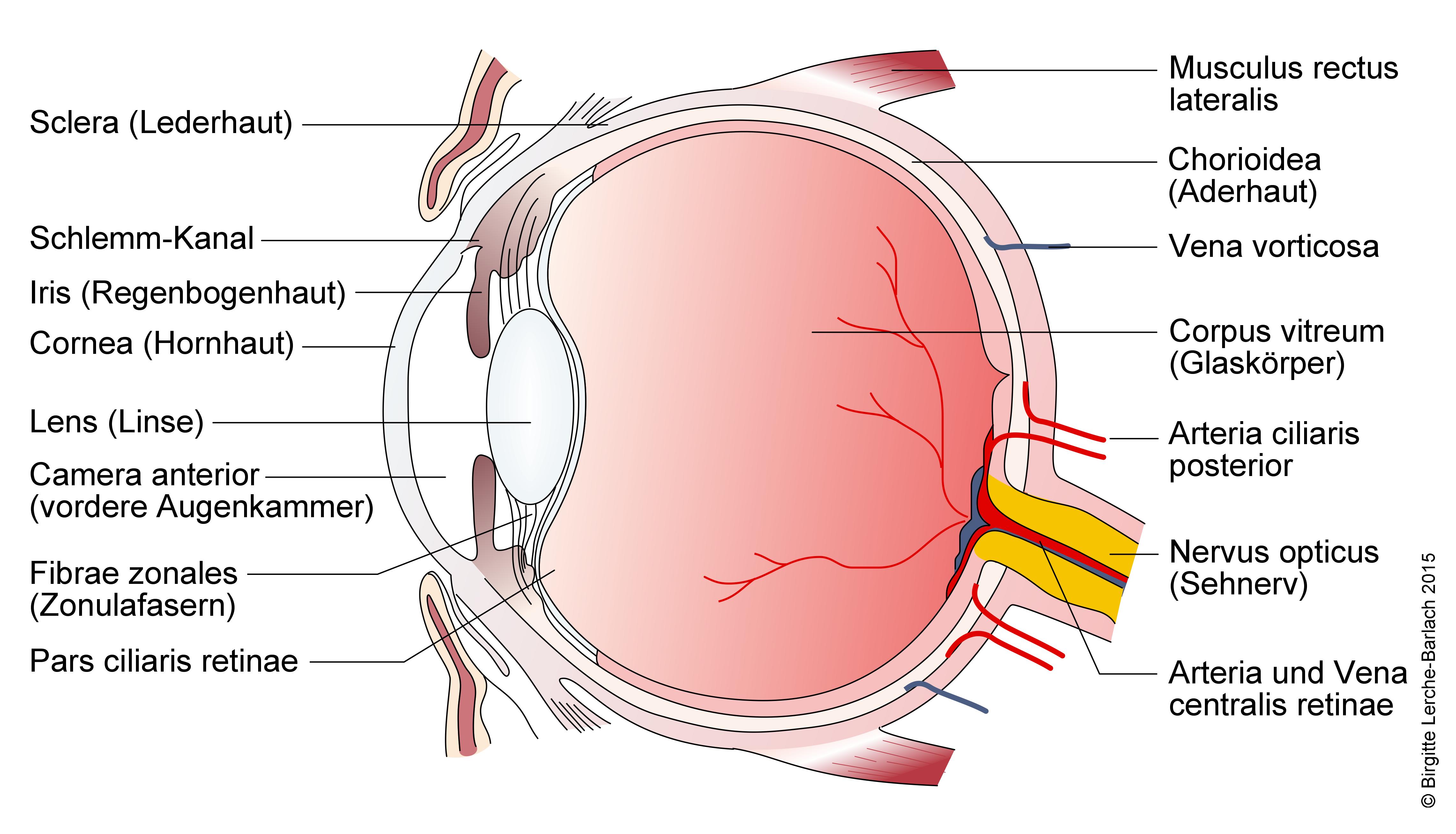
Auge, detaillierter Längsschnitt
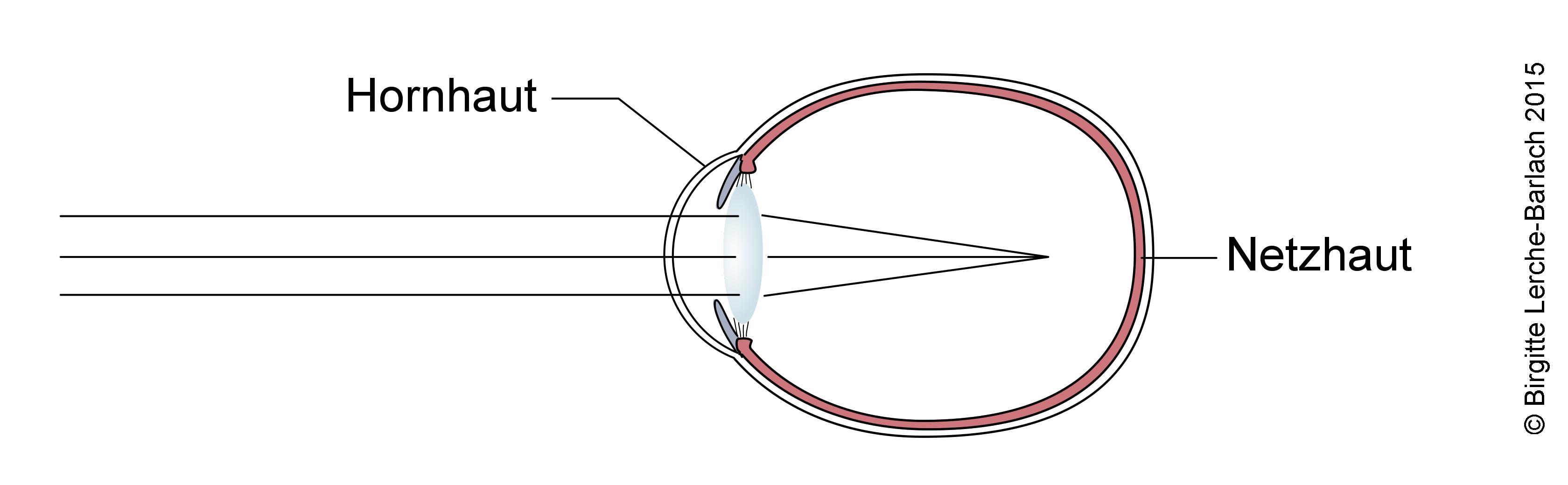
Myopie: Kurzsichtigkeit
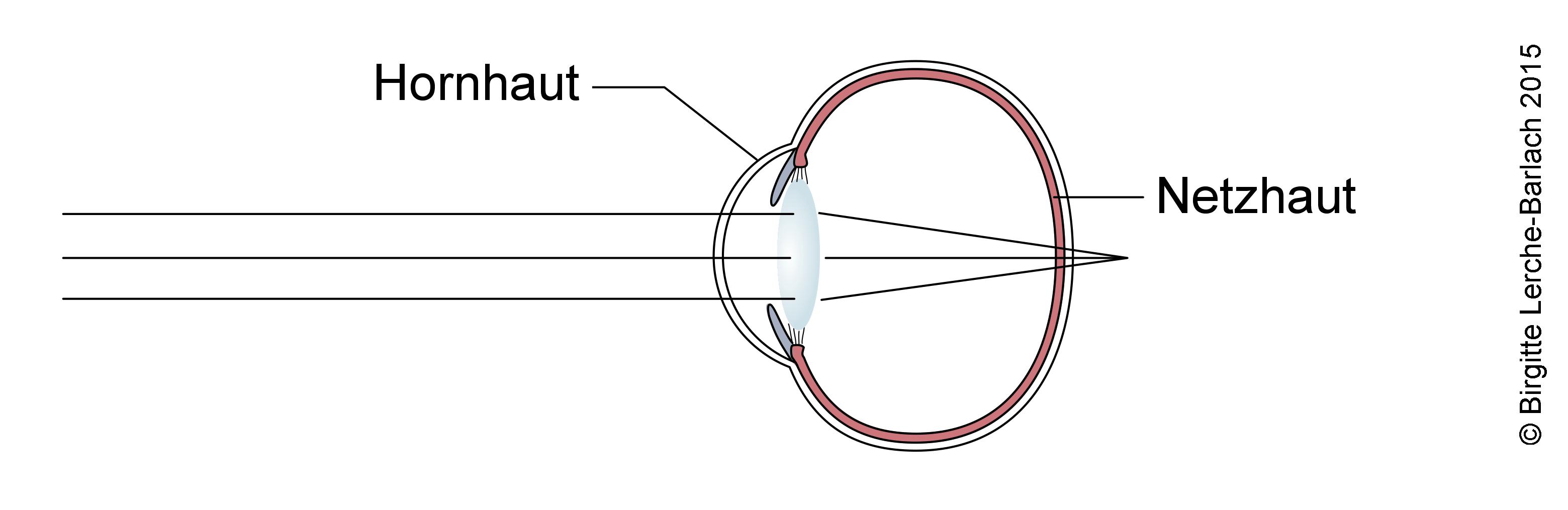
Hypermetropie: Weitsichtigkeit
Quellen
Leitlinien
- Deutsche Ophthalmologische Gesellschaft. Empfehlung zur Optischen Korrektur von Refraktionsfehlern: Brille. DOG 2011. www.augeninfo.de
Literatur
- Feldman B. LASEK. Medscape, last updated Mar 31, 2014. emedicine.medscape.com
- Li SM, Li SY, Liu LR, et al. Peripheral refraction in 7- and 14-year-old children in central China: the Anyang Childhood Eye Study. Br J Ophthalmol 2015; 99:674. British Journal of Ophthalmology
- Lee KE, Klein BEK, Klein R, Wong TY. Changes in refraction over 10 Years in an adult population: The Beaver Dam Eye Study. Invest Ophthalmol Vis Sci 2002; 43: 2566 - 71. PubMed
- Bourne RR, Jonas JB, Flaxman, et al. Prevalence and causes of vision loss in high-income countries and in Eastern and Central Europe: 1990-2010. Br J Ophtalmol 2014. pmid:24665132 PubMed
- Cordain L, Eaton SB, Miller JB, Lindeberg S, Jensen C. An evolutionary analysis of the aetiology and pathogenesis of juvenile-onset myopia. Acta Ophthalmol Scand 2002; 80: 125 - 35. PubMed
- Saw S-M, Wu H-M, Seet B, Wong T-Y, Yap E, Chia K-S et al. Academic achievement, close up work parameters, and myopia in Singapore military conscripts. Br J Ophthalmol 2001; 85: 855 - 60. British Journal of Ophthalmology
- He M, Xiang F, Zeng Y, et al. Effect of Time Spent Outdoors at School on the Development of Myopia Among Children in China: A Randomized Clinical Trial. JAMA 2015; 314:1142. Journal of the American Medical Association
- Barsam A, Allan BD. Excimer laser refractive surgery versus phakic intraocular lenses for the correction of moderate to high myopia. Cochrane Database Syst Rev. 2014 ;6:CD007679. DOI: 10.1002/14651858.CD007679.pub4. DOI
Autoren
- Johan H. Seland, professor emeritus, Universitetet i Bergen
- Anders Behndig, professor och överläkare, Ögonkliniken, Norrlands universitetssjukhus, Umeå (Medibas)