Definition
- Der Reversibilitätstest wird auch als Bronchospasmolysetest bezeichnet.
- Verfahren, das im Rahmen der Spirometrie eingesetzt wird.
- Wird häufig zur Differenzialdiagnose von Asthma bronchiale und chronisch obstruktiver Lungenkrankheit (COPD) eingesetzt.
- Wenn eine obstruktive Ventilationsstörung vorliegt, kann der Test zeigen, zu welchem Teil die Obstruktion reversibel ist.
Indikation und Auswertung
Nationale Versorgungsleitlinie Asthma: Reversibilitätstest1
- Bei Patient*innen mit nachgewiesener Atemwegsobstruktion soll zur Bestätigung der Diagnose zunächst ein Reversibilitätstest mit kurzwirkenden Beta-2-Sympathomimetika (SABA) durchgeführt werden.
- Die vollständige Rückbildung der Obstruktion im Reversibilitätstest spricht für die Diagnose Asthma.
- Bringt diese Untersuchung keine Ergebnisse, kann in zweiter Instanz ein rasch wirksames Anticholinergikum angewendet werden.
- Eine Zunahme der FEV1 um > 12 % bzw. um > 200 ml macht die Diagnose eines Asthmas wahrscheinlich.
- Eine fehlende Reversibilität in einem einzigen Reversibilitätstest schließt ein Asthma jedoch nicht aus.
- Bei Patient*innen mit begründetem Verdacht auf ein Asthma kann zur Sicherung der Diagnose zeitlich begrenzt ein Therapieansprechen auf inhalative Kortikosteroide (ICS) oder orale Kortikosteroide (OCS) geprüft werden.
Durchführung
DGP-Leitlinie: Durchführung eines Reversibilitätstests2-3
- Vor der Durchführung Karenz von Bronchodilatatoren
- kurzwirksame Beta-2-Sympathomimetika (SABA) und Anticholinergika: 6 Stunden
- langwirksame Beta-2-Sympathomimetika (LABA) und retardierte Theophyllinpräparate: 12 Stunden
- langwirksame Anticholinergika: 48 Stunden
- Reversibilitätstestung bei Nachweis einer obstruktiven Ventilationsstörung in der Spirometrie
- Reversibilitätstestung allerdings auch bei „normaler" Lungenfunktion erwägen.
- Individueller Bestwert kann höher liegen als die altersbezogenen Normwerte.
Reversibilitätstest mit Bronchodilatatoren
- Lungenfunktionsmessung zu 2 Zeitpunkten 15 Minuten vor und nach Inhalation
- Bronchodilatation bei Erwachsenen
- kurzwirksames Beta-2-Sympathomimetikum (SABA): 100 μg Salbutamol (bis zu 400 μg in 4 Dosen)
- alternativ: kurzwirksames Anticholinergikum (SAMA): 160 μg Ipratropiumbromid
- alternativ: Kombination beider Bronchodilatatoren
- Bronchodilatation bei Kindern
- kurzwirksames Beta-2-Sympathomimetikums (SABA): 100 μg Salbutamol (bis zu 400 μg in 4 Dosen)
Reversibilitätstest mit inhalativen Glukokortikoiden
- Als Alternative zu inhalativen Bronchodilatatoren, z. B. bei Unverträglichkeiten
- Lungenfunktionsmessung zu 2 Zeitpunkten in einer stabilen Phase der Erkrankung
- Bei Erwachsenen
- 2-mal tägliche Inhalation einer hohen ICS-Dosis über > 4 Wochen
- Bei Kindern
- mehrwöchige (6–8 Wochen) Therapie mit ICS
- Alternativ Durchführung mit systemischen Glukokortikoiden (20–40 mg Prednisolon/Tag oral für 7–14 Tage) möglich
Kriterien für positiven Reversibilitätstest
- Positiver Test bei Anstieg des FEV1 um > 12 % des Ausgangswertes
- Bei Erwachsenen: zusätzlich Anstieg des FEV1 um 200 ml
- Bei Kindern: zusätzlich Beurteilung der Fluss-Volumen-Kurve
- Normalisierung eines primär konkav deformierten exspiratorischen Schenkels
Interpretation
Asthma
- Je ausgeprägter die Reversibilität der Atemwegsobstruktion ist, desto wahrscheinlicher ist die Diagnose Asthma.2
- Nur eine weitgehend vollständige Normalisierung der Lungenfunktion nach Reversibilitätstest wird als diagnosesichernd gewertet.3
- Hierdurch wird eine COPD ausgeschlossen.
- Ein positiver Reversibilitätstest macht die Diagnose Asthma wahrscheinlich, schließt aber eine COPD nicht aus.
- Bei lange bestehendem Asthma, einer schweren Exazerbation oder Virusinfekten kann die positive Reaktion auf Bronchodilatatoren ausbleiben.4
- Ein negativer Reversibilitätstest belegt eine zum Untersuchungszeitpunkt „fixierte“ obstruktive Ventilationsstörung.
- keine Differenzierung zwischen Asthma und COPD möglich
- Ansprechen zu einem späteren Untersuchungszeitpunkt möglich
- asthmatische Entzündung in manchen Fällen nur im Provokationstest nachweisbar
COPD
- Auch bei COPD häufig positives Ergebnis (bei bis zu 60 % im Stadium II)2
- Bei COPD sehr große Variabilität der Ergebnisse zwischen den Untersuchungszeitpunkten
- Schweregradeinteilung der Obstruktion anhand des FEV1 nach Bronchodilatation
Illustrationen
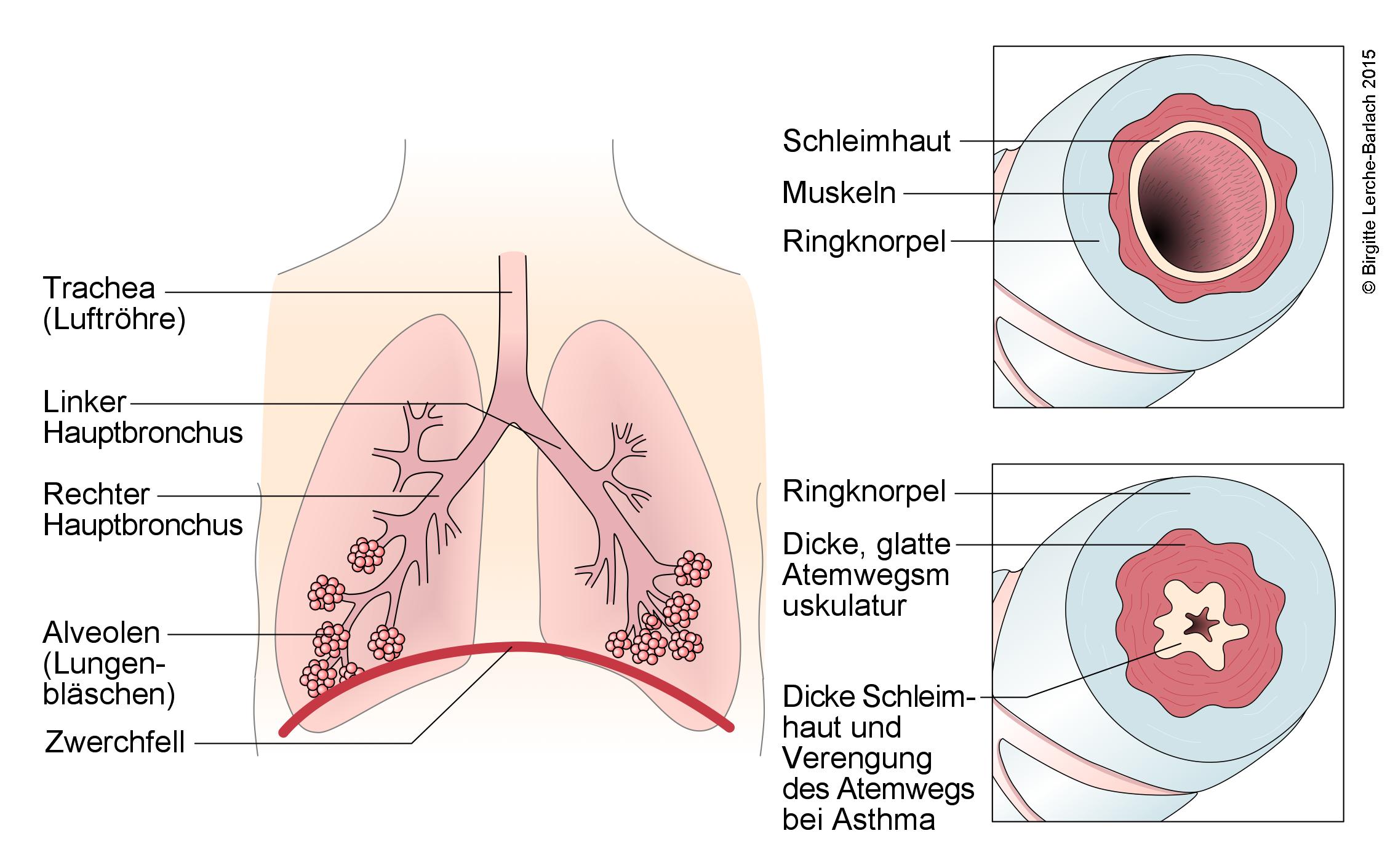
Atemwege und Veränderung bei Obstruktion
Quellen
Leitlinien
- NVL-Programm von BÄK, KBV, AWMF. Nationale VersorgungsLeitlinie Asthma. Registernummer nvl-002. 4. Auflage, 2020. www.awmf.org
- Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin (DGP). Spirometrie. AWMF-Leitllinie Nr. 020-017. S2k, Stand 2015. www.awmf.org
- Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin (DGP). Diagnostik und Therapie von Patienten mit Asthma. AWMF-Leitlinie Nr. 020-009. S2k, Stand 2017. www.awmf.org
- Global Initiative for Asthma (GINA). 2019 GINA Report, Global Strategy for Asthma Management and Prevention, Stand 2019. www.ginasthma.com
- Global Initiative for Chronic Obstructive Lung Disease. GOLD 2020 Global Strategy for the Diagnosis, Management and Prevention of COPD. Stand 2020. www.goldcopd.org
Literatur
- NVL-Programm von BÄK, KBV, AWMF. Nationale VersorgungsLeitlinie Asthma. Registernummer nvl-002. 4. Auflage, 2020. www.leitlinien.de
- Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin (DGP). Spirometrie. AWMF-Leitllinie Nr. 020-017 Stand 2015. www.awmf.org
- Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin (DGP). Diagnostik und Therapie von Patienten mit Asthma. AWMF-Leitlinie Nr. 020-009, Stand 2017. www.awmf.org
- Global Initiative for Asthma (GINA). 2019 GINA Report, Global Strategy for Asthma Management and Prevention, Updated 2019. ginasthma.org
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Monika Lenz, Fachärztin für Allgemeinmedizin, Neustadt am Rübenberge
- Jonas Klaus, Arzt, Freiburg